Повторные операции при раке щитовидной железы
Рак щитовидной железы (РЩЖ) обладает высокой способностью не только к лимфогенному, но и к гематогенному метастазированию, поэтому от характера первично выполненной операции всецело зависит дальнейшая судьба больного. К сожалению, 2/3 больных РЩЖ впервые попадают не к онкологу, а в различные хирургические отделения, чаще эндокринологического профиля, с диагнозом "узловой зоб", что влечет за собой соответствующие оперативные вмешательства, принятые при этой патологии.
В отделении общей онкологии Бурятского республиканского онкологического диспансера с 1987 по 1998 годы находилось на лечении 84 больных РЩЖ из числа которых 28 пациентов были ранее оперированы в эндокринологическом диспансере, что составило 33% всех госпитализированных. По половому признаку преобладали женщины в соотношении 7:1. Самой юной - пациентке было 12 лет, самой пожилой - 55 лет.
Стадии представлены следующим образом: 1 стадия - 4 (14,3%), IIА - 11 (39,3%), IIБ - 9 (32,1%), IIIА - 2 (7,1%), IIIБ -2 (7,1%). Таким образом, 39,2% больных к моменту первичною обращения имели метастазы в лимфоузлы шеи, однако несмотря на это им произведены заведомо нерадикальные операции (Интрафасциальные резекции - энуклеации).
Из анамнеза выяснено, что 85% больных были направлены в ОД в течение 3 месяцев со дня первой операции после получения гистологического заключения. При ультразвуковом исследовании щитовидной железы и ее сканировании нами у 94,5% больных были отчетливо выявлены обе доли щитовидной железы, что позволяет выразить сомнения в радикальности первичного вмешательства. В 44% случаев при цитологическом исследовании пальпируемого уплотнения в области рубца диагностирован рак.
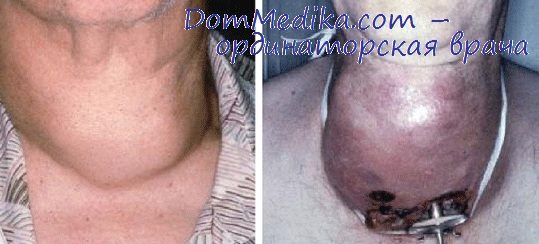
При повторных операциях в 55% обнаружена злокачественная опухоль в оставшейся доле, в 23% - в противоположной, в 23% обнаружена аденома щитовидной железы. В 27,7% случаев отмечено сочетание опухоли в оставшегося доле и наличием регионарных метастазов в лимфоузлах шеи, в 11% обнаружены лишь метастазы в лимфоузлах. Все операции выполнялись экстрафасциальным способом под эндотрахеальным наркозом. Характер их представлен ниже:
1. Гемиструмэктомия с резекцией перешейка - 14.
2. Субтотальная резекция щитовидной железы - 1.
3. Экстирпация щитовидной железы 2.
4. Гемиструмэктомия с операцией Крайля - 2.
5. Гемиструмэктомия с фасциально-футлярным иссечением клетчатки шеи 5.
6. Гемиструмэктомия с операцией Крайля— 4. Всего - 28.
Из осложнений в одном случае наблюдался парез голосовой связки в результате пересечения возвратного нерва, вовлеченного в спаечно-опухолевый процесс. Других осложнений нами не отмечено, что связано с проведением операции под эндотрахеальным наркозом, на сухом операционном поле, тщательным выделением сосудисто-нервного пучка и определенным опытом подобных вмешательств, хотя трудности возникающие при повторных операциях на щитовидной железе общеизвестны. При гистологическом исследовании удаленных препаратов в 88% выявлены фолликулярный и папиллярный раки.
Отдаленные результаты повторных операций не уступают первичным вмешательствам - свыше 5 лег прожили без рецидивов и метастазов более 90 % больных.
Выводы: повторные оперативные вмешательства при РЩЖ, выполненные в специализированном отделении онкологического профиля позволяют добиться выздоровления подавляющего числа пациентов.
Выбор метода лечения рака щитовидной железы во многом зависит от степени распространения опухоли, её морфологии, наличия региональных и/или отдалённых метастазов и других факторов.
Основной метод лечения - хирургический - применяют при дифференцированных формах рака, иногда дополняя другими методами.
При недифференцированных и неэпителиальных злокачественных опухолях щитовидной железы показано комбинированное и комплексное лечение.
Хирургическое лечение
Оптимальный объём операции остаётся предметом дискуссий. Некоторые авторы настаивают на тиреоидэктомии во всех случаях, аргументируя своё мнение, во-первых, высокой частотой первично множественного рака, во-вторых, тем, что оставляемая при резекции ткань щитовидной железы активно поглощает 131 I и затрудняет как диагностику рецидивов (тест с тиреоглобулином), так и лечение отдалённых метастазов радиоактивным йодом.
Сторонники щадящих операций считают, что удаление доли щитовидной железы с перешейком может быть выполнена при раке I и II стадии.
Они указывают, что представление о множественном поражении щитовидной железы преувеличено; согласно их данным, множественные очаги опухоли встречаются при высокодифференцированном раке у 12-15% больных. Исследования с контрастированием лимфатических сосудов щитовидной железы in vivo показали, что лимфоотток от каждой доли обособлен, а анастомозы между долями встречаются только в 8% случаев. Современные методы исследования (УЗИ и ТАБ) позволяют до операции определить морфологию подозрительных узлов и объём резекции.
Операция тиреоидэктомии, даже выполненная опытным хирургом, чревата серьёзными осложнениями. Так, повреждение возвратного нерва происходит в 5,2-15%, а гипопаратиреоз вследствие удаления или травматизации паращитовидных желёз развивается в 2,5-20,1% случаев.
Согласно рандомизированным исследованиям, проведённым МНИОИ им. П.А. Герцена совместно с несколькими онкологическими диспансерами, после тиреодектомии по поводу рака щитовидной железы I и II стадии выживают без рецидивов и метастазов 5 лет и более 94,1% больных, при выполнении лобэктомии с перешейком у аналогичной группы больных - 93,4% (т.е. разница статистически недостоверна).
Специалисты клиники Мэйо, США, предложили свою систему для выбора оптимального объёма операции (табл. 40-1, 40-2).
- Функционально-сохраняющая операция (лобэктомия с перешейком) допустима лишь при высокодифференцированном раке, поразившем одну долю щитовидной железы.
| Критерии | Значения |
| Возраст | Женщины старше 50 лет |
| Мужчины старше 40 лет | |
| Морфология | Высокодифференцированный рак |
| Инвазия | Опухоль ограничена долей или долей и перешейком |
| Размеры | Опухоль максимальным диаметром 4 см |
Оперативные вмешательства по поводу злокачественных опухолей щитовидной железы необходимо выполнять с соблюдением общих онкологических принципов. Поражённую долю целесообразно удалять экстрафасциально с перевязкой щитовидных артерий, выделением возвратного нерва и околощитовидных желёз, особенно если опухоль располагается вблизи капсулы железы (рис. 40-2).

Рис. 40-2. Фото момента операции: выделены паращитовидное тельце A) и возвратный нерв B).
Для окраски паращитовидных желёз с целью их обнаружения пользуются 1% раствором метиленового синего. При этом щитовидная железа приобретает бледно-голубой цвет, а паращитовидные железы - различные оттенки зелёного.
Для сохранения функции паращитовидных желёз перевязку нижней щитовидной артерии производят у собственной капсулы щитовидной железы. Необходим адекватный операционный доступ, позволяющий провести тщательную ревизию щитовидной железы и зон регионального лимфатического оттока, включая паратрахеальную клетчатку.
Увеличенные лимфатические узлы необходимо направить на срочное морфологическое исследование.
При обнаружении региональных метастазов показана фасциально-футлярная шейная диссекция по щитовидному варианту. При этой операции единым блоком удаляют клетчатку с лимфатическими узлами внутренней яремной цепи, бокового треугольника шеи, включая заакцессорную область.
Границами иссекаемой области служат: спереди - латеральный край трапециевидной мышцы, медиально - гортань и трахея, сверху - задняя часть двубрюшной мышцы, снизу - ключица, сзади - лестничные мышцы. При наличии паратрахеальных метастазов удаляют клетчатку этой области и области передневерхнего средостения.
При двустороннем региональном метастазировании возможно одномоментное удаление щитовидной железы и лимфатических узлов с одной стороны и поэтапное отсроченное удаление шейной клетчатки со второй стороны. Нежелательна одновременная перевязка обеих внутренних яремных вен, которая может стать причиной нарушения мозгового кровообращения.
Многие годы для удаления метастазов рака щитовидной железы, расположенных глубоко за грудиной, использовали Т-образную стернотомию. В настоящее время эту операцию выполняют без рассечения грудины с помощью эндоскопической техники. При этом онкологическая радикальность операции сохраняется.
Повторные операции
Основные причины нерадикальных операций при раке щитовидной железы - гиподиагностика и тактические ошибки при выборе объёма операции. Часто после гистологического исследования доли, удалённой по поводу аденомы, обнаруживают рак, и приходится решать вопрос о необходимости повторной операции. При обнаружении остаточной опухоли в щитовидной железе показана повторная операция.
Однако нередко после повторной операции опухоли обнаружить не удаётся, хотя объём операции (резекция доли, в которой локализовалась опухоль) не был адекватным. Если повторные операции выполнить всем больным после неадекватной по объёму первой операции, то у 38,8% больных в удалённом препарате не обнаруживают опухоли (табл. 40-3). Повторные операции в этих случаях показаны только при прорастании опухолью капсулы щитовидной железы, при медуллярном и низкодифференцированном раке, при размере удалённой опухоли более 3 см, если граница резекции прошла ближе 2,5 см от края опухоли.
Таблица 40-3. Операционные и гистологические находки после повторных операций (404 больных)
| Локализация поражения в щитовидной железе | Изменения в железе | Метастазы в лимфатические узлы шеи | |||
| Абс. | % | Абс. | % | ||
| Рак | в оперированной доле | 81 | 20,2 | 37 | 9,2 |
| в противоположной доле | 46 | 11,4 | 18 | 4,5 | |
| в обеих долях | 68 | 16,9 | 37 | 9,2 | |
| Аденомы | 51 | 12,7 | 7 | 1,7 | |
| Нет паталогий в железе | 158 | 38,8 | 73 | 18,2 | |
| Всего | 404 | 100 | 172 | 42,8 | |
Осложнения хирургического лечения
Заканчивая операцию, хирург должен тщательно ревизовать рану и убедиться в отсутствии кровотечения. В ближайшем послеоперационном периоде наиболее частым послеоперационном осложнением является кровотечение с образованием гематомы. Клинически это осложнение вызывает деформацию передней поверхности шеи, а также ухудшение дыхания больного, что требует срочного хирургического вмешательства.
Специфические осложнения операций на щитовидной железе - поражение возвратного нерва и паращитовидных желёз.
Частота повреждений возвратного нерва, по данным литературы, существенно колеблется (от 2,6 до 15%).
Нередко это связано с методикой оценки этого осложнения.
Известно, что голосовые связки могут быть парализованы в состоянии разведения в стороны (аддукционный паралич) или когда они располагаются по средней линии. При двустороннем аддукционном параличе происходит обтурация просвета гортани и необходима срочная трахеотомия по жизненным показаниям.
Односторонний аддукционный паралич суживает просвет гортани наполовину, клинически проявляясь одышкой при физической нагрузке. Голосовая функция при этом страдает незначительно, что иногда ошибочно трактуют как отсутствие поражения возвратного нерва. Таким образом, достоверно определить, повреждён ли возвратный нерв, можно только при визуальном осмотре гортани (непрямая или прямая ларингоскопия).
При оценке функции возвратного нерва необходимо различать временное нарушение его функций (парез) или постоянное (паралич). При парезе возвратного нерва после 2-3 нед адекватного лечения голосовая функция полностью восстанавливается. При двухстороннем параличе возвратного нерва, для того чтобы избавить больного от трахеотомической трубки, выполняют реконструктивную операцию (аритеноидэктомия с латерофиксацией).
Для купирования острого приступа судорог внутривенно медленно вводят 10-20 мл (в тяжёлых случаях - 40-50 мл и более) 10% раствора кальция хлорида. Введение препарата прекращают, как только исчезнут судорожные сокращения мышц кисти. Для предупреждения приступа внутримышечно вводят раствор кальция глюконата, тахистин, витамин D2.
Лучевая терапия
Лучевую терапию при злокачественных опухолях щитовидной железы можно проводить в виде наружного облучения и лечения радиоактивным йодом.
При дифференцированных формах рака щитовидной железы с прорастанием капсулы органа и обширным региональным метастазированием, особенно в паратрахеальные области и средостение, операцию дополняют дистанционным облучением.
При неоперабельном раке используют преимущественно лучевую терапию с классическим фракционированием дозы по 2 Гр 5 раз в нед до суммарной очаговой дозы 40 Гр. Облучают первичную опухоль, переднебоковые отделы шеи, медиальные 2/3 надключичных зон и область передневерхнего средостения.
Послеоперационное облучение показано при наличии сомнений в радикальности оперативного вмешательства и при гистологическом обнаружении недифференцированной опухоли. Используют лучевую терапию в суммарной очаговой дозе до 50 Гр с возможностью подведения на отдельные участки (остатки опухоли) до 70 Гр.
Лечение метастазов рака щитовидной железы радиоактивным йодом ( 131 I) эффективно только при отсутствии ткани щитовидной железы. Сохранённая ткань щитовидной железы поглощает весь введённый препарат, не позволяя ему достичь метастазов. При папиллярном и фолликулярном раке после тиреоидэктомии на 4 нед отменяют левотироксин.
Этого срока достаточно для выведения из организма тиреоидных гормонов.
Химиотерапия
Химиотерапия при злокачественных опухолях щитовидной железы имеет вспомогательное значение. Лишь при лимфосаркоме отмечена эффективность медикаментозного лечения в сочетании с лучевым воздействием. Опубликованы лишь единичные наблюдения эффективности современных схем противоопухолевого лекарственного воздействия при метастазах недифференцированного рака щитовидной железы.
Гормональная терапия
Уже в ближайшее время (на 7-8-е сут) после радикальной операции у больных развиваются гормональные нарушения и возникает необходимость в гормональной реабилитации. Таким больным рано назначают тиреоидные гормоны (левотироксин, лиотиронин, тиреокомб, тиреотом). Начальная доза зависит от веса и возраста больного, наличия сопутствующих сердечно-сосудистых заболеваний и составляет от 50-100 мкг при гемитиреоидэктомии до 200-250 мкг после тиреоидэктомии в сутки. В дальнейшем дозы корригируют с учётом содержания тиреоидных гормонов в сыворотке крови, определяемого радиоиммунным методом. Такая тактика позволяет нормализовать уровень Т3 и Т4 и подавить секрецию ТТГ.
Гормонотерапия с применением высоких доз тиреоидных препаратов может быть использована для замедления роста нерезектабельных злокачественных опухолей щитовидной железы.
Прогноз
Прогноз при злокачественных опухолях щитовидной железы зависит от степени дифференцировки опухоли, её первичной распространённости и адекватности лечения.
При высокодифференцированных формах опухоли - папиллярном и фолликулярном раке - более 80-90% больных живут без рецидивов 10-15 лет после операции. В то же время при недифференцированном и плоскоклеточном раке щитовидной железы описаны лишь единичные благоприятные исходы. Несмотря на использование современных методов комбинированного и комплексного лечения, большинство больных с этими высокозлокачественными опухолями живут менее 1 года с момента установления диагноза.
При распространении дифференцированного рака за пределы капсулы щитовидной железы прогноз ухудшается. Если у больных медуллярным раком щитовидной железы к моменту операции имеются метастазы в лимфатических узлах шеи и отдалённых органов, прогноз ухудшается, так как они не накапливают 131 I и не поддаются лучевой терапии.
Несомненное прогностическое значение имеют возраст и пол больного. Так, в молодом возрасте встречаются преимущественно высокодифференцированные опухоли с благоприятным прогнозом и медленным прогрессированием. У детей и подростков с дифференцированным раком щитовидной железы прогноз более благоприятный, чем у больных старше 40 лет. Результаты лечения дифференцированных форм рака приведены в табл. 40-4.
Таблица 40-4. Результаты лечения различных форм рака щитовидной железы
Рак щитовидной железы при своевременном выявлении и правильной терапии очень хорошо поддается лечению. Однако, в некоторых случаях, после успешно проведенного лечения через несколько лет у больных возникает рецидив рака щитовидной железы, что порой является причиной летальных исходов.
Если верить официальной статистике, заболевание возвращается к 5-35% онкобольных, причем возникает оно преимущественно у тех пациентов, которым первичное хирургическое вмешательство осуществляли без радиотерапии лимфатических узлов. Примерно у половины пациентов рецидив возникает в первый же год после хирургического вмешательства, у остальной половины – спустя несколько лет. Были зарегистрированы случаи вновь возникшего рака даже через 10 и более лет.

Симптомы рецидива рака щитовидки
Как правило, при повторном развитии патологического процесса, у больных отсутствуют признаки заболевания. Это происходит и в том случае, если заболевание развивалось несколько лет подряд и никак не проявляло себя. Даже во время осмотра у специалиста не всегда получается определить тот факт, что болезнь вернулась. Так, во время простой пальпации железы вероятность того, что специалист выявит проблему, практически сведена к нулю. Поэтому пациентам, которые проходили лечение от рака щитовидной железы, важно периодически проходить полное обследование.
После того, как заболевание переходит в запущенную форму, человек начинает ощущать первые симптомы:
- Ощущение боли в области шеи;
- Появление кашля и хрипов без видимых на то причин;
- Во время совершения физических нагрузок не исключено присутствие одышки.
Если опухоль затрагивает верхнюю часть щитовидной железы, имеют место быть нарушения функции глотания. Если рецидив заболевания протекает с образованием метастаз в какие-то органы, то в таком случае характерно появление симптомов, указывающих на их поражение.

Виды обследования при рецидиве рака
Для того, чтобы выявить начавшийся рецидив, пациента могут направить на следующие виды диагностики:
- Ультразвуковое обследование;
- Компьютерную томографию;
- Сканирование с применением радиоактивного йода.
Немаловажным анализом, который с высокой точностью определяет возвращение болезни, выступает тест на тиреоглобулин. Если после проведенного хирургического вмешательства все метастазы были удалены, показатели ТТГ должны быть близки к нулевой отметке. Всем пациентам, у которых имеются признаки рецидива заболевания, осуществляется аспирационная биопсия, по ее показателям можно выявить тип опухоли.
Методы лечения
Существует множество вариантов лечения при повторном появлении заболевания, конкретный метод выбирается специалистами в зависимости от расположения патологического процесса, при этом учитывается весь анамнез больного, а так же то, сколько лет назад было проведено лечение рака.
В том случае, если вновь появившаяся опухоль имеет небольшие размеры, осуществляется хирургическое удаление остатков щитовидной железы. Для проведения операции хирурги используют небольшой разрез, который остается после первого хирургического вмешательства. При своевременном начале и правильной тактике лечения у 80% больных наступает полное выздоровление.

При такой форме заболевания признаки патологического процесса выявляются в прилегающих к железе тканях. Местный рецидив может быть выявлен через несколько лет после победы над болезнью, например, во время прохождения планового медицинского обследования. В большинстве случаев, его выявляют по результатам лабораторных анализов.
Если в ходе проведения обследования было выявлено отсутствие метастаз, рецидив считается местным и специалисты определяют дальнейшую тактику терапии. Чаще всего врачи рекомендуют больным провести операцию по удалению новообразований с последующей радиотерапией лимфаузлов. Во время проведения хирургического вмешательства удаляются и остатки железы, и лимфатические узлы.
Такая форма является веским показанием хирургического удаления лимфатических узлов. Операция довольно серьезная и всегда сопряжена с высокими рисками. Но региональная форма — еще не приговор. Больные всегда могут надеяться на полное выздоровление, но не стоит терять бдительность — довольно часто даже после успешно проведенного лечения через несколько лет возникает повторный рецидив. Очень важно соблюдать все рекомендации специалистов и проводить плановое обследование даже тогда, когда болезнь, как может показаться, отступила.

Рецидив с метастазированием появляется после того, как опухоль щитовидной железы пустила метастазы в органы до момента ее полного удаления. Метастазы обычно развиваются без появления каких-либо симптомов. Если они локализуются в костной ткани, то могут появиться какие-то неприятные симптомы, но не сразу. Метастазы же в легких протекают совершенно бессимптомно.
Во время рецидива рака щитовидной железы с метастазами прибегают к следующим типам лечения:
- Инъекциям этанола;
- Лучевой терапии;
- Химиотерапии.
Последняя, в большинстве случаев, применяется в крайних случаях с целью улучшения качества жизни больного.

Профилактические мероприятия
Для тех пациентов, у которых после сдачи всех необходимых анализов врачи видят большой риск того, что болезнь вернется снова, показано прохождение курса радиоактивного йода. С профилактической целью им назначают прием левотироксина натрия. Если повторное заболевание будет вовремя выявлено, а лечение правильно назначено, прогноз для таких больных весьма благоприятный. Именно по этой причине как только первый курс лечения рака подойдет к концу, всех пациентов ставят на учет к эндокринологу.
Специалист должен проводить периодические осмотры не реже чем 1 раз в 6 месяцев.
Не имеет существенного значения тот факт, сколько лет прошло с момента полного выздоровления. Важно помнить всегда о том, что болезнь может в любой момент вернуться. Поэтому лучше не игнорировать периодические осмотры у врача, ведь это станет залогом крепкого здоровья и долголетия.
Для подтверждения диагноза можно провести довольно обширную резекцию щитовидной железы. При этом удаляют одну долю (гемитиреоидэктомия) и перемычку. Однако в отношении дальнейшей тактики общепринятой точки зрения не существует.
Вопрос состоит в том, следует ли после постановки диагноза проводить более обширную резекцию железы, включая ее полное удаление. Риск послеоперационного развития гипопаратиреоидизма невелик и у опытных хирургов составляет около 3%.
Если повторную операцию проводит недостаточно опытный хирург, то риск, несомненно, увеличивается. При небольшой опухоли, полностью окруженной здоровой тканью, из-за высокого риска развития осложнений, проводить повторную операцию нецелесообразно.
Тем не менее проведение тотальной тиреоидэктомии нередко рекомендуется даже в случаях хорошо дифференцированной папиллярной опухоли. Это связано с частым развитием микроочагов опухоли в контралатеральной доле железы. Согласно общепринятой рекомендации, в клиниках Великобритании обычно проводится субтотальная тиреоидэктомия, хотя в последнее время данные анализа сывороточного тиреоглобулина свидетельствуют о необходимости пересмотра этой точки зрения.
Больным моложе 40 лет с диагносцированной хорошо дифференцированной опухолью после полного ее удаления можно назначить супрессивные дозы тироксина (Т4). Это приводит к снижению уровня тиреоидстимулирующего гормона (TSH) до крайне низкого уровня, который еще определяется современными радиоиммунными методами с использованием сывороточного тиреоглобулина в качестве маркера.
Широкое распространение диагностического теста на тиреоглобулин и разработка более консервативных хирургических методов послужили источником противоречий в отношении выбора метода лечения, которые нуждаются в разрешении.

При фолликулярной карциноме наилучшим методом лечения обычно является тотальная тиреоидэктомия, и особенно при выявлении метастазов. Однако такая операция создает высокий риск развития гипопаратиреоза. При папиллярной и фолликулярной карциноме на операции должны быть удалены все увеличенные лимфатические узлы.
Следует предпринять попытку выполнить блоковую резекцию щитовидной железы и пораженных лимфатических узлов даже в случаях их билатерального поражения. Несмотря на гистологически подтвержденный диагноз поражения лимфатических узлов и на отсутствие его клинических признаков (примерно в 50% случаев), обычно их профилактическое удаление не рекомендуется.
Это связано с возникновением рецидивов, которые наблюдаются менее чем у 30% больных после лечения радиоактивным иодом в послеоперационном периоде.
В случаях папиллярной карциномы наличие у больного пальпируемых лимфатических узлов, скорее всего, не влияет на прогноз. Не отмечено разницы в результатах, полученных у больных при профилактическом удалении лимфатических узлов после гистологического подтверждения диагноза, и при терапевтическом удалении лимфатических узлов, пораженных в результате рецидива у ранее леченных больных. Особенно наглядно эти результаты проявились на большой группе пациенток моложе 40 лет с хорошо дифференцированными опухолями.
При медуллярных карциномах, наряду с тотальной тиреоидэктомией, иногда целесообразно проводить удаление шейных лимфатических узлов. Эта точка зрения подтверждается довольно высокой частотой возникновения локальных рецидивов (около 25%). В случаях анапластической карциномы необходимо, по возможности, хирургически удалять опухоль. Иногда это связано с техническими затруднениями, поскольку, как правило, опухоль начинает рано и глубоко поражать окружающие ткани.
Эти новообразования лишь в ограниченной степени чувствительны к внешнему облучению, и поэтому их необходимо удалять возможно более радикально, даже если при этом окажется необходимым рассечь саму опухоль. Из-за частого сдавления пищевода, глотки и трахеи больным необходимо выполнить трахеостомию.
Причины рака щитовидной железы базируются на больших человеческих трагедиях, сопутствующих технологическим катастрофам на атомных объектах. Такие нечеловечески добытые доказательства сняли множество медицинских вопросов, но обнажили технические проблемы настоящего и будущего.

Причина рака в недостатке йода?
С давнего времени виновной в развитии рака щитовидной железы считали недостаточность йода, которая была характерна для континентальных районов и проявлялась в виде зоба. Но сегодня в большинстве стран йодная недостаточность благополучно преодолена благодаря государственным мерам по применению йодированной соли.
В пользу теории недостатка йода как причины рака щитовидной железы осталось частое развитие фолликулярного рака при зобе, а также совпадение возрастных колебаний частоты заболеваемости женщин раком, тиреотоксикозом и аутоиммунным тиреоидитом. Всей перечисленной патологией преимущественно болеют женщины 30 — 35 лет и старше 60 лет. Кстати, недостаток йода совсем не объясняет и развитие аутоиммунного процесса.
Причина заболевания в плохой наследственности?
У каждого двадцатого пациента причиной заболевания медуллярной формой рака становится наследование мутации в гене RET. Выявление семейного рака принципиально влияет на судьбу человека, такая наследственная форма гораздо агрессивнее, чем аналогичная по структуре, но спонтанно развившаяся злокачественная опухоль.
Эти генетические синдромы множественной эндокринной неоплазии (МЭН) имеют специфические и характерные клинические проявления, часто тяжелого течения. Ранняя генетическая диагностика МЭН позволяет исключить эту причину из списка фатальных для индивидуума. Некоторые типы мутаций причинного гена RET требуют удаления щитовидной железы уже на первом году жизни, при мутации MEN-2A операцию откладывают до пятилетия.
Папиллярный рак щитовидной железы тоже может быть семейным, и если ненаследственный процесс аналогичной клеточной структуры течет весьма благоприятно, то генетически обусловленный образует несколько злокачественных узлов в разных отделах органа, часто рецидивирует после операции и метастазирует.
Облучение шеи может стать причиной рака?
Как выяснилось после бомбардировок Хиросимы и Нагасаки, подтверждено Чернобыльской катастрофой, радиоактивность и облучение шеи может стать причиной рака. Чернобыльское радиоактивное облако, выпавшее осадками на Белоруссию и Украину, 12-кратно увеличило раковую заболеваемость женского населения. Почему страдают преимущественно женщины, неизвестно, но мужчины болеют в разы реже.
Облучение шеи 50-кратно увеличивает вероятность заболевания после 10-летнего интервала, по прошествии 30-летнего периода опасность развития рака существенно снижается, но не исчезает совсем.
При любой форме рака щитовидной железы будет совсем не лишним проявить заботу о своих близких и привести их на генетическую диагностику, в Клинике Медицина 24/7 эти анализы выполняются на месте, пациент получает результат и подробные разъяснения по клинической перспективе. Уже заболевшим раком в Клинике предложат не только высокотехнологичное лечение, опирающееся на современные возможности медицинской науки, но и индивидуальное картирование опухоли для подбора оптимальной терапии. Запишитесь на консультацию: +7 (495) 230-00-01
Рак щитовидной железы это две крайности — у пациента будет либо очень хорошо, либо наоборот, все зависит от прогностических факторов, к коим относят возраст и половую принадлежность, форму клеток и только после этого размер опухоли.
Стадии рака щитовидной железы
Стадирование злокачественной опухоли щитовидной железы непростое дело, размеры узла не имеют определяющего значения, гораздо важнее морфологическая — клеточная структура, прорастание раком собственной капсулы железы и внедрение её в окружающие органы с образованием метастазов в лимфатических узлах и других органах.
Поэтому даже в клинических рекомендациях для онкологов распределение по стадиям не упоминается, лечение базируется на морфологии процесса.
Симптомы рака щитовидной железы могут не проявляться десятилетиями, что позволяет человеку спокойно жить, не подозревая о заболевании. Девять из десяти злокачественных опухолей щитовидной железы имеют хороший прогноз без какой-либо перспективы смерти от рака.
Варианты рака щитовидной железы
В большинстве случаев рак щитовидной железы течет благоприятно, и чем моложе пациент, тем лучше жизненная перспектива, если не брать в расчёт пожизненную заместительную терапию. У пациентов старшего возраста чаще развиваются агрессивные формы, устойчивые к лечебным воздействиям.
- Самая частая форма, которой болеет шестеро из десяти, папиллярный рак в три раза чаще развивается у женщин между 30 и 40 годами. Часто не повреждает капсулу органа, но может давать метастазы в лимфоузлы, которые не ухудшают прогноз. У женщин пожилого возраста течение заболевания агрессивнее.
- Фолликулярная форма возникает у каждого шестого больного раком щитовидной железы, преимущественно в зрелом возрасте. Метастазирует в кости и легкие, но у большинства прогноз весьма неплохой.
- Смешанная фолликулярно-папиллярная форма имеет особенности обеих вариантов, либо превалирующего компонента.
- Медуллярный рак может быть генетически наследуемым, поражает молодых, развивается быстро и может сопровождаться другой патологией эндокринных желез. Выживаемость вдвое хуже, чем при часто встречающихся вариантах.
Анапластический вариант характерен для пожилых, течение его агрессивно с ранними симптомами сдавления анатомических структур шеи.
Симптомы раннего рака
Симптомы распространенного рака щитовидной железы
При значительном увеличении новообразования — размером с грецкий орех, за счет уменьшения объема нормально функционирующей ткани, снижается общая продукция гормонов, что проявляется симптомами гипотиреоза: постоянной сонливой вялостью, отеками лица и увеличением веса, выпадающими волосами и сухой кожей.
Фолликулярный вариант может сопровождаться повышением гормональной продукции, что даст симптомы гипертиреоза: избыточная физическая активность и потеря веса, нервозность до дрожи и истерик, усиленное сердцебиение и симптомы перевозбуждения сердечно-сосудистой системы. Увеличивается объем окологлазничной клетчатки, из-за чего глаза становятся выпученными.
При медуллярной и анапластической форме рака щитовидной железы шея массивная, как бугристый воротник, синюшной окраски. Блок оттока лимфы и крови вызывает отечность лица. Опухоль может прорастать капсулу и внедряться в окружающие ткани, ограничивая их подвижность, сдавливая сосудисто-нервные стволы и гортань, вызывая осиплость и стридор, когда из-за узкой голосовой щели дыхание пациентки слышно на расстоянии, звук такой, как будто внутри находится испорченный транзистор. Состояние тяжелое из-за гипоксии, положение вынужденное — сидя с опором на руки.
Читайте также:





