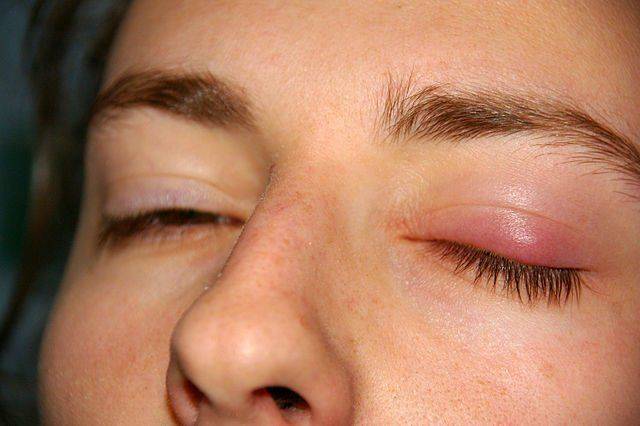
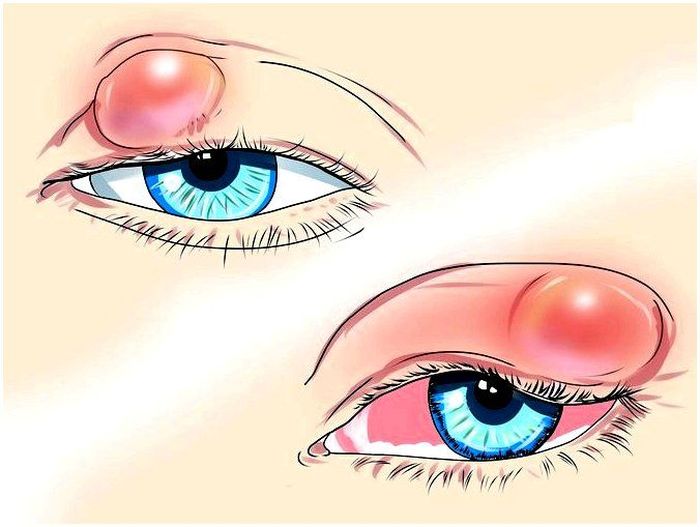
Опухоль после удаления халязиона
Консервативное лечение препаратами применяется только на начальных стадиях заболевания. Если медикаментозная терапия уже не в состоянии помочь, наилучшим выходом будет применение хирургического вмешательства. Операция применяется, если халязион стал больше пяти миллиметров и не проходит довольно длительное время.
Удаление скальпелем
Операция по удалению халязиона проводится в амбулаторных условиях и под местным наркозом. Это необходимо, потому что иссечение новообразования воспринимается тяжело, как у взрослых, так и у детей. Местный наркоз гарантирует полную потерю чувствительности. Ребенок и взрослый не будет ощущать никакой боли. Халязион удаляется в несколько этапов:
- Очаг воспаления поддают обработке специальным антисептическим препаратом.
- Вводится обезболивающее средство тонкой иголкой в пораженный зрительный орган.
- На нижнее и верхнее веко крепится специальный зажим. Это необходимо, чтобы предотвратить кровоизлияние и разделить здоровые и воспаленные клетки глаза.
- В зоне новообразования делается небольшой разрез.
- Удаляется жидкость и нагноение, которые сформировались внутри халязиона и капсулы.
- Обработка йодом ранки, которая осталась после удаления халязиона.
- Наложение на прооперированную область чистой повязки из марли.
Хирургическое вмешательство может идти в течение двадцати-тридцати минут. Выполнять его должен опытный хирург. Исход оперативного воздействия, без сомнения, очень важен. Но также после операции по удалению халязиона необходимо производить профилактические мероприятия, чтобы не произошел рецидив. Выполняйте строго все рекомендации лечащего специалиста.
Обязательно прочитайте статью про более современный метод удаления патологии, а именно лазерную операцию.
Операция с помощью лазера
Лазерное удаление воспалительного процесса — это инновационный способ оперативной терапии заболевания. Такая методика является точной, быстрой, асептичной и практически не наносит травмы на здоровые клетки.
После устранения очага воспаления лазерным путем, рецидив заболевания не произойдет. Это связано с тем, что луч лазера полностью устраняет капсулу халязиона поскольку он способствует распаду образовавшейся капсулы. Обязательно соблюдайте все правила и рекомендации после операции.
Профилактика воспаления
Что делать чтобы не случился рецидив воспалительного процесса? Всегда существует риск, что новообразование появится опять в том же очаге поражения. Чтобы предотвратить рецидив, необходимо сдать такие анализы:
- кровь на иммунограмму, сходив к иммунологу;
- кровь на сахар, обратившись к эндокринологу;
- кал на яйца глистов, прийти к гастроэнтерологу.
Чтобы ранка после оперативного вмешательства начала заживать должно пройти не маленькое количество времени. Необходимо соблюдать требования личной и бытовой гигиены. Важный момент — гигиену нужно соблюдать не только в послеоперационный период, но и остаться чистоплотным до конца жизни.
Как только у вас появились поводы беспокоится о рецидиве (покраснение, гной), незамедлительно обратитесь в медицинское учреждение за квалифицированной помощью. Нельзя производить никакие лечебные действия самостоятельно. Вы можете только усугубить заболевание. Чем раньше вы обратитесь к опытному офтальмологу, тем больше шансов появляется избежать серьезных последствий.
Осложнения
- Если операция произведена неверно, слишком поздно или если пациент не выполнял рекомендации лечащего специалиста — зрение может резко ухудшиться. Краснота и опухоль оказывают негативное воздействие на зрительный орган, вследствие этого у пациента может развиться астигматизм (заболевание глаз при котором картинка не фокусируется на сетчатку).
- Иногда у больных может появиться кератит.
- Халязион может перерасти в кисту, внутри которой находится гнойная жидкость.
- Помимо этого после лазерной терапии роговица глазного яблока может деформироваться. После обычного оперативного вмешательства может остаться шрам или рубец.
Реабилитация
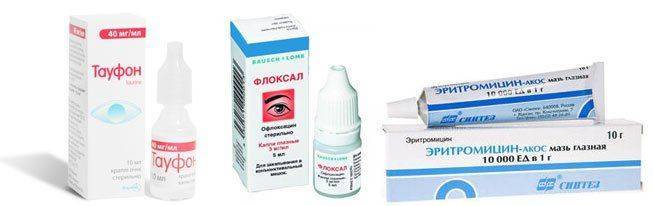
Как говорилось ранее, после хирургического воздействия моментально накладывают швы и стерильную марлевую повязку с давлением. В течение всего периода восстановления нужно ежедневно закапывать специальные препараты и закладывать мази, которые пропишет врач. Все эти рекомендации, как правило, длятся около пяти-семи суток. Обычно офтальмолог выписывает Тауфон, Флоксал, Эритромициновую мазь.
На следующие сутки после хирургического вмешательства, специалист приглашает пациента на прием. И проводит полный осмотр, чтобы исключить возможность осложнений и рецидивов.
Если все хорошо, развитие осложнений не наблюдается, можно начинать заживление рубца. Эффективным средством для этого является сок такого растения, как алоэ. Несколько дней после оперативного воздействия нельзя находиться на свежем воздухе. Особенно это касается морозной, ветреной и сырой погоды. Даже хорошо совершенное хирургическое вмешательство, проведенное опытным хирургом, не может быть гарантией того, что рецидив не случится. Именно поэтому в период реабилитации необходимо выполнять все рекомендации и назначения лечащего специалиста.
Одной из распространённых проблем с глазами является офтальмологическое заболевание халязион. На него приходится примерно 5% глазных патологий. Халязион — новообразование, медленно развивающееся в области век. Является доброкачественной опухолью, вызванной закупоркой сальных желёз или избыточной секрецией, из-за которой отекает определённый участок века.
С халязионом сталкиваются люди практически любого возраста. По статистике, около половины всех случаев заболевания диагностируется у пациентов в среднем или пожилом возрасте. Но довольно часто халязионом заболевают и дети.
Причины патологии
Точное определение причин халязиона в большинстве случаев невозможно. Затруднение с этим вызвано двумя обстоятельствами:
- Медленное развитие недуга, из-за чего невозможно вспомнить, что могло вызвать начало воспалительного процесса.
- Данная офтальмологическая проблема может быть вызвана несколькими отрицательными факторами одновременно.
Существует несколько возможных причин, способствующих возникновению указанного заболевания:
- Увеличивается продуктивный секрет в сальных железах.
- Человек страдает от сопутствующих глазных заболеваний — конъюнктивита, блефарита, ячменя и т.д., протекающих достаточно тяжело.
- Глаз подвергался длительному внешнему механическому воздействию, к примеру, при ношении линз.
- Имеются дерматологические проблемы, например, контактный, аллергический дерматиты, розацеа и т.д.
- Иммуносупрессия, авитаминоз.
- Внешние участки глаза были травмированы.
- Наличие частых аллергических реакций — слезотечение, отёчность глазного века и т.п.
- Длительное или агрессивное воздействие летучих ядовитых веществ.
- Процесс активных нарушений в гормональной среде в период возрастных изменений в организме или как следствие при хронических патологиях.
Кроме того, вызывать халязион могут и другие причины, которые до сих пор не удалось изучить полностью или выявить вообще. В списке выше указаны часто встречающиеся факторы, провоцирующие возникновение заболевания.
Когда требуется удалять образование?
Несмотря на то, что к окулисту часто обращаются пациенты с жалобами на халязион, офтальмологи не относят его к самым серьёзным проблемам. Образование на веке не сказывается на зрении. Исключение составляет, если случай довольно запущенный, он имеет большой размер и оказывает давление на глазное яблоко.
Тогда развивается астигматизм и зрительные искажения. В основном халязион вызывает косметическую проблему: образование на веке не способствует красивому внешнему виду, чаще всего оно выделяется красным цветом, мешает женщинам наносить полноценный макияж. Из-за этого многие люди, столкнувшиеся с данным офтальмологическим заболеванием, обращаются к офтальмологу.
Хирургическое вмешательство при лечении халязиона требует определённых показаний. На операцию пациента направят в следующих случаях:
- медикаментозная терапия оказалась неэффективной;
- запущенная стадия заболевания;
- образование выросло более 5 мм в диаметре;
- на веке появились абсцессы, кисты;
- возникли осложнения — птеригиум и другие.
Операция для удаления халязиона не проводится при следующих противопоказаниях:
- имеется острое воспаление;
- произошло обострение хронических заболеваний;
- нарушение нормального функционирования органов или систем при хронических заболеваниях (низкая свёртываемость крови, сахарный диабет и т.д.).
Для удаления халязиона используют три метода: традиционная (хирургическая) операция, лазерное удаление, электрокоагуляция.
Если не получается избавиться от халязиона медикаментозным лечением, врачи минимизируют острое воспаление и назначают операцию по удалению образования.
Долгое время осуществить хирургическое вмешательство можно было единственным методом. Он заключался в следующем: скальпелем разрезали конъюнктиву или кожу, затем через полученный разрез удаляли содержимое и фиброзную капсулу. Такую операцию нельзя было назвать сложной, её длительность составляла всего 5-7 минут.
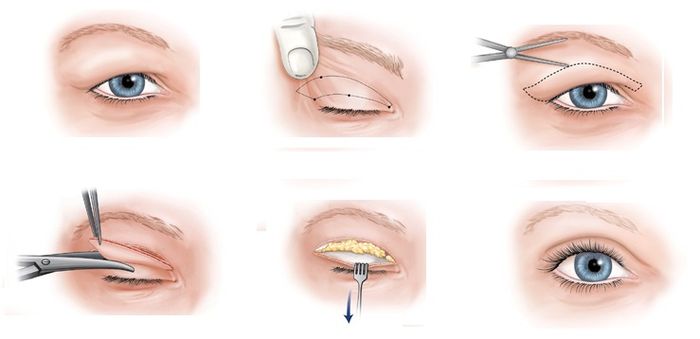
Недостаток традиционной операции заключается в появлении возможных осложнений, например, инфицирования, кровотечения и т.д. Послеоперационная реабилитация занимает 4-5 дней. Всё это время пациент должен наблюдаться у врача.
В наше время удалить халязион возможно альтернативным методом — лазером. Лазерное иссечение проводится следующим образом: перед операцией в глаз пациенту закапываются обезболивающие капли, в веко вводится анестетик — ультракаин. Затем при помощи лазера разрезают капсулу халязиона и удаляют её содержимое.
После этого капсулу подвергают воздействию лазерного излучения. Если капсула имеет небольшие размеры, то она просто испаряется. Преимущество лазерной операции перед традиционной в наибольшей эффективности по предупреждению повторных заболеваний.
Помимо указанного новый метод обладает ещё несколькими преимуществами. Одно из них — низкая травматичность. Операция, выполненная лазером, бескровная, не требует наложения швов и повязки. В случаях соприкосновения зоны рубца и роговицы, пациенту рекомендуют ношение мягкой контактной линзы на протяжении нескольких дней для комфорта. Реабилитация практически не требуется, привычной образ жизни можно продолжать вести уже со следующего дня после операции.
Единственное предостережение после лазерного иссечения халязиона — не промывать прооперированный глаз и не удалять корочки.
По истечении 7-10 дней пациент посещает врача для контрольного осмотра.
Удаление новообразования лазером практически во всех случаях избавляет от данной глазной проблемы навсегда. Но при условии, что удаление проводится правильно и квалифицированным специалистом.
Электрокоагуляцией называется такой метод лечения, при котором патологическая ткань уничтожается вследствие воздействия на неё электрического тока.
Перед операцией проводят местную анестезию, благодаря чему удаление халязиона совершенно безболезненно. Заживление ткани проходит естественным путём на протяжении около 10 дней. Корочка отпадает полностью.
Существенным преимуществом электрокоагуляции является возможность сбора удалённой ткани для гистологического исследования.
После проведённой операции рекомендуется на протяжении 3-4 недель защищать глаза от солнечного воздействия тёмными очками.
Специфическая подготовка к операции по удалению халязиона не проводится. Процедура является малоинвазивной и безопасной, выполняется в амбулаторных условиях.
Пациенту дают направления для сдачи следующих анализов:
- общий анализ крови;
- общий анализ мочи;
- анализ крови на гепатит B, C;
- анализ крови на сифилис;
- анализ крови на ВИЧ;
- анализ на свёртываемость крови.
Данные анализы необходимы для выявления опасной инфекции, чтобы не разнести её по всему организму во время операции. Кроме того, знать о результатах анализов необходимо и для самого врача, если ему предстоит оперировать пациента с каким-либо вирусом в крови. Выявить способность крови сворачиваться нужно для индивидуальной тактики лечения в случаях каких-либо нарушений.
Кроме того, подготовительный этап включает в себя забор аллергологических проб, чтобы подобрать безопасный анестезирующий медикамент.
Прежде всего проводится обследование пациента офтальмологом, который принимает решение о необходимости удалить халязион оперативным методом. Если принято решение о лечении хирургическим путём, пациент уведомляется об этом и получает информацию о проведении операции и анализах, которые нужно сдать. Затем врачом назначается день и время для операции.
- Подготовка пациента непосредственно к операции. В операционной больного укладывают на операционный стол на спину. Одновременно с этим медицинский персонал подготавливает оборудование и хирургический инструментарий.
- Обработка операционной области. На голову больного кладут стерильную ткань, нужный глаз остаётся открытым. Веки и область лица около глаз обрабатывают при помощи спиртового раствора или другого дезинфицирующего средства.
- Введение анестезии. Для выполнения операции используется местная анестезия. Обезболивающий препарат (это может быть лидокаин, алкаин, новокаин) вводится в веко шприцом с тонкой иглой. Чаще всего пользуются инсулиновым шприцем.
- Фиксация века. Для свободного доступа к халязиона и его безопасного удаления веко необходимо зафиксировать специальным зажимом. При удалении образования с внутренней стороны века оно выворачивается наружу. Зажим уменьшает риск сильного артериального кровотечения при операции.
- Удаление халязиона. Хирург делает разрез халязиона скальпелем и очищает его полость от гноя при помощи маленькой лопатки. Затем врач полностью изрезает капсулу халязиона.
- Наложение швов. Если операция проводилась на внутренней стороне века, зашивать его необязательно. При рассечении кожи верхнего или нижнего — хирург производит наложение швов.
- Наложение асептичной повязки. После того, как халязион удалён, на глаз больного накладывается стерильная давящая повязка. После этого больной получает от врача рекомендации по послеоперационному периоду и отправляется домой. Повязку он носит на протяжении нескольких дней, снимать её разрешено только для того, чтобы закапать выписанные капли или заложить мазь.
Некоторые современные клиники предлагают лазерное иссечение халязиона. Разрез при такой операции делается при помощи ультратонкого лазерного луча. Достоинство данного метода в меньшей травматичности и редких случаях возникновения рецидивов.
После операции необходимо соблюдать правила специального ухода за вылеченным глазом.
Реабилитационный период длится от 12 до 24 часов. Обычно от неприятных последствий пациент избавляется в тот же день, когда была проведена операция. Он может продолжить работать и вести привычный образ жизни на утро следующего дня.
На период заживления халязиона после оперативного вмешательства влияют индивидуальные особенности организма. Средний период — 7-10 суток.
После того, как хирург завершит удаление халязиона, в области лечения может возникнуть отёк. Постепенно он должен пропасть через несколько часов. Могут появиться гемтаомы и кровоподтёки.
Чтобы снизить риск возникновения осложнений в послеоперационный период, необходимо следовать рекомендациям:
- не допускать мытья прооперированного глаза в ближайшие 7-10 суток;
- не прикасаться к глазу руками, не тереть его, чтобы не занести какие-либо инфекции;
- через 10 дней после операции посетить врача для контрольного осмотра.
Если разрез во время операции проводился с внутренней стороны века, больному рекомендуют носить мягкую лизну на протяжении 4-5 суток. Она создаёт защиту прооперированной области от соприкосновения с роговицей, избавляет от боли и дискомфорта при моргании.
Врач может выписать рецепт на кортикостероидные гормоны. Они способствуют быстрому заживлению раны и предупреждают воспаление.
Помимо этого врач может порекомендовать пользоваться каплями и мазями, обладающими антибактериальным действием.
В послеоперационный период могут назначить применение следующих препаратов:
- Антибиотиков (например, Флоксал, Нормакс, Тобрекс): предупреждают воспалительные осложнения.
- Нестероидных противовоспалительных средств (Неванак, Индоколлир): способствуют снятию боли, воспаления, отёков и других неприятных ощущений.
- Кортикостероидов (Макситрол, Гидрокортизоновая мазь): помогают тканям восстанавливаться быстрее и имеют противовоспалительный эффект.
После проведённой операции по удалению халязиона возможно возникновение рецидива — повторного появления. Причины этого кроются в недостаточно тщательной ревизии раны или неполном удалении капсулы. Если пациент не выполняет врачебные рекомендации или отказывается принимать антибиотики, могут появиться гнойные осложнения, такие как абcцесс века, конъюнктивит, блеварит, кератит.
Удаление халязиона у ребёнка
У детей халязион обычно удаляют, применяя местную анестезию, но в некоторых случаях при операции ребёнку вводят общий наркоз. Хирург разрезает внутреннюю сторону века, наложение швов не требуется. После проведённой операции прооперированный глаз закрывают стерильной повязкой, её необходимо носить на протяжении 5-7 суток.
Сама операция проходит так: вводится местная анестезия (иногда хирургическое вмешательство требует введения общего наркоза), халязион зажимают при помощи окончатого пинцета-зажима. Хирург надрезает конъюнктиву века и выскабливает халязион. Также проводится очистка ложа гранулы специальной ложечкой. Затем, используя специальное дезинфицирующее средство, обрабатывают больной глаз. На 2-3 дня ребёнку накладывается антисептическая повязка. После операции на прооперированном веке появляется отёк.
Удаление халзязиона лазером:
Заключение
При возникновении припухлости на нижнем или верхнем веке глаза необходимо как можно скорее посетить офтальмолога. Если начать лечение на начальной стадии заболевания, удастся не только быстрее вылечить глаз, но и качественнее избавиться от причины появления проблемы. Чтобы предотвратить возникновение халязиона, нужно избегать переохлаждения слизистой оболочки глаз, например, не выходить на улицу с мокрыми глазами в холодное время года.
Полезно делать массаж век. Обязательно придерживаться правильного питания, укреплять иммунитет, вовремя справляться с простудными заболеваниями. Халязион является не просто эстетическим дефектом, ухудшающим внешний вид, но и способен навредить организму и вызвать неприятные осложнения, справиться с которыми будет намного труднее.


Как быстро удалить халязион и отек без операции, причина халязиона, о которой вы не догадывались
Эта неприятность случилась со мной года 3 назад. Потому фотографий нет. В таком виде я не фотографировалась или же маскировала все это косметикой. Но хочу поделиться способом, как быстро избавиться от халязиона без операции, который мне помог.
Халязионов до того случая у меня никогда не было. Отчего он появился, я поняла сразу. Я увлеклась тогда делать на лицо масляные маски да еще и смазывала реснички маслом, чтобы пышные росли. После масло я не смывала полностью, а промакивала салфеткой, так и ложилась спать. Но все равно каким-то образом масло немного попадало в глаз. Я не обращала на это особого внимания, раздражения на слизистой глаза от этого не было, просто было неприятное ощущение масляной пленки попавшей в глаз.
И вот однажды после такого попадания масла в глаз я ощутила, что на верхнем веке образовалось что-то наподобие ячменя. Но этот ячмень стал увеличиваться и образовался халязион. О том, что это халязион я узнала из интернета, сразу же поняла, что у меня именно он.
Причиной образования халязиона считается закупорка слезных желез. Из-за попадания масла у меня именно это и произошло. Хотя и неоднократно масло попадало в глаза, но все равно однажды в такой момент это случилось, что железа закупорилась и образовался халязион.
Не проходил он очень долго. То есть на верхнем веке под кожей была шишка. Когда с тенями и подводкой, с тушью, это выглядело нормально, по крайней мере никто ничего не замечал. Но без макияжа было видно и очень. Еще и макияж приходилось делать довольно яркий, чтобы замаскировать хорошенько и отвлечь внимание от халязиона.
Я надеялась, что пройдет само, но халязион "завис" в одном состоянии, хорошо хоть не увеличивался, но и не уменьшался. Дело было зимой. И по 20-градусному морозу мне захотелось всенепременно выпить кофе в кафешке, это ж так уютно и мило — добежать по такому морозу до кафе, а затем греться кофейком в уюте. Но это романтичное приключение обернулось воспалением халязиона. На следующий же день верхнее веко покраснело, образовался отек, вид стал, как у алкоголички 
Хуже всего было то, что через три дня предстояла дальняя поездка в гости и уже были куплены билеты на поезд. Как ехать в таком жутком виде я не знала.
И решила попробовать то, что нашлось дома в аптечке — крем "Синяк-off". Я просто намазала его сверху на кожу верхнего века. Конечно же, чтобы он не попадал на слизистую глаза. Я надеялась, чтобы он убрал хотя бы такой сильный отек.
К моему огромному счастью и удивлению, отек начал быстро уменьшаться, воспаление начало спадать. Мазала я так несколько раз в день, чтобы "Синяк-off" находился на веке постоянно. Через три дня все уже выглядело весьма прилично, отек спал, халязион тоже немного уменьшился и все это было заметно только без макияжа. Стоило только закрасить это дело тенями и подводкой и все ок - вообще ничего не видно. В поезде я тоже пока ехала мазалась этим кремом.
В итоге халязион тоже начал очень быстро рассасываться и тоже полностью пропал! Уже точно не помню, но недели за 2 его не стало вообще. Ну а визуально его не стало видно почти сразу после применения "Синяк-off", то есть с макияжем все выглядело отлично, просто я чувствовала, что он еще есть.
Так что у кого случилась такая неприятность, попробуйте, хуже чем оно уже случилось точно не будет, а вдруг и вам тоже поможет. Ну а обратиться к хирургам успеете всегда. Лучше все же попробовать избавиться от него без хирургического вмешательства.
Почему сработал "Синяк-off"? Он же помогает рассасываться синякам, улучшает кровообращение, мне всегда он от синяков помогает, вот и на халязионе сработало.
Также хочу еще раз обратить ваше внимание, что у меня это произошло от масляной маски и от попадания масла с ресниц. Поэтому надо быть очень осторожными, кто делает такие маски. Меня ничему этот случай не научил. Через год я все равно решилась повторить масляные маски и вновь начала наносить масло на реснички. Думала, ну может совпадение тогда было, решила ну очень осторожно, чтобы уж точно в глаза не попадало.
Вроде бы очень осторожно все делала, но какая-то капелька все равно с ресниц видимо попадала на слизистую глаза. В итоге на нижнем веке выскочил халязион но он был очень маленький. И был не под кожей, а на слизистой нижнего века, его видно было. После этого я очень сильно испугалась и еще раз убедилась, что именно у меня такое происходит от масла. С тем пор - никаких масляных масок и никакого масла на реснички.
Дело было летом, читала, что летом халязионы рассасываются быстро и сами. Видимо поэтому повезло, что он не увеличивался, остался крошечным, прошел сам, не делала вообще ничего, но проходил месяца 2 точно.
Впервые обратились к офтальмологу 28 февраля, верхнее веко левого глаза опухло и болело, диагноз ячмень, рекомендации: капать тобрекс 4 раза в день, мазать эритромициновой глазной мазью 4 раза в день 10 дней. Проделали 5 дней, но прервали (боль, краснота ушла, отек стал меньше, подумала, дальше сам пройдет).
Следующее обращение через две недели, безболезненная опухоль осталась, диагноз халязион, рекомендации: ципромед, тетрациклиновая мазь 4 раза в день 10 дней. Проделали все 10 дней.
Следующее обращение к врачу, ситуация не изменилась. Диагноз оставили тот же, рекомендации те же еще на 10 дней + физиопроцедуры. Сходили на три физиопроцедуры из 5 назначенных (УВЧ что-то там такое), появилась краснота и опухоль визуально увеличилась.
Сходили на консультацию к другому офтальмологу. Диагноз тот же, рекомендации: капать тобрадекс, мазать глазной гидрокортизоновой мазью, если не поможет - на операцию. Не помогло, через две недели тот же офтальмолог рекомендовала операцию.
Сходили к третьему офтальмологу. Халязион и рекомендацию операции подтвердили.
29 апреля халязион удалили. После операции назначили мазать дексагентамициновой мазью 4 раза в день. На осмотр к офтальмологу после операции удалось попасть только 2 мая из-за праздников, но он сказал, что все идет нормально, кроме мази выписал еще тобрадекс и противоаллергическое ("что у вас есть?" - "зиртек" - "ну можете давать зиртек 10 капель или два раза по 5 капель в день").
6 мая сняли шов (разрез был наружный, т.к. сказали, что неудобное расположение близко к углу глаза), сказали продолжить мазать дексагентамициновой мазью 4 раза в день (все это время "мазать" говорили снаружи и за нижнее веко). На мой вопрос, нормально ли восстанавливается все после операции, сказали, что это будет ясно через неделю, т.е. 13 мая.
Сегодня, 10 мая, опухоль на веке такая же, как когда был халязион. Когда мажу, на месте халязиона прощупывается уплотнение, ребенок говорит, что не больно (после операции и после снятия шва день-два говорил, что когда трогаешь, больно).
1) Что это может быть?
2) Продолжать ли мазать дексагентамициновой мазью? До этого (до рекомендации к операции) 2 недели капали тобрадекс, мазали гидрокортизоном, и после операции уже 11 дней то просто мажем, то мажем и капаем, можно ли так долго гормональные мази/капли?
Если нужно, фотографию века могу прикрепить.
Спасибо.
Побывали на консультации у врача, который оперировал, сказали, что содержимое удалили, а капсулу в том состоянии невозможно было удалить, но она должна рассосаться, сказали, что это только косметический дефект. Дефект, однако же, сейчас по размерам полностью совпадает с прежним халязионом, и не уменьшается день ото дня. Это нормально?
В интернете по поводу удаления халязионов везде пишут, что операция - это "Удаление содержимого сформировавшейся капсулы вместе с самой капсулой." И что если капсула осталась, секрет может там снова накапливаться. И что капсула сама не рассосется (маловероятно, что рассосется), нужна инъекция. Про инъекцию и врач говорила, что, типа, можно, но он же не даст уколоть, так что, наверное, само рассосется. А ребенок и правда "не даст", после операции запуган, даже посмотреть веко с обратной стороны не удалось (закапали капли и хотели веко отогнуть, он чуть не в крик).
И еще вопрос, у меня тоже образовался халязион на нижнем веке, не такой большой как у сына, сказали мазать дексагентамициновой мазью, если за 2 недели не поможет, то тоже типа удалять. Может ли нечто передающееся контактным путем быть причиной халязионов? Может какие-то анализы стоит сдать?
После операции по удалению халязиона прошло 3 недели. Сейчас веко совершенно такого же размера как и до операции, халязион как был, так и остался; как только закончили мазать дексагентамициновой мазью - веко опухло, вновь появилась краснота и ребенок начал отмечать болезненность при нажатии. До этого говорил, что не больно.
Были сегодня у офтальмолога (не того, который оперировал), он сказал, что надо все же к оперировавшему врачу показаться, но он бы сказал, что требуется повторная операция. Пока сказал продолжать мазать дексагентамициновой мазью, типа, от нее никакого вреда кроме пользы.
Сколько можно мазать дексагентамициновой мазью? Мы по рекомендациям этих врачей мажем вот уже 3 недели, а до операции по рекомендациям другого врача использовали гидрокортизоновую мазь и капли тобрадекс.
Читайте также:

