Операция по удалению рака ноги
В значительном проценте хирургических операций для удаления опухоли выполняют разрез кожи и тканей над опухолью, т.е. осуществляют хирургический доступ и начинают мобилизацию опухоли и ее выделение из тканей.
При громадной опухоли, поразившей кость на всем (или почти на всем) протяжении, до последнего этапа операции все вмешательства производят так, как будто опухоль остается на месте, а все здоровые мягкие ткани (сосуды, нервы, мышцы) удаляют; когда эти ткани мобилизованы, отделены от пораженной кости, удаляют кость с громадной опухолью. У некоторых больных при первом осмотре это кажется невыполнимым, однако чтобы отказаться от сохранения конечности, нужно убедиться в том, что ее магистральный сосуд или один из двух сосудов (на предплечье или голени) не может быть сохранен. Такие операции успешно применяют за последние два десятилетия: удаляют большие опухоли, поразившие всю бедренную или плечевую кость. Нами разработаны операции удаления обеих костей предплечья с последующим эндопротезированием: удаления всей пораженной опухолью плечевой кости вместе с лопаткой и эндопротезированием плечевой кости; удаления гигантских хондросарком или костно-хрящевых экзостозов верхнего конца бедренной кости, растягивающих и фиксирующих как глубокую артерию бедра, так и все ее ветви.
В начале операции пересекают в верхней трети бедра бедренную артерию и вену, мобилизуют опухоль, пересекают бедренную кость дистальнее опухоли, последнюю удаляют, дефект замещают эндопротезом, после чего накладывают шов сначала на вену, а затем на артерию. Были осуществлены и такие оперативные вмешательства, как резекция части таза вместе с хондросаркомой, общими и наружными подвздошными сосудами (артерией и веной) с последующим замещением дефекта аутовеной. Как показали наблюдения, трансплантат — аутовена, оба сосудистых соединения — попадает в такие неблагоприятные анатомические условия, что надеяться на благоприятных исход сохранения проходимости сосудистой вставки очень мало, тем более что диаметр вены, даже в случае ее удвоения, значительно меньше диаметра подвздошных сосудов.
Больная К., 38 лет, поступила в ЦИТО в 1982 г. с громадной хондросаркомой большеберцовой кости. Появление опухоли отметила в 1980 г.: 1,5 года назад была резецирована часть опухоли по задней поверхности большеберцовой кости, с тех пор опухоль стала расти быстрее. Обращалась в два онкологических и два ортопедических института (больная — медицинская сестра); категорически предложена ампутация бедра. При поступлении правая голень резко увеличена, кожа натянута, блестит, деформация верхней и средней трети голени, по задней поверхности опухоль подходит к самому кожному рубцу. На рентгенограммах видна деформация, участки вздутия большеберцовой кости с очагами неравномерного просветления и выраженной периостальной реакцией, особенно по наружнозаднему краю, опухоль отдавливает и деформирует малоберцовую кость.
Операция выполнена из заднего и переднего доступов. Из заднего доступа обнажены подколенные артерия и вена, место ее разделения на заднюю и переднюю большеберцовые. Передняя большеберцовая артерия и сопутствующая вена, входящие в опухоль, прошиты, перевязаны и пересечены, после чего подколенные сосуды, задняя большеберцовая артерия и вена мобилизованы на всем протяжении голени, пересечены связки, фиксировавшие головку малоберцовой кости, которая отведена в сторону. Большеберцовая кость пересечена выше и ниже опухоли, дефект замещен идентичным участком консервированной аллоболынеберцовой кости. Пациентка свободно ходит в течение 17 лет.
Свободная пересадка костных аутотрансплантатов на сосудистой ножке нашла сравнительно широкое применение при лечении больных с опухолями костей в детской клинике и не получила распространения у взрослых больных, несмотря на ряд положительных качеств метода. Основным препятствием для его применения является то, что опухоли, требующие сегментарной резекции и последующей пластики, локализуются в нижнем или верхнем суставном конце бедренной кости, верхнем суставном конце или диафизе плечевой (большеберцовой) кости, где наиболее удобный для пересадки на сосудистой ножке верхний конец малоберцовой кости или неприменим, или по своим функциональным возможностям уступает соответствующим эндопротезам и другим методам свободной аутопластики (аллопластики). С развитием метода пересадки васкуляризованных аутотрансплантатов из малоберцовой кости этот метод, как показали И.Г.Гришин, А.П.Бережной, В.А.Моргунов, В.Г.Голубев (1981, 1983, 1986), M.Usui, S.Jchii, T.Matsuyama (1989) и др., найдет применение при замещении дефектов дистального конца лучевой кости и диафизов костей предплечья, для замещения диафизарных дефектов плечевой кости и реже большеберцовой кости. Пересадка васкуляризованных аутотрансплантатов имеет прямые показания, если необходимо заместить дефект кости в зоне бывшего воспалительного процесса или в зоне воспаления. По наблюдениям И.Г.Гришина, Н.Е.Махсона (1984), васкуляризованные костные и кожнокостные трансплантаты устойчивы к раневой инфекции.
У детей показания к пересадке васкуляризованных костных трансплантатов шире: так называемая зона роста головки малоберцовой кости не теряет способности к росту.
Методики замещения дефектов костей билокальным остеосинтезом по Илизарову. Ряд ортопедов применяют эти методики при лечении больных с опухолями костей. Они могут найти применение при операциях, когда резецируются диафизы костей. В настоящее время нами и другими авторами эти методы с успехом применяются. Несомненно, трудность представляют больные, у которых резецируют практически весь диафиз, и трансплантат из метафизарной части для замещения нужно перемещать на 20—25 см. Для выполнения подобных операций требуется большой опыт. Заместить дефект консервативным аллотрансплантатом проще, хотя полное спаяние и функция обычно отмечаются через 6—8—10 мес. Методика замещения методом Илизарова суставных концов кости после резекции вряд ли получит распространение, поскольку при этом теряется подвижность сустава. Предпочтение отдают замещению эндопротезами, возвращающими конечности полный объем движений в суставе через 3 мес.
После больших сохранных операций на нижних конечностях переливают много крови. В Италии, например, наблюдается до 2 % гепатитов, из которых 50 % становятся хроническими. Нужно учитывать и другие инфекционные заболевания и нарушения иммунологической системы. R.S.Jr.Foster, M.C.Costanza, J.C.Foster и др. (1985), S.D.Nathanson (1985) указывают на меньшую продолжительность жизни больных, оперированных по поводу рака толстой и прямой кишок, которым переливали большое количество крови. Подобные наблюдения были сделаны на группе больных, оперированных по поводу сарком мягких тканей конечностей с высокой степенью злокачественности [Rosenberg S.A. et al., 1985].
В Институте ортопедии Риззоли с 1972 по 1982 г. велось наблюдение за 205 больными, оперированными по поводу остеогенной саркомы длинных трубчатых костей, и было отмечено отрицательное влияние больших доз переливаемой аллогенной крови.
Псевдозлокачественная костная опухоль мягких тканей. На фоне полного здоровья остро возникает локальная боль, а затем начинает пальпироваться округлой или неправильной формы, болезненное при пальпации образование; часто оно возникает после воспалительного процесса в носоглотке, легких. Отмечается повышение СОЭ и титра антистрептолизина. L.Angervall и соавт. в 1969 г. сообщили о 5 подобных наблюдениях. На КТ была видна костная тонкая округлой формы скорлупа. Радикальное оперативное удаление приводит к излечению.

Рис. 34.5. Гигантоклеточная опухоль сухожильного влагалища.
Опухоли и опухолеподобные заболевания костей кисти. В нашем отделении было оперировано 555 больных с опухолями и диспластическими заболеваниями костей кисти. С доброкачественными заболеваниями было 407 человек (73,3 %), со злокачественными — 60 (10,8 %) и диспластическими процессами — 88 больных (15,9 %). Чаще всего встречались энхондромы (206 больных), наиболее часто локализовавшиеся в фалангах пальцев.
Хондросаркомы при этом составляли половину больных с длительно существовавшими хондромами, которые претерпевали злокачественное перерождение. Наиболее часто производили краевую резекцию у 335 больных с аллопластикой дефекта у 114, аутопластикой — у 36 и гидроксиапатитом — у 12 больных. У 41 пациента произведено эндопротезирование фаланг (метилметаксилат).
Гигантоклеточная опухоль сухожильных влагалищ раздвигает сухожилия поверхностного и глубокого сгибателя пальцев, вызывая деструкцию фаланги (рис. 34.5).
С.Т.Зацепин
Костная патология взрослых
Онкологическое эндопротезирование единственная возможность сохранить хорошее качество жизни после удаления злокачественной опухоли костей. Остеосаркомой, саркомой Юинга, хондросаркомой болеют преимущественно подростки и лица молодого возраста. Имплантация эндопротеза позволяет им вести нормальную жизнь после выздоровления.
Установка импланта никак не влияет на эффективность противоопухолевого лечения.
Органосохраняющие операции как золотой стандарт
Хирургические вмешательства в онкоортопедии начали применять еще в 80-90х годах. Тогда врачи сохраняли нижнюю конечность по строгим показаниям. Эффективность противоопухолевого лечения довольно высока (пятилетняя выживаемость составляет 75-85%).
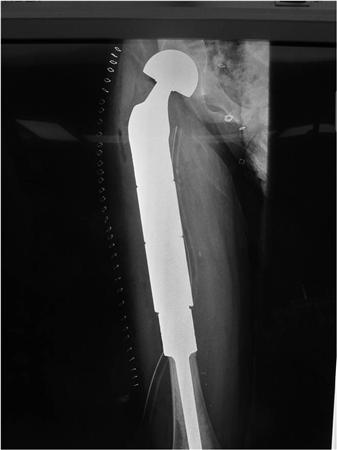
Онкологический имплант бедренной кости.
Эндопротезы устанавливают после удаления опухоли любого крупного сустава (коленного, тазобедренного, голеностопного, плечевого, локтевого). Пациентам со злокачественными новообразованиями плечевых, бедренных, большеберцовых костей выполняют их тотальное или диафизарное эндопротезирование — заменяя не сустав, а часть трубчатой кости.
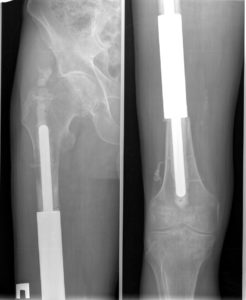
Суть онкологического эндопротезирования заключается в замене удаленных частей сустава искусственными имплантами. Это восстанавливает функции нижней конечности. Операция спасает в 85-90% случаев.
Противопоказания к хирургии
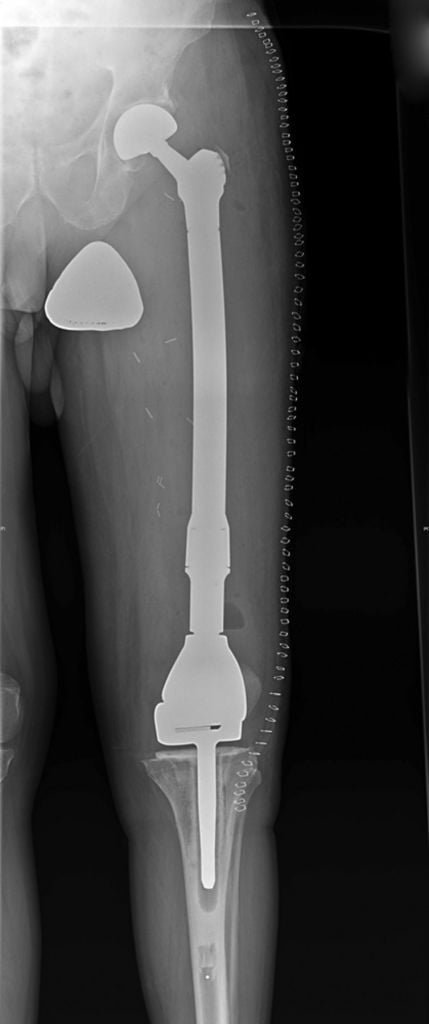
Операция по полной замене бедренной кости с имплантом коленного сустава.
Существует ряд ситуаций, когда ампутация ноги необходима. Иногда отказ от органосохраняющей операции спасает жизнь человека, а попытка сохранить нижнюю конечность приводит к его скорой гибели.
Абсолютные показания к ампутации:
- распад злокачественного новообразования;
- диссеминация (распространение) опухолевых клеток вследствие некачественно выполненной биопсии;
- поражения магистральных сосудов или нервов конечности.
Зачастую врачи рекомендуют ампутацию больным с патологическими переломами, осложнениями химиотерапии и тяжелыми поражениями жизненно важных органов, сопровождающимися декомпенсацией их функций. В этих случаях удаление нижней конечности дает человеку намного больше шансов.
Противопоказанием является невозможность сформировать мышечный футляр для импланта. Это ставит под угрозу приживление протеза и дает риск развития инфекционных осложнений.


Особенности онкологического эндопротезирования
Если при обычной замене сустава врачи выполняют стандартную резекцию, то при злокачественных опухолях объем удаления костной ткани увеличивается. Врачам нужно подбирать особый имплант каждому больному. Онкологические эндопротезы имеют гораздо больший размер, чем ортопедические.
Таблица 1. Основные различия между онкологическим и обычным эндопротезированием.
| Традиционное | Онкологическое | |
| Предоперационная подготовка | Общеклинические и визуализирующие методы исследования. | Объемное обследование, включающее биопсию, ангиографию, сцинтиграфию, КТ, МРТ и другие нужные методы. |
| Особенности устанавливаемых эндопротезов | Стандартные моноблочные или модульные протезы с цементной или бесцементной фиксацией. | Модульные эндопротезы, форму и размер которых можно отрегулировать в ходе операции. Подобные мегапротезы могут полностью заместить удаленную фрагменты костей. |
| Ход операции | Больному удаляют деструктивно измененные части сустава, а на их место устанавливают эндопротез. | После полноценного обследования пациенту удаляют опухоль вместе с прилегающими тканями. Кости и сустав замещают протезом. Выполняют пластику мягких тканей нижней конечности. |
| Ожидаемые результаты | Полное восстановление функции сустава. Возможны осложнения, устранить которые можно консервативным или хирургическим путем. | Пятилетняя выживаемость после органосохраняющей операции составляет 80%. Онкологическое эндопротезирование позволяет восстановить функции сустава. Риск осложнений в этом случае выше, чем при выполнении обычной ортопедической операции. |
Обследование перед операцией
Перед началом лечения пациента тщательно обследуют. Это помогает выявить злокачественное новообразование, установить его локализацию и размеры.
- Рентгенография. Позволяет подтвердить наличие опухоли и ориентировочно оценить ее размеры. Не дает представления о состоянии магистральных сосудов, нервов, мягких тканей конечности.
- Сцинтиграфия костей скелета. Необходима для выявления метастазов злокачественного новообразования. Обнаруживает опухоли костей любой локализации.
- Биопсия. Наиболее точные результаты дает трепанационная и открытая биопсия. Пункционная и аспирационная менее информативны, поскольку в полученном в их ходе материале не всегда содержатся опухолевые клетки.
- КТ/МРТ. Детальный анализ структуры кости, оценить степень ее разрушения и состояние мягких тканей нижней конечности. Это помогает наиболее точно определить объем резекции и спрогнозировать результаты операции.
- Ангиография. Выявляет дефекты и опухолевые повреждения магистральных сосудов.
- Общеклинические исследования (общий анализ крови и мочи, биохимический анализ крови, ЭКТ, флюорография, УЗИ органов брюшной полости). Необходимы для оценки общего состояния пациента и выявления тяжелых сопутствующих заболеваний.
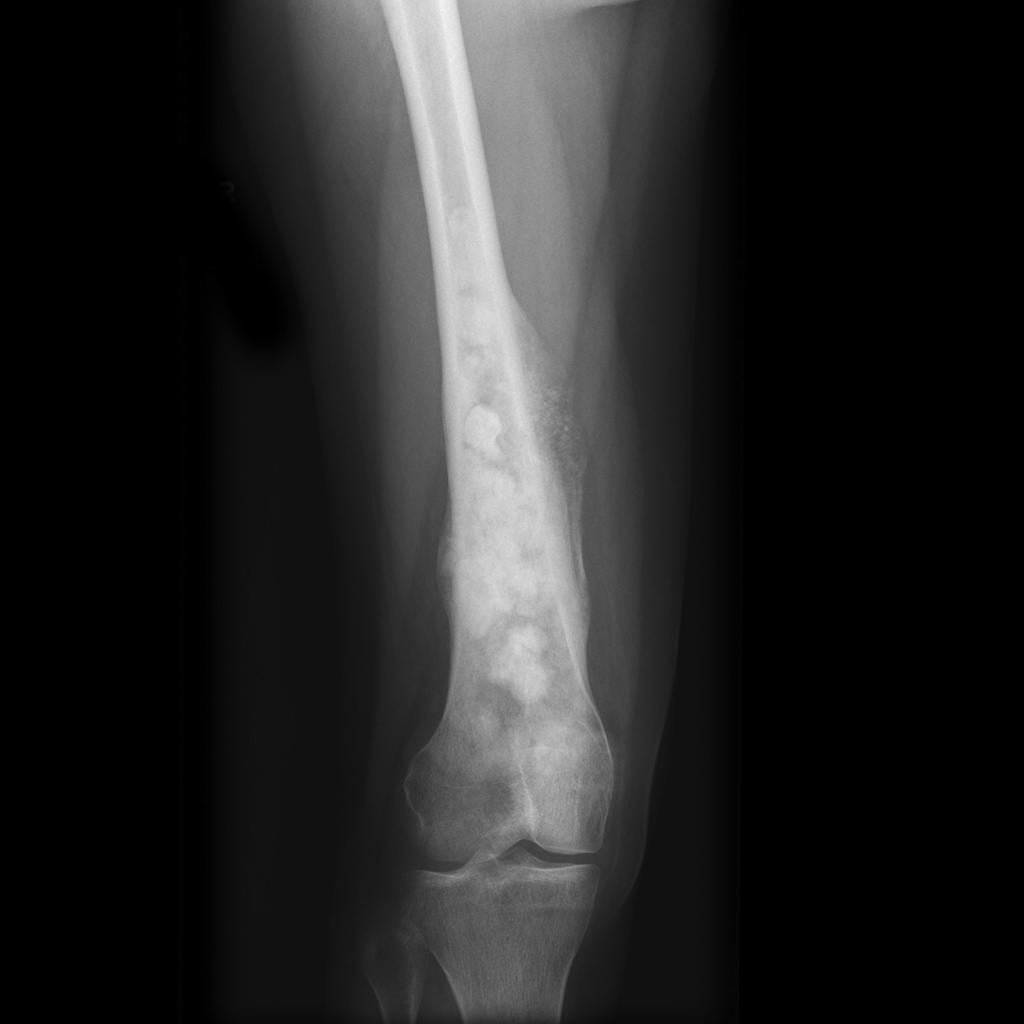
Остеосаркома на рентгене.
Комбинированное лечение опухоли
Для борьбы с опухолями костей используют химиотерапию, лучевую терапию и хирургическое лечение. Их умелое сочетание позволяет проводить органосохраняющие операции даже в тех ситуациях, в которых ранее ампутировали конечность. Химиотерапия позволяет нивелировать последствия перелома или неудачной биопсии.
Онкологические эндопротезы
Импланты, которые используются в онкоортопедии, обычно имеют гораздо больший размер. Это необходимо для замещения удаленных костных тканей. Логично, что мегапротезы нарушают биомеханику сустава, что приводит к нестабильности импланта. При опухолях нижней конечности пациентам могут замещать не только суставы, но и кости. Вид импланта зависит от локализации и размера злокачественного новообразования.
Виды онкологических протезов нижней конечности:
- заменяющие ТБС и часть бедренной кости;
- заменяющие коленный сустав и часть бедренной или большеберцовой кости;
- полностью замещающие бедренную кость;
- спейсеры – замкнутые эндопротезы коленного сустава;
- частично заменяющие и удлиняющие бедренную кость.

Основное отличие онкологических имплантов заключается в их массивности и сложности конструкции.
Производством онкологических протезов занимается несколько компаний: Stryker, ImplantCast, Biomet. Фирмы выпускают модульные эндопротезы, которые можно фиксировать цементным или бесцементным способом.
Особенностью модульных протезов является возможность собрать их во время операции. Это позволяет реконструировать дефекты костей любого размера. Применение модульных эндопротезов дает возможность избежать изготовления индивидуального импланта.
Неожиданные интраоперационные находки в онкологии нередки. Они вынуждают врачей удалять больше костной ткани, чем планировалось. Применение модульных протезов позволяет справиться с этой проблемой с минимальным ущербом для пациента. Чтобы заместить дефект, достаточно всего лишь раздвинуть эндопротез до нужного размера.
Любопытно! В онкоортопедии становятся все популярней эндопротезы с серебряным покрытием. Содержащиеся в нем ионы серебра оказывают антибактериальное действие и снижают риск развития инфекции.
Выполнение операции
Удаление костной ткани и установка протеза при злокачественных новообразованиях происходит совсем не так, как при обычном эндопротезировании. Во время хирургического вмешательства врачи придерживаются целого ряда правил.
Основные правила онкологического эндопротезирования:
- Соблюдение принципа футлярности. Злокачественную опухоль удаляют вместе с окружающими ее фрагментами здоровой костной ткани. Резекцию кости выполняют на расстоянии 5-6 см от новообразования. Вместе с опухолью удаляют зону предшествующей биопсии и все очаги возможной диссеминации.
- Соблюдение правил абластики и асептики. Во время хирургического вмешательства врачи тщательно следят за тем, чтобы опухолевые клетки не проникли в здоровые ткани. Чтобы избежать диссеминации, вначале перевязывают артерии и вены, а лишь затем иссекают опухоль. Параллельно с этим медработники проводят тщательную профилактику инфицирования операционной раны.
- Восстановление двигательной функции конечности. После установки протез прикрывают мышечными лоскутами и делают необходимую пластику. Это позволяет избежать развития инфекционных осложнений и некроза тканей в будущем.
- Адекватное послеоперационное ведение больных. Качественная реабилитация и правильное поведение пациента в послеоперационном периоде помогает восстановить функцию сустава и снизить риск возникновения непредвиденных осложнений.
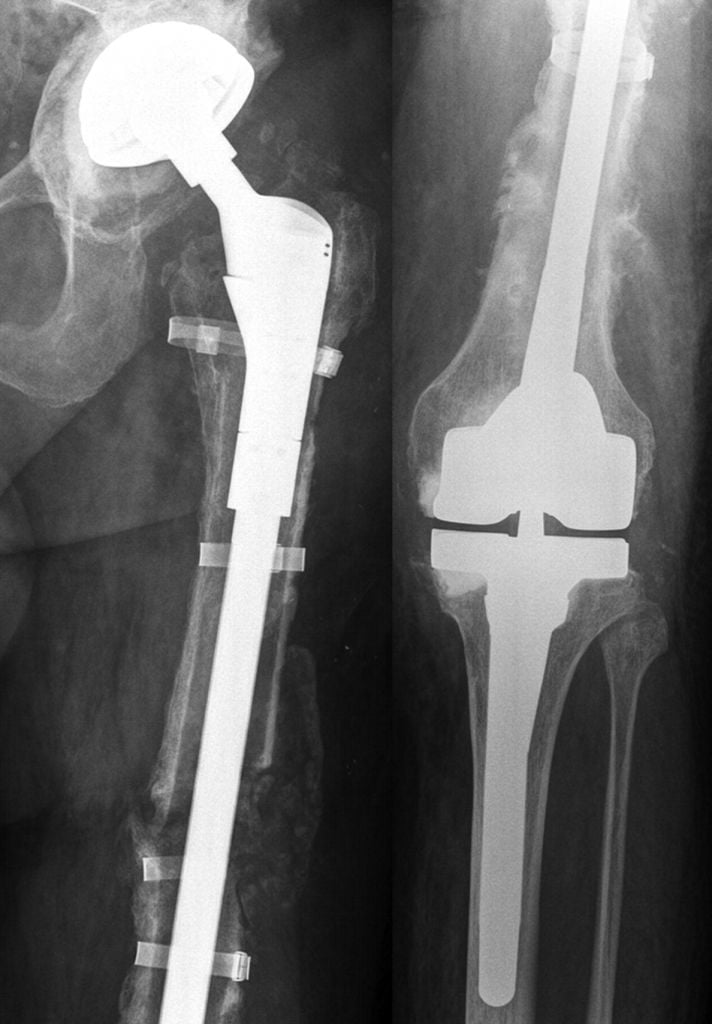
Массивный онкологический эндопротез ТБС.
Факт! Результаты органосохраняющей операции зависят от размера опухоли, степени ее злокачественности, поражения мягких тканей, сосудов и нервов конечности. Немалую роль в успехе лечения играет и внимательность, добросовестность и опытность врачей.
13 марта 2020 г. 9:07
Пациенты с раком имеют подавленную иммунную систему и более восприимчивы к инфекциям.
12 марта 2020 г. 8:26
Исследователи представили структуру и механизм белков, которые экспрессируются при различных формах рака и связаны с плохим прогнозом пациента.
9 марта 2020 г. 12:07
В низких дозах тетродотоксин заменяет опиоиды для облегчения боли, связанной с раком.
5 марта 2020 г. 14:24
Новый метод картирования сил, которые кластеры клеток оказывают на микроокружение, может помочь в изучении развития тканей и метастазирования рака.
Ампутация – хирургическая процедура, в ходе которой проводится удаление всей конечности (ноги или руки) или ее части. Выполняется, как правило, для лечения раковых опухолей, которые распространились из костей в окружающие ткани, нервы и кровеносные сосуды.
Ампутация конечности может быть выполнена как в качестве единственного оперативного вмешательства, так и после ранее проведенной органосохраняющей операции, при наличии серьезных инфекционных осложнений в кости или рецидиве рака. Подобные радикальные хирургические процедуры выполняются только в крайнем случае, когда остальные методы лечения не могут спасти пациенту жизнь, а сохранить пораженную конечность не представляется возможным.
Перед операцией по ампутации конечности многие израильские клиники, в том числе, Ассута обеспечивают полную психологическую поддержку больных, пациент может поговорить со специалистом обо всех своих страхах и заботах, получить необходимую помощь и ценные рекомендации по поводу проведения хирургического вмешательства, периода реабилитации и вероятных изменений в социальной коммуникации. Больные также могут пообщаться с теми людьми, кто уже перенес операцию, и, таким образом, получить максимально полезные практические советы. Врачи израильских медицинских учреждений понимают, насколько может повлиять проведение такой радикальной хирургии на психологическое состояние человека, поэтому обеспечивают его наиболее комфортными условиями, уходом и поддержкой.
До операции пациенту необходимо пройти ряд диагностических процедур для подтверждения диагноза и определения надлежащего уровня ампутации (МРТ, анализы крови и т.п.), чтобы сохранить максимальное количество здоровых тканей и полностью удалить раковую опухоль. Для оценки состояния пациента могут быть проведены:
- Тщательное медицинское обследование – оценивание физического состояния больного, а также состояния питания, функционирования кишечника, мочевого пузыря, сердечно-сосудистой и дыхательной систем организма.
- Изучение состояния и функций здоровой конечности.
- Психологическая оценка - необходима для определения воздействия ампутации на психологическое и эмоциональное здоровье пациента, а также для того, чтобы узнать, нуждается ли он в дополнительной поддержке.
Также больному следует сообщить своему врачу о следующих факторах:
- Об аллергических реакциях на медикаменты, анестетики, латекс.
- О беременности или подозрении на нее.
- О расстройствах кровообращения и приеме лекарственных средств, влияющих на свертываемость крови - антикоагулянтов (аспирина). Вероятнее всего, до процедуры пациенту будет необходимо прекратить принимать разжижающие кровь медицинские препараты.
Хирургическое вмешательство может осуществляться под общим наркозом и под эпидуральной (спинальной) анестезией. В ходе операции пациент находится под постоянным мониторингом сердечного ритма, артериального давления и дыхания. Также может быть выполнена катетеризация мочевого пузыря.
В первую очередь хирург обрабатывает операционное поле антисептическим раствором и делает надрез в области ампутации, после чего удаляет пораженный участок – раковую опухоль и прилегающие к ней здоровые ткани. Это необходимо для остановки патологического процесса и предупреждения вероятного рецидива заболевания.
После того, как хирург убедился в максимально полном удалении злокачественных клеток, он сглаживает опил кости и формирует культю, к которой впоследствии будет крепиться протез. При этом создается лоскут из мышц, кожи и соединительной ткани, закрывающий конец кости. Далее врач накладывает швы, которые остаются на протяжении месяца. Часто применяется жесткая повязка или гипс, предупреждающая отек конечности.
После проведения данной операции, вопреки расхожему мнению, пациент все также способен двигаться и совершать обычные ежедневные действия. В Израиле выполняется протезирование конечностей, благодаря чему больные могут не только нормально ходить и бегать, но и заниматься активными видами спорта. Выбор наиболее подходящего протеза зависит от:
- Состояния и уровня ампутации.
- Отдельных психологических и жизненных факторов (окружающей среды, типа работы, социального и семейного статуса, мотивации, эмоциональной адаптации).
- Наличия сопутствующих заболеваний и других физических недостатков.
- Выносливости, мышечной силы и координации.
Большинство протезов на сегодняшний день изготавливаются из металла и пластмасс. При лечении рака верхней конечности врач иногда вынужден провести вычленение плеча или ампутацию верхней конечности с обширной резекцией плечевого пояса, тем самым усложнив или вовсе сделав невозможной установку механизированного протеза. В таком случае альтернативой будут более дорогие миоэлектрические протезы, действующие при помощи электричества.
С каждым годом процессы изготовления протезов совершенствуются и модернизируются для того, чтобы создать максимальную схожесть с удаленной конечностью и повысить функциональность искусственных заменителей.
В течение первого времени после операции пациенты не могут ни есть, ни пить, поэтому выполняется внутривенное вливание. Для поддержания нормального дыхания больного используется кислородная маска, а для контроля выведения мочи – мочевой катетер. К ране может быть проведена специальная дренажная труба, необходимая для отвода лишней крови и жидкостей в небольшой контейнер.
После операции по ампутации конечности пациент также может испытывать болевые ощущения и фантомные боли (словно исходящие со стороны удаленной конечности).
Для скорейшего восстановления больному необходимо пройти физиотерапию и трудотерапию. Физиотерапевт посещает больного через день после хирургического вмешательства, чтобы показать основные упражнения, направленные на поддержание мышц возле ампутированного участка. В течение нескольких дней пациент учится передвигаться в инвалидной коляске или с помощью костылей, после чего начинает ходить в тренажерный зал на физиотерапию.
В период реабилитации после ампутации конечности пациенту необходимо как можно скорее научиться справляться с повседневными делами, невзирая на ограниченные возможности (трудотерапия).
Высокое качество медицинской помощи обеспечат вам врачи клиники Ассута.
Операции при саркоме в клинике Ассута
Операция при саркоме: преимущества лечения в клинике Ассута, процесс подготовки, виды операций (широкое местное иссечение, щадящая хирургия, ампутация, пластическая хирургия), восстановление после операции, потенциальные побочные эффекты.

Лечение рака в Израиле
Вам требуется лечение рака в Израиле? Звоните в Ассуту. Мы гарантируем оперативное решение проблем со здоровьем.
ЗАЯВКА НА ЛЕЧЕНИЕ
Отправляя форму Вы соглашаетесь с политикой конфиденциальности
Хирургическая операция является основным методом лечения большинства злокачественных костных опухолей. Кроме того, для получения образца опухолевых тканей также используется операция. Биопсия и хирургическое лечение - это две отдельные операции. Однако планировать их одновременно очень важно. Лучше всего, если данные процедуры будут проводиться одним и тем же хирургом. Неправильно проведенная биопсия в некоторых случаях делает невозможным удаление опухоли без ампутации пораженной конечности.
Основная цель хирургической операции заключается в иссечении всей опухоли. Если останется всего несколько злокачественных клеток, они могут дать начало новой опухоли. Чтобы предотвратить подобное, хирург удаляет не только новообразование, но и некоторый объем окружающих его здоровых тканей. Такая процедура называется широкое иссечение патологического образования с окружающими тканями. Удаление внешне здоровых тканей увеличивает вероятность того, что опухоль удалена полностью. После операции полученные ткани изучаются патоморфологом под микроскопом. Он осматривает наружные края образца на предмет наличия опухолевых клеток. Если опухолевые клетки присутствуют на краях иссеченных тканей, это означает, что опухоль могла быть удалена не полностью. Широкое иссечение тканей при наличии "чистых" краев операционной зоны сводит риск рецидива опухоли к минимуму.
Опухоли костей верхних и нижних конечностей
В некоторых случаях для обеспечения полноценного широкого иссечения приходится удалять всю конечность. Такая операция носит название ампутация. Обычно злокачественная опухоль удаляется хирургом без ампутации. Такая операция называется органосохраняющей или органосберегающей. Крайне важно осознавать все преимущества и недостатки каждого вида хирургического вмешательства. Органосохраняющая операция намного сложнее и вызывает массу осложнений. Выживаемость при обоих видах операций одинакова, если вмешательство выполняет опытный хирург. Исследования по изучению качества жизни показали, что существенно не различаются реакции пациентов на конечный результат проведения различных операций. Больше всего по поводу исхода операции волнуются подростки. Их тревожат социальные последствия лечения.
Реабилитация потребуется независимо от вида операции. Она может стать самым тяжелым этапом лечения. Пациенту следует встретиться с врачом-реабилитологом до проведения операции. Это позволит лучше понять предстоящие сложности.
Ампутация
Ампутация - это частичное или полное удаление конечности. При ампутации удаляются все пораженные опухолью ткани, часть здоровых тканей над данным участком и полностью ткани под ним. В настоящее время ампутация проводится только при невозможности органосохраняющего лечения. Ампутация может потребоваться в случае, если при удалении опухоли затрагиваются важнейшие нервы, артерии или мышцы, что существенно нарушает работу конечности.
Чтобы определить объем тканей, которые нужно удалить, операцию необходимо сопровождать проведением МРТ и гистологическим исследованием тканей. При проведении операции вокруг ампутированной кости формируется манжета из мышц и кожи. Сформированная манжета должна соответствовать форме искусственной конечности. Пациенту необходимо научиться пользованию протезом в ходе послеоперационной реабилитации. После ампутации нижней конечности пациент снова сможет ходить через 3-6 месяцев.
Органосохраняющая операция
При органосохраняющей операции удаляется вся злокачественная опухоль и сохраняется функциональность конечности. Такая операция может быть проведена в 90% случаев злокачественной опухоли верхней или нижней конечности. Перед хирургом стоит непростая задача: удалить опухоль целиком, не затронув расположенные рядом нервы, сосуды и связки. Если опухоль проросла в рядом расположенные структуры их приходится удалять вместе с опухолью. Иногда это может привести к появлению болей или невозможностью пользоваться конечностью. В таких случаях ампутация является наилучшим вариантом лечения.
При органосберегающей операции используется широкое иссечение тканей для удаления опухоли. Для замены удаленной кости используется костный трансплантат или эндопротез. Эндопротезы могут быть очень сложными конструкциями и изготавливаются из металлов и других материалов. Эндопротезирование часто применяется у растущих детей. В таких случаях по мере роста и развития ребенка эндопротез самостоятельно удлиняется без дополнительной операции.
Некоторым пациентам после органосохраняющей операции в последующие 5 лет может потребоваться новое хирургическое вмешательство, а некоторым из них - и ампутация.
Органосберегающие операции требуют более интенсивной реабилитации. Пациенту после вмешательства на нижней конечности, требуется в среднем около года, чтобы снова начать ходить.
Реконструктивные операции
При необходимости ампутации до середины бедра, хирург может развернуть оставшуюся голень и стопу на 180о и объединить ее с бедренной костью. При этом голеностопный сустав становится новым коленным суставом. Подобная операция называется ротационная пластика. Для восстановления длины используется протез.
При поражении злокачественноой опухолью верхней конечности, возможно ее удаление с последующим присоединением нижних отделов руки. При этом у пациента сохраняется функционирующая рука, которая просто намного короче.
Опухоли других локализаций
Как можно более широкое иссечение пораженных и здоровых тканей проводится при злокачественных опухолях тазовых костей. Для восстановления кости можно использовать костные трансплантаты.
При расположении опухоли в нижней челюсти проводится полное удаление нижнечелюстной кости с последующим ее восстановлением из других костей.
При расположении опухоли в области позвоночника или черепа не всегда возможно широкое иссечение. Злокачественные новообразования в таких случаях требуют комбинированного лечения, например, кюретаж, криохирургию и радиотерапию.
Кюретаж
При данной процедуре из кости проводится выскабливание опухоли без удаления костной ткани. При этом в кости образуется отверстие. После удаления большей части опухоли хирург проводит обработку прилежащей костной ткани для уничтожения всех оставшихся опухолевых клеток. Криохирургия является одним из способов обработки.
Криохирургия
При данном методе через отверстие, которое образовалось после удаление опухоли, в кость вводится жидкий азот. Это уничтожает раковые клетки, замораживая их. После лечения отверстие в кости может быть заделано с помощью костного трансплантата или костного цемента.
Костный цемент
Костный цемент состоит из полиметилметакрилата (ПММК). Он представляет из себя жидкость, затвердевающую со временем. Костный цемент закладывается в костное отверстие в жидкой форме. При затвердевании ПММК выделяет много тепла. Тепло уничтожает оставшиеся клетки злокачественной опухоли. Это качество позволяет использовать ПММК при некоторых костных опухолях без применения криохирургии.
Хирургическое лечение метастазов
Для излечения злокачественной опухоли кости, она должны быть полностью удалена, включая все существующие метастазы. Легкие являются самым типичным местом появления метастазов. Операция должна быть спланирована очень тщательно. Перед операцией хирург оценивает количество опухолей, их расположение, размер и общее состояние здоровья пациента.
Единственный шанс на излечение дает пациенту удаление всех метастазов в легких. Но не все легочные метастазы можно удалить. Некоторые опухоли слишком близко расположены к важным структурам грудной клетки. Метастазы бывают слишком крупными, для их безопасного удаления.
+7 (495) 50 254 50 - ГДЕ ЛУЧШЕ ЛЕЧИТЬ РАК КОСТИ
Читайте также:

