Операция по удалению кисты на мочевом пузыре

Мочевой пузырь – полый орган, расположенный в малом тазу, служащий резервуаром для накопления и выведения мочи. Заболевания этого органа, требующие хирургического вмешательства, встречаются довольно часто (около 20% всех урологических операций – это операции на мочевом пузыре).
Операции на мочевом пузыре требуется проводить при его травматизации, задержке мочи, наличии полипов, камней, доброкачественных или злокачественных новообразований, свищах, язвенном цистите, эндометриозе, при других заболеваниях, которые не поддаются медикаментозной терапии.
Особенности операций на мочевом пузыре
Нормальное функционирование мочевого пузыря очень важно для полноценного качества жизни. Поэтому так важно при лечении этот орган сохранить.
К счастью, органосохраняющие операции на мочевом пузыре проводятся намного чаще, чем полное удаление. Этому отчасти способствует то, что почти все заболевания этого органа сразу проявляются симптомами и изменениями в анализах мочи. При своевременном обращении к врачу даже злокачественную опухоль легко выявить на начальной стадии.

строение мочевыделительной системы
Этот орган имеет естественное сообщение с внешней средой – мочеиспускательный канал. Через него можно проводить обследование и множество хирургических манипуляций.
Основные виды операций на мочевом пузыре
По характеру доступа все операции на мочевом пузыре делятся на:
- Открытые (с разрезом брюшной стенки).
- Эндоскопические (трансуретральные или трансвлагалищные).
- Цистолитотрипсия и цистолитолапаксия (удаление камней).
- Резекция мочевого пузыря.
- Трансуретральная резекция.
- Цистэктомия.
Обезболивание может быть общим, местным, также применяется спинномозговая анестезия. Метод обезболивания зависит от тяжести состояния пациента, наличия других хронических заболеваний, учитывается и предпочтения самого больного.
Основные этапы обследования перед операцией
Для уточнения диагноза, точной локализации патологии, размеров и строения опухоли необходимо провести:
![]()
Ультразвуковое исследование органов малого таза. Наиболее простое и доступное обследование, которое дает первое впечатление о патологии. Кроме обычного чрезкожного может быть проведено трансуретральное, трансвагинальное или трансректальное УЗИ.- Цистоскопия. Эндоскопическое обследование. Через уретру в полость пузыря вводится цистоскоп, который позволяет врачу обозревать внутреннюю поверхность органа, взять соскоб новообразования для гистологического исследования.
- Исследование мочи на атипичные клетки.
- Контрастная уроцистография.
- Компьютерная томография. Назначается для уточнения размеров, точной локализации опухоли, состояния соседних органов, лимфоузлов.
- Внутривенная урография мочевыводящих путей. Оценивается проходимость и состояние вышележащих отделов мочевого тракта
- При опухолях назначается также КТ всех органов брюшной полости для выявления отдаленных метастазов.
Совсем не обязательно, что все эти обследования необходимы каждому пациенту. Они назначаются индивидуально по мере углубления в диагноз.
Непосредственно перед любой операцией назначаются общие анализы крови и мочи, биохимические показатели крови, показатели свертывания, определение группы крови, рентген легких, определение антител к ВИЧ, сифилису, вирусным гепатитам, осмотр терапевта и узких специалистов при наличии хронических заболеваний.
При наличии воспалительного процесса назначается бакпосев мочи и по возможности лечение воспаления антибиотиками.
Настоятельно рекомендуется отказ от курения. За шесть часов до операции нельзя принимать еду и питье.
Цистолитолапаксия

Цистолитолапаксия – это удаление из мочевого пузыря камней. Проводится открытым методом при достаточно больших размерах конкрементов или путем цистоскопии. При трансуретральной операции в мочевой пузырь вводится специальный литотриптер. Существуют различные приспособления (механические, ультразвуковые, электрогидравлические, лазерные).
Камень дробится на мелкие осколки, которые затем вымываются и отсасываются специальным отсосом.
Резекция мочевого пузыря
Резекция мочевого пузыря – это вмешательство с целью удаления части органа, пораженной патологическим процессом.
Резекцию можно проводить двумя методами:
- Открытая резекция (частичная цистэктомия).
- Трансуретральная резекция (ТУР).
Доступ – разрез брюшной стенки. При расположении опухоли на задней стенке пузыря проводят нижнюю срединную лапаротомию и вскрытие брюшины. При переднебоковом расположении опухоли возможен дугообразный разрез в надлобковой области и внебрюшинный доступ.
Послойно рассекаются ткани, мочевой пузырь выводится в рану. Далее хирург рассекает его стенку и удаляет опухолевидные образования.
К данному способу резекции прибегают редко, в настоящее время он сильно уступает свои позиции трансуретральной резекции. Однако при крупных опухолях и дивертикулах данный метод незаменим. Открытая резекция позволяет тщательно провести ревизию прилегающих к пузырю органов, в случае поражения лимфоузлов удалить их.
ТУР – это иссечение опухоли без разреза брюшной стенки.
Мочевой пузырь наполняется стерильным физраствором, затем через уретру в него вводят цисторезектоскоп, с помощью которого хирург и будет осуществлять удаление опухоли или полипа. Опухоль как бы соскабливается слой за слоем. Удаляются пораженные ткани с захватом здоровых. Материал отправляется на цитологическое исследование.
Все действия выполняются под зрительным контролем, так как все происходящее выводится на монитор. Помимо обычного хирургического способа ТУР, существуют также другие – лазерный, электрокоагуляционный, фотодинамический.
После операции в пузыре оставляется катетер.

трансуретральная резекция опухоли
Преимущества ТУР перед открытой резекцией:
- Меньше травмируются ткани.
- Меньше риск кровотечения.
- Быстрый период восстановления, меньше риск возникновения осложнений. Вставать и ходить можно уже через несколько часов после операции.
- Нет опасности расхождения швов.
Условия выполнения ТУР:
- Рак 1 стадии, когда опухоль не прорастает в мышечный слой.
- Размер опухоли не более 5 см.
- Отсутствие метастазов в лимфоузлы таза.
- Не поражен выходной отдел и мочеиспускательный канал.
После операции в течение первых суток проводят промывание пузыря антисептическими растворами. Катетер извлекается через несколько дней, иногда оставляется на несколько недель.
Полное заживление послеоперационной раны происходит в течение трех месяцев. Рекомендовано ограничение подъема тяжестей, воздержание от вождения автомобиля.
Рекомендована диета с исключением острого, соленого.
По отзывам пациентов, перенесших операцию ТУР:
- Во время самой операции боль не ощущается.
- Операция длится около часа.
- После вмешательства чувствуется умеренное жжение, могут быть спазмы и позывы помочиться.
- Несколько суток отмечается дискомфорт и жжение при мочеиспускании.
- Примесь крови в моче наблюдается около недели.
- Через несколько дней можно идти домой.
Цистэктомия
Цистэктомия – это радикальная операция, полное удаление мочевого пузыря, часто вместе с соседними органами. Это крайний шаг в урологии, производится тогда, когда оставление органа смертельно опасно для пациента.

- Выраженная деформация мочевого пузыря.
- Кровотечение.
- Прорастание опухолью всех стенок пузыря (вторая и третья стадии рака).
- Инвазия опухоли в соседние органы.
- Быстро рецидивирующий поверхностный рак, который не удается излечить с помощью химиолучевой терапии.
- Рецидив опухоли после ТУР.
- Большие размеры опухоли (более 5 см).
- Локализация опухоли в области шейки, а также в пузырно-мочеточниковом треугольнике.
Проводить цистэктомию противопоказано при тяжелом общем состоянии пациента. В таких случаях возможно проведение паллиативных операций для устранения задержки мочи.
Доступ – надлобковый разрез. Далее рассекаются все связки мочевого пузыря, то есть проводится его мобилизация. Помимо этого, перевязываются и перерезаются все артерии, питающие мочевой пузырь, и вены, осуществляющие отток крови. Затем на тот отдел мочеиспускательного канала, который находится ближе к мочевому пузырю, накладывается зажим и он пересекается. Далее мочевой пузырь выводится в рану, отслаивается от прилежащих к нему органов и удаляется.
Осложнения операций
К осложнениям после операций на мочевом пузыре относятся:
- Кровотечение.
- Присоединение инфекции.
- Тампонада мочевого пузыря сгустками крови.
- Обструкция мочеточника.
- Образование стриктуры (сужения) мочеточников.
- Задержка мочи.
- Перфорация органа.
- Образование свищей.
- Рецидив рака.
Жизнь после удаления мочевого пузыря
Непосредственно после операции возникает необходимость выбора нового пути для отвода и сбора мочи.
Возможны несколько вариантов:
![]()
Выведение мочеточников на кожу, в результате чего отток мочи происходит в мочеприемник, находящийся снаружи организма пациента. По мере необходимости мочеприемник нужно будет опорожнять, тщательно следить за его гигиеной и спустя какое-то время менять. Качество жизни таких людей значительно ухудшается: они испытывают трудности в гигиенических процедурах, у них резко повышается риск инфицирования почек, а также их преследует постоянный запах мочи.- Пересаживание мочеточников в толстую кишку (например, в подвздошную или сигмовидную).
- Создание искусственного мочевого пузыря из части кишечника. При этом обосабливается участок кишечника, в который пересаживаются мочеточники, и формируется анастомоз (соединение) с мочеиспускательным каналом. Это дает возможность пациенту мочиться как обычно, и образ жизни больного практически не изменяется.
Примерно двое суток после операции не разрешается есть, так как в ходе цистэктомии может пострадать и кишечник, и необходимо время для его заживления. Острую, жареную и жирную пищу также желательно исключить. Готовить пищу лучше на пару без соли и специй.
Рак мочевого пузыря
Метод лечения рака зависит от стадии, а также от морфологической структуры опухоли. На начальных стадиях стараются проводить органосохраняющую операцию, при которой удаляется только опухоль. Как правило, для этих целей проводят упомянутую выше трансуретральную резекцию (ТУР).

химиотерапия при раке мочевого пузыря
После того, как опухоль будет удалена, проводят курсовую внутрипузырную терапию химиопрепаратами или иммунными препаратами: в мочевой пузырь вливают либо химиопрепарат, либо противотуберкулезную вакцину БЦЖ. Использование данной вакцины с этой целью применяется в медицине уже давно и обеспечивает почти нулевой процент рецидива опухоли.
Если же новообразование дало множественные метастазы в лимфоузлы таза, или опухоль проникла глубоко в стенку пузыря, то здесь встает вопрос о проведении химиотерапии и радикальной цистэктомии.
При радикальной цистэктомии мочевой пузырь удаляется вместе с околопузырной клетчаткой и тазовыми лимфатическими узлами. У мужчин удаляют также простату и семенные пузырьки, а у женщин – матку, придатки и переднюю стенку влагалища. Помимо этого, удаляется та часть мочеиспускательного канала, которая прилежит к мочевому пузырю.
Стоимость операций
При наличии показаний операция проводится бесплатно в урологических отделениях государственных клиник.
В частных клиниках стоимость операций сильно варьирует: стоимость трансуретральной резекции (ТУР) составляет от 95 до 125 тысяч рублей, открыто резекции – от 50 до 70 тысяч рублей, цистэктомии – от 100 до 200 тысяч рублей.
Опухоль мочевого пузыря – новообразование, которое возникает в полости или на стенке органа. Болезнь может протекать как с яркими симптомами, так и без особых признаков, что часто приводит к поздней диагностике. По основной классификации опухоли бывают доброкачественными и злокачественными. Именно тип образования, его размеры и место определяют схему лечения опухоли мочевого пузыря и прогноз выздоровления.
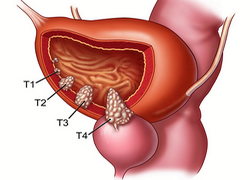
Причины появления опухоли
Механизм развития опухолей заключается в активном делении клеток. Такие процессы могут быть запущены разными факторами, которые провоцируют мутацию генетического клеточного материала. В случае с мочевым пузырем особенно опасны курение, неблагоприятная экология и работа, связанная с химическими веществами. Эти факторы могут вызывать разные виды опухолей мочевого пузыря:
- Доброкачественные: полипы, папилломы, миомы, гемангиомы, фибромы.
- Злокачественные: солидный, переходноклеточный, папиллярный и плоскоклеточный рак, аденокарцинома, а также поверхностный (неинвазивный) и инвазивный рак.
Доброкачественные опухоли часто диагностируются у рабочих, занятых в лакокрасочной, бумажной, химической и резиновой промышленности. Провоцировать заболевание может застой мочи. Чем выше ее концентрация и чем дольше она задерживается в пузыре, тем более сильным оказывается опухолегенное действие веществ в ее составе. У мужчин причинами опухолей выступают заболевания мочеполового тракта:
- аденома простаты;
- простатит;
- камни в органах мочевыделительной системы;
- стриктуры и дивертикулы мочеиспускательного канала.
Ввиду особенностей анатомического строения мужчины больше подвержены риску возникновения новообразований. Злокачественные опухоли мочевого пузыря могут развиваться по тем же причинам:
- из-за работы на вредном производстве;
- паразитарных инфекций;
- длительной задержки мочи;
- инфекций и воспаления урогенитального тракта.
Симптомы опухолевых заболеваний
Рассматривая симптомы опухоли мочевого пузыря, стоит отметить, что на раннем этапе она никак себя не проявляет. Признаки возникают, когда новообразование достигает таких размеров, при которых оно может раздражать стенки органа. В такой ситуации у человека могут быть следующие жалобы:
- изменение цвета мочи;
- спазмы и боль внизу живота;
- ощущение не полностью опорожненного мочевого пузыря;
- выделение мочи небольшими порциями;
- частые позывы к мочеиспусканию;
- нарушение менструального цикла и выделения из половых путей (у женщин);
- отечность в ногах, области промежности;
- нарушения работы органов пищеварения.
Методы диагностики опухоли мочевого пузыря
Поскольку опухоль может носить доброкачественный или злокачественный характер, особое значение приобретает дифференциальная диагностика. Она направлена на то, чтобы определить тип новообразования, поскольку от этого зависит схема лечения. Исходя из этого, в инструментальную и лабораторную диагностику опухоли мочевого пузыря включают:
- Ультразвуковое исследование (УЗИ) органов малого таза.
- Магнитно-резонансную или компьютерную томографию (МРТ или КТ) малого таза.
- Цистоскопию с биопсией новообразования для определения его типа.
- Экскреторную урографию и цистографию.
- Цитологическое тестирование мочи.

Урахус представляет мочевой проток, который формируется еще в эмбриональном периоде. Необходим он для связи мочевого пузыря с околоплодными водами и полностью зарастает в норме к концу 3 триместра беременности. Далее на месте данной трубки формируется пупочная связка. Однако в ряде случаев этого не происходит, и образуется заполненная жидкостью полость - киста урахуса. Чаще всего ее местоположением является середина связки. Если зарастания связки не происходит совсем, говорят о пузырно-пупочном свище. При появлении отверстия в мочевом пузыре, может образоваться дивертикул или отросток. С лечением лучше не затягивать.
Итак, киста урахуса — это образование остаточного типа, заполненное слизью, серозным экссудатом, меконием, мочой. Она может расти продолжительное время совсем никак себя не проявляя, но, если обнаруживается, лучше провести лечение. Выявляют ее абсолютно случайно во взрослом возрасте. У мужчин патология встречается чаще в три раза в сравнении с женщинами. Средний размер образования составляет не более 5-10 см. Новообразование имеет строение замкнутой капсулы, заполненной жидкостью. Иногда оно связано с пузырем. Урина может просачиваться сквозь пупочную связку, если имеется свищевое отверстие.
![]()
48 пациентов сделали операцию по удалению кисты урахуса в нашей клинике. 9 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим операцию по методике, разработанной в нашей клинике.![]()
Врачи клиники АВС не просто проводят операцию, но и единственная в России клиника со своей авторской программой.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Цены на удаление кисты урахуса
| Описание | Цена, руб. |
|---|---|
| Прием хирурга уролога-андролога | 1500 рублей |
| Биопсия (забор материала) | 5500 рублей |
| Дневной стационар (1 день) | 1880 рублей |
| Общий анализ мочи | 300 рублей |
| Общий клинический анализ крови + Лейкоцитарная формула + СОЭ | 700 рублей |
| Анестезия общая для мужчин | 12500 рублей |
| ВИЧ 1-2 АГ / АТ (HIV Ag / Ab Combo) (ИХЛА) | 450 рублей |
![]()
Хирург с опытом более 7 000 операций![]()
Высокая точность при хирургическом вмешательстве
![]()
100% без боли - инновационная анестезия![]()
Малоинвазивный метод с использованием эндоскопа
Причины заболевания
Появление патологии связано с ранними стадиями эмбрионального развития. Способствовать этому могут инфекционные процессы в организме беременной и ряд других факторов. Следует заметить, что до настоящего времени природа данного недуга не до конца изучена. В частности, ученые пока не нашли прямую причину развития отклонения. Перед инфекционным процессом происходит активация патогенной микрофлоры, оказавшейся в утолщении посредством свища. Источником инфекции может стать и мочевой пузырь, если в органе имеется воспалительный процесс. Воспаление у беременных происходит из-за смещения органов на фоне продолжающегося роста матки, которая оказывает давление на очаг, провоцируя появление болевых ощущений в нижней части живота, что свидетельствует о необходимости лечения.

Крымкин Юрий Михайлович

Кармолиев Рустам Рафикович

Корнеева Лариса Николаевна
Врач-уролог высшей категории, кандидат медицинских наук.
Симптомы кисты урахуса
Пузырная киста без признаков инфицирования нередко продолжительное время никак себя не проявляет и абсолютно не меняется в размерах. Обнаружение, как правило, происходит во взрослом возрасте во время профилактических осмотров. Проявления будут зависеть от времени инфицирования и структуры. Симптомы нагноения могут сформироваться непосредственно после рождения ребенка, уже во взрослом организме или не проявиться никогда. 
Пока в очаг не попали болезнетворные микроорганизмы, оно остается стерильным, поэтому не представляет никакой опасности для здоровья и не растет, то есть лечение не требуется. Как только патогенная микрофлора попадает, в полости активизируется воспалительный процесс, распространяющийся и на смежные ткани. Тогда очевидной становится и симптоматика, что говорит о необходимости начинать лечение.
Болезнетворные бактерии попадают в очаг чаще тремя основными путями:
- Посредством фистулы или свища — это полый небольшого диаметра канал, соединяющий с пупком кистозную полость.
- Через мочевой пузырь. Когда полость не изолирована, и с ним имеется соединение, туда может попасть микробная флора при условии наличия инфекции в мочеполовой системе.
- Во время вынашивания ребенка при беременности. Матка оказывает давление и активизируются воспалительные явления.
Очаг воспаления начинает увеличиваться, вырастая иногда вплоть до 15 см и провоцируя следующие симптомы:
- Киста урахуса значительных размеров прощупывается ниже пупка в виде плотно-эластичного образования, болезненного, если имеется воспаление.
- Нарушение мочеиспускания, запоры, повышенное газообразование, вздутие живота, отрыжка. Когда смещается желудок, появляется риск развития гастроэзофагального рефлюкса. При этом желудочный сок и пища забрасываются снова в пищевод, провоцируя воспаление органа.
- Увеличенные размеры являются причиной сдавливания мочеточников, пузыря, кишечника и желудка. Появляются тянущие боли, которые очень легко перепутать с проявлениями менструации, цистита, кишечного спазма, болями в желудке.
Киста опасна следующими последствиями:
- частичное недержание мочи;
- болезненное или затрудненное мочеиспускание;
- застой мочи и неполное освобождение пузыря с дальнейшим развитием воспаления мочеиспускательного канала и образованием стриктур. Все это говорит о необходимости лечения.
У женщин патология по причине близкого нахождения от яичников часто приводит к нарушению менструального цикла, провоцирует болевые ощущения во время месячных. Смещение матки при беременности растущим образованием приводит к появлению гипертонуса органа, проблемам с кровоснабжением плода, раннему открытию шейки.
Диагностика и удаление кисты урахуса
Консервативное лечение при данном заболевании не назначается. Если учесть, что патология обнаруживается часто в зрелом возрасте, размеры образования бывают уже достаточно большими. Единственное эффективное лечение в таких случаях - операция. Уролог осуществляет иссечение кисты урахуса с последующим удалением содержимого. Далее, когда произведено удаление кисты урахуса, устанавливается дренаж для эффективного выведения гноя. Полость обязательно обрабатывается антисептическими растворами. В послеоперационном периоде рекомендуется антибактериальная терапия для предупреждения инфицирования.
Если отсутствуют повреждения капсулы, лечение проводят посредством внебрюшинного вмешательства с использованием эндоскопа. Если произошло излитие содержимого образования, требуется вскрытие брюшной полости с санацией. И затем уже иссекается непосредственно образование. При наличии инфицирования глубоких слоев тканей посредством имеющегося в пупке свища заглушается воспалительный процесс. Оптимально для этого использовать ультрафиолетовое облучение, принимать антибиотики, обрабатывать ткани антисептиками. Как только доступными методами лечения воспаление кисты урахуса удается остановить, ее можно удалять. В противном же случае есть высокая степень опасности появления уросепсиса или перитонита. После удаления кисты урахуса не рекомендуется поднятие тяжестей и физическая нагрузка. во время восстановления пациент должен находиться на постельном режиме.
Профилактические мероприятия
Так как причина кисты урахуса до сих пор не установлена, четких мер по ее профилактике тоже не описано. Специалисты советуют периодически обследоваться и контролировать состояние мочеполовой системы.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Евсеев М.А., Фомин В.С., Владыкин А.Л., Зайратьянц Г.О., Стручков В.Ю. В статье приводится демонстрация возможностей лапароскопии в лечении аномалий урахуса с обзором литературы. Инфицирование кисты происходит из мочевого пузыря, из свища, а также лимфогенным и гематогенным путем. Нагноение кист урахуса может симулировать любое острое хирургическое заболевание органов брюшной полости.




Введение.
Симптомное течение не заращённого мочевого протока у взрослого населения представляется крайне вариабельным со стороны клинической картины, различных анатомических вариантов, а также редкостью манифестации ввиду малой частоты встречаемости (Ольшанецкий А. А. и соавт. , 2014; Ekwueme K. C. et. al. , 2009).
В данной работе нами приводится клиническое наблюдение осложненного течения кисты урахуса у пациента 38 лет.
Клиническое наблюдение.
Больной М. , 38 лет поступил в хирургической отделение в экстренном порядке с жалобами на острые боли в нижних отделах живота и правой подвздошной области, а также общую слабость. Данные жалобы появились около двух недель назад с постепенной прогрессией, вследствие чего бригадой скорой медицинской помощи был доставлен в приемное отделение стационара. При объективном обследовании у больного отмечалась локальная болезненность в нижних отделах живота больше справа с отрицательными аппендикулярными и перитонеальными симптомами. Проводилась дифференциальная диагностика между аппендикулярным инфильтратом атипичной локализации и почечной коликой справа. Консультирован урологом: острой урологической патологии на момент осмотра не выявлено. В клиническом анализе крови умеренный лейкоцитоз до 12, 4*109/л без сдвига лейкоцитарной формулы. При проведении УЗИ органов брюшной и области почек была выявлена гепатомегалия, увеличение размера и утолщение паренхимы левой почки, объёмное образование брюшной полости - детализация последнего затруднена: над дном мочевого пузыря между петлями кишечника и сальником лоцируется объёмное образование 45*28мм, гипоэхогенное, однородное, с ровным нечетким контуром, сливающееся с однородным объёмным образованием над брюшиной размером 38*34мм, анэхогенным с неровным контуром.
С целью верификации диагноза и определения характера объёмного образования было принято решение о проведении МСКТ с внутривенным контрастированием (рис. 1а-в): кистозное образование веретенообразной формы, прилежащее широким основанием к дну мочевого пузыря, сверху соединенное посредством тяжа с пупком. Передняя стенка образования прилежит к прямой мышцы живота справа. Размеры образования 51х54х73мм (объемом около 60 мл), содержимое негомогенно, до 18-24 HU. Стенка образования нечеткая, перифокально клетчатка тяжиста. При контрастном усилении стенка образования накапливает контраст. На уровне исследования определяется аппендикс, типично расположенный 53х5, 5 мм, без признаков воспаления. Заключение: МСКТ-картина наиболее соответствует кисте урахуса с признаками воспаления.
На основании жалоб, анамнеза развития заболевания, данных лабораторных и инструментальных методов исследования был выставлен диагноз: Киста урахуса с признаками воспаления.
Было принято решение о проведении консервативного лечения с целью купирования воспаления. Проводилась антибактериальная, противовоспалительная терапия, однако спустя 12 часов боли в гипогастрии резко усилились, температура тела поднялась до 38. 0С0, появились симптомы раздражения брюшины, в клиническом анализе крови лейкоцитоз до 20, 9*109/л. Было выполнено УЗИ органов брюшной полости: в брюшной полости визуализируется инфильтрат без четких контуров, с вовлечением петель кишечника. Перистальтика на этих участках не определяется, межпетельно визуализируется свободная жидкость, в малом тазу до 230 мл однородной жидкости. В мезогастрии слева – участок тонкой кишки, расширенный до 33 мм, без прослеживаемой перистальтики.
Принимая во внимание отрицательную динамику клиническо-инструментальной картины было принято решение о проведении диагностической лапароскопии с расширением объема операции по результатам интраоперационных находок.
Ход операции: под эндотрахеальным наркозом в параумбиликальной области был выполнен вход в брюшную полость по методу Hassan, введен 10-мм троакар, наложен пневмоперитонеум, введена оптическая система; дополнительно установлены два 5-мм троакара в правой и левой подвздошных областях и 10-мм троакар в эпигастрии. При ревизии: в гипогастрии, правом латеральном канале, правом поддиафрагмальном пространстве до 150мл гноевидного экссудата; в гипогастрии в проекции срединной линии определяется инфильтрат, распространяющийся от параумбиликальной области до паравезикальной клетчатки, включающий в себя большой сальник, петлю подвздошной кишки, переднюю брюшную стенку. Выполнено разделение инфильтрата, при этом выделилось до 30 мл сливкообразного гноя. На входе в полость малого таза при мобилизации инфильтрированных тканей вскрылся абсцесс объемом до 100мл с мутной жидкостью. Установлено, что инфильтрат сформирован вокруг нагноившейся кисты урахуса размерами 7, 0х4, 0см (рис. 2). Дополнительно осмотрен купол слепой кишки с червеобразным отростком, последний – без острых воспалительных изменений. Иной патологии в брюшной полости не выявлено.
Интраоперационное заключение: Нагноившаяся киста урахуса. Абсцесс брюшной полости. Распространенный гнойный перитонит.
Ход операции: Выпот из брюшной полости эвакуирован; произведено лапароскопическое иссечение урахуса от пупочного кольца до паравезикальной клетчатки, при этом истечения мочи не выявлено, препарат удален из брюшной полости в эндоконтейнере; произведена санация брюшной полости 3 литрами физиологического раствора; в полость малого таза, непосредственно к области иссечения урахуса и в подпеченочное пространство установлены 3 силиконовых дренажа через контрапертуры в подвздошных областях и правой мезогастральной области; троакары, инструменты удалены, десуфляция брюшной полости, ушивание операционных ран.
В послеоперационном периоде пациенту проводилась антиангинальная, антибактериальная, противовоспалительная терапия.
Гистологическое заключение (рис. 3а-е): Стенка кисты представлена фиброзной (б, д) и грануляционной тканью различной степени зрелости с большим количеством вновь образованных сосудов (а, г). В стенке признаки хронического воспаления с диффузной умеренной лимфоплазмоцитарной инфильтрацией (а, б, г, д), определяются единичные гигантские многоядерные клетки рассасывания инородных тел (г). Имеются участки, характерные для гнойного воспаления, характеризующиеся скоплением полиморфноядерных лейкоцитов, макрофагов (в, е). Заключение: киста урахуса с абсцедированием.
Течение послеоперационного периода без осложнений. Выписан на 6 сутки послеоперационного периода в удовлетворительном состоянии с заживление операционных ран per prima. Осмотрен через 1 месяц. Жалоб нет. Здоров.
Обсуждение.
Мочевой проток, также, как и верхняя часть мочевого пузыря формируются из брюшной части клоаки, при этом с 5-го месяца развития плода происходит дистопия мочевого пузыря книзу. Данное опущение затрагивает и мочевой проток с формированием канала, который постепенно ликвидируется во время внутриутробного развития с образованием волокнистого тракта в начале взрослой жизни (Campbell Begg R. , 1930; Yalawar R. et al. , 2014).
Гистологически урахус (др. -греч. οὖρον — моча + χέω — лью, выливаю) состоит из трех слоев; внутренний слой выстлан переходным или кубическим эпителием; средний (подслизистый) выполнен соединительной тканью; внешний слой представлен гладкими мышцами. При этом длинна урахуса варьирует от 3 до 10см, диаметр до 8-10мм.
Мочевой проток располагается в ретциевом пространстве кпереди от брюшины и кзади от поперечной фасции. В этой области описаны две фасции, способствующие отграничению патологических процессов из урахуса: пупочно-превезикальная фасция Дельбе треугольной формы с вершиной в области пупка, которая расширяется книзу и переходит в фасциальный футляр m. Ievator ani; пупочно-пузырная фасция, которая прилежит к брюшине, покрывая урахус сзади, а латерально переходит в оболочку пупочных сосудов (Campbell Begg R. , 1930; Castanheira de Oliveira M. et al. , 2012). Постепенно урахус облитерируется и превращается в пупочно-пузырную связку, однако примерно в половине случаев выявляется сообщение между верхушкой мочевого пузыря и не заращенным каналом урахуса, который в среднем составляет 1 мм в диаметре и имеет участки сегментарной обструкции слущенным эпителием (Kumar K. et al. , 2015).
Аномалии мочевого протока регистрируются с двукратным преобладанием лиц мужского пола, хотя достоверно указывать частоту встречаемости и гендерное распределение затруднительно ввиду редкости патологии. По современным представлениям (Корейба К. А. , 2007; Ekwueme K. C. et al. , 2009) всё многообразие аномалий урахуса можно подразделить на ряд основных типов (рис. 4а-г):
- пузырно-пупочный свищ (а) - полное незаращение урахуса. Данный вид характеризуется постоянным выделением из ранки пупка мочи и отмечается как наиболее частый вид аномалии у детей (до 50% наблюдений) и крайне редко первично манифестирует у взрослого населения;
- пупочный свищ (б) - незаращение части урахуса, находящейся в области пупка. Проявляется такая аномалия постоянным мокнутием ранки пупка с частотой встречаемости до 15%;
- дивертикул мочевого пузыря (в) представляет собой незаращение части урахуса, отходящей от мочевого пузыря и регистрируется в 3-5% случаев;
- киста урахуса (г) является самой частой находкой у взрослого населения, представляя собой не заращение средней части мочевого протока. Подобная аномалия отмечается у 1/3 пациентов.
У взрослого населения наиболее часто встречаются кисты урахуса, манифестирующие как правило абсцедированием за счет гематогенного, лимфогенного или прямого (восходящего) инфицирования. Наиболее часто высеваемыми культурами микроорганизмов из кистозной жидкости являются E. coli, Enterococcus faecium, Klebsiella pneumonia, Proteus или Streptococcus viridans (Castanheira de Oliveira M. et al. , 2012) .
Клинические признаки и симптомы не являются специфичными, поскольку кисты урахуса до момента инфицирования протекают бессимптомно. Тем не менее, наличие триады симптомов, включающей болезненное напряжение или инфильтрацию в параумбиликальной зоне, гиперемию или мокнутье пупка, а также лихорадку, должно вызывать настороженность в отношении патологии мочевого протока (Ольшанецкий А. А. и соавт. , 2014; Ekwueme K. C. et. al. , 2009).
Сонография позволяет в 77% верифицировать диагноз (Yoo K. H. et al. , 2006), хотя зачастую лишь МСКТ, как и в нашем случае, позволяет установить диагноз и определить отношение образования к окружающим структурам.
Наиболее часто кисты урахуса, при инфицировании и абсцедировании осложняются прорывом абсцесса в брюшную полость с развитием перитонита, хотя имеются сообщения о дренировании кисты в просвет ободочной кишки, формировании внутрипросветных кальцинатов, а также малигнизации (Flanagan D. A. et al. , 1998; Mazzucchelli R. et al. , 2003; Rapaport D. et al. , 2007; Ekwueme K. C. et. al. , 2009). Хотя гистологически внутренний слой мочевого протока представлен переходным или кубическим эпителием, наиболее часто при малигнизации выявляется аденокарцинома, что, вероятно, вызвано метаплазией вследствие хронического воспаления (Gopalan A. et al. , 2009).
Заключение.
Кисты урахуса являются редкой аномалией у взрослого населения. Клиническая симптоматика крайне неспецифична и вариабельна, однако наличие триады симптомов (болезненное напряжение или инфильтрация в параумбиликальной зоне, гиперемия или мокнутье пупка, а также лихорадка) должно вызывать настороженность в отношении патологии мочевого протока. Операцией выбора как при неосложненной, так и при нагноившейся кисте следует считать ее радикальное иссечение вместе с мочевым протоком, что позволяет избежать как рецидивов, так и малигнизации при сохранении культи.
Список литературы:
- Корейба К. А. Осложненное течение кисты урахуса // Казанский медицинский журнал. – 2007. - Том88. - №3. – c. 277-278.
- Ольшанецкий А. А. , Новоскольцева И. Г. , Левина В. П. и соавт. Нагноение кисты урахуса // Хірургія України. — 2014. — № 2. — С. 121—124.
- Araki M. , Saika T. , Araki D. et al. Laparoscopic management of complicated urachal remnants in adult // World J Urol. – 2012. – Vol. 30. – РР. 647-650.
- Campbell Begg R. The Urachus: its anatomy, histology and development // J Anat. – 1930. – Vol. 64. – PP. 170–183.
- Castanheira de Oliveira M. , Vila F. , Versos R. et al. Laparoscopic treatment of urachal remnants // Actas Urol Esp. – 2012. – Vol. 36. – PP. 320-324.
- Cutting C. W. , Hindley R. G. Laparoscopic management of complicated urachal remnants // BJU int. – 2005. – Vol. 96. – РР. 1417-1421.
- Ekwueme K. C. , Parr N. J. Infected urachal cyst in an adult: a case report and review of the literature // Cases J. – 2009. – Vol. 2. – View. 6422.
- Flanagan D. A. , Mellinger J. D. Urachal-sigmoid fistula in an adult male // Am. Surg. – 1998. – Vol. 64. – PP. 762–763.
- Gopalan A. , Sharp D. S. , Fine S. W. et al. Urachal carcinoma: a clinicopathologic analysis of 24 cases with outcome correlation // Am J Surg Pathol. – 2009. – Vol. 33. – PP. 659-668.
- Joung H. J. , Han D. Y. , Kwon W. -A. Laparoscopic Management of Complicated Urachal Remnants // Chonnam Med J. – 2013. – Vol. 49. – PP. 43-47.
- Kim D. K. , Lee J. W. , Park S. Y. et al. Initial experience with robotic-assisted laparoscopic partial cystectomy in urachal diseases // Korean J Urol. – 2010. - Vol. 51. – PP. 318-22.
- Kumar K. , Mehenna D. Injury of urachal diverticulum due to laparoscope port: f case report, literature review and recommendations // J. Med. Cases. – 2015. – Vol. 6. - №1. – PP. 1-5.
- Mazzucchelli R. , Scarpelli M. , Montironi R. Mucinous adenocarcinoma with superficial stromal invasion and villous adenoma of urachal remnants: a case report // J. Clin. Pathol. – 2003. Vol. 56 PP. 465–467.
- Pedro P. J. , Edgar V. , Carlos R. , Amilcar S. Urachal abscess clinically mimicking a malignancy // Clinical&Experimental Pathol. – 2012. – Vol. 4. - №1. – Case. 154.
- Rapoport D. , Alison R. , Goshko V. et al. Urachal-Sigmoid Fistula Associated with Diverticular Disease // Canadian Urol. Association Journal. – 2007. – Iss. 1. PP. 52-54.
- Trondsen E. , Reiertsen o. , Rosseland A. R. Laparoscopic excision of urachal sinus // Eur J Surg. – 1993. – Vol. 159. – РР. 127-128.
- Whitehead A. , Arthur L. G. , Prasad R. Laparoscopic vs Open Excision of Urachal Remnants in Children // J Surgery. – 2015. – Vol. 2. - №2. – P. 3.
- Yalawar R. S. , Khanapur R. , Patil L. S. et al. Infected urachal sinus presenting as infraumbilical mass: A Case report and review of literature // IOSR Journal of Dental and Medical Sciences. – 2014. – Vol. 13. – Iss. 8. – PP. 12-15.
Yoo K. H. , Lee S. J. , Chang S. G. Treatment of infected urachal cysts // Yonsei Med. J. – 2006. – Vol. 47. – PP. 423–427.
Читайте также:









