Операция новообразование средостения где лучше делать
Оперативные вмешательства при различных повреждениях и заболеваниях средостения часто являются весьма сложными и ответственными ввиду глубины залегания и наличия в нем большого количества жизненно важных органов, сосудов, нервов. Поэтому каждой такой операции должно предшествовать тщательное обследование больного, обсуждение показаний и противопоказаний к хирургическому лечению и необходимая предоперационная подготовка.
При травматических повреждениях и различных заболеваниях средостения показания к хирургическому лечению устанавливаются индивидуально.
При травме средостения и ее последствиях могут встретиться весьма срочные показания к операции : нарастающая медиастинальная эмфизема, гематома, сдавление органов средостения осколком или пулей, двусторонний пневмоторакс. Менее срочные показания имеются при большинстве слепых ранений средостения, наличии не-инфицированного инородного тела в клетчатке средостения, повреждении грудного лимфатического протока и т. д. Так же различны по срочности показания к операции при воспалительных процессах в средостении. Острый гнойный и в особенности гнилостный медиастинит требует неотложного вмешательства, тогда как подострые и хронические медиастиниты обычно заканчиваются благополучно при консервативном лечении.
Злокачественные опухоли средостения оперируют редко ввиду быстрого роста опухоли и прорастания ею окружающих жизненно важных органов. Так, из 26 больных с первичными злокачественными опухолями средостения нам удалось оперировать только 9, причем радикальная операция была выполнена у 7 больных. Примерно такие же данные приведены в работах других авторов [Зейболд (Seybold, 1949); Б. К. Осипов, 1953, и др.].
Чаще удается выполнить операцию при начальных фазах малигнизации доброкачественных опухолей и кист средостения.
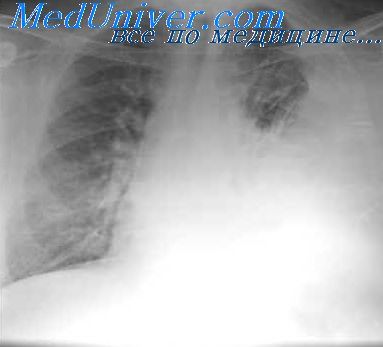
В литературе приводятся многочисленные истории болезни, при анализе которых можно сделать вывод о часто встречающихся осложнениях, наблюдающихся при доброкачественных медиастинальных опухолях и кистах. Они прежде всего зависят от роста опухоли и сдавления его сосудов, трахеи, сердца, а также от инфицирования содержимого кисты [Ю. Ю. Джанелидзе, 1929; Гойер и Эндрас (Goyer, Andrus, 1940); Кей (Key, 1954) и др.]. По данным Г. Б. Быховского (1899), при дермоидных кистах средостения, леченных консервативно, прогноз плохой в 100% случаев (наблюдалось 24 больных).
Аналогичные данные о фибромах средостения сообщают Гойер и Эндрас (1940). Следует отметить высокий процент малигнизации доброкачественных кист и опухолей. Так, по Кенту (Kent, 1944), она составляет 37—41%.
Таким образом, опыт большинства хирургов говорит о наличии прямых показаний к операции у всех больных, имеющих доброкачественные опухоли и кисты средостения.
Аналогичные показания приняты и при загрудинном зобе, опасности которого особенно отчетливо выявляются в верхней апертуре грудной клетки, где опухоль ущемляется. В таких случаях трахея, как правило, смещается в сторону или сдвигается растущим новообразованием.
Вместе с тем успехи хирургии последних лет в значительной степени уменьшают риск оперативного вмешательства при инородных телах, опухолях и кистах средостения. Летальность после подобных операций составляла к 1956 г. 7—10%, а в настоящее время еще больше снизилась.
Все сказанное также подтверждает необходимость расширения показаний к хирургическому лечению заболеваний средостения.
Записаться на консультацию 8-921-389-56-85
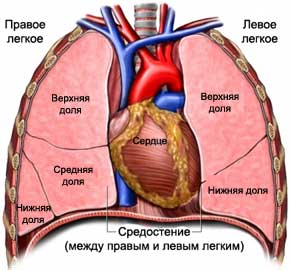
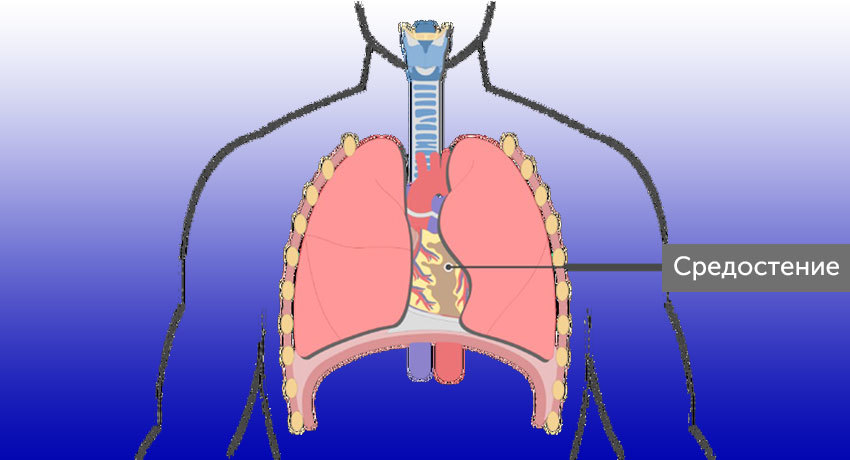
Средостение ( mediastinum ) – комплекс органов, расположенных в грудной полости между левой и правой медиастинальной плеврой, задней поверхностью грудины и грудным отделом позвоночника и шейками ребер.
Чаще всего средостение делится на 3 отдела (переднее — периваскулярное, среднее — висцеральное, заднее — паравертебральное). Опухоли и кисты — новообразования различного гистогенеза, объединенные в общую нозологическую группу благодаря расположению в одной анатомической области.
Патоморфологические формы характеризуются чрезвычайным многообразием. Развитие опухолей и кист среди жизненно важных органов в ограниченном пространстве приводит к сдавлению, смещению элементов средостения, создавая риск для жизни больного.
Опухоли могут исходить из самих органов, эктопированных и тканей между ними. Кисты являются следствием патологических процессов и пороков развития с формированием полостей.
Особенностями проблем опухолей и кист являются морфологические и анатомо-физиологические характеристики средостения, трудности морфологической верификации, неопределенность лечебной тактики при ряде заболеваний.
Цены на платные услуги
Клиника и методы диагностики опухолей средостения
В структуре онкологических заболеваний опухоли и кисты составляют 3–7 %, из них 80 % — доброкачественные, 20 % — злокачественные. Озлокачествление доброкачественных опухолей отмечается в 17–41 % случаев.
Чаще встречаются в возрасте 18–45 лет. Рак развивается из тканей органов средостения, нервной и соединительной ткани, клеток стволовых и появляющихся при нарушенном внутриутробном развитии.
Причины заболевания до конца не выяснены. По мнению большинства ученых-медиков, патология развивается из-за воздействия:
- ионизирующего излучения;
- контакта с канцерогенами в быту и профессиональной среде;
- вирусов Энштейна – Барра, ВИЧ и других.
- одышка, головные боли, синюшность губ, расширенные вены и отечность лица и шеи;
- истощение, утомляемость, мышечная слабость;
- нарушение сердечного ритма, его замедление или учащение;
- повышение температуры тела до 37 о С;
- плеврит;
- кашель;
- боль в грудной клетке и суставах;
- кровохарканье;
- значительная потеря массы тела – до 15 кг.
Заболевание может маскироваться под вялотекущий бронхит или пневмонию, что затрудняет диагностику. У трети больных на начальных стадиях симптомов нет.
В клинике опухолей и кист средостения выделяют два периода:
- скрытый бессимптомный — опухоль случайно выявлена на рентгене легких или компьютерной томографии;
- выраженную клинику — боль, затруднение дыхания, кашель, субфебрилитет, признаки компрессии органов (верхней полой вены, пищевода, трахеи, нервов и спинного мозга, сердца).
Для диагностики используют:
- рентгеноскопию грудной клетки в нескольких проекциях;
- УЗИ;
- КТ и МРТ, позитронно-эмиссионную томографию;
- эндоскопические методики – фибробронхоскопию, медиастиноскопию, видеоторакоскопию;
- пункционную биопсию, в том числе увеличенных лимфоузлов;
- лабораторные анализы.
Злокачественные опухоли средостения имеют короткий бессимптомный период развития, быстро увеличиваются в размерах, метастазируют, дают симптомы компрессии органов.
Лечение опухоли средостения
Тактика зависит от стадии заболевания. Хирургический метод приоритетен при всех формах опухолей и кист, за исключением лимфом, при которых тактика требует индивидуализации (приоритет — химиолучевой метод). При злокачественных опухолях средостения хирургический метод может сочетаться с лучевым, химиотерапией, которые повышают эффективность терапии.
Показанием к хирургическому лечению являются опухоли и кисты средостения независимо от наличия клиники, локального и местного распространения, за исключением лимфом. При герминогенных опухолях возможна неоадъювантная химиотерапия.
Показанием к хирургическому лечению являются опухоли и кисты средостения независимо от наличия клиники, локального и местного распространения, за исключением лимфом. При герминогенных опухолях возможна неоадъювантная химиотерапия.
Противопоказания к хирургическому лечению:
- выраженный синдром сдавления верхней полой вены (венозное давление выше 200 мм вод. столба.);
- генерализация злокачественного процесса;
- прорастание пищевода, трахеи, главных бронхов с невозможностью их резекции;
- сопутствующая органная недостаточность.
При невозможности хирургического лечения показано проведение химиолучевой терапии.
Описание удаления опухоли средостения
Это операция по удалению опухоли в области грудной клетки, которая отделяет легкие от остальных органов.
Причины удаления опухоли средостения
Злокачественная (раковая) опухоль должна быть удалена, чтобы предотвратить распространение рака. Без удаления или лечения рак может распространиться на другие части тела. Рак может также начать сжимать органы грудной клетки, такие как сердце, легкие, или пищевод.
Пациенты, проходящие операцию по удалению опухоли средостения, часто имеют лучший прогноз, чем те, кто проходит курс лучевой или химиотерапии.
Возможные осложнения удаления опухоли средостения
Осложнения встречаются редко, но процедура не гарантирует отсутствие риска. Если планируется удаление опухоли средостения, нужно знать о возможных осложнениях, которые могут включать:
- Повреждение органов, прилегающих к опухоли, в том числе сердца, легких и спинного мозга;
- Накопление жидкости между покровом легочной ткани и стенкой грудной полости;
- Дренаж, инфекции или кровотечения.
Факторы, которые могут увеличить риск ослонений:
Как проводится удаление опухоли средостения?
Перед операцией врач может провести или назначить следующее:
- Медицинский осмотр;
- Анализы крови;
- Рентген – это тест, который использует излучение, чтобы выполнить снимки структур внутри тела;
- МРТ – тест, который использует магнитные волны, чтобы выполнить снимки структуры внутри тела;
- Компьютерная томография брюшной полости – типа рентгена, который использует компьютер, чтобы сделать снимки органов тела;
- Позитронно-эмиссионная томография – тест, который использует радиационные метки, которые показывают активность в тканях организма.
В преддверии операции:
- Обратитесь к врачу по поводу принимаемых лекарств. За неделю до операции вас могут попросить прекратить принимать некоторые препараты:
- Противовоспалительные препараты (например, аспирин);
- Разжижающие кровь (например, клопидогрель);
- Антитромбоцитарные препараты (например, варфарин);
- Можно съесть легкую пищу вечером перед операцией. Не ешьте и не пейте ничего на ночь;
- Нужно организовать возвращение домой из больницы. Кроме того, нужно организовать помощь на дому.
Применяется общая анестезия, которая блокирует боль и поддерживает пациента в состоянии сна во время операции.
Перед началом операции пациенту вводят дыхательную трубку и внутривенный катетер. Катетер используется для введения лекарств и жидкостей во время операции.
Чтобы удалить опухоль, врач выполняет один большой, разрез в центральной части груди или несколько маленьких разрезов. Если выполняется несколько маленьких надрезов, в один из них будет вставлена камера. Камера позволяет врачу видеть область операции на мониторе. Через другие разрезы будут вставлены хирургические инструменты. Опухоль и по необходимости окружающие ткани будут удалены.
Врач может вставить в грудь дренажные трубки, которые помогут удалить жидкость и воздух из грудной полости. Разрез будет закрыт с помощью скоб или швов.
Дыхательная трубка будет удалена. Вы будете направлены в послеоперационную палату для наблюдения за состоянием здоровья.
Сколько времени займет удаление опухоли средостения?
Около 1-4 часов (в зависимости от типа операции).
Удаление опухоли средостения – будет ли это больно?
Анестезия облегчит дискомфорт после операции. Область операции может обладать повышенной чувствительностью. Врач предоставит обезболивающие лекарства для снятия дискомфорта.
Среднее пребывание в больнице после удаления опухоли средостения
Эта операция проводится в условиях стационара. Обычно длительность пребывания составляет четыре дня. Врач может продлить срок пребывания, если возникают осложнения.
Процедуры по уходу после удаления опухоли средостения
После операции дополнительно может потребоваться химиотерапия и/или лучевая терапия.
В больнице вы будете принимать жидкую пищу. Нужно практиковать глубокое дыхание и кашель, чтобы помочь легким восстановиться.
Когда вы находитесь дома, обязательно следуйте указаниям врача, в том числе:
- Избегайте подъема объектов тяжелее, чем 3 кг;
- Не садитесь за руль в течение 4-6 недель;
- Выполняйте несложные упражнения. Это поможет вам восстановиться.
Необходимо уточнить у врача, когда можно безопасно принимать душ, ванну или подвергать место операции воздействию воды.
Связь с врачом после удаления опухоли средостения
После выписки из больницы нужно обратиться к врачу, если появились следующие симптомы:
- Признаки инфекции, включая лихорадку и озноб;
- Покраснение, отек, усиление боли, кровотечение, или любые выделения из операционного разреза;
- Боль, которая не проходит после приема назначенных обезболивающих лекарств;
- Кашель, затрудненное дыхание или боли в груди;
- Боль, жжение, частое мочеиспускание или постоянное наличие крови в моче;
- Постоянная тошнота и/или рвота;
- Потеря аппетита;
- Боль и/или отек ног, икр и ступней;
- Любые другие болезненные симптомы.
Основным правилом хирургического вмешательства при опухолях и кистах средостения является одномоментное и полное удаление патологического очага. Нередко в силу выраженных воспалительных явлений как в самом патологическом образовании средостения, так и в окружающих его органах, приходится удалять опухоль или кисту одним блоком вместе с пораженной частью легкого, перикарда, диафрагмы, пищевода или участком магистрального кровеносного сосуда.
В тех случаях, когда состояние больного не позволяет произвести радикальную операцию или имеется опухолевая инфильтрация медиастинальных органов и метастазы в лимфоузлы средостения, оперативное вмешательство ограничивается пробной торакотомией с биопсией.
В нашей клинике по поводу опухолей и кист средостения, включая гиперплазию тимуса, были проведены следующие виды операций.
Данные таблицы свидетельствуют о том, что у 193 из 225 больных выполнены радикальные оперативные вмешательства, в том числе у 7 больных со злокачественными опухолями средостения (у 4 из них не выявлены метастазы и рецидивы на протяжении от 4 до 7 лет).
Радикальные операции бывают различной степени сложности в зависимости от размеров опухоли, ее локализации и наличия тех или иных осложнений. При сравнительно небольших и неосложненных медиастинальных новообразованиях операция не представляет большого труда. Для лучшего выделения опухоли или кисты мы применяем газовую и гидравлическую препаровку. Непосредственно перед вскрытием грудной полости путем пункции переднего средостения под мечевидный отросток грудины вводим до 1000 см3 кислорода. По вскрытии плевральной полости под медиастинальную плевру в районе патологического образования вводим до 100 мл 0,25% раствора новокаина. Эти меры в значительной степени облегчают отделение опухоли или кисты от окружающих органов и тканей и способствуют более быстрому и свободному удалению патологического очага.
Выделение крупных и особенно инфицированных кист и опухолей представляет порой значительные трудности. Если сращения очень прочные и разделение их приведет к нарушению целости жизненно важных органов или крупных сосудов, допустимо рассечение опухоли или кисты и удаление ее по частям с возможным оставлением части ее стенки. В таком случае обязательным условием является соскабливание выстилки на оставшемся участке с последующим прижиганием его карболовой кислотой.
Б. В. Петровский рекомендует вскрывать трудноудалимые, громадные медиастинальные кисты, аспирировать их содержимое и затем изнутри кистозной полости производить инфильтрацию новокаином окружающих тканей средостения. Выполненная таким образом гидравлическая препаровка облегчает дальнейшее иссечение оболочки кисты. Во избежание инфицирования средостения и плевральной полости в подобных случаях кисту обкладывают тампонами и удаляют с помощью режущих инструментов.
Если медиастинальное новообразование интимно сращено с легочной тканью и не представляется возможным разделить эти сращения без грубого повреждения легкого, а также при наличии выраженных воспалительных изменений в легочной паренхиме, при прорастании легкого, особенно элементов корня злокачественной опухолью, приходится прибегать к удалению опухоли или кисты вместе с частью, а иногда и со всем легким.
Полное удаление опухоли с резекцией легкого мы произвели у 9 больных, в том числе 3 из них пульмонэктомию. Кроме того, у 3 больных удалена лишь часть опухоли вместе с долей или двумя долями легкого. В редких случаях удаляют патологическое образование из средостения по частям, то есть по методу кускования.
При наличии более или менее свежего кистозно-бронхиального свища, неосложненного гнойным процессом в легких, операция может быть сведена к выделению кисты из сращений, отсечению ее от легкого и ушиванию бронхиального свища рядом тонких шелковых швов с последующей плевризацией или сшиванием над ним легочной ткани. Подобные операции мы выполнили у 2 больных; исход благоприятный. Аналогичные наблюдения приведены Б. В. Петровским (1954), В. Н. Гольдберг (1960).
При прорастании опухолью перикарда необходимо вскрывать его полость и иссекать в пределах здоровых тканей. Небольшие дефекты околосердечной сорочки могут быть оставлены без ушивания. Иссечение больших участков перикарда требует после себя обязательного ушивания раны и при значительных дефектах во избежание пролабирования сердца — аллопластики.
У больного С. резекция перикарда произведена в связи с интимным его сращением на обширном участке с опухолевидным образованием. Образовавшийся дефект размером 8x5x5 см удалось ликвидировать подшиванием полихлорвинилового лоскута. Послеоперационный период сопровождался длительной внутриплевральной экссудацией, излеченной внутриплевральными аспирациями.
При медиастинально-позвоночной локализации нейрогенных опухолей с явлениями сдавления спинного мозга в первую очередь подлежит удалению внутриспинальная часть опухоли путем ламинэктомии, а затем предпринимается экстирпация медиастинальной части в один этап с первой операцией или через несколько дней после нее, в зависимости от состояния больного.
У больной М, 59 лет, 25/П 1965 г. вначале была удалена внутрипозвоночная часть нейриномы, после чего восстановилась функция тазовых органов и нижних конечностей.
24/VI 1966 г. произведена экстирпация медиастинального участка нейриномы. При контрольном обследовании спустя 1 год после операции — здорова.
При операциях на средостении особенно тщательно следует соблюдать асептику. В случае инфицирования средостения или плевральной полости необходимо обильное орошение антибиотиками. Особого внимания заслуживает вопрос герметичного ушивания раны грудной стенки, что достигается фиксированием рассеченного межреберья толстым кетгутом и послойным ушиванием раны наглухо.
Существуют различные способы сшивания грудины: шелком, капроном, леской, проволочными швами, скобками. Мы считаем вполне достаточным сшивание краев грудины узловыми шелковыми и кетгутовыми швами. Подобные сшивания грудины у всех 55 больных закончилось полной консолидацией.
Вопрос о дренировании плевральной полости до настоящего времени окончательно не решен. При гладко прошедших операциях многие хирурги дренаж не применяют, а тщательно отсасывают воздух и жидкость из плевральной полости путем плевральных пункций.
Мы всегда заканчиваем внутригрудную операцию дренированием плевральной полости. Благодаря вакуум-системе в плевральной полости создается отрицательное давление, способствующее быстрейшему выведению из нее воздуха и жидкости, а также расправлению легкого. Через дренаж в плевральную полость вводят антибиотики. Удаляют его спустя 24—48 часов, когда обычно полностью расправляется легкое и прекращается выделение жидкости из плевральной полости.
На данный момент известно почти 100 разновидностей доброкачественных и злокачественных опухолей в средостении — комплексе органов, расположенных между легкими. Подходы к их лечению различаются, зачастую основным методом является хирургическое вмешательство.

Существуют две разновидности операций:
- Торакотомические — открытым способом через разрез на грудной стенке.
- Видео-ассистированная торакоскопия (VATS) — малоинвазивное вмешательство через проколы. Главные преимущества торакоскопии в том, что она сопровождается меньшей кровопотерей и более низким риском осложнений, после нее не так сильно беспокоят боли, быстрее происходит возврат пациента к нормальной жизни. Но такие вмешательства возможны не всегда — к ним прибегают на ранних стадиях, при небольших размерах новообразований. Кроме того, VATS сложны в техническом исполнении, они требуют от хирурга определенных навыков и профессионализма.
Врачи клиники Медицина 24/7 имеют большой успешный опыт проведения операций VATS при раке легкого и опухолях средостения. Наши операционные оснащены новейшим оборудованием от лучших производителей.
Оставьте свой номер телефона
Операции при новообразованиях вилочковой железы
При злокачественных опухолях тимуса без признаков распространения в соседние органы и лимфатические узлы выполняют операцию, во время которой, помимо вилочковой железы, удаляют всю клетчатку средостения и регионарные лимфоузлы. Иногда выполняют резекцию диафрагмального нерва, перикарда, кровеносных сосудов, легкого — если есть подозрение, что в них вторглась опухоль. Если на момент диагностики уже имеется инвазия в органы средостения, лечение начинают с химиотерапии и/или лучевой терапии. Они уменьшают размеры новообразования и делают его резектабельным. При этом операция имеет некоторые технические особенности изменений в тканях средостения.
При нерезектабельных злокачественных опухолях вилочковой железы и при опухолях с метастазами проводят лучевую терапию и химиотерапию.
Показания к адъювантной (после операции) лучевой терапии и химиолучевой терапии:
- Прорастание опухолевой ткани в капсулу.
- Позитивный край резекции: при исследовании удаленных тканей под микроскопом рядом с линией разреза обнаружены опухолевые клетки — это означает, что часть их могла остаться в организме.
- Макроскопическая (заметная без микроскопа) остаточная опухоль.
- По результатам гистологического исследования удаленного новообразования диагностирована карцинома тимуса. Эта опухоль агрессивна и более склонна к рецидивированию.
Операции при опухолях из зародышевых клеток
Радикальная операция является основным методом лечения доброкачественной тератомы. Эта опухоль возникает нарушения развития половых клеток. Чаще всего тератомы обнаруживают в женских яичниках и мужских яичках, в головном мозге, области крестца и копчика. Средостение — редкая локализация.
При тератомах в средостении развивается процесс, опухоль может быть соединена спайками с пищеводом, трахеей, крупными сосудами. Они создают сложности во время операции. Зачастую приходится удалять часть диафрагмального нерва, перикарда (околосердечной сумки). В редких случаях необходима резекция крупных сосудов с последующей пластикой.
Прогноз после радикального удаления доброкачественной тератомы благоприятный.
При внегонадных несеминомных опухолях и семиномах лечение начинают с химиотерапии.
Операции при опухолях мягких тканей
При различных типах мезенхимальных опухолей хирургическое вмешательство является основным видом лечения:
- Липомы и липосаркомы — доброкачественные и злокачественные опухоли из жировой ткани. Низкодифференцированные агрессивные новообразования часто распространяются в окружающие ткани, метастазируют, и поэтому склонны к рецидивированию. В таких случаях после операции проводят курс лучевой терапии.
- Фибромы и фибросаркомы — доброкачественные и злокачественные опухоли из соединительной ткани. При доброкачественных новообразованиях прогноз благоприятный, при злокачественных зависит от стадии, после операции удается достигать ремиссии до 4–5 лет.
- Доброкачественные и злокачественные мезенхимомы — опухоли из хрящевой, жировой, костной ткани, мышц, сосудов.
- Сосудистые опухоли и лимфангиомы.
- Ангиосаркомы — злокачественные опухоли из кровеносных сосудов, характеризуются высокой агрессивностью, быстрым распространением в окружающие ткани, метастазированием. После операций высок риск рецидива, поэтому хирургическое лечение дополняют лучевой терапией, химиотерапией. Радикальные хирургические вмешательства возможны не всегда, многим больным показана паллиативная терапия.
- Опухоли из мышечной ткани.
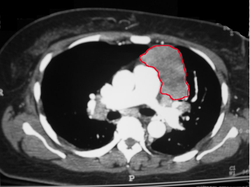
Операции при нейрогенных опухолях средостения
Радикальное хирургическое лечение показано как при доброкачественных (ганглионеврома, нейрофиброма, невринома, шваннома), так и при злокачественных (нейросаркома, нейробластома) нейрогенных опухолях средостения. Первые чаще встречаются у взрослых, вторые — у детей. Прогноз главным образом зависит от злокачественности и агрессивности новообразования. Например, при нейробластоме он неблагоприятный.
Операции при лимфомах средостения
При ходжкинских и неходжкинских лимфомах средостения к хирургическим вмешательствам прибегают очень редко. Основу лечения этих опухолей составляет лучевая терапия и химиотерапия. Дополнительные возможности в борьбе с лимфомами открывают современные иммунопрепараты.
Большинство новообразований средостения оперируют, производя боковую торакотомаю или полную срединную стернотомию. Срединную стернотомию выбирают при струме и опухолях вилочковой железы. В тех случаях, когда струма средостения связана с шейным, прибегают к шейно-медиастинальному доступу. Оперативное вмешательство начинают на шее разрезом по Kocher и, если не удается извлечь и экстирпировать струму из шейного доступа, шейный разрез продолжают вниз и производят срединную стернотомию. Встречаются гигантские опухоли, прорастающие в обе плевральные полости, при них приходится производить поперечную стернотомию с двухсторонней торакотомией. Такого рода доступ связан со значительным нарушением дыхательной функции, поэтому желательно избегать его.
Опухоли и кисты, находящиеся в среднем и заднем средостении, а также вблизи от диафрагмы, лучше всего оперировать при боковом доступе, производя стандартную торакотомию. В зависимости от расположения того или иного образования разрез производят кпереди или кзади. С этим связан и выбор соответствующего межреберья. Небольшие доброкачественные опухоли и кисты можно легко удалять и из аксиллярного доступа; при этом щадятся мышцы грудной стенки.
После выделения опухоли средостения пальпируют ее. При ощущении флуктуации можно предположить, что это киста средостения. Следует быть осторожным, чтобы не принять аневризму за другое образование средостения. Тератомы, лимфангиомы, лимфомы и некоторые разновидности саркомы иногда имеют смешанную структуру (содержат твердые, жидкие и замазковидные части). В некоторых опухолях пальпируются плотные участки кальцифицированной ткани (дермоидные кисты, тератомы, лимфомы). Если жидкое содержимое находится под сильным напряжением, киста может лопнуть. Нередко вылущивание опухоли затруднено из-за ее больших размеров. В таком случае киста тщательно и осторожно выделяется, а затем ее пунктируют и жидкое содержимое отсасывают. Место пункции зашивают или лигируют. Подозрение на наличие аневризмы (сходное расположение, пульсация) проверяют, производя пробную пункцию тонкой иглой. Отсутствие крови при пункции еще не исключает возможности аневризмы, которая может быть заполнена слоистым организовавшимся тромбом!
Прежде чем перейти к экстирпации опухоли, необходимо произвести осмотр и топографически сориентироваться в отношении связи опухоли с окружающими органами (большими сосудами, перикардом, легким, бронхами, средостением, нервами и спинно-мозговым каналом). Идя сверху вниз, разъединяют окружающую опухоль (кисту) медиастинальную плевру. Нередко при этом проникают в район прохождения трех основных нервных стволов (в заднем средостении — симпатическая цепочка, в средней части средостения — блуждающий нерв, а в переднем — диафрагмальный нерв). Эти нервные стволы необходимо щадить. Доброкачественные опухоли и кисты окружены капсулой, хорошо дифференцированной от окружающих тканей. Их можно легко выделить, отпрепарировать и удалить. Некоторые из злокачественных опухолей прорастают в окружающие ткани; это обстоятельство во многом определяет операбильность данного процесса. Часть перикарда, диафрагмы или легкого может быть удалена вместе с опухолью. Проникновение опухоли в крупные сосуды, сердце и грудную стенку онкологически означает инкурабильность, даже в тех случаях, когда в техническом отношении экстирпация опухоли возможна. В связи с многообразием опухолей средостения следует особо рассмотреть специальные вопросы операционной техники.
Примерно в 5% случаев струмы средостения находят истинную эндоторакальную струму (автономную струму), исходящую из эмбриональных зачатков щитовидной железы в средостении. В большинстве случаев медиастинальная струма является загрудинным продолжением шейной части щитовидной железы. Щитовидная железа может быть без особого перехода в виде монолитного конгломерата соединена с загрудинной частью. Встречаются случаи, когда шейная часть струмы только в той или иной степени соединена отшнуровавшимся перешейком от ее грудной части, или даже эта отшнурованная часть выглядит как тонкий шнурок, связующий перешеек (struma endolhoracica falso).
Для удаления эндоторакальной струмы можно выбрать как срединную стернотомию, так и комбинированный шейно-медиастинальный доступ. Иногда начинают со срединной стернотомии, выделяют и отделяют струму от окружающих тканей, а затем, после закрытия стернального разреза, удаляют ее через шейный доступ. Мы, однако, придерживаемся мнения о целесообразности обратного порядка оперативного вмешательства. Все более и более часто приходится встречаться с тем обстоятельством, что, начиная операцию на шее, удается извлечь струму, располагающуюся глубоко в средостении, иногда до бифуркации трахеи, так что необходимость в стернотомии отпадает.
Основной опасностью при такой операции является возможность повреждения больших вен. Струма отодвигает левую плечеголовную вену (безымянную вену) кпереди и поднимает ее в вентральном направлении. Уже во время проведения стернотомии следует думать о том, что эта вена расположена сразу за грудиной. Правая плечеголовная (безымянная) вена отодвигается струмой вправо, при этом она сильно изгибается и образует дугу того же направления. При выделении струмы легко повреждаются расширенные и извитые венозные коллатерали. Нижняя щитовидная артерия может простираться далеко вглубь средостения вдоль шейного и медиастинального ложа через перемычку, соединяющую эти два отдела струмы.
Струма, опускаясь от шеи в средостение, простирается впереди больших сосудов (преваскулярно), редко сзади этих сосудов (ретроваскулярно). Как правило, струма асимметричной формы, так как с левой стороны дуга аорты ограничивает ее распространение. Поэтому чаще всего наибольшая часть струмы располагается справа от грудины. Она нередко кольцом охватывает торакальную часть трахеи и распространяется между трахеей и пищеводом. При мобилизации ретроваскулярно расположенной струмы можно легко повредить проходящий справа возвратный нерв, который проходит вокруг подключичной артерии в месте ее выхода из плече-головного ствола.
После окончания оперативного вмешательства ложе, в котором располагалась струма, дренируют, присоединяя дренаж к отсосу. При срединной стернотомии дренаж выводят через эпигастрий. При шейном доступе дренаж выводят на шее, а при шейно-медиастинальном комбинированном вмешательстве дренирование производят как на шее, так и в эпигастрии.
Аденома эпителиальных телец в 20% всех случаев локализуется в передне-верхнем средостении (Derra, 1961). В тех случаях, когда хирург, несмотря на характерную симптоматику, не находит аденому эпителиальных телец на шее, он должен искать ее в средостении и произвести срединную стернотомию.
В хирургии переднего средостения вилочковая железа играет важную роль. Вилочковая железа обуславливает развитие различных доброкачественных, злокачественных и кистозных новообразований. Опухоли вилочковой железы примерно в 70% случаев связаны с тяжелой миастенией. Однако значительно чаще можно наблюдать миастению без опухоли вилочковой железы. В таком случае миастения протекает на фоне гиперплазии вилочковой железы. Тимэктомия производится и в этих случаях, если медикаментозное лечение не дает результатов.
Вилочковая железа простирается от вырезки грудины до верхних границ перикарда. В горизонтальном направлении эта железа доходит до линий прохождения диафрагмальных нервов. Обе доли железы расположены позади грудины довольно симметрично. Наиболее удачным доступом служит срединная стернотомия, независимо от того, по каким показаниям проводится тимэктомия (опухоль вилочковой железы или ее гиперплазия, миастения). К передней поверхности вилочковой железы проходят сосуды из внутренней грудной артерии и вены. Эти сосуды пересекаются после их перевязки. Затем в обе стороны отодвигают плевру, приподнимают нижний полюс железы и шаг за шагом мобилизуют железу по направлению снизу вверх. От задней поверхности вилочковой железы идут один или два мощных венозных ствола, впадающих с каждой стороны в соответствующие плече-головные вены. После их перевязки и пересечения дальнейшее выделение и удаление гиперплазарованной железы или доброкачественной тимомы происходит без особых трудностей. Исходящая из вилочковой железы лимфосаркома или карцинома, как правило, иноперабильна. Лучевая терапия в каждом подобном случае не должна оставаться без внимания, независимо от того, будет ли удаляться вилочковая железа или нет.
В заднем средостении чаще всего встречаются нейрогенные опухоли. По своей локализации они распространяются от купола плевры до диафрагмы. Опухоли, исходящие из корешков спинного мозга и межреберного нерва, располагаются обычно в реберно-позвоночном углу и в зависимости от строения являются нейриномами или нейрофибромами. Опухоли корешков спинного мозга частично растут внутрь спинномозгового канала, частично же распространяются в средостение. поэтому их называют опухолями в форме песочных часов. Несколько кнаружи от места локализации таких опухолей располагаются ганглионейромы и симпатикобластомы, исходящие из симпатической цепочки и блуждающего нерва.
Операция производится обычно из бокового доступа (стандартная торакотомия), но возможен и аксиллярный доступ. На ощупь опухоль плотная и сращена со своим основанием. После вскрытия медиастинальной плевры над опухолью эту опухоль препарируют и обходят со всех сторон тупым и острым путем, вплоть до основания, где находят ножку опухоли. В этой ножке проходит нерв, из которого исходит опухоль и питающие сосуды. После перевязки ножки опухоли ее пересекают и опухоль удаляют.
Для экстирпации опухоли, имеющей форму песочных часов, приходится расширять межпозвоночное отверстие костным инструментом, чтобы подойти, к той части опухоли, которая расположена рядом со спинномозговым каналом. Если перед операцией на основании симптоматологии и соответствующих исследований (миелография) ставится диагноз опухоли в форме песочных часов, то оперативное вмешательство можно производить и при положении больного на животе. Производят гемиляминэктомию, вскрывают спинномозговой канал и экстраплеврально, удлиняя разрез в сторону средостения, удаляют целиком всю опухоль.
Впервые недели эмбриональной жизни развиваются кисты из передней кишки. Эти кисты связаны с трахеей или с бронхом и снабжены реснитчатым эпителием (трахеальные или бронхиальные кисты). Ткани другой группы этих кист напоминают стенку кишечного тракта (гастроэнтерогенные кисты). Они расположены в средней части верхнею средостения, реже — в средней части нижнего средостения. После вскрытия кисты отсасывают ее творожисто-слизистое содержимое и производят осмотр. Если киста полностью отграничена от воздухоносных путей, ее удаление не представляет особых трудностей. Если же эта киста соединяется с дыхательными путями только посредством тонкой ножки, то, прежде чем удалить кисту, ножку выделяют и перевязывают. Нередко, однако, трахея или бронх соединяются с кистой широким основанием. Полость кисты отделяется от просвета трахеи или бронха только тонкой, перфорированной мембраной. При сдавливании такого рода кисты мембрана сильно выпячивается кпереди, через нее может выступать и воздух. В таких случаях из стенки кисты формируют створчатный лоскут, пришивают его к мембране, фиксируя затем частыми швами к интактному краю трахеи.
Кисты мезотелиального происхождения. Кисты мезотелиального происхождения являются частыми образованиями, локализующимися в нижнем средостении и исходящими из перикарда. Полностью отшнурованный канал или канал диаметром 2-3 см соединяет эту кисту с полостью перикарда (дивертикул). В обоих случаях кисты заполнены перикардиальной жидкостью. Так как эти кисты обычно рыхло связаны с окружающими их тканями, то их удаление не представляет особых трудностей. Если речь идет о т.н. дивертикуле, то его ножку только перевязывают.
Околоперикардиальные липомы могут находиться в любой части нижнего средостения. Чаще всего они исходят из околоперикардиальной жировой клетчатки. Второй тип этой опухоли имеет отношение к диафрагмальным грыжам; по происхождению и локализации их трудно отличить от грыж грудино-реберного пространства. Околоперикардиальные липомы могут достигать чрезвычайно больших размеров и даже претерпевать саркоматозное перерождение. Если липома плотно сращена с перикардом, следует вскрыть полость перикарда и осмотреть ее изнутри. При необходимости вместе с опухолью удаляют и соответствующую часть перикарда. При выделении опухоли следует прежде всего следить за тем, чтобы не были повреждены диафрагмальный нерв и сопровождающие его перикардио-диафрагмаль-ные артерия и вена.
Локализация медиастинальных лимфом и трудности их экстирпации являются характерными и типичными. Эти опухоли располагаются в области между трахеей, непарной веной и верхней полой веной. Творожистое содержимое опухоли просвечивает через медиастинальную плевру и имеет своеобразный желтый цвет. Опухоль связана с окружающими тканями Рубцовыми сращениями. При экстракапсулярном (радикальном) удалении опухоли можно повредить трахею, главный бронх, непарную вену и даже верхнюю полую вену. Чтобы избежать такого рода осложнений, вскрывают капсулу туберкуломы, удаляют ее творожистое содержимое ложечкой Volkmann, после чего шаг за шагом удаляют стенку туберкуломы в тех пределах, которые позволяют не повредить расположенные рядом органы.
Читайте также:





