Операция гартмана при раке сигмовидной кишки
Операция Гартмана проводится как способ лечения рака ободочной кишки. В большинстве случаев именно хирургический метод лечения заболевания является не просто самым эффективным, но и единственным, поскольку химиотерапия при раке, который прогрессирует именно на этом участке, не дает должных результатов.
Показания к проведению операции
- осложненная непроходимость названых участков (в большинстве случае пища не продвигается по кишечнику вообще);
- перфорация (сквозное нарушение кишечника);
- заворот сигмовидной ободочной кишки в случае усложнения состояния гангреной или перитонитом (удлинение кишки, деформация ее брыжейки).
Выполняется она, как правило, по экстренным показаниям, например, при проявлении распада опухоли или непроходимости кишки.
Операция Гартмана: этапы проведения
Большинству больных проводят лишь первый ее этап. Следующий этап при благоприятном периоде восстановления проводят лишь спустя полгода.
Операция Гартмана, описание которой предоставил Петров Б. А., разбита на два этапа. Используется для лечения нисходящей и поперечной ободочной части кишки.
Итак, вся операция состоит из следующих этапов:
Подготовка пациента к операции
В первую очередь проводится процедура подготовки больного к ее выполнению. Поскольку делают ее обычно больным ослабленным, истощенным, необходимо провести ряд обследований, а также общее укрепляющее лечение для того, чтобы человек операцию смог перенести без летального исхода. Используются для этого средства, действие которых направлено на активизацию сердечной деятельности, регуляцию работы желудочно-кишечного тракта, возможно, переливание крови, а также назначение большого количества витаминов и специальной диеты.
Операция Гартмана: техника проведения
Для проведения операции больного укладывают на спину. Брюшная полость раскрывается нижним серединным разрезом от лобка и на 5 см (иногда немного меньше) выше пупка. После этого пациент переводится в положение Трендэленбурга (голова и плечевой пояс пациента располагаются ниже тазовой области). Далее проводится так называемая мобилизация сигмовидной ободочной кишки, для этой цели обычно используется полотенце. В корень брыжейки, а также под брюшину дугласова кармана обычно вводится некоторое количество новокаина (около 250 мл). Теперь проводится ревизия и уточняется локализация опухоли и другие ее характеристики. Сигмовидную кишку, на которой и проводится операция, нужно вывести в рану и отвести ее в правую сторону ближе к средней линии. Брыжейка при этом натягивается. Далее в ход идут ножницы, которыми рассекается наружный листок брюшины. Проводится это в месте, где расположен корень брыжейки. Рассечение проводится по всей длине петли, которая впоследствии будет удалена. После этого кишка отводится наружу, и происходит рассечение внутреннего листка брюшины. Вторая и третья артерии пересекаются в месте, которое перед этим расположили между зажимами. Это место характеризуется отхождением от нижней артерии брыжейки. Далее оно перевязывается шелковой ниткой. Хирург тщательно следит за тем, чтобы левая артерия была сохранена, если есть возможность, то врач сохраняет также верхнюю и прямокишечную артерии.
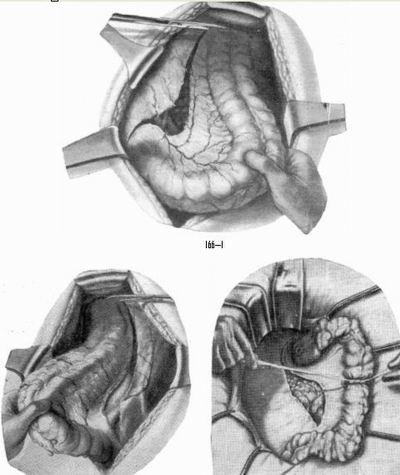
Брыжейка также зажимается с двух сторон и между инструментами пересекается, после чего дополнительно перевязываются проходящие внутри нее сосуды.
В случае если происходит удаление верхнеампулярного отдела, артерия прямой кишки, что находится в самом верху, в обязательном порядке перевязывается.
Зажимы накладываются в следующих местах:
- над пораженным участком кишки;
- верхнеампулярный отрезок прямой кишки.
Между этими зажимами пораженная кишка удаляется при помощи острого скальпеля. Происходит это в пределах здоровых участков. Конец кишки наглухо зашивается. Используется для этого кетгут и шелковые нити.
Послеоперационный период
В этот период производятся следующие действия:
- Через специальные трубки трижды в день кишка промывается. Используется для этого слабый раствор антисептиков, о назначении которых врач принимает решение на основании анализов.
- В течение пяти дней происходит ввод антибиотиков.
- Назначается специальная диета, во время соблюдения которой можно принимать исключительно жидкую пищу.
- Врачом назначается прием препаратов, которые способствуют задержке стула.
Трубки для промывания кишки удаляются уже через 7-9 дней непосредственно после операции.
После 3-6 месяцев послеоперационного периода, при условии его благоприятного течения, может быть проведено восстановление непрерывности кишечника, а также устранение неестественного заднего прохода.
Возможные осложнения после операции
Главным осложнением, которое может быть весьма опасным для здоровья больного, является кровотечение. Оно может проявляться как во время проведения операции, так и после нее.
После операции возможно появление шока, что также грозит жизни пациента. Статистика твердит, что чаще всего прооперированные умирают в течение одного-двух дней после операции.
Наиболее распространенным осложнением является проникновение инфекции в раны. Во избежание этого требуется особо тщательная подготовка самого кишечника к операции для того, чтобы избавить больного от необходимости испражняться в первые дни послеоперационного периода. Если же из-за сужения кишки удалить ее содержимое не представляется возможным, то операция происходит в два этапа, которые были описаны в первой половине статьи.
Процедуры, проводимые после операции
Во время реабилитации может наблюдаться задержка мочи, причем жалоб от пациентов, как правило, не поступает. Выводится моча искусственно, и происходит это только через 10 часов после завершения операции. Процедура проводится как минимум трижды в сутки. Игнорирование этого может привести к тому, что мочевой пузырь просто-напросто растянется, запрокинется кзади и, естественно, потеряет способность к сокращению.
Вместо заключения
На эффективность проведения операции влияет множество факторов, в частности, состояние пациента до операции, сроки хирургического вмешательства, выбор правильного метода ведения операции. Но несмотря на это, во многих случаях операция Гартмана на толстой кишке может стать единственным методом лечения.
- Операция Гартмана- показания и противопоказания
- Подготовка к операции Гартмана
- Проведение операции
- Послеоперационный период
- Возможные осложнения
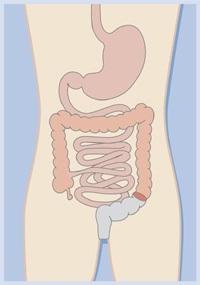
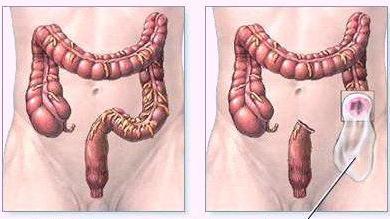
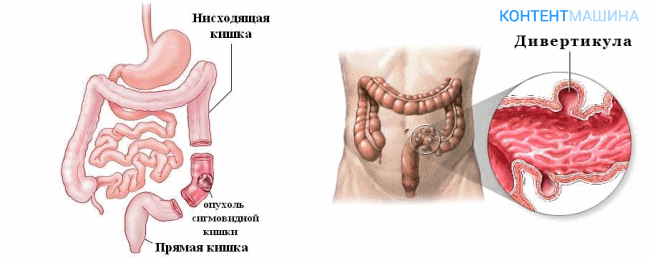
Операция Гартмана — это оперативное вмешательство, при котором проводится резекция прямой кишки и выводится одноствольная колостома.
Она предусматривает иссечение сигмовидной кишки выше новообразования после чего нисходящий отдел толстой кишки выводится на переднюю стенку брюшной полости с образованием колостомы.
Впервые операция была разработана французским хирургом Анри Гартманом и была представлена на съезде хирургов в 1921 г.
Операция Гартмана- показания и противопоказания
Операция Гартмана проводится, когда возникает необходимость удалить часть кишки, но нет возможности восстановить ее целостность. К примеру, когда разрастание раковой опухоли делает невозможным применение других техник.
При удалении значительной части сигмовидной кишки осстановить целостность кишечника конец в конец проблематично, поскольку его петли будут значительно натягиватьсяа.
Экстренную операцию Гартмана проводят когда срочного вмешательства требует непроходимость или разрыв кишки. При новообразованиях, не сопровождающихся осложнениями, назначают плановое хирургическое вмешательство.
Показания к оперативному вмешательству по Гартману:
- Значительные новообразования сигмовидной кишки, при условии, что расстояние между опухолью и анальным отверстием будет не менее 12 см. Опухоль на толстой кишке грозит кишечной непроходимостью, появлением регионарных и отдаленных метастаз.
- Онколопатология верхнего и среднемпулярного отдела прямой кишки. Химиотерапия в данном случае не приносит положительных результатов и хирургическое вмешательство является единственным решением.
- Дивертикулит, осложненный кровотечением и перфорацией.
- Тромбоз сосудов брыжейки сигмовидной кишки существует риск развития гангрены и некроза кишки из-за пережимания сосудов в брыжейке.
Единственным противопоказанием может являться тяжелое состояние пациента, которое может потребовать предварительной инфузионной терапии и стабилизации больного.
Анри Альберт Хартман прожил 91 год, был руководителем старейшей европейской больницы, за свою жизнь он провел более 30 тысяч операций.
Подготовка к операции Гартмана
До начала операции больному следует пройти обследование и сдать анализы:
- Общеклиническое исследование крови и мочи.
- Биохимические показатели крови: анализ на глюкозу, белок, мочевину, билирубин, креатинин.
- Кровь на ВИЧ, гепатит и другие вирусы.
- Флюорографию.
- Ректороманоскопию и колоноскопию проводят по необходимости.
- Обязательна консультация терапевта и анестезиолога.
Подготовительный предоперационный период больной проводит в стационаре. Если диагностирована кишечная непроходимость, то проводятся стабилизирующие мероприятия: восстанавливают водно-электролитный баланс.
По показаниям могут назначить антибактериальную терапию. При тромбозе назначают низкомолекулярные гепарины, ношение компрессионного белья.

За 3 дня до оперативного вмешательства пациента переводят на безшлаковую высококалорийную диету с повышенным содержанием клетчатки.
До и после операции пациенты принимают антибактериальные препараты, чтобы избежать воспалительных процессов.
За день перед хирургическим вмешательством больной прекращает прием пищи, выпивает слабительное, ему ставится очищающая клизма.
Проведение операции
Операция проводится под общим наркозом, перед этим устанавливается мочевой катетер и желудочный зонд.
Хирургическое вмешательство проводят в следующем порядке:
- Вначале делают разрез по центру брюшной полости от лобковой кости и выше пупка на 2–4 см.
- Проводится ревизия брюшной полости, тщательно исследуется кишечник, примыкающий к пораженному участку, с целью выявления метастаз.
- Кишку выделяют и обкладывают салфетками, затем пережимают двумя зажимами ниже уровня опухоли и пересекают ее. Основным принципом резекции является отступление от пораженной зоны на 5–10 см.
- В ходе операции важным является сохранение целостности прямокишечной, верхней сигмовидной и левой ободочной артерии.
- Верхнюю часть рассеченной кишки выводят за пределы брюшной полости, а ее нижняя часть ушивается кетгутовой нитью. Сформированную культю оставляют в брюшной полости.
- Останавливается кровотечение в ране, отсасывается выпот, брюшная полость промывается антисептическим раствором.
- Сшивается рассеченная брюшина и под ней устанавливают дренаж, выводимый сквозь разрез брюшной стенки.
- Перевязываются сосуды на выведенной кишке, на свободном ее крае формируют колостому – отверстие для вывода каловых масс, слизи и газов. Искусственное отверстие будет временно или постоянно выполнять функцию заднего прохода.
- Заканчивают операцию послойным ушиванием раны, при необходимости дренируется забрюшинное пространство.
При перитоните или опухоли в верхнем отделе прямой кишки проводится многоэтапная операция. На первом этапе ликвидируется кишечная непроходимость, а затем удаляется прямая кишка.
При раке, если обнаруживаются удаленные метастазы, необходимо формирование двуствольного искусственного заднепроходного отверстия.
Послеоперационный период
После операции больной восстанавливается в отделении интенсивной терапии. Необходимо проведение непрерывного мониторинга сердечно-сосудистых показателей, диуреза, а также контроль водно-элетролитного баланса.
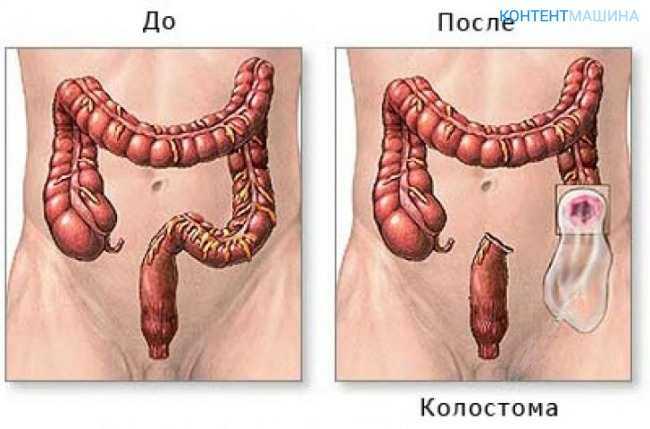
Наличие колостомы привнесет физические и моральные неудобства в жизнь человека. Потребуется забота и поддержка близких и родных людей. От врачей пациент получит инструкцию по уходу за колостомой, и ношению калоприемника.
Сегодня производятся калоприемники, оснащенные магнитными крышками, фильтрами. Выпускаются бандажи и приспособления, позволяющие пациентам чувствовать себя комфортнее.
При благоприятном течении реабилитационного периода через полгода возможно восстановление непрерывности кишечника и устранения искусственного анального отверстия.
После операции не исключается возможность восстановления накопительной функции толстой кишки.
Возможные осложнения
К числу возможных послеоперационных осложнений относятся:
- Гнойно-септическое осложнение в виде нагноения раны, несостоятельности анастомоза, перитонита, межкишечного абсцесса.
- Забрюшинная гематома, кровоточивость послеоперационной раны.
- Развитие тромбоэмболии, закупорки легочной артерии и ее ветвей.
- Формирование спаечной кишечной непроходимости.
Чтобы избежать осложнений с образованием спаек рекомендуется питаться часто и понемногу, включив в рацион больше клетчатки, избегать появления поносов и запоров.
Имеет значение ранняя активизация в постоперационный период — следует по возможности двигаться понемногу, но регулярно.
К числу частых осложнений относятся и инфекционные процессы, для предотвращения которых необходимо начинать курс противобактериальной терапии до проведения операции.
Операция Гартмана не является сложной по технике выполнения и проводится в любом хирургическом отделении. Ее эффективность зависит от множества влияющих факторов.
Несмотря на возможные осложнения данный вид оперативного вмешательства является единственным способом устранения опухоли сигмовидной кишки.

Операция по Гартману (Hartman) – одна из самых распространенных операций, применяемых при лечении рака и других патологий толстой кишки, протекающих с осложнениями (кишечная непроходимость, прободение, кровотечение, перитонит).
Активно внедрял такую операцию в начале 20-го века хирург из Парижа Henry Hartman.
Суть операции Гартмана определяется несколькими моментами:
- Удаление патологического участка ободочной, сигмовидной или прямой кишки.
- Ушивание наглухо отводящего сегмента кишки.
- Выведение приводящего конца кишки на брюшную стенку и образование концевой колостомы.
Преимущества операции по Гартману
Резекция при патологии толстой кишки применяется давно. Однако при формировании анастомозов кишечника после таких резекций наблюдалось слишком много осложнений.

операция по Гартману
Стенки кишки при патологическом процессе изменены, границы нарушенного кровоснабжения не всегда можно визуально выявить во время операции. Сшивание таких участков чревато в дальнейшем несостоятельностью анастомоза, прорезыванием нитей, прободениями и кровотечениями. К тому же ослабленный пациент не всегда сможет перенести одномоментно длительную операцию по ликвидации непроходимости, резекции кишки и создания анастомоза.
В таких ситуациях выходом является метод двухмоментных операций:
- 1-й этап: устранение непроходимости, резекция пораженного участка, создание колостомы.
- 2-й этап: закрытие колостомы и восстановление непрерывности кишки.
Основные преимущества операции Гартмана:
- Устраняет осложнения, восстанавливает проходимость кишки, дает время для подготовки пациента ко второму этапу – восстановления естественного пассажа каловых масс.
- Позволяет провести радикальное лечение у ослабленных больных с меньшим количеством осложнений.
- Не сложная по технике выполнения, может быть проведена в любом хирургическом отделении.
- Преимущественный метод при экстренных операциях.
- Применяется и как одномоментная радикальная операция при невозможности формирования анастомоза.
- Формируемая при ней одноствольная колостома хорошо подходит для применения калоприемников.
Показания для операции по Гартману

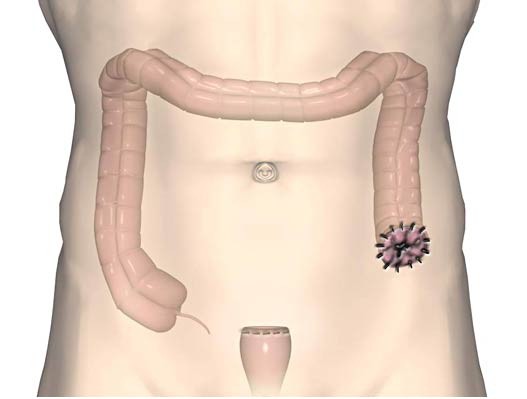
- Рак сигмовидной кишки.
- Рак верхнее- и среднеампулярного отделов прямой кишки.
- Заворот сигмовидной кишки с развитием странгуляционной непроходимости.
- Дивертикулит с осложнениями – кровотечением, прободением.
- Ущемление кишки в грыже.
- Некроз при тромбозе брыжеечных сосудов.
Операция Гартмана может быть экстренной (при прободении), срочной (при непроходимости кишки) и плановой (при опухолях без осложнений).
Операция по Гартману выполняется тогда, когда нельзя сразу выполнить наложение межкишечного анастомоза. Это бывает:
- При невозможности создания анастомоза сразу после резекции. Это обстоятельство выясняется обычно только во время операции.
- При тяжелом состоянии пациента, не позволяющего ему перенести длительную операцию.
Какие виды операций можно провести по Гартману
Операцией по типу Гартмана можно назвать любую резекцию толстой кишки с выполнением двух условий: оставление слепого конца кишки в брюшной полости и создание одноствольной колостомы. Поэтому многие хирурги к операциям по типу Гартмана относят и субтотальную резекцию толстой кишки, и даже тотальную колэктомию с выведением илеостомы.

Но в основном к таким операциям относятся:
- Левосторонняя гемиколэктомия по типу Гартмана с формированием трансверзостомы.
- Проксимальная резекция сигмовидной кишки с формированием десцендостомы (стомируется нисходящая кишка).
- Сигмоидэктомия по типу операции Гартмана. Стома формируется также в нисходящей кишке.
- Дистальная резекция сигмовидной кишки с образованием сигмостомы.
- Внутрибрюшная резекция прямой кишки с выведением сигмостомы.
Подготовка к операции Гартмана
Если операция плановая, проводится стандартная подготовка к операции на кишечнике:
- Фиброколоноскопия, ирригоскопия, биопсия пораженного участка.
- УЗИ или КТ органов брюшной полости.
- Анализы крови, мочи.
- Исследование биохимических показателей крови.
- Исследование основных показателей свертывающей системы.
- Обязательное определение группы крови.
- ЭКГ.
- Рентгенография легких.
- Осмотр терапевта и других специалистов по показаниям.
Если при плановом лечении выявляются изменения, неблагоприятные для исхода операции, рациональнее выделить время для их устранения (коррекция анемии, водно-электролитных нарушений, принимаются меры для компенсации истощения, сердечной недостаточности, компенсации сахарного диабета и т.д.)
Необходима психологическая подготовка пациента, так как ему предстоит жить с противоестественным задним проходом. Возможно через какое-то время непрерывность кишечника будет восстановлена. Но даже если колостома останется на всю жизнь, пациент должен получить всю информацию о ней.
Непосредственно накануне операции важно провести очистку кишечника. Достигается это или применением очистительных клизм за несколько дней до операции, или антеградным лаважем (за 18 -16 часов до операции выпивается несколько литров осмотического раствора, который мягко очищает кишечник).
Если же операция проводится по экстренным показаниям, времени на подготовку пациента почти нет. Если пациент поступает уже с осложнением, в течение 1-2 часов проводятся интенсивные мероприятия:
- Устанавливается назоинтестинальный зонд для декомпрессии верхних отделов ЖКТ.
- Катетеризируется мочевой пузырь.
- Катетеризация центральной или периферической вены, инфузионная терапия.
- Очистительные клизмы при отсутствии противопоказаний.
- Антибиотикотерапия.
Основные этапы операции

После операции
После операции пациент переводится в отделение интенсивной терапии, где проводится непрерывный мониторинг основных функций организма (сердечно-сосудистых показателей, диуреза, водно-электролитного баланса). Продолжается парентеральное введение жидкости, питательных растворов, аспирация секрета из желудка, антибиотикотерапия.
Первые несколько суток питание только парентеральное. На 2-е сутки разрешается питье воды и несладкого отвара из сухофруктов. На 3-4 -й день возможен прием небольшими порциями жидкой и полужидкой пищи.
Постепенно в диету добавляются слизистые супы, полужидкая манная каша, кисели, овощные пюре, кисломолочные напитки.
Диета должна быть разнообразной и богатой витаминами. Постепенно в меню добавляются овощи, фрукты, мясо, рыба. Рекомендуется много пить.
Выписывают пациента через 2-3 недели.
Если операция Гартмана была только первым этапом лечения, необходимо время для восстановления основных функций организма и подготовки к операции ликвидации колостомы. При анемии назначаются препараты железа, витамины группы В, фолиевая кислота.
Проводится лечение и коррекция хронических заболеваний сердца, бронхолегочной системы, почек, сахарного диабета.
Второй этап операции проводится индивидуально для каждого больного, обычно этот срок колеблется от нескольких недель до нескольких месяцев.
Основные моменты жизни с колостомой

Адаптация к колостоме происходит несколько месяцев, иногда – до года. Первое время кал будет выделяться непрерывно. В последующем возможно частичное восстановление накопительной функции толстой кишки (чем дистальнее расположена колостома, тем эта функция будет более выраженной). Путем тщательного наблюдения и корректировки своей диеты пациент может добиться выделения каловых масс 1-2 раза в сутки.
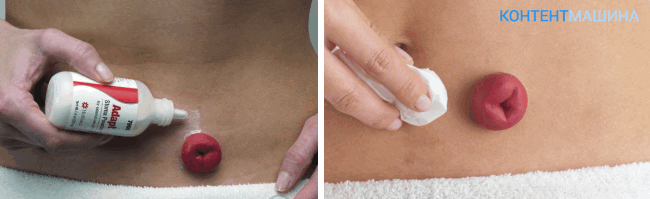
Для сбора каловых масс используются калоприемники – резервуар в виде мешка, который крепится с помощью адгезивной пластины к коже. Они могут быть однокомпонентые и двухкомпонентные.
Однокомпонентные калоприемники – это одноразовая система (пакет с клеящей пластиной одним блоком, меняется по мере наполнения мешка).
Двухкомпонентная система – это адгезивная пластина с присоединяющимися к ней мешками. Пластину можно не менять и не отклеивать несколько дней, меняются только мешки.
Современная медицинская промышленность выпускает множество различных калоприемников и средств по уходу за стомами. При правильном питании, гигиене и применении таких средств возможна полноценная и активная жизнь, даже если колостома остается навсегда.
Видео: английское учебное пособие – операция Гартмана
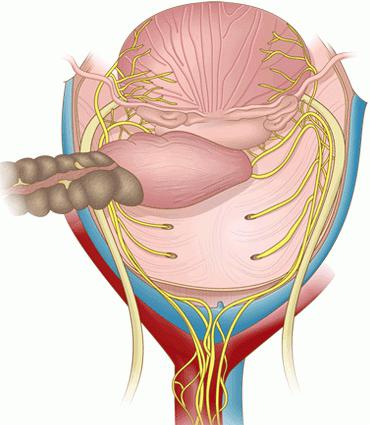
Удаление опухоли с формированием концевой колостомиы с формированием резервуара (кармана) Гартмана. Данную операцию называют также обтруктивной резекцией прямой (или сигмовидной) кишки.
Операция позволяет отвести фекальный поток от прямой кишки и ануса. По сравнению с поперечной колостомой концевая сигмовидная колостомия дает дополнительную длину толстой кишки, где успевает абсорбироваться излишняя жидкость из каловых масс. Таким образом, фекалии, эвакуируемые через колостому, прибретают более плотную консистенцию. Это позволяет регулировать отделение кала лучше, чем при поперечных колостомах. Стома позволяет мешку для каловых масс прилегать более плотно, что снижает контакт с кожей и её раздражение.
Для выявления, мобилизации и открытия брыжейки сигмовидной кишки необходим соответствующий разрез. Он должен быть выбран в соответствии с потребностями конкретного больного, обеспечивая надлежащее размещение колостомы на коже. Стому не следует помещать в талию пациента, где одежда будет мешать ей и никогда не должна быть помещена на нижнюю часть живота у пациентов с ожирением.
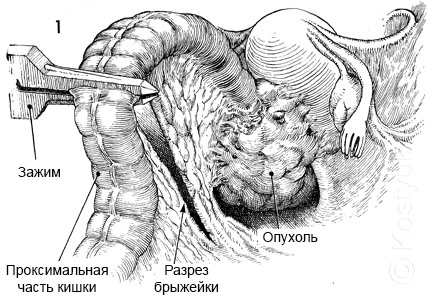
1 - Пациент находится в положении лежа на спине. Разрез живота делается через левый парамедиан или срединный разрез. Сигмовидная кишка идентифицируется, мобилизуется и поднимается. Место для перересечения кишки выбирается с учетом локализации патологического очага. Брыжейка открывается приблизительно на 8 см. Обычно верхняя геморроидальная ветвь нижней брыжеечной артерии должна быть лигирован и пересечена. Нижняя брыжеечная артерия также лигируется и пересекается у основания.
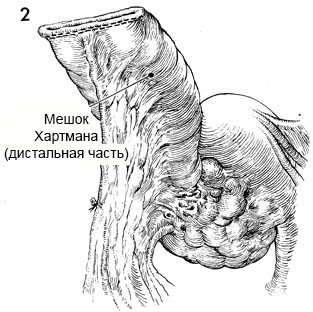
2 - С помощью степлера GIA проксимальный конец дистального сегмента толстой кишки (мешок Хартмана) надежно ушивается. Дальнейшая операция по этому сегменту, как правило, не требуется. Редко целесообразно перитонизировать сформированную культю.
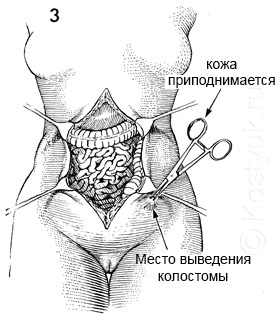
3 - Соответствующее место для колостомы отмечается на передней брюшной стенке пациента несмываемыми чернилами до начала операции. Зажим Аллиса помещается на кожу на этом участке и место стомы приподнимается.
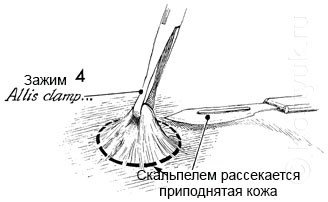
4 - В то время как кожа удерживается на зажиме, скальпелем по окружности рассекается кожа и подкожной клетчатка соответствующего диаметра.
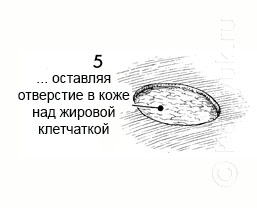
5 - Диск кожи удален.
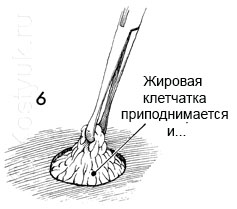
6 - Подкожный жир приподнят с помощью зажима Аллиса

7 - Скальпелем удаляется оставшаяся жировая ткань, обнажая фасцию.
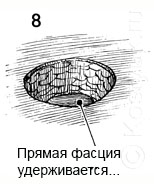
8 - Обнажена фасция.
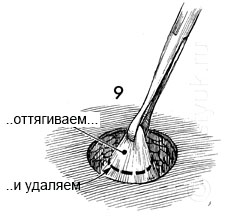
9 - Фасция поднимается при помощи зажима Аллиса. Скальпелем удаляется диск фасции диаметром 4 см.
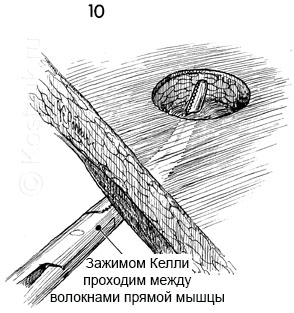
10 - Большой зажим Келли вводится через брюшину, между волокнами прямой мышцы живота. Отверстие расширяется примерно до 4 см с помощью зажима Келли и пальцев, пока в отверстие не будут свободно проходить два пальца.
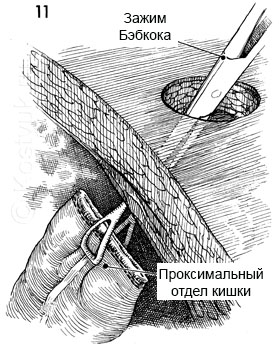
11 - Зажим Бэбкока вставляется через отверстие в брюшной стенке и захватывает дистальный сегмент нисходящей ободочной кишки.
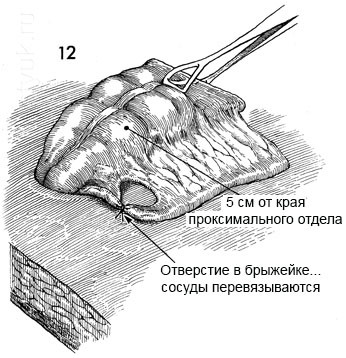
12 - Этот дистальный отрезок нисходящей ободочной кишки вытягивается через дефект на расстояние около 7 см. Избыток жировой ткани на брыжеечной стороне толстой кишки зажимают и связывают на высоте 3 см.
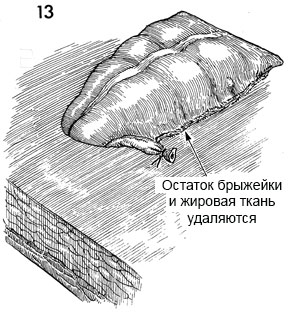
13 - Избыток жировой ткани удаляется. Кровоснабжение толстой кишки таково, что до 5 см толстой кишки она пистается от точки перевязки сосудов в брыжейке. Толстая кишка большей длины может некротизироваться.
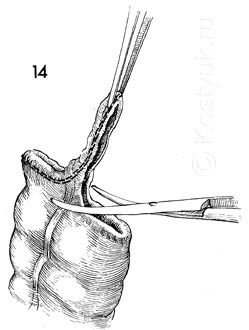
14 - Прошитый конец проксимальной толстой кишки поднят с помощью щипцов и отсекается изогнутыми ножницами Майо.
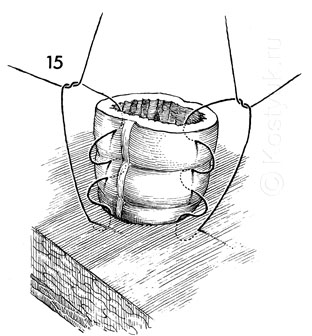
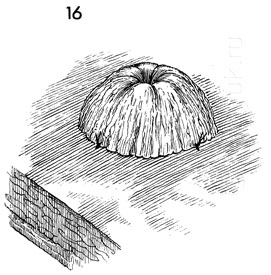
16 - В момент фиксации края стома вывернута и возвышается над уровнем кожи.
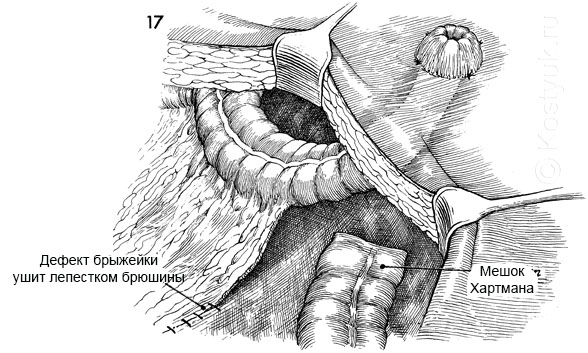
17 - Брыжейка кишки пришивается или сшивается с брюшиной для предотвращения внутренней грыжи.
Приведенное видео техники операции Гартмана на английском языке содержит качественные подключаемые субтитры, которые помогут разобраться в нюансах приводимого материала.
Читайте также:

