Операции по удалению опухоли в носовой пазухе
Учитывая то, что карциномы верхнечелюстной пазухи встречаются значительно чаще карцином других околоносовых пазух, за прошедшие 100 лет наибольшее внимание уделялось лечению заболеваний именно этой локализации. Ранние попытки удаления верхней челюсти далеко не всегда были успешны, поэтому позднее лечение часто совмещали (или замещали) с лучевой терапией. Из-за близости решетчатого лабиринта, лобной и клиновидной пазух к глазнице и головному мозгу, а также из-за относительной редкости этих опухолей сформировалась концепция краниофациальной хирургии и междисциплинарного подхода к лечению.
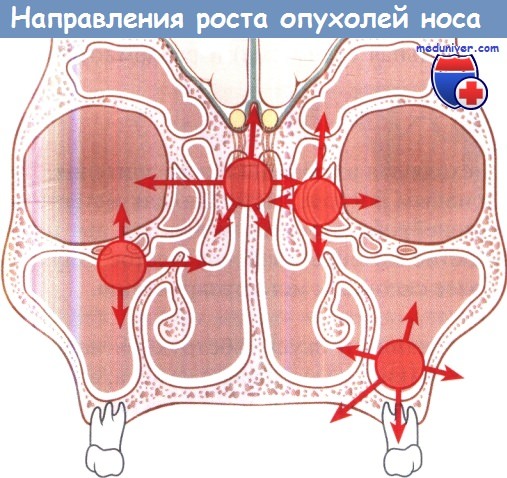
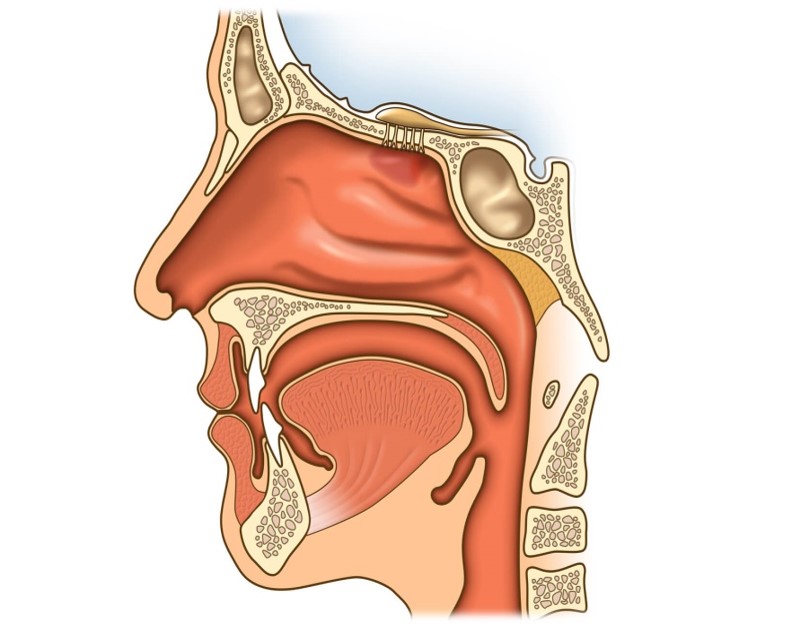
Направления, в которых обычно распространяются
опухоли полости носа и околоносовых пазух.
а) Максиллэктомия. Максиллктомия, или резекция верхней челюсти, используется в первую очередь для лечения опухолей, произрастающих из верхнечелюстной пазухи или вызывающих значительное ее разрушение. В классическом варианте из тканей, расположенных кнаружи от верхней челюсти, формируется латеральный кожно-мышечный лоскут.
Наиболее распространенный вариант формирования лоскута подразумевает выполнение разреза Вебера-Фергюсона, который начинается от латерального угла глаза, продолжается горизонтально вдоль века, переходит на носолицевую борозду и далее вокруг крыла носа к губному желобку. Затем верхняя губа рассекается, разрез идет вдоль переходной складки верхней губы. После обеспечения доступа к верхней челюсти выполняются остеотомии вдоль скулового бугра, верхняя челюсть отделяется от лобной и скуловой костей. Если глаз или основание черепа не поражены, верхней границей удаления выступает дно и край орбиты.
Твердое небо разделяется вдоль средней линии (мягкое небо сохраняется), решетчатый лабиринт отделяется от верхней челюсти. Завершающими остеотомиями разделяются крыловидные отростки, которые также удаляются.
1. Медиальная максиллэктомия. Следующим шагом в развитии хирургии верхнечелюстной пазухи стало появление медиальной максиллэктомии. Ранее разрез Вебера-Фергюсона с удалением медиальной стенки верхней челюсти и латеральной стенки полости носа использовался в том числе и для доброкачественных, и нераспространенных злокачественных опухолей. Новая модификация максиллэктомии включает удаление верхней челюсти при отдельных опухолях через доступ к глубоким областям средней зоны лица посредством радиального молярного, десно-губного и десно-щечного разрезов. Мягкие ткани отсепаровываются и доступ к верхней челюсти обеспечивается из-под верхней губы.
2. Эндоскопическая медиальная максиллэктомия. Эндоскопическая медиальная максиллэктомия является последним этапом более чем столетнего развития хирургии верхней челюсти. Подобно открытым доступам к латеральной стенке полости носа, эта операция подразумевает полное ее удаление. Поскольку в ходе операции пересекается носослезный проток, для предотвращения эпифоры рекомендуется установка стента или проведение дакриоцисториностомии.
Операция приводит к излечению у большинства пациентов. Ее ограничения обусловлены трудностями при обеспечении доступа к передней стенке пазухи, а также отсутствием опыта у большинства хирургов.

Наружный подход при медиальной максиллэктомии посредством разреза
по носо-лицевой борозде обеспечивает хороший доступ к медиальной стенке верхнечелюстной пазухи. 
(а) Перед радикальной максиллэктомией с экзентрацией орбиты по поводу плоскоклеточной карциномы верхнечелюстной пазухи с прорастанием в глазницу нанесены контуры разреза по Веберу-Фергюсону.
Разрез захватывает верхнее веко для необходимости полной резекции опухоли, обычно он проходит книзу от нижнего века.
(б) Интраоперационная фотография того же пациента, показаны образовавшиеся полости после удаления глазного яблока и опухоли верхнечелюстной пазухи.
N — нос; О — полость глазницы с выстилающим ее расщепленным кожным лоскутом. SG — кожный трансплантат, выстилающий образовавшийся дефект после отсепаровки лоскута по Веберу-Фергюсону.
(в) Операционный препарат, состоящий из верхнечелюстной пазухи и глазного яблока пациента. Стрелкой отмечен левый глаз; HP—твердое небо; IT — нижняя носовая раковина.
(г) Интраоперационная фотография, демонстрирующая закрытие послеоперационной раны, а также тампон в левой глазнице для фиксации выстилающего полость лоскута.
б) Краниофациальная резекция. В настоящее время разработано несколько хирургических подходов для удаления опухолей, поражающих как лицо, так и мозговой череп. При большинстве опухолей околоносовых пазух для доступа к переднему основанию черепа используется та или иная вариация лобной краниотомии. Стандартная бифронтальная краниотомия обеспечивает наилучший доступ к опухоли, но при ней осуществляется наибольшая ретракция лобной доли, и, следовательно, замедляется восстановление в послеоперационном периоде.
Способ удаления зависит от степени поражения твердой мозговой оболочки и вещества мозга, общего состояния пациента, возможности реконструкции образовавшегося дефекта. Как правило, дефекты дна передней черепной ямки закрываются перикранильным или свободным лоскутом, а дефекты лобной области тем или иным костным трансплантатом. В большинстве центров используется лучевая терапия, возможно сочетание с химиотерапией при наличии соответствующих показаний. Преодоперационная лучевая и химиотерапия могут позволить проведение органосохраняющих операций.
При некоторых эстезионейробластомах или плоскоклеточных карциномах, прилегающих к зрительному нерву, возможно проведение лучевой или химиотерапии, что позволяет сохранить зрение. Аденоидные карциномы, напротив, устойчивы к консервативной терапии и требуют радикального хирургического удаления.
в) Эндоскопическая хирургия основания черепа. Основываясь на своем опыте расширенной эндоскопической хирургии пазух, многие хирурги используют эндоскопический эндоназальный подход для удаления доброкачественных и неагрессивных злокачественных опухолей (например, эстезионейробластом). Успешность проведения операции в соответствии с базовыми принципами онкологии зависит от следующих факторов:
(1) опыта хирурга в эндоскопической медиальной максиллэктомии и других доступах для удаления новообразований;
(2) опыта хирурга в пластике ликворных фистул и энцефалоцеле, необходимого для реконструкции дефектов основания черепа;
(3) опыта хирурга в операциях на орбите и зрительном нерве и
(4) распространенности опухолевого процесса.
Но после полного удаления основания черепа его восстановление настолько сложно, что ограничивает более широкое распространение данных методик. В то же время, не поддается сомнению тот факт, что сами пациенты отдают предпочтение правильно проведенной и онкологически корректной эндоскопической операции.

Эндоскопическое удаление инвертированной папилломы с прорастанием в основание черепа. Слева показаны этапы операции.
Этап 1 — частичное удаление опухоли для лучшей визуализации краев. Этап 2 — удаление переднего края опухоли, материал отправляется на гистологическое исследование.
Этап 3 — выделяется и резецируется дистальный участок новообразования. Этап 4 — резекция переднего основания черепа.
Наиболее важный этап операции, который требует обеспечения широкого доступа. На изображении справа показана эндоскопическая резекция опухоли, в правом углу изображения видна твердая мозговая оболочка. 
Пациент с плоскоклеточной карциномой правой верхнечелюстной пазухи,
длительное время не обращавшийся за медицинской помощью.
Естественная прогрессия заболевания.
г) Прогноз. Определение стадии необходимо для прогнозирования на основе клинических данных и соответствующего планирования лечения. Около 5% опухолей возникают на голове и шее, еще 5% из них — в полости носа и околоносовых пазух. Чаще они встречаются в верхнечелюстной пазухе, реже — в решетчатом лабиринте; локализация в лобной и клиновидных пазухах составляет 4-5% от всех злокачественных новообразований пазух. Прогноз ухудшается при распространении процесса за пределы носа или околоносовых пазух, при повреждении важных анатомических образований, лимфатических узлов, при наличии отдаленных метастазов.
При опухолях верхнечелюстной пазухи прогнозировать течение заболевания помогает линия Онгрена, проведенная от медиального угла глаза до угла нижней челюсти. Новообразования, расположенные выше чаще распространяются в глазницу, крылонебную и подвисочные ямки, прогноз при этом более неблагоприятный, чем при инфраструктурных опухолях (ниже линии Онгрена).
Ключевые моменты:
• Доброкачественные и злокачественные опухоли околоносовых пазух происходят из особого вида эктодермального эпителия, который назван шнейдеровским в честь своего первооткрывателя, Конрада Шнейдера.
• Инвертированные папилломы являются вариантом шнейдеровских папиллом, они характеризуются инверсией эпителиального роста в подлежащую строму. Наиболее часто они расположены на латеральной стенке полости носа и в околоносовых пазухах. Плоскоклеточные карциномы иногда встречаются при инвертированных папилломах, но их этиология неясна.
• Всем пациентам с рецидивирующими носовыми кровотечениями или затруднением носового дыхания должна быть проведена эндоскопия полости носа. Если симптомы длятся более четырех недель, предполагается наличие новообразования, которое должно быть исключено при эндоскопии.
• В диагностике опухолей полости носа, околоносовых пазух и основания черепа необходимо выполнение как КТ, так и МРТ.
• Хирургическое лечение опухолей носа и околоносовых пазух развивалось в сторону эндоназальных эндоскопических доступов. Какой бы доступ не использовался, обязательным является полная резекция опухоли; хирурги должны использовать оба подхода в зависимости от показаний.
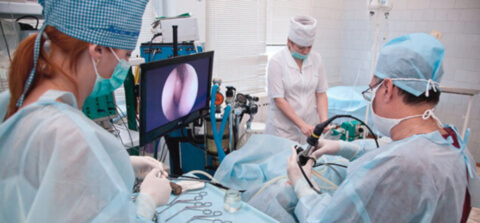
Операция на гайморовой пазухе (гайморотомия) — ринохирургическое вмешательство, проводящееся с целью санации, ликвидации патологического содержимого и инородных тел из гайморовых пазух носа. Помимо устранения воспалительного процесса, эта операция направлена на восстановление полноценного носового дыхания. При успешно проведенной гайморотомии происходит полное восстановление дренажной функции соустий гайморовой пазухи.
Существуют различные способы хирургического вмешательства на верхнечелюстной пазухе:
- классическая операция Колдуэлла-Люка (выполняется через разрез под верхней губой);
- эндоскопическая гайморотомия (проводится эндоназальным доступом, без разрезов);
- малые оперативные манипуляции (прокол гайморовой пазухи и его альтернатива — баллонная синусопластика с применением синус-катетера ЯМИК).
Показания
Факторы и заболевания, являющиеся прямыми показаниями к оперативному вмешательству:
- отсутствие эффекта от консервативных методов лечения хронического гайморита;
- кисты гайморовой пазухи (образования в виде пузырьков наполненных жидкостью);
- наличие полипов внутри пазухи;
- наличие новообразований (при подозрении на злокачественную опухоль проводится биопсия);
- инородные тела гайморовой пазухи, являющиеся осложнением стоматологических вмешательств (фрагменты корней зуба, частицы зубных имплантов, частицы пломбировочного материала);
- наличие в полости сгустков крови и грануляций;
- повреждение стенок гайморовой пазухи.
Наиболее частой причиной, по которой назначается операция на гайморовых пазухах, является гайморит — воспаление слизистого покрова верхнечелюстной пазухи, вследствие которого происходит скопление гнойного экссудата и формирование гиперпластических изменений слизистой оболочки.
Основные симптомы
- заложенность носа;
- слизисто-гнойные выделения;
- повышение температуры тела;
- симптомы общей интоксикации организма (слабость, сонливость, недомогание, головная боль);
- боли в проекции гайморовых пазух.
Предоперационная подготовка
Подготовка к операции на гайморовых пазухах включает в себя ряд инструментальных и лабораторных исследований. Перед хирургическим вмешательством потребуется:
- компьютерная томография или рентгенография придаточных пазух носа;
- риноскопия;
- общий анализ крови (включающий лейкоцитарную формулу и количество тромбоцитов);
- исследование гемостатической функции крови — коагулограмма;
- общий анализ мочи;
- анализ на наличие ВИЧ, сифилиса, маркеров вирусных гепатитов;
- определение группы крови и резус-фактора.
Если планируется проведение операции под общей анестезией, дополнительно необходимо сделать электрокардиограмму и проконсультироваться с анестезиологом. Очень важно строго соблюдать предписания данные этим врачом , так как их нарушение влечет за собой серьезные последствия.
Противопоказания к гайморотомии:
- наличие серьезной соматической патологии;
- нарушения свертываемости крови (геморрагические диатезы, гемобластозы);
- острые инфекционные заболевания;
- обострение хронических заболеваний;
- острый гайморит (относительное противопоказание).
Как проходит операция
Простейшим хирургическим вмешательством на гайморовой пазухе является пункция (прокол), которая производится через стенку носового хода с диагностической или лечебной целью. Более прогрессивным методом восстановления дренажа верхнечелюстной пазухи является баллонная синусопластика с использованием катетера ЯМИК. Суть этого метода заключается в атравматичном расширении соустий с помощью введения и надувания гибкого катетера. Далее в полости пазухи создается вакуум, это дает возможность эффективного удаления скопившегося гнойного экссудата. Следующим этапом после очищения следует введение в полость пазухи раствора лекарственных препаратов. Эта манипуляция проводится под видеоконтролем эндоскопического оборудования, но может проводиться и без него, что делает ее доступной для большинства пациентов. Неоспоримыми преимуществами этого метода являются:
- безболезненность;
- отсутствие кровотечения;
- сохранение целостности анатомических структур;
- минимальный риск возникновения осложнений;
- отсутствие необходимости пребывания в стационаре.
Это хирургическое вмешательство проводится эндоназальным доступом, без нарушения целостности стенки гайморовой пазухи. Современная эндоскопическая техника позволяет высокоэффективное выполнение ринохирургических манипуляций. Благодаря использованию длиннофокусных микроскопов и высококачественной оптико-волоконной техники достигается качественная визуализация операционного поля, что позволяет минимизировать риск травмирования здоровых тканей.
Процедура очищения синусов производится при помощи современного ринохирургического оборудования: коагулятора (выполняющего функцию прижигания тканей и сосудов), шейвера (измельчителя тканей с функцией одномоментного всасывания), щипцов и других хирургических инструментов. Далее следует промывание антисептическими растворами с добавлением антибактериальных препаратов широкого спектра действия, протеолитических ферментов и кортикостероидных гормонов (в случае сильного отека).
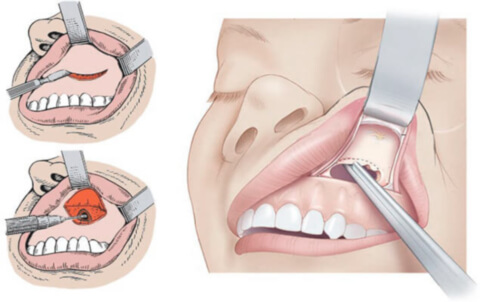
Классическая операция Колдуэлла-Люка выполняется внутриротовым доступом. Чаще всего при этом методе применяется общая анестезия.
- Образование доступа к верхнечелюстной придаточной пазухе путем иссечения мягких тканей.
- Санация патологического очага (удаление полипов, грануляций, секвестров, инородных тел).
- Забор материала для гистологического исследования.
- Формирование полноценного сообщения между гайморовой пазухой и нижним носовым ходом.
- Установление дренажного катетера для орошения полости лекарственными растворами.
Осложнения радикальной гайморотомии:
- возможность развития интенсивного кровотечения;
- повреждение тройничного нерва;
- формирование свища;
- выраженный отек слизистой оболочки носовой полости;
- потеря чувствительности зубного ряда и скул со стороны проведения оперативного вмешательства;
- снижение обоняния;
- ощущения тяжести и болезненности в верхнечелюстных пазухах.
При малоинвазивных вмешательствах (эндоскопической гайморотомии, пункции и баллонной синусопластики осложнения возникают достаточно редко.
Послеоперационный период
Существует ряд мер для снижения риска рецидива заболевания и возникновения различных осложнений:
- ирригация(орошение) носовой полости водно-солевыми растворами;
- десенсибилизирующая терапия (прием антигистаминных препаратов);
- местное применение топических кортикостероидов;
- антибактериальная терапия;
- прием препаратов укрепляющих стенки сосудов.
Как правило, период послеоперационной реабилитации длится около одного месяца. В это время нежелательно
- употребление горячих, холодных, острых блюд;
- выполнять тяжелую физическую работу (особенно связанную с подъемом тяжестей);
- посещение бань и саун, плавание в бассейне.
Также следует избегать переохлаждения и контакта с больными ОРВИ. Хорошим завершением реабилитационного периода будет санаторное лечение на морском курорте или посещение солевой пещеры. В течение года после операции следует наблюдаться у врача-отоларинголога.
Злокачественная опухоль представляет собой разрастание раковых клеток в тканях полости носа, а также его пазух. По мере прогрессирования заболевания поражаются лобные, гайморовы и клиновидная придаточные пазухи, решетчатый лабиринт.
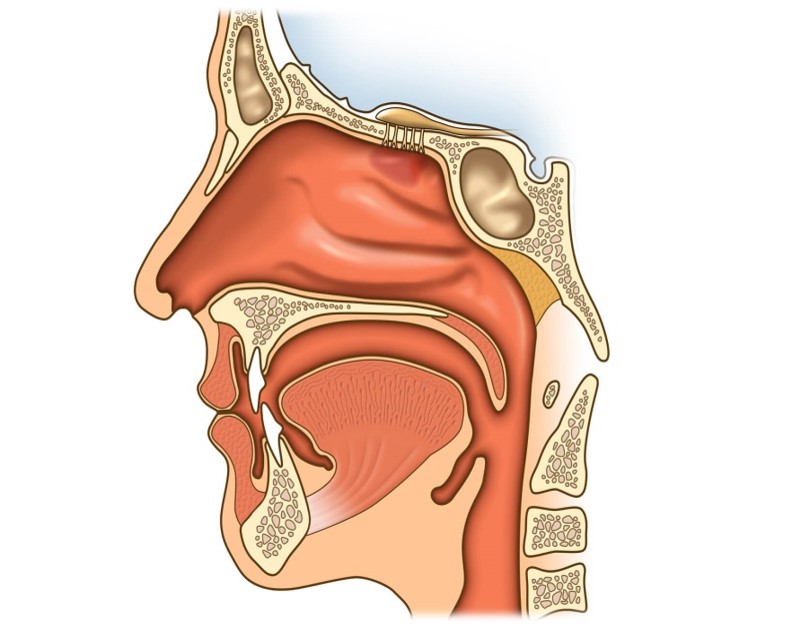
Строение носа и его пазух
Анатомическое строение носа состоит из полости и околоносовых пазух. Носовая полость ограничена пятью границами:
- задняя граница – хоана;
- передняя граница – плоскость, отделяющая нос от преддверия;
- верхняя стенка – свод, отделенный дырчатой пластиной, костью и телом клиновидной кости;
- нижняя стенка – дно;
- наружная стенка – медиальная сторона гайморовых пазух.
Неотделимая часть носа – его пазухи:
- верхнечелюстные (гайморовы) – парный воздухоносный орган, локализующийся на теле верхнечелюстной кости;
- клиновидная (основная, сфеноидальная) – расположена в теле клиновидной кости в точке перехода передней черепной ямки в переднюю;
- решетчатый лабиринт (ячейки решетчатой кости) – парный орган, локализующийся в центре между глазниц сбоку от небной, слезной, лобной клиновидной, верхнечелюстных костей;
- лобные – парный орган, расположенный сзади от надбровных дуг на лобной кости.
В основном опухоль развивается в верхнечелюстных пазухах, постепенно охватывая решетчатый лабиринт и всю полость носа. Намного реже очаг поражения диагностируется в лобных и клиновидной пазухах.
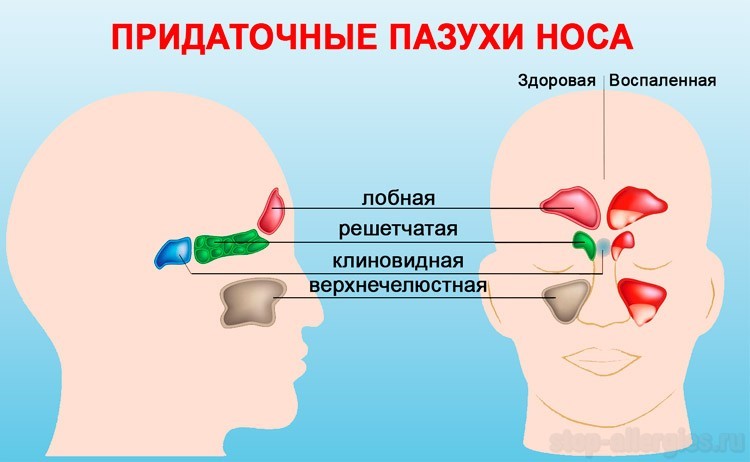
Классификация
В зависимости от локализации патологического процесса онкологические процессы делятся на несколько групп:
| Поражение эпителиального слоя | Плоскоклеточный рак |
| Веррукозный рак | |
| Спиноцеллюлярный рак | |
| Аденокистозный рак | |
| Мукоэпидермоидный рак | |
| Слизистая аденокарцинома | |
| Аденокарцинома | |
| Переходно-клеточный рак | |
| Недифференцированный рак | |
| Другое | |
| Поражение мягких тканей | Фибросаркома |
| Злокачественная фиброксантома | |
| Рабдомиосаркома | |
| Злокачественная гемангиоперицитома | |
| Нейрогенная саркома | |
| Другое | |
| Поражение костно-хрящевой ткани | Остеома |
| Хондрома | |
| Остеогенная саркома | |
| Хондросаркома | |
| Другое | |
| Поражение кроветворной и лимфоидной ткани | Экстранодальная β – клеточная лимфома маргинальной зоны MALT – типа |
| Болезнь Ходжкина | |
| Диффузная β – клеточная лимфома | |
| Анапластическая крупноклеточная лимфома, периферическая Т- клеточная лимфома | |
| Смешанные опухоли | Злокачественная меланома |
| Тератома | |
| Эстезионейробластома | |
| Злокачественная меланома | |
| Другое | |
| Вторичные опухоли | |
| Неклассифицируемые опухоли |

Причины возникновения
Онкологические процессы развиваются на фоне хронической гиперпластичности. Исходя из практики, рак носа и его пазух становится следствием осложнений:
- кисты радикулярного или фолликулярного типа;
- гнойного железисто-фиброзного полипозного риносинусита;
- гнойного полипозного риносинусита, осложнения которого вызваны дисплазийным и метаплазийным разрастанием эпителия;
- гиперпластического гайморита с дисплазией;
- хронического фронтита;
- пигментного невуса;
- перфорации перегородки носа;
- лейкоплакии.
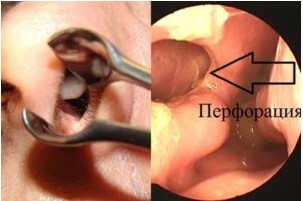
На развитие злокачественной опухоли влияют такие диагнозы, как плоскоклеточная папиллома, гемангиома, фиброматоз, остеобластокластома, плеоморфная аденома малой слюнной железы.
Рак носа диагностируется в любом возрасте, но большее распространение болезни зафиксировано в пожилом возрасте после 60 лет. Злокачественная опухоль среди всех онкологических патологий занимает 35 место. В группу риска входят:
- пациенты, которые удаляли полипы в носу или прижигали их;
- люди, работающие на вредном производстве. Вдыхание канцерогенов и химикатов сказывается на состоянии слизистой оболочки;
- неблагоприятная экология и другие факторы внешней среды.
Симптомы
На первых стадиях развития рак носа развивается бессимптомно. Врачи неправильно диагностируют опухоль, принимая ее за хроническое воспаление.
Первые признаки опухоли носа и придаточных пазух:
- выделения. Сначала больной замечает заложенность одного носового прохода, нарушается дыхание с одной стороны, что объясняется прорастанием опухоли в полость. Через время опухает лицо, смещаются глазные яблоки, и усиливается выработка слизи. При поражении гайморовых пазух секрет слизисто-гнойный с примесью крови;
- болевой синдром. Поначалу возникает головная боль. При опухоли решетчатого лабиринта голова болит уже в начале развития болезни. Боль в носу появляется уже на поздней стадии рака. Она распространяется на виски, глаза и уши, поэтому больной порой не может определить точную локализацию очага. При раке гайморовых пазух усиливается зубная боль.
Неврологические признаки рака носа и его пазух, например, онемение щек и верхней губы, нарастают уже на поздних стадиях, когда опухоль разрастается и выходит в крылонебную ямку.
Специфические признаки
На поздних стадиях развития онкологии появляются характерные клинические особенности, по которым распознают локализацию опухоли.
Так, рак гайморовых пазух вызывает смещение глазных яблок вперед, припухлость щек, снижение остроты зрения. При поражении заднебоковой и задней стенки опухает височная ямка, развивается экзофтальм. Полная непроходимость носовых ходов указывает на рак медиальной стенки. Опухоль решетчатого лабиринта распознаются по слезотечению, деформации внутреннего уголка глаза, изменению формы нижнего века.
Уже на поздних стадиях развитиях появляется носовое кровотечение, выпячивание глазных яблок усугубляется, деформируется твердое небо, увеличиваются заглоточные, шейные и околоушные лимфатические узлы.
Клинические особенности некоторых видов опухоли носа
Эстезионейробластома формируется из клеток нейроэпителия. Опухоль располагается в верхней части носового хода, постепенно охватывая пазухи, мозг, основание черепа и орбиту. На снимках выглядит в качестве мягкотканого полипа, который дает метастазы в средостение, шейные лимфатические узлы, кости, легкие, плевру . Этот вид рака носа встречается у пожилых людей, мужчин среднего возраста и детей. Заболевание прогрессирует тремя путями – обостряется ринологическая симптоматика при поражении решетчатого лабиринта, гайморовых пазух, глазницы, обостряется носоглоточная симптоматика при распространении опухоли в носоглотку, хоану или решетчатый лабиринт или обостряется неврологическая симптоматика при прорастании раковых клеток в основание черепа.
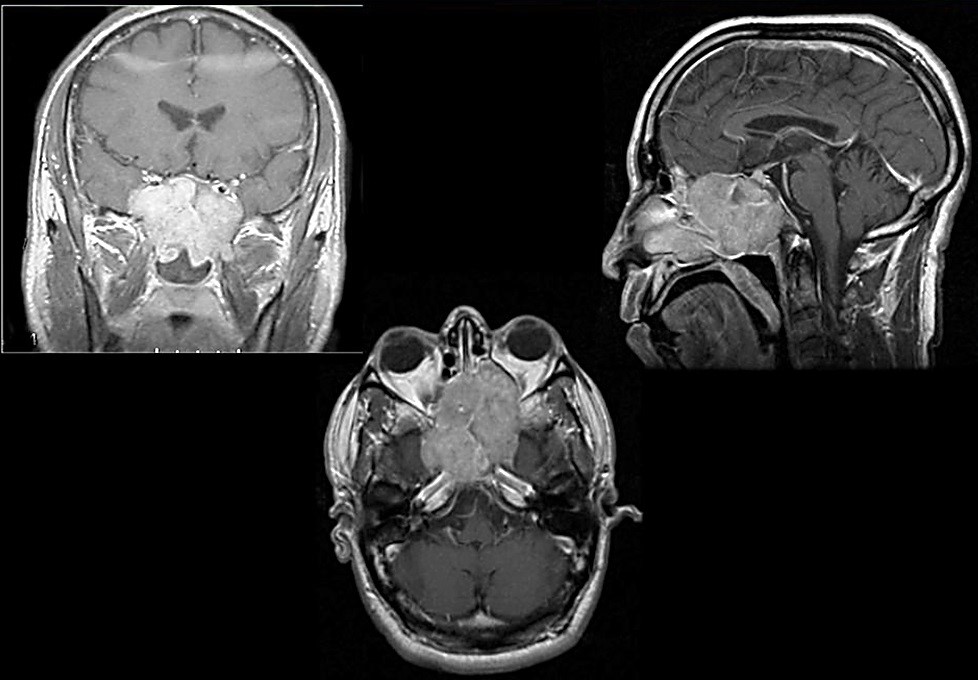
Диагностика
На первичном осмотре врач проводит внешний осмотр, пальпирует ткани. Специалист отмечает асимметрию лицевых черт из-за опухоли мягких тканей. При риноскопии выявляется сужение просвета полости носа и/или носоглотки, а орофарингоскопия устанавливает спазм жевательных мышц, из-за которого рот открывается не полностью. Если при пальпации лимфатических узлов на шее с обеих сторон чувствуются уплотнения, то это указывает на метастазы.
После консультации доктор выдает направление на анализы. Проводится цитологическое исследование лимфатических узлов и гайморовых пазух. Назначается гистологическое исследование – биопсия лимфатических узлов и тканей носовой полости.
Следующий этап – инструментальное обследование:
- КТ/МРТ пазух носа, верхней челюсти, основания челюсти и глаз. Томография указывает точную локализацию очага опухоли, его распространения на окружающие ткани. Если на снимках есть области затемнения, назначается более детальное обследование;
- фиброларингоскопия для углубленного осмотра носоглотки;
- УЗИ органов брюшной полости и шеи для поиска метастазов;
- рентгенография грудной клетки для поиска отдаленных метастазов;
- фибробронхоскопия для поиска метастазов в средостении;
- ФГДС для поиска метастазов в желудочно-кишечном тракте;
- ангиография для поиска метастазов в магистральных сосудах;
- КТ/МРТ, ПЭТ органов грудной клетки и брюшной полости для поиска метастазов;
- пункция гайморовых пазух, носовой полости для определения клеточного состава опухоли и ее структуры.
После уточнения диагноза врач устанавливает стадию развития болезни:
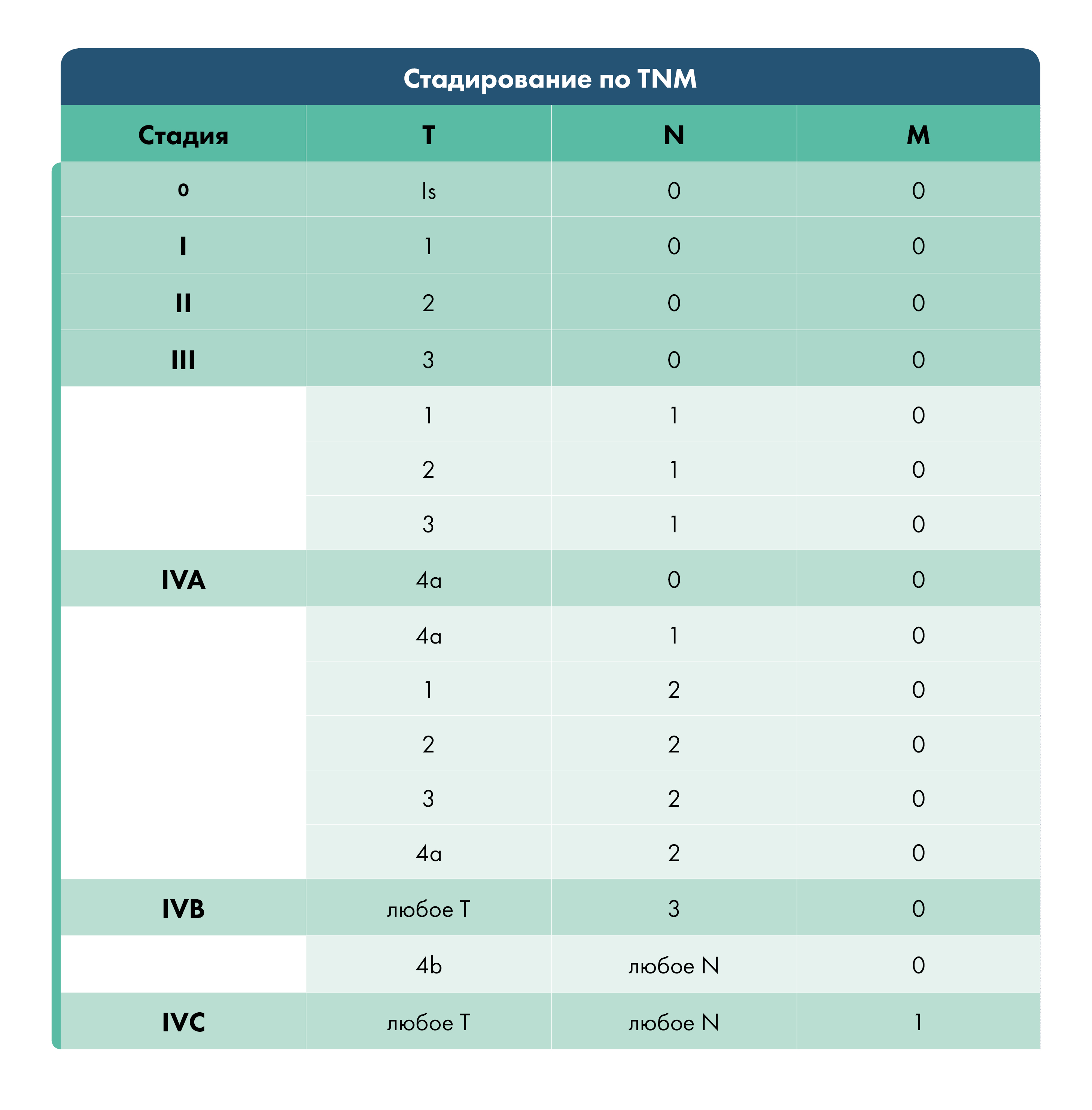
Лечение
Тактика лечения определяется врачом, исходя из клинических особенностей и стадии развития болезни.
Большинство опухолей лечатся хирургическим путем. Осуществляется открытая или эндоназальная операция. Так, например, злокачественная опухоль слизистой оболочки и пазух носа оперируется через наружный доступ. Врач обнажает анатомические структуры полости, верхней челюсти, решетчатой пазухи и глазницы. Операции предшествует лучевое облучение, суммарная очаговая доза которого не превышает 50 гр.
Операции в зависимости от степени тяжести:
| 1 стадия | Опухоль удаляется вручную через доступ в полости носа. Если очаг небольшой, то возможно удаление методом криодеструкции |
| 2 стадия | Проводится открытая операция. Наружная стенка и носовые раковины иссекаются, резецируются клетки решетчатой пазухи и отделы верхней челюсти при наличии раковых клеток в верхнечелюстной пазухе |
| 3 и 4 стадия | Верхняя челюсть резецируется. Если поражена глазница, то она полностью иссекается. Остаются только костные стенки |
При метастазировании удаляют первичный очаг, а также иссекается шейная клетчатка. Операция Крайля проводится редко при массовом поражении шейных лимфатических узлов.
Больные низкодифференцированными видами рака подвергаются лучевому облучению, а также химиотерапии. Кроме того, препараты назначаются по следующим показаниям:
- верифицированные опухоли по результатам гистологии и цитологии;
- отдаленные метастазы;
- метастазы в регионарных лимфатических узлах;
- рецидив;
- ненарушенная функциональность сердечно-сосудистой системы, почек, печени и органов дыхания;
- показатели крови удовлетворительны – количество тромбоцитов более 100000, гранулоцитов – более 200, а гемоглобин и гематокрит в порядке нормы;
- личный отказ пациента от операции;
- коррекция неоперабельной опухоли в операбельную.
Назначаются платины, метотрексат, блеомицин, фторурацил, доксорубицин.
Таргетная терапия назначается при лечении плоскоклеточного рака головы и шеи с метастазами после курса химиотерапии, местно-распространенного плоскоклеточного рака головы и шеи вкупе с облучением. Также таргетные препараты используются при неэффективности химиотерапии при лечении рецидивирующего плоскоклеточного рака.
Профилактика
Для предотвращения злокачественных опухолей носа и его пазух важно своевременно лечить воспаление носовых структур, не допускать развитие гиперпластических процессов и сразу удалять полипы.
В дальнейшем после пройденного курса лечения больные наблюдаются у онколога. Первые два года следует проходить осмотр ежемесячно, следующие пять лет – раз в полгода. При повышенном риске рецидива плановые обследования назначаются индивидуально.
Список литературы по теме:

Авторская публикация:
Захарова Ю.И.
Ординатор отделения опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова

Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Читайте также:

