Операции по удалению опухоли на лопатке


Иосиф Воронович,
главный научный сотрудник РНПЦ травматологии
и ортопедии, доктор мед. наук, профессор, заслуженный
деятель науки БССР
Когда человек узнаёт о том, что у него опухоль в плоских костях, то какое-то время пребывает в шоке, отказывается от операции, а ведь она может сохранить жизнь.
Вот анализ клинико-рентгенологических данных 457 пациентов, которым в клинике РНПЦ травматологии и ортопедии выполняли вмешательства по поводу новообразований в плоских костях.
Точный выбор биопсии
При новообразованиях в лопатке, грудине, костях таза чрезвычайно важно поставить правильный диагноз в ранние сроки болезни с уточнением нозологической формы и степени агрессивности процесса, применяя современные методы исследования (основным должен быть морфологический). Место биопсии следует выбрать рационально, чтобы при основной операции удалить его без дополнительного разреза.
В течение 20 лет в РНПЦ было 105 пациентов с опухолью лопатки, из них 85 — с доброкачественными, 14 — с первично-злокачественными, 6 — с метастатическими поражениями.
С новообразованиями грудины — 21 человек, в т. ч. с доброкачественными — 11, первично-злокачественными — 5, метастазами из органов — 5.
Хирургическое лечение получил 331 пациент с новообразованиями костей таза, в т. ч. с доброкачественными — 241.
При опухолях лопатки мы пользовались различными доступами в зависимости от локализации, структуры и распространения процесса.
1. Малоинвазивные операции, резекция лопатки вместе с опухолью.
2. Обширные вмешательства, когда необходимо обнажить всю лопатку для ее удаления или выполнить межлопаточно-грудную резекцию.
Пациентам из первой группы операции делали при доброкачественных опухолях (остеома, остеоид-остеома, костная киста, ячеистая форма остеокластомы); из второй — в случаях агрессивных доброкачественных новообразований с разрушением кортикального слоя кости и злокачественных опухолей.
При доброкачественных новообразованиях тела лопатки с разрушением субхондральной пластинки сустава у молодых пациентов нами разработан и применен способ секторальной резекции с аутопластикой суставной части лопатки.
Суть его такова. Из доступа по ходу sulcus deltoideo-pectoralis и дальше по передней поверхности ключицы до средней трети выполняют остеотомию ее, сосудисто-нервный пучок отводят книзу и кнутри. Под-
лопаточную мышцу пересекают у места прикрепления к плечевой кости. После вскрытия сустава и отсечения caput longum m. biceps, производят ревизию головки плечевой кости и суставной впадины лопатки. Клювовидный отросток остеотомируют и отводят его вместе с 3 мышцами, прикрепляющимися к нему. Ключицу остеотомируют в латеральной части ее, акромиальный отросток — на расстоянии 1–2 см от акромиально-ключичного сочленения. После выделения опухоли производят резекцию пораженной кости в пределах здоровой ткани. Удаляемый фрагмент включает верхнюю часть суставной поверхности лопатки с участком шейки, часть лопаточного гребня и основание акромиального и клювовидного отростков единым блоком вместе с опухолью. Из крыла подвздошной кости берут аутотрансплантат, вставляют в дефект лопатки так, чтобы вогнутая часть соответствовала впадине, и фиксируют 2 шурупами. Ключицу фиксируют пластиной, верхушку клювовидного отростка вместе с прикрывающими сухожилиями трансоссально фиксируют к трансплантату.
Случай из практики.
Титановая пластина
для грудины
При новообразованиях грудины вмешательства выполнялись как при доброкачественных (11), так и при первично-злокачественных (5) и метастатических (5) поражениях. Следует отметить, что опухоль чаще локализуется в теле грудины, реже — в рукоятке. В предоперационном периоде необходимо поставить правильный диагноз и уточнить степень агрессивности процесса, чтобы правильно выбрать метод вмешательства (с костной пластинкой или без нее), а также определить возможность полной резекции грудины с частью реберных хрящей и заменой дефекта искусственным имплантатом. Если очаг деструкции при агрессивных хондромах или остеокластомах большой величины или прорастание злокачественной опухоли идет за пределы кортикального слоя грудины, то целесообразно удалить ее полностью с частью реберных хрящей. После резекции важно рационально закрыть дефект грудной стенки.
При сравнительно небольших дефектах на всю толщину грудины можно успешно использовать алло- или аутотрансплантат из крыла подвздошной кости.
Нами разработана и применена перфорированная титановая пластина для закрытия обширного дефекта грудной стенки после удаления всей грудины с частью реберных хрящей у 2 пациентов с хондросаркомой. В послеоперационном периоде осложнений в области имплантата не было; пациенты результатом довольны; сроки наблюдения — 3 и 5 лет.
Вмешательства при опухолях костей таза следует осуществлять с учетом анатомо-топографических особенностей расположения кровеносных сосудов и нервных стволов, тесная связь которых с мягкими тканями и внутренними органами затрудняет радикальные операции. Для уточнения диагноза и распространенности процесса, кроме КТ, МРТ, сцинтиграфии, УЗИ, проводят ректальное и вагинальное пальцевое обследование полости малого таза (это должен сделать оперирующий хирург).
Большое количество клинических наблюдений и личный опыт позволяют дать рекомендации практическим врачам.
Рекомендации
по резекции
В клинике центра оперативному лечению подвергались 370 из 472 пациентов с новообразованиями костей таза, находившихся на стационарном лечении и обследовании. Остальные после уточнения диагноза были переведены в онкоучреждения для комплексного лечения или отказывались от операции. С доброкачественными опухолями оперированы 252 человека, с первично-злокачественными — 92, с метастатическими поражениями — 26. Среди доброкачественных новообразований чаще встречались экзостозная хондродисплазия (55), остеокластома (40), солитарная киста (37). Из первично-злокачественных опухолей были распространены хондросаркома (52), плазмоцитома (20), саркома Юинга (18).
И доброкачественные, и злокачественные опухоли локализуются в подвздошной кости (35,24%), в области тазобедренного сустава (21,54%) и крестца (14,92%). Нередко опухолевый процесс протекает в смежных костях, например в лобковой, седалищной и подвздошной, крестцово-подвздошном сочленении (11,04%).
Выбирая способ вмешательства, следует учитывать структуру опухоли, агрессивность и локализацию.
При поверхностном расположении доброкачественной опухоли целесообразно производить резекцию новообразования с основанием, отступая 1,5–2 см от его границ, но не выполнять кюретаж.
При центральном расположении доброкачественной опухоли надо резецировать ее и часть здоровой кости, а раневую поверхность коагулировать.
В случаях проникновения доброкачественной опухоли в мягкие ткани (остеокластома, хондрома, хондробластома и др.) производить широкую апериостальную резекцию.
При первично-злокачественной хрящевой опухоли в начальной стадии можно выполнять обширную резекцию со стабилизацией костно-пластическим способом или эндопротезированием. Высокочувствительные к химио- и лучевой терапии (саркома Юинга, злокачественная лимфома) подлежат комбинированному лечению в онкоклинике.
Необходимо помнить, что опухоли костей таза, особенно хрящевые, как ни одной другой локализации, склонны к малигнизации, рецидиву и бурному росту под влиянием тепловых процедур, травм, эндокринных сдвигов.
При небольших дефектах передней части тазового кольца с одной стороны после резекции доброкачественной опухоли можно не выполнять пластическое замещение. Дефект седалищной кости до вертлужной впадины тоже можно не замещать. Костная пластика целесообразна при дефекте дна или крыши вертлужной впадины.
Подвздошно-брюшная резекция может быть выполнена при злокачественных опухолях в области подвздошной кости при средней и высокой степенях дифференцировки. В случаях слабодифференцированных хондросарком показана межподвздошно-брюшная ампутация на фоне комбинированного лечения по согласованию с онкологами.
Таким образом, благодаря индивидуальному подходу к выбору метода оперативного лечения можно достичь положительных результатов на длительное время и улучшить качество жизни больных.
Материал предназначен
для врачей: травматологов-ортопедов, хирургов,
онкологов.
Живёт себе человек, живёт, на здоровье не жалуется, спортом занимается и не ведает, что приближается неприятность, которая может перерасти в беду. Причём в самую настоящую. А всё начнётся с того, что однажды либо сам умудрится нащупать бугорок на спине, либо заметит его кто-то из близких людей. Одни к этой новости отнесутся достаточно спокойно, подумаешь, шишка небольшая выскочила. Не болит ведь и совсем не мешает, да и незаметно под одеждой.
Более осторожная публика всё-таки сходит на приём к хирургу, который поставит диагноз и поначалу успокоит, что липома – всего-навсего жировик, а не злокачественная опухоль, как можно было бы подумать. Но добавит, что понаблюдать за липомой всё-таки не повредит, а ещё лучше удалить, поскольку она может быстро вырасти, воспалиться и нагноиться. И, главное, любое новообразование вполне может стать злокачественной опухолью. Что касается липомы, то её печальное будущее в этом плане – перерождение в липосаркому.
Откуда берётся эта липома
Никто не рискнёт огласить точную версию происхождения подкожного жировика, поэтому всё сводится к таким факторам, как:
1. Нарушение обмена веществ с закупоркой сальных протоков;
2. Неправильный образ жизни;
3. Нарушения в режиме питания;
4. Механическая нагрузка на спину, раздражающая кожу (болезнь грузчиков);
5. Наследственность, когда болезнь передаётся генами из какого-то предыдущего поколения;
6. Слабая иммунная защита организма;
7. Даже курение и тому подобное.
Приоритет в причинах появления липомы отдаётся всё-таки наследственности.
Симптомы липомы на спине
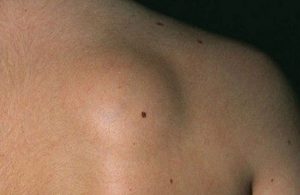
Поначалу опухоль никак себя не проявляет и может быть замечена, как уже говорилось выше, случайно. Может вызывать некоторый дискомфорт. Но иногда больного будет беспокоить боль в месте её появления, что связано с давлением опухоли на нервные окончания.
Диагностика
Удостовериться, что опухоль на спине или у шеи есть именно липома, не очень просто. Пальпаторного и визуального осмотра здесь явно недостаточно. Поэтому прибегают для уточнения диагноза к УЗИ, рентгенологическому исследованию и компьютерной томографии. Отдельное место занимает гистологическое исследование удалённой липомы на предмет исключения злокачественного новообразования.
| Метод постановки диагноза | Цель обследования |
| Осмотр и пальпаторное (ощупывание пальцами) обследование | Обращается внимание на форму и внешний вид жировика, степень плотности |
| УЗИ (ультразвуковое исследование) | Даёт представление о распространённости в тканях и скорости роста |
| МРТ (магнитно-резонансная томография) и КТ (компьютерная томография) | Это исследование проводится, когда жировик располагается в опасных для жизни отделах организма |
| Анализ крови и клеток жировика | Определение злокачественности перед операцией |
| Гистологический анализ | Определение злокачественности и метастазов после удаления опухоли |
Лечение липомы
После диагностирования липомы врач стоит перед дилеммой, лечить или наблюдать. А если лечить, то как, консервативно медикаментами или оперировать. Небольшие новообразования, не мешающие больному, можно оставить под наблюдением. Однако опухоль может причинять боль, неудобства. Более того, она увеличивается в размерах и из неё появились выделения, кожа над ней стала горячей, а сама опухоль плотной.
Хотя считается, что медикаментозная терапия не так эффективна, как оперативное лечение, в некоторых случаях к ней прибегают. Тогда в дело идут антибиотики (Цефтриаксон, Линкомицин), антисептики (Хлоргексидин, Мирамистин), противовоспалительный препарат Димексид, применяемый местно. Применяются различные противовоспалительные мази, симптоматическая терапия.
Хирургическое лечение
1. Появление боли в месте опухоли;
2. Возможность нанесения травмы – переноска на спине тяжестей, тесная одежда;
3. Воспалительные явления с появлением крови, гноя;
4. Быстрое увеличение в размерах;
5. Изменение цвета кожи над жировиком;
6. Давление на соседние органы;
7. Подозрение на перерождение жировика в злокачественное новообразование.
Методики операций
На вооружении врача три метода избавления больного от липомы: классический, лазерный и липосакция.
Классический вариант
Если объём операции небольшой, вмешательство проводится под местной анестезией, в противном случае – под наркозом. Скальпелем делается небольшой разрез, жировик удаляется зажимом. При этом стараются извлечь его вместе с капсулой. Если последнее сделать не удастся, вполне вероятно новое образование липомы, рецидив. Затем на рану накладываются швы и стерильная повязка. Если образование было слишком большим, в ране на несколько дней оставляются дренажи.
Операция лазером
Липосакция
Этот вариант вмешательства предусматривает эвакуацию содержимого жировика с помощью отсоса или шприца через пункционную иглу широкого диаметра. После этой манипуляции остаётся большой риск рецидива опухоли.
Последствия операции по удалению липомы
Осложнений после удаления жировика явление редчайшее. И всё-таки они случаются. Например, кровотечение. Меньше всего это встречается, если опухоль удалялась скальпелем.
После удаления липом больших размеров, остающаяся на их месте полость может наполниться серозной жидкостью и небольшим количеством крови.
Гипертермия в течение нескольких дней на фоне появления отёка в месте вмешательства. Тогда следует посетить врача, поскольку может иметь место воспаление.
К врачу следует обратиться, если рана начнёт нагнаиваться, что может иметь место вследствие попадания инфекции.
Нужно насторожиться и при потере чувствительности места бывшей опухоли.
Ничего подобного не случится, если операцию проводит опытный хирург, а пациент не манкирует предписанными ему рекомендациями.
Удаление лопатки (скапулэктомию) произвел в 1855 г. D.K.Langenbeck, который применил Т-образный разрез, широко используемый до настоящего времени. Первый разрез ведут вдоль внутреннего края лопатки, второй — по лопаточной ости. Этот доступ позволяет легко и быстро обнажить заднюю поверхность лопатки, мобилизовать верхний, внутренний и наружный края, рассечь связки ключично-акромиального сустава и задний отдел капсулы плечевого сустава, но при мобилизации передней поверхности лопатки возникают трудности. Доступы Олье, Чаклина, П-образный разрез принципиально не изменяют характера доступа.
Как показал наш опыт [Зацепина СТ., 1958, 1960], при производстве скапулэктомий, если опухоль захватывает клювовидный отросток лопатки или располагается по передней поверхности, то традиционные классические задние доступы неудобны или непригодны. Это объясняется тем, что наиболее ответственной, тонкой и трудно выполнимой является часть операции по мобилизации передней поверхности лопатки, особенно ее верхнего отдела, т.е. мобилизация и отведение подключичных сосудов, перевязка поперечной артерии лопатки, отсечение капсулы мышц от клювовидного отростка, иногда рассечение плечевого сустава.
Осуществляя скапулэктомию из заднего доступа, для того чтобы мобилизовать клювовидный отросток, необходимо довольно сильно оттянуть лопатку назад. Можно смело тянуть лопатку назад, если нет опухолевого процесса по передней поверхности лопатки, особенно в области клювовидного отростка. Если же клювовидный отросток, а иногда и передняя поверхность суставного отростка лопатки, увеличенные в размерах и деформированные, поражены опухолевым процессом, то их мобилизация трудна и опасна, так как близко проходят подключичная артерия, вена, нервные стволы плечевого сплетения. Отсекая мышцы от опухоли, деформировавшей клювовидный отросток, можно легко повредить опухоль скальпелем или кусочек опухоли может оторваться со связками. Нам приходилось видеть больных с рецидивами хондросаркомы на месте удаленной лопатки, которые следовало объяснить ограниченностью задних доступов к лопатке (доступы Вальтера или Чаклина).
Методика скапулэктомии в модификации С.Т.Зацепина. В 1958 г. нами предложено производить скапулэктомию из двух доступов и первым выполнять передний по желобку между дельтовидной и большой грудной мышцей. Из этого доступа подходят к клювовидному отростку, от которого отсекают начинающиеся на нем три мышцы — m.pectoralis minor, coracobrachialis, сухожилие короткой головки m.biceps, осуществляют мобилизацию сосудисто-нервного пучка, который отводят книзу. Иногда удается перевязать поперечную артерию лопатки и затем рассечь переднюю часть капсулы плечевого сустава и сухожилие подлопаточной мышцы. В 70-е годы мы начали иногда продлевать разрез кнаружи и вверх, чтобы легче рассечь ключично-акромиальный сустав. После того как из этого сравнительно небольшого разреза мобилизуют переднюю поверхность лопатки, ее значительно легче удалить, используя один из задних оперативных доступов.
Скапулэктомию нужно обязательно заканчивать подвешиванием плечевой кости к концу ключицы путем проведения лавсановой ленты по Напалкову через каналы, сформированные в обеих этих костях. Такое подвешивание мы осуществляем с 1959 г., когда произвели первую скапулэктомию. Эндопротезирование лопатки по Зацепину. В том же 1959 г. мы произвели после скапулэктомии операцию аллопластического замещения лопатки и получили очень хороший функциональный результат, но через 10 лет возник рецидив хондросаркомы и пришлось сделать ампутацию. У другой больной при поражении опухолью суставного отростка произвели его резекцию и заместили аллотрансплантатом, но рецидив опухоли наступил через несколько месяцев. В 1985 г. по поводу сосудистой опухоли мы выполнили абластичную скапулэктомию с замещением разработанным нами эндопротезом и получили очень хороший результат (рис. 37.2).
Методика скапулэктомии в модификации Махсона. Разрез начинают на передней поверхности плечевого сустава и ведут параллельно и ниже ключицы. На границе между наружной и средней третью ключицы разрез поворачивают кверху, продолжают по надплечью и проводят вниз вдоль медиального края лопатки до нижнего угла. Таким образом, соединение двух предложенных нами доступов позволяет получить разрез в виде дуги. Кожу широко отсепаровывают. Передняя часть доступа позволяет пересечь сухожилия трех мышц, прикрепляющихся к верхушке клювовидного отростка, мобилизовать сосудисто-нервный пучок, широко обнажить дельтовидную мышцу, отсечь ее от ключицы и лопатки, после чего дельтовидную мышцу отводят кнаружи, при этом не нарушается иннервация подкрыльцрвым нервом. Для уменьшения кровопотери производят перевязку на протяжении основных сосудов лопатки. Разработанный доступ дает возможность подойти ко всем отделам лопатки и удалить ее с окружающими мышцами.

Рис. 37.2. Скапулэктомия и эндопротезирование по С.Т.Зацепину — функция в левом плечевом суставе после операции.
а — эндопротез лопатки; б, в — больной после операции; г — рентгенограмма после операции.
Н.Е.Махсон производит пересечение сухожилий подлопаточной, надостной, подостной и малой круглой мышц, после чего широко обнажает шейку лопатки и суставную капсулу. Обычно при скапулэктомии суставную капсулу рассекают и лопатку удаляют целиком, а плечевую кость подвешивают к латеральному краю ключицы. Н.Е.Махсон предложил не вскрывать капсулу плечевого сустава, а пересекать шейку лопатки у самой суставной поверхности ее так, чтобы оставался суставной хрящ с субхондральной пластинкой суставного отростка лопатки, не производить вычленение в акромиально-ключичном суставе, а пересекать пилой Жигли или долотом акромиальный отросток так, чтобы верхушка акромиального отростка, связанная с ключицей, оставалась.
В последующем он несколько изменил ход операции. Для большей устойчивости плеча субхондральную пластинку стал плотно подшивать к верхушке акромиального отростка. Для этого одну из поверхностей освобождают от надкостницы и к этой поверхности плотно фиксируют отдельными швами оставшуюся субхондральную пластинку суставного отдела лопатки.
По этой методике Н.Е.Махсоном оперировано 6 больных и получен лучший функциональный результат, чем при полной скапулэктомии; в той или иной степени сохраняется активное отведение руки. Однако нельзя полностью согласиться с утверждением Н.Е.Махсона, что радикальность и абластичность при этой модификации скапулэктомии не страдают. Полученные хорошие онкологические и функциональные результаты следует объяснить правильным подбором больных: у всех 6 пациентов были вторичные хондросаркомы тела лопатки высокой степени зрелости, которые не подходили близко к шейке лопатки. Эти хорошие функциональные результаты еще раз подтверждают обоснованность предыдущих операций с аллопластическим замещением суставного конца лопатки или попыткой заместить лопатку эндопротезом.
Разрез проведен по желобку между дельтовидной и большой грудной мышцей, затем — вверх в надключичную область до основания шеи, откуда опять поворачивал кнаружи до конца акромиального отростка лопатки по передней поверхности трапециевидной мышцы. Этот разрез избран потому, что основной рост хондросаркомы у больной был вверх и вперед. Еще раз показано, что основное в операции скапулэктомии — мобилизация передней поверхности лопатки, остальные моменты мобилизации лопатки осуществляются легче; длинными ножницами нетрудно отсечь мышцы по внутреннему и наружному краям лопатки.
Скапулэктомию следует производить при доброкачественных опухолях, разрушивших всю лопатку, что встречается очень редко, и при злокачественных опухолях низкой степени злокачественности, хондросаркомах высокой степени зрелости, преимущественно когда они ограничены и не распространились на окружающие мышцы. В отделении костной патологии взрослых ЦИТО произведено 12 скапулэктомии больным с хондросаркомами высокой степени зрелости с хорошим онкологическим результатом.
С.Т.Зацепин
Костная патология взрослых
Периодическая боль в спине – это распространенная проблема. Большинство случаев возникновения боли является результатом обычных нагрузок и растяжений или дегенеративных изменений, появляющихся с возрастом. Но иногда причиной боли может стать спинальная опухоль – злокачественное или доброкачественное новообразование, развивающееся в спинном мозге, его оболочках или в костях позвоночника.
В большинстве органов доброкачественные опухоли не представляют большой опасности. Но в отношении спинного мозга все может происходить по-другому. Спинальная опухоль или любая разновидность новообразования может поражать нервы, что приводит к появлению боли, неврологическим нарушениям, а иногда и к параличу.
Спинальная опухоль, злокачественная или доброкачественная, может угрожать жизни и вызывать инвалидность. Однако достижения в лечении спинальных опухолей предлагают варианты лечения, ранее не доступные для пациентов с таким заболеванием.
Боль в спине, является самым распространенным симптомом как доброкачественной, так и злокачественной спинальной опухоли. Боль часто может усиливаться по ночам или при пробуждении. Она также может распространяться через позвоночник к бедрам, ногам, ступням или рукам и может усиливаться со временем, несмотря на лечение.
В зависимости от локализации и типа опухоли могут развиваться другие признаки и симптомы, особенно в процессе роста и воздействия злокачественной опухоли на спинной мозг или на нервные корешки, на кровеносные сосуды или кости позвоночника.
Спинальные опухоли прогрессируют с различной скоростью. В целом, злокачественные опухоли растут быстро, в то время как доброкачественные опухоли могут развиваться медленно, иногда существуя по нескольку лет до появления проблем.
Большинство опухолей, поражающих позвонки, распространяются (распространяют метастазы) на позвоночник из другого места организма, часто из простаты, молочной железы, легкого или почек. Хотя первичный рак обычно диагностируется до развития значительных проблем, связанных со спиной, боль в спине может быть первым симптомом заболевания у пациентов с метастазирующими спинальными опухолями.
Раковые опухоли, берущие начало в костях позвоночника – менее распространенное явление. К ним относятся остеосаркомы (остеогенные саркомы), самый распространенный тип рака кости у детей и саркома Юинга, особенно агрессивная опухоль, поражающая молодых людей. Множественная миелома – это раковое заболевание костного мозга – пористой внутренней части кости, которая продуцирует кровяные клетки – наиболее часто развивающееся у взрослых пациентов.
Доброкачественные опухоли, такие как остеоид-остеомы, остеобластомы и гемангиомы также могут развиваться в костях позвоночника, вызывая продолжительную боль, искривление позвоночника (сколиоз) и неврологические нарушения.
Эти опухоли развиваются в твердой мозговой оболочке спинного мозга (менингиомы), в нервных корешках, выходящих из спинного мозга (шванномы и нейрофибромы) или у основания спинного мозга (эпендимомы). Менингиомы чаще всего развиваются у женщин в возрасте от 40 лет и старше. Они практически всегда бывают доброкачественными, их несложно удалить, но иногда они могут рецидивировать. Опухоли корешков нервов являются обычно доброкачественными, хотя нейрофибромы, при длительном росте и больших размерах опухоли, могут перерасти в злокачественные. Эпендимомы, расположенные в конце спинного мозга, часто имеют большой размер, их лечение может быть осложнено сращением опухоли с корешками конского хвоста, расположенного в этой области.
Эти опухоли берут начало внутри спинного мозга. Большинство из них является астроцитомами ( чаще всего они развиваются у детей и подростков) или эпендимомами, самым распространенным типом опухолей спинного мозга у взрослых. Часто интрамедуллярными опухолями являются сосудистые гемангиобластомы спинного мозга. Интрамедуллярные опухоли могут быть либо доброкачественными, либо злокачественными и, в зависимости от их расположения, они могут вызывать онемение, потерю чувствительности или изменения в работе кишечника или мочевого пузыря. В редких случаях опухоли из других частей тела могут метастазировать в спинной мозг.
Чаще боли в спине не связаны со спинальной опухолью. Но поскольку ранняя постановка диагноза и лечение являются важными аспектами проблем, связанных со спиной, обращайтесь к врачу, если у вас возникла постоянная боль в спине, не имеющая отношение к вашей активности, усиливающаяся по ночам и не уменьшающаяся при приеме болеутоляющих средств. Такие признаки и симптомы, как прогрессирующая мышечная слабость или онемение в ногах, изменения в работе кишечника или мочевого пузыря, требуют немедленного оказания медицинской помощи.
Спинальные опухоли иногда можно не диагностировать, поскольку они являются редким явлением и их симптомы напоминают симптомы более распространенных заболеваний. По этой причине особенно важно, чтобы врач собрал полный анамнез и провел физикальное и неврологическое обследование. При подозрении на спинальную опухоль врач может назначить проведение одного или нескольких указанных ниже исследований, чтобы подтвердить диагноз и выявить расположение опухоли:
Магнитно-резонансная томография (МРТ). Вместо радиационного излучения в МРТ используются мощные магнитные и радиоволны для получения изображения поперечного сечения позвоночника. МРТ четко отображает спинной мозг и нервы, обеспечивает лучшее изображение опухолей костей, чем компьютерная томография (КТ). Вам могут ввести в вену кисти или предплечья контрастное вещество, которое помогает выявить некоторые опухоли. Кроме этого, используют сканеры с высокой интенсивностью сигнала для выявления небольших опухолей, которые можно не заметить.
Компьютерная томография (КТ). Это исследование использует узкие рентгеновские лучи для получения подробного изображения поперечного сечения позвоночника. Иногда при этом вводят контрастное вещество для более отчетливого выявления патологических изменений в позвоночном канале или спинном мозге. Хотя исследование не является инвазивным, оно подвергает пациента большему воздействию радиации, чем обычный рентген.
Миелография. При проведении миелографии пациенту в позвоночный канал вводят контрастное вещество. Затем контрастное вещество проходит через спинной мозг и спинальные нервы, оно выглядит белым на рентгеновских снимках и изображениях КТ. Поскольку этот тест предполагает больше рисков, чем МРТ или традиционная КТ, миелография обычно не является первым выбором для постановки диагноза, но ее могут использовать для выявления сдавленных нервов.
Биопсия. Единственный способ определить, является ли опухоль доброкачественной или злокачественной – это исследовать небольшой образец ткани (биопсия) под микроскопом. Способ получения образца зависит от состояния здоровья пациента и расположения опухоли. Врач может использовать тонкую иглу, чтобы взять немного ткани или образец может быть получен во время операции.
В идеале цель лечения спинальной опухоли – это полное ее удаление, но эта цель осложнена риском необратимого поражения окружающих нервов. Врачи должны учитывать возраст пациента, общее состояние здоровья, разновидность опухоли, является ли она первичной или распространилась в позвоночник из других органов (метастазировала).
Варианты лечения для большинства спинальных опухолей включают:
Часто это первый шаг в лечении опухоли, которую можно удалить с приемлемым риском поражения нервов.
Новые методы и инструменты позволяют нейрохирургам находить доступ к опухолям, которые ранее были недоступны. Мощные микроскопы, используемые в микрохирургии, делают возможной дифференциацию между опухолью и здоровой тканью. Врачи могут исследовать различные нервы во время операции с помощью электродов, что уменьшает возможность неврологического поражения. В некоторых случаях врачи могут использовать ультразвуковой аспиратор — прибор, который ультразвуком разрушает опухоль и удаляет оставшиеся фрагменты.
Даже учитывая современные достижения в лечении опухолей, не все они могут быть удалены полностью. Хирургическое удаление – это лучший вариант для многих интрамедуллярных и субдуральных опухолей, но крупные эпендимомы, расположенные в конечном отделе позвоночника, бывает невозможно удалить из-за большого количества нервов, находящихся в этой области. И хотя доброкачественные опухоли в позвонках обычно можно удалить полностью, метастазирующие опухоли обычно не являются операбельными.
Восстановление после операции на позвоночнике может занять недели или месяцы, в зависимости от операции. У вас может быть временная потеря чувствительности или другие осложнения, включая кровотечение и поражение нервной ткани.
Эта терапия используется после операции для уничтожения остатков тканей, удаление которых невозможно, или для лечения неоперабельных опухолей. Обычно этот метод лечения является терапией первого ряда для метастазирующих опухолей. Облучение также может применяться для облегчения боли или если операция несет в себе слишком большой риск.
Стандартный метод лечения для многих видов рака - химиотерапия не доказала своих преимуществ для лечения многих спинальных опухолей. Однако могут быть исключения. Врач определит, поможет ли вам одна химиотерапия или химиотерапия в комбинации с лучевой терапией.
Читайте также:

