Операции по удалению метастазов при раке
Метастазы при раке легких – довольно распространенное явление, которое становит опасность для жизни человека.
Часто после удаления злокачественного образования появляются метастазы, главной причиной патологии является природа раковой опухоли, злокачественные клетки способны распространяться по всему организму с кровью и лимфой.
Данный патологический процесс нарушает жизнедеятельность человека, удушает состояние здоровья, приводит к смерти.
Особенности и признаки патологического отклонения
Рак легких часто проходит с метастазами, когда злокачественные клетки выходят за пределы пораженного органа и начинают метастазировать.
Заболевание представляет серьезную опасность для пациента, отличается характерными особенностями:
- не дает возможности специалистам контролировать рост клеток,
- метастазы поражают другие органы,
- нет возможности вылечить болезнь на поздней стадии,
- протекание заболевания приносит сильную боль, неутешительное прогнозирование.
Чаще поражается одна сторона легкого, но со временем в патологический процесс вовлекается и здоровый орган. При поражении всей дыхательной системы у врачей нет возможности спасти пациента, больной погибает.
Причин для появления онкологического заболевания дыхательных органов много:
- злоупотребление сигаретами,
- вирусные инфекции, которые длительное время не лечат,
- воздействие на организм химическими препаратами,
- работа на вредном производстве,
- генетическая наследственность,
- нарушение в функционировании эндокринной системы,
- хронические формы болезни – туберкулез, пневмония, бронхит.
Эти неблагоприятные факторы вызывают рак легких, если своевременно не диагностировать патологию, своевременно не заняться адекватным лечением, раковые клетки поражают другие органы, могут давать серьезные осложнения.
Рак легкого, метастазы которого поразили другие органы, лечат химиотерапией, схема назначается индивидуально каждому пациенту, если наблюдается чувствительность к препаратам. Такая терапия редко приносит эффективность, нет возможности излечить заболевание.
Заболевание может проходить без выраженных симптомов, человек постоянно чувствует усталость, слабость, резко меняется настроение. Но такая симптоматика не вызывает подозрения для серьезной болезни.
И только когда заболевание прогрессирует, метастазы при раке легких вызывают выраженные признаки:
- у больного держится высокая температура тела,
- постоянный кашель с выделением мокроты,
- затрудненное дыхание, одышка,
- мокрота выделяется с кровью или гноем,
- болевые ощущения в грудной клетке,
- резкая потеря веса, отсутствие аппетита.
Сразу наблюдается сухой кашель, который усиливается перед сном. Потом появляется выделение мокроты с гноем. На последних стадиях патологии, у больного начинается кровохарканье, что вызывает резкую боль в груди.

Даже без физических нагрузок, человек страдает одышкой, которая имеет разные виды:
- инспираторная, когда трудно сделать вдох,
- экспираторная, возникает трудность с выдохом, наблюдается при поражении дыхательной системы метастазами,
- смешанная одышка, когда полностью затруднено дыхание.
Больной быстро теряет вес, потому что злокачественные клетки забирают все полезные микроэлементы и отравляют токсичными веществами организм.
Все онкологические больные при раке легких страдают от болезненных ощущений в груди. Опухоль сдавливает нервную структуру, нарушает проходимость сосудов, вызывает воспалительный процесс.
Боль беспокоит человека постоянно, может усиливаться во время кашля или при вдохе. Проявление похожих симптомов требует срочного обследования, болезнь на последней стадии вылечить невозможно.
Виды операций по удалению опухоли
При раннем диагностировании злокачественного новообразования можно справиться с недугом радиологическим способом в комплексе с химиотерапией. В большинстве случаев задействуют хирургическое вмешательство.
Операция проводится разными способами:
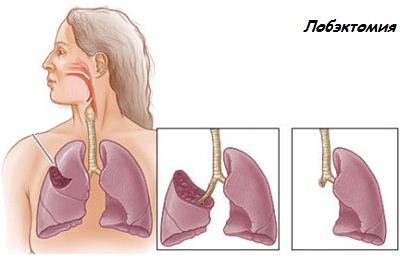
- Лобэктомию задействуют исходя от локализации и размера патологического образования, при этом удаляется доля легкого.
![]()
Для иссечения самой опухоли применяется краевая резекция. Такая методика рекомендуется пожилым пациентам, а также лицам с выраженными сопутствующими осложнениями, когда удаление огромного количества тканей вызывает опасность для жизни человека. После операции функциональность органа может восстановиться.- Пульмонэктомию задействуют на второй или третей стадиях рака, легочный орган полностью удаляется.
- На последних стадиях заболевания применяют комбинированное оперативное вмешательство, когда удаляют не только пораженные ткани дыхательной системы, но и соседние органы.
Но хирургическое вмешательство не всегда проходит без осложнений, часто у пациентов обнаруживают вторичные раковые образования, которые являются опасными для жизни человека.
Исследуя рак легкого, метастазы могут наблюдаться в почках, печени, сердце, пищеварительном тракте, костях.
В зависимости от того, куда проникаю раковые клетки, пациенту рекомендуют лечебную терапию. Но чаще прогрессирование болезни заканчивается летальным исходом. Распространенными осложнениями после удаления легкого, являются септические и гнойные образования, бронхиальные свищи, нарушается дыхание. После оперативного вмешательства наблюдается головная боль, одышка, головокружение, учащается сердцебиение.
Восстанавливается человек после операции около двух лет, ему категорически запрещены физические нагрузки, важно соблюдать все предписания докторов:
![]()
необходимо делать специальную гимнастику, которая состоит из комплекса упражнений,- важно при первой возможности начинать двигаться, если пациент долгое время находиться в лежачем положении, нарушается кровообращение,
- когда нет готовности к движению, родственникам можно проводить разминание ног, это предотвратит образование кровяных сгустков.
Лечащий физиотерапевт объяснит, как правильно проводить респираторные упражнения, что предотвратит инфекционные заболевания и другие серьезные осложнения.
Самым тяжелым последствием являются метастазы после удаления легкого, выявление которых не дает утешительных прогнозов и часто заканчивается летальным исходом для больного.
Хирургическое вмешательство противопоказано пациентам, которые не смогут перенести операцию из-за состояния здоровья. Различают ряд факторов, которые оцениваются перед оперированием:
- степень распространения и особенность злокачественной опухоли,
- пациенты после 65 лет,
- серьезные нарушения дыхания, циркуляции крови,
- неудовлетворительное состояние пациента на протяжении длительного времени.
А также противопоказанием являются сопутствующие патологические отклонения: легочная эмфизема, сердечная недостаточность, проблемы с сосудами, лишний вес больного. Перед оперированием, опытный онколог взвешивает все плюсы и негативные стороны вмешательства индивидуально у конкретного пациента.
От квалификации специалиста зависит исход операции и дальнейшая жизнь человека, поэтому перед удалением злокачественного образования проводится полное диагностическое обследование больного. Очень часто после удаления опухоли развиваются метастазы при раке легкого, когда раковое образование удаляют, но остаются его клетки, которые образуют новые очаги.
Как останавливают развитие метастазов?
Для лечения метастазов важно своевременно диагностировать онкологический процесс, определить морфологические особенности образования, его размер и агрессивность. А также необходимо установить сопутствующие патологии, поражения окружающих органов, общее состояние пациента.
Раньше если в заключение больному указывали МТС поражения легкого, терапия была направлена на облегчение состояния человека.
На сегодняшний день существует тактика лечения данной патологии, она включает:
- Химиотерапию – это распространенный способ применяется для уничтожения раковых клеток. Препараты подбирают индивидуально каждому пациенту, назначают схему и курс лечения.
![]()
Гормональную терапию – она рекомендуется при гормонозависимом новообразовании, ее часто задействуют при раке молочной железы.- Оперативное вмешательство, при разрастании метастаз, задействуют очень редко, во время операции невозможно удалить все очаги патологии, применяют при удобном расположении метастаз.
- Облучение пациенту делают для блокирования роста злокачественного образования.
- Лазерную резекцию.
Эффективности в лечении можно добиться, используя несколько методов терапии.
Редко у пациента диагностируют заболевание на ранних стадиях, часто люди обращаются к докторам уже на позднем этапе, при выраженной симптоматике болезни.
Когда метастазы поражают головной мозг, почки, кости, пищевой тракт, спасти человеку жизнь очень трудно. Чтобы успешно провести оперативное вмешательство, имеют значение следующие факторы:
- отсутствие метастазов в других органах,
- наличие в легком не более трех очагов патологии,
- прогрессирование ракового процесса,
- после удаления первичного новообразования до появления метастазов необходим период не менее года,
- удовлетворительное состояние пациента для проведения тяжелой операции.
Если существуют противопоказания к хирургическому вмешательству, проводят химиотерапию, но не всегда возможно полностью вылечить пациента.
Хирургическое вмешательство по удалению опухоли серьезно сказывается на дальнейшей жизни пациента, нарушается функциональность органов и систем. Поэтому после операции важно соблюдать все наставления лечащего доктора, употреблять назначенные медикаменты, делать дыхательные упражнения, специальную гимнастику.
Восстановление организма зависит от правильного питания, активности образа жизни. Недопустимо употреблять жирную, жареную пищу, напитки с газом, алкоголь, сигареты.
Необходимо выполнять профилактические и реабилитационные действия для скорейшего восстановления организма. Не допускать лишнего веса – это дает нагрузку на дыхательную систему. Опасными являются простудные заболевания, переохлаждения, нельзя находиться в душном, накуренном помещении. Нужно всегда иметь при себе ингалятор, использовать во время одышки, спазмах бронхов.
Специалисты не дают однозначного ответа, сколько осталось жить человеку. Все зависит от размера вторичного новообразования, стадии первичной патологии, количества и места локализации опухоли. После успешного удаления вторичной злокачественной опухоли с метастазами продолжительность жизни не превышает пятилетний рубеж.
В.Б. Александров, Б.С. Сухов, К.Р. Александров, В.Н. Разбирин и др.
Московский городской центр колопроктологии, кафедра колопроктологии
ММСУ, ГКБ № 24, Москва
Проблемы, связанные с лечением распространённого колоректального рака, всё более нуждаются в разработках, т.к. пациенты с заболеванием, приобретшим уже такое тяжёлое течение, всё чаще оказываются в лечебном учреждении. Среди этих пациентов отдельное место принадлежит больным с IV стадией колоректального рака, у которых, помимо первичного процесса, диагностируется распространение рака в печень. В числе пациентов, поступивших к нам в стационар в период с 1996 по 2000 гг., метастазы в печени были выявлены у 759: у 19,3% при раке прямой кишки и у 19,6% при раке ободочной кишки. Какой метод лечения избрать для этих больных? Следует ли их не трогать до появления симптомов, требующих ургентного лечения, или же идти по пути объёмной комплексной терапии? В какой зоне находится лучшее решение c позиции стратегии для всех и, как частное решение, для каждого. Для хирургии, за которой сохраняется доминантное место в лечении колоректального рака, важно определить свою позицию, своё место в объёме целостного лечебного процесса.
Очевидно, что при тотальном и субтотальном поражении печени метастазами может обсуждаться только возможность и целесообразность трансплантации.
А что делать с остальными пациентами? В настоящем сообщении мы представляем материалы по лечению 106 больных, которым в 1996-2001 гг. были выполнены различные операции по поводу метастазов колоректального рака в печень. Комбинированные операции (удаление метастазов сочеталось с одновременным удалением первичной опухоли) перенес 91 пациент; остальным 15-ти операции были сделаны только по поводу поражения печени, проявившегося в отдаленные сроки после первичного хирургического лечения.
Первичный процесс локализовался в прямой кишке у 78 больных, в ободочной кишке — у 28 больных; среди них было 47 мужчин и 59 женщин. Возраст оперированных больных: 30-39 лет — 3 чел.; 40-49 лет — 16 чел., 50-59 лет — 30 чел.; 60-69 лет — 41 чел.; >70 лет — 16 чел. Гистологически аденокарцинома была у 104 больных (g1 — 45 чел.; g2 — 42 чел.; g3 — 17 чел.); плоскоклеточный рак у 2 чел.
Для удаления метастазов выполнялись атипичные резекции (в т.ч. левосторонние гемигепатэктомии), энуклеации с термической обработкой прилежащей к метастазам паренхимы печени, испарение метастазов. Для резекций использовали дигитальный или дигитально-инструментальный метод, применяли ультразвуковой скальпель фирмы Ethicon, отечественные линейные степлеры СЛГ и УДО. Для испарения метастаза и денатурации прилежащих к нему тканей использовали электрокоагулятор.
У 66 больных были удалены солитарные (одиночные) метастатические очаги в печени, размеры которых в 58 случаях были от 1 до 5 см в диаметре и в 8 случаях — от 5 до 12 см в диаметре.
У 16 больных были удалены по 2 метастаза размерами от 1 до 12 см; у 8 больных удалены по 3 метастаза размерами от 0,5 до 3 см; у 1 пациента удалено 4 метастаза от 2,5 до 4,5 см, у 2 больных было удалено 5 метастазов размерами от 1,0 до 5,0 см. У одного больного 6 метастазов размерами от 0,2 до 1,0 см были удалены при помощи энуклеации и электрокоагуляции. Левосторонняя гемигепатэктомия выполнена у 12 больных (метастазы диаметром до 10 см), при этом у 4 из них удалены метастазы и в правой доле. У одного пациента выполнена обширная операция по удалению 2 метастазов, располагавшихся в 6-ом и 7-ом сегментах правой доли печени, диаметром 1 и 12 см.
По классификации, предложенной Pettavel, Taylor и Gennari с соавторами, объём поражения печени у 106 больных, которым проводилось удаление метастатических опухолей, можно разделить по стадиям следующим образом: I ст. — 82 пациента, II ст. — 20 больных, III ст. — 4 больных.
К моменту обследования (данные на 31 августа 2001 г) из прослеженных 106 человек живы 70 человек (из этих 70 человек у 53 обследованных генерализации рака нет, у 17 пациентов имеются метастазы в печени, лёгких, головном мозге).
Отдалённые результаты оценены у больных, оперированных в 1996-1997 гг. Из 35 больных, которым в указанный период по поводу колоректального рака были выполнены комбинированные операции с симультанным удалением метастазов в печени, 3 года прожили 21 человек (60%), 4 года — 16 человек (45,7%). Прожили более 4 лет и живы в настоящее время 15 человек (42,8%), из них у 6 больных диагностирована генерализация опухолевого процесса. Прожили 5 лет и живы в настоящее время 5 пациентов из 35, т.е. 14,3%. В ближайшее время еще 6 пациентов, наблюдающихся без признаков генерализации опухолевого процесса, пересекут 5-летний рубеж после операции, и показатель 5-ти летней выживаемости составит, таким образом, 31,4%.
Из 106 больных 15 пациентов, как отмечалось выше, оперированы повторно в связи с появлением метастазов в печени в среднем через 2 года после первичной операции: у 9 больных выявлены метастазы опухоли прямой кишки, у 6 — метастазы опухоли ободочной кишки (у 3 — сигмовидной кишки, у 1 — нисходящей кишки, у 2 — восходящей кишки). Удаление левой доли выполнено 3 больным; удаление солитарных метастазов левой или правой долей размерами от 4 до 10 см — у 10 пациентов; удаление 3 метастазов в правой доле диаметром от 3 до 5 см — у 1 пациента; удаление 4 метастазов диаметром от 2,5 до 4,5 см в обеих долях печени произведено также у 1 пациента.
Продолжительность жизни в этой группе: меньше 2-х лет прожили 4 больных; 1 больная прожила 3 года; 10 пациентов живы в настоящее время, у 3 из них после операции прошло 4 и более лет. Остальные 7 пациентов наблюдаются в различные сроки после операции.
Наши наблюдения позволяют сделать вывод, что при наличии солитарных метастазов рака толстой кишки в печень могут быть рекомендованы комбинированные условно радикальные операции в объеме удаления поражённого отдела кишки и метастазов в печени. Непосредственные результаты таких операций оказываются удовлетворительными, послеоперационное течение по тяжести мало отличается от такового при резекции только первичного очага в кишке. Такие операции имеют отчётливый лечебный эффект, а продолжительность жизни без генерализации опухолевого процесса составляет для многих пациентов 5 лет. Выполнение операций на печени с целью удаления метастатических опухолей, выявленных в отдаленные сроки после резекции первичного очага, может быть рекомендовано у пациентов с ограниченным поражением паренхимы печени, а также при расположении очагов в доступных для хирурга сегментах печени.
Особо следует отметить, что в 58 случаях для удаления метастазов применялась энуклеация с последующей гипертермией прилежащих тканей током высокой частоты, вызывающая денатурацию тканей на протяжении 6-8 миллиметров от края опухолевого узла. Из 35 пациентов, оперированных в 1996-1997 гг., метод энуклеации применён в 15 случаях, 9 больных живы в настоящее время (60%). Из 20 больных, перенесших в тот же период резекцию печени (у одного пациента применялись обе методики), живы только 6 человек (30%). В послеоперационном периоде у этих больных не возникало серьёзных осложнений, обусловленных удалением метастазов. Анализ представленных наблюдений позволяет заключить, что применение энуклеации метастазов, особенно с применением тока высокой частоты, то есть щадящих по объёму хирургических вмешательств, расширяет показания к комбинированным операциям, не ухудшает непосредственных исходов, и обусловливает лучший прогноз.
Представленные данные демонстрируют эффективность лечения солитарных метастазов печени с помощью малотравматичного метода, доступного многим хирургам, работающим не только в специализированных гепатологических отделениях. Важно подчеркнуть и то обстоятельство, что как для пациента, так и доля врача предпочтительными являются те вмешательства, которые при меньшем объёме, травматичности и кровопотере завершаются лучшими непосредственными и сходными отдалёнными результатами.
Выделение больных с далеко зашедшими процессами в отдельную группу позволяет тщательно продумать эффективность и целесообразность тех или иных манипуляций. В объеме комплексного лечения этих пациентов хирургический метод занимает свое важное место. Очевидно, что при распространенном опухолевом процессе, помимо удаления первичного очага, во многих случаях возможно и целесообразно удаление всех или некоторых метастазов из печени. Используя по показаниям тот или иной метод или их сочетание, удается значительно расширить объем хирургической помощи пациенту и обеспечить лучшие условия для последующей комплексной терапии.
И, конечно, не следует забывать о психологических аспектах такого лечения: условно радикальные операции рождают у больного и его близких надежду на выздоровление. В результате не только продлевается жизнь пациента, но за счет иной эмоциональной окраски повышается также ее качество.
Какие операции проводят при метастазах? Насколько эффективно хирургическое лечение при запущенном раке? Каковы прогнозы? Паллиативная хирургия. Вмешательства при метастатическом раке в печени, легких, головном мозге, брюшине. Где можно пройти лечение в Москве?
Любая злокачественная опухоль в первую очередь опасна своей способностью к метастазированию. Раковые клетки могут проникать в кровеносные сосуды и распространяться в разные части тела, давая начало новым очагам. Если у пациента обнаруживают отдаленные метастазы и диагностируют рак IV стадии, прогноз обычно неблагоприятный. Но это вовсе не означает, что больному уже ничем нельзя помочь.
Иногда при метастатическом раке удается провести местное лечение. Если метастаз один, либо их немного, и они имеют небольшие размеры, их можно удалить хирургическим путем. В случаях, когда радикальное лечение невозможно, паллиативные методы, в том числе паллиативная хирургия, помогают продлить жизнь, улучшить её качество, избавить от боли и других симптомов.
Операции при метастазах в печени
Если в печени обнаружены одиночные метастазы, можно провести хирургическое лечение: лобэктомию (удаление доли), сегментэктомию (удаление сегмента), атипичную резекцию (краевую, плоскостную, поперечную, клиновидную).
Иногда при одиночных метастазах (один очаг не более 0,7 см или 2–4 очага не более 0,3 мм), которые не прорастают в кровеносные сосуды, можно выполнить трансплантацию печени.
Если резекция и трансплантация невозможны, прибегают к методам интервенционной хирургии:
- Радиочастотная аблация — процедура, во время которой хирург вводит в опухолевый узел электрод и подает на него ток высокой частоты. Это приводит к сильному нагреванию и разрушению ткани.
- Эмболизация — введение в сосуды опухоли эмболизирующего препарата, который нарушает приток крови к опухолевым клеткам. Еще более эффективно работает химиоэмболизация, когда эмболизирующий препарат вводят в сочетании с химиопрепаратом.
Если метастазы в печени приводят к нарушению оттока желчи и механической желтухе, проводится наружное или наружно-внутреннее дренирование. Врачи Европейской онкологической клиники выполняют стентирование желчевыводящих путей. В месте сужения устанавливают стент — металлический полый каркас с сетчатой стенкой.

Операции при метастазах в легких
Как и печень, легкие — один из излюбленных органов для метастазирования многих видов рака. Показания к операциям при метастазах в легких в последнее время расширились. Тем не менее, к хирургическому лечению прибегают очень редко, основным методом остается химиотерапия.
Операцию можно проводить только при определенных условиях:
- Узел в легком единичный, либо их не более трех.
- Первичная опухоль удалена, нет рецидива.
- В течение 6 месяцев не возникают новые метастазы.
- У пациента нет других серьезных проблем со здоровьем, общее состояние позволяет перенести сложное хирургическое вмешательство.
Операции при метастазах в брюшине
Брюшина — тонкая пленка из соединительной ткани, которая выстилает изнутри стенки брюшной полости, покрывает внутренние органы. Если в ней возникают очаги ракового роста, такое состояние называется канцероматозом брюшины. При этом развивается асцит — скопление жидкости в брюшной полости.
Врачи Европейской онкологической клиники выполняют лапароцентез (прокол брюшной стенки и эвакуацию жидкости под контролем УЗИ), установку перитонеальных катетеров, паллиативные хирургические вмешательства:
- Перитонеовенозное шунтирование — отведение жидкости из брюшной полости в вену при помощи катетера с клапаном.
- Оментогепатофренопексия — операция, во время которой сальник (складку брюшины) подшивают к печени и диафрагме, в результате улучшается отток асцитической жидкости.
- Деперитонизация стенок брюшной полости — иссечение участков брюшины, благодаря чему открываются дополнительные пути для оттока жидкости.
Операции при метастазах в плевре
Плевра — подобно брюшине, тонкая пленка из соединительной ткани. Она выстилает стенки грудной полости и покрывает легкие. При распространении в неё раковых клеток развивается канцероматоз и экссудативный плеврит — скопление жидкости между плевральными листками, которое мешает дыханию.
В Европейской онкологической клинике при экссудативном плеврите, вызванном онкологическим заболеванием, проводят следующие виды хирургического лечения:
- Плевроцентез (прокол в стенке грудной полости и выведение жидкости) с применением современной американской системы Pleurocan.
- Плевродез — процедура, во время которой листки плевры склеивают, в итоге между ними перестает накапливаться жидкость.
Операции при метастазах в головной мозг
Если в мозге обнаружено не более четырех очагов размерами до 35 мм, применяют стереотаксическую радиохирургию. На опухоль с разных сторон направляют пучки радиоволн. По отдельности каждый из них слаб, но в точке, где они сходятся, их интенсивность многократно возрастает. Таким образом, раковые клетки разрушаются, а окружающая их здоровая ткань остается неповрежденной.
Операции при метастазах головного мозга наиболее эффективны в сочетании с химиотерапией и лучевой терапией.
Если удалить очаги не получается, проводят паллиативные хирургические вмешательства. Их цель — уменьшить отек головного мозга, остановить кровотечение. Это помогает существенно улучшить состояние пациента.
В Европейской онкологической клинике операции при метастазах рака выполняют опытные хирурги-онкологи в условиях превосходно оснащенной операционной. У нас можно пройти комплексное лечение по современным стандартам при злокачественных опухолях любой стадии.
Метастазы представляют собой вторичные очаги злокачественной опухоли. Большинство таких опухолей, которые еще называют раковыми, приводят к рецидиву и появлению вторичных очагов. Нередко появляются метастазы после операции, во время которой основная опухоль была удалена. Главная причина тому — природа злокачественных новообразований.
Что представляют собой метастазы?

Злокачественная опухоль так устроена, что ее клетки на определенной стадии развития отрываются и могут перемещаться по организму вместе с кровью и лимфой. В том месте, где задержалась хоть одна клетка, и начинается рост новой, вторичной, опухоли, то есть метастаза. Чем меньше опухоль, тем менее агрессивно она себя ведет. Когда она становится больше, усиливается и ускоряется ее рост. От количеств клеток в очаге зависит и количество веществ, являющихся факторами роста, так как они выделяются каждой клеткой. Именно эти особые вещества (факторы роста) стимулируют образование сосудистой капиллярной сети вокруг клеток в основной опухоли или в метастазе. Новые сосуды способствуют доставке питательных веществ, что обеспечивает рост опухоли, однако это происходит в ущерб здоровым тканям.
Метастазы могут формироваться довольно медленно и несколько лет себя не проявлять. Механизмы запуска процессов роста опухолевых клеток пока непонятны, поэтому предсказать развитие и количество метастазов не представляется возможным.
Время до клинического проявления метастазов зависит от:
Где образуются метастазы?
Место образования вторичных опухолей более всего зависит от вида рака и локализации основной опухоли.
Чаще всего метастазы развиваются:
- при раке легкого в головном мозге, костях, надпочечниках,
- при раке опухоли в сосудах и костях,
- при раке молочной железы в легких, печени, костях,
- при раке желудка в печени, легких.
В чем опасность метастазов?
Именно метастазы в конечном счете приводят к смерти онкологических больных. Организму требуется много сил, чтобы бороться с опухолью. В свою очередь она очень нарушает жизнедеятельность, так как выделяет множество вредных веществ, часть из которых является продуктами ее жизнедеятельности. Те же процессы вызывают и метастазы, они истощают организм, к тому же вызывают ухудшение общего состояния и сильные боли.
Почему обнаруживаются метастазы после операции?
Хирургическое удаление опухоли, пораженного органа или его части является основным методом при лечении злокачественных новообразований. Однако обнаружение метастазов после удаления опухоли бывает довольно часто. Главная причина этого в том, что операция удаляет лишь саму опухоль, а причина ее образования остается, остаются также оторвавшиеся от нее клетки. Именно они и становятся началом новых очагов новообразований.
Развитие метастазов часто бывает медленным, пока материнская (первичная) опухоль находится на своем месте. Она подавляет рост вторичных очагов. После удаления основной опухоли уже ничего не мешает метастазам активно развиваться, и их клетки начинают делиться со все увеличивающейся скоростью.
Как остановить рост метастазов?
Лечение онкологии, как правило, не ограничивается хирургическими методами. Лучевая терапия, химиотерапия, а также эмболизация артерий, питающих опухоль, способствуют гибели клеток. В последнее время лучевую терапию применяют в основном местно. Химиотерапия представляет собой прием и инъекции препаратов, которые подавляют рост и уничтожают раковые клетки.
Благодаря дополнительному лечению частота метастазирования после операции значительно снижается. Также удается снизить скорость разрастания метастазов и оттянуть негативные последствия на несколько лет.
Резюме. На основании анализа результатов лечения 245 онкологических больных проведена оценка целесообразности хирургического удаления метастазов злокачественных новообразований в легкие. Выбор метода лечения больных, имеющих метастазы в легкие, зависит от характера первичной опухоли, радикализма ранее проведенного лечения, объема опухолевого поражения легкого. Доказана эффективность хирургического и комплексного лечения больных с метастатическим поражением легких.

Введение
До недавнего времени появление отдаленных, даже единичных метастазов в легкие и другие органы считали признаком диссеминации опухолевого процесса, а следовательно, безнадежности больного. Таким пациентам нередко назначали только симптоматическую терапию и считали их не подлежащими активному лечению. Однако в настоящее время доказано, что метастазы в легкие могут быть единственным продолжением болезни. Проведенное хирургическое, химиолучевое лечение, использование иммунотерапии и гормонотерапии способны на длительный срок продлить жизнь больного, улучшить ее качество, а в некоторых случаях и полностью излечить пациента. Выбор метода лечения больных, имеющих метастазы в легкие, зависит от многих составляющих. Наиболее значительными являются локализация и гистологическая структура первичной опухоли, характер ранее проведенного лечения, его эффективность, соматическое состояние больного [4, 9, 10, 12, 14]. Легочные метастазы принято делить [3, 8] по количеству — солитарные (1), единичные (2–3), множественные (более 3); по локализации — односторонние, двухсторонние. В зависимости от эффективности существующих методов лечения первичных злокачественных опухолей, легочные метастазы разделяют на 3 группы.
1-я группа — метастазы чувствительные к химиотерапии и лучевой терапии (рак яичка, остеогеннная саркома, трофобластическая болезнь, рак яичника); 2-я группа — метастазы практически резистентные к воздействию химиопрепаратов (гипернефрома, меланома, высокодифференцированный железистый рак толстой кишки и эндометрия, плоскоклеточный рак шейки матки); 3-я группа — метастазы опухолей, которые частично поддаются воздействию консервативных методов лечения (рак грудной железы, рак легкого) [3, 7, 8].
Первое сообщение об успешном результате хирургического лечения метастазов в легкое принадлежит J.D. Barney, E.D. Churchill (1939 год). В 1940 г. последовало сообщение E. Churchill о повторной резекции обоих легких по поводу метастазов. В Советском Союзе первую резекцию легкого по поводу метастазов внелегочной злокачественной опухоли произвел Б.Э. Линберг в 1948 г. Пионерами хирургии легочных метастазов были А.А. Вишневский, Е.С. Лушников, И.Г. Скрижинская, А.И. Пирогов, А.И. Максимов. Но, несмотря на то что хирургическое удаление метастазов выполняется на протяжении более 40 лет, критерии отбора больных за это время мало изменились. Обязательными условиями являются полное удаление первичной опухоли или возможность ее удаления, отсутствие других проявлений метастатической болезни, количество узлов должно быть ограниченным и доступным для полного хирургического удаления и наконец — уверенность в том, что больной перенесет планируемое хирургическое лечение. В последние годы показания к активному хирургическому лечению легочных метастазов значительно расширились [3].
Выбор лечебной тактики при метастатическом поражении легких обусловлен конкретными объективными данными. Основываясь на собственном многолетнем клиническом опыте, мы поставили задачу оценить результаты различных лечебных подходов и определить целесообразность хирургического удаления легочных метастазов у онкологических больных.
Материалы и методы исследования
В отделении опухолей органов грудной полости Национального института рака за последние 20 лет под наблюдением находились 245 пациентов, которым выполнялось хирургическое удаление легочных метастазов злокачественных опухолей различных локализаций. Для удобства в работе больные разделены на группы в зависимости от локализации первичной опухоли согласно международной классификации болезней — МКБ-10 (табл. 1).
Таблица 1. Характеристика групп больных с метастазами злокачественных опухолей в легких
Согласно нашим данным, хирургическому удалению метастазов в легкие чаще подвергались пациенты со злокачественными опухолями костей (24,1%), мягких тканей (19,2%) и почек (16,3%), реже эти операции проводили у больных раком грудной железы (8,2%) и ободочной кишки (4,9%).
Планирование хирургического удаления метастазов в легкие осуществлялось с учетом целесообразности назначения химиотерапии, что позволяло проводить комплексное лечение. В случае установления IV стадии заболевания на момент постановки диагноза лечение обязательно начинали с удаления первичного очага, после чего выполняли операции на легких. При метастазах у больных 1-й и 3-й групп с целью достижения частичной регрессии или стабилизации процесса лечение начинали с проведения 2–3 курсов неоадъювантной полихимиотерапии. После операции на легких лечение дополнялось адъювантной химиотерапией. У больных с метастазами, резистентными к химиотерапии (2-я группа), решался вопрос о возможности самостоятельного оперативного лечения. При выявлении показаний для хирургического удаления легочных метастазов обязательным было исключение диссеминации опухоли. Планирование одноэтапных или двухэтапных отсроченных операций осуществлялось на основании всестороннего обследования больных.
Результаты и их обсуждение
Хирургическое лечение метастатического поражения легких чаще проводилось при одностороннем поражении — у 211 (86,12±2,21%) больных, реже при двухстороннем поражении — у 32 (12,65±2,12%) пациентов. Двухстороннее удаление легочных метастазов в большинстве случаев выполняли поэтапно с интервалом в 2–3 нед. При отсутствии противопоказаний у части пациентов молодого возраста с солитарными и единичными двухсторонними метастазами проводили одномоментные билатеральные экономные резекции легких. В зависимости от распространенности метастазирования чаще выполняли операции при солитарных метастазах — у 131 (53,47±3,19%) больного, при единичных — у 58 (23,67±2,72%) и при множественных — у 56 (22,86±2,68%) пациентов. Если у пациентов в отдаленные сроки наблюдения выявлялись новые метастазы в легких — эти больные подвергались повторным резекциям легких с учетом сохранения достаточных легочных резервов и отсутствием противопоказаний к операции.
По объему оперативных вмешательств чаще выполнялись атипические и краевые резекции легких — 185 (75,51±2,75%) случаев, реже лобэктомии — 53 (21,63±2,63%) случая, пневмонэктомии — только у 7 (2,86±1,06%) больных. Оптимальными операциями при удалении легочных метастазов следует считать экономные резекции (атипические и краевые), реже — лобэктомии. Пневмонэктомии при метастатическом поражении легких не целесообразны, хотя данное вмешательство допустимо при солитарных узлах больших размеров в одном легком.
По данным канцер-регистра Национального института рака нами проведен анализ 3- и 5-летней выживаемости больных со злокачественными новообразованиями различных локализаций, которым проводилось хирургическое удаление легочных метастазов (табл. 2).
Таблица 2. Выживаемость больных со злокачественными новообразованиями после хирургического удаления легочных метастазов в зависимости от локализации первичной опухоли
первичной опухоли (код по МКБ-10)
Из таблицы следует, что самые хорошие результаты 5-летней выживаемости получены при лечении больных со злокачественными новообразованиями тела матки (43,4±11,4%), почки (31,3±11,4%), мягких тканей (29,4±8,8%), грудной железы (25,9±11,7%) и костей (22,1±7,4%). У пациентов с первичным опухолевым поражением прямой кишки, ободочной кишки и легких эти показатели хуже и составляют соответственно 15,5±8,5; 14,6±10,9 и 12,5±9,1%.
Результаты проведенного исследования подтолкнули нас к смене тактики лечения больных с метастазами злокачественных новообразований в легких.
Если прежде выявление отдаленных метастазов в легкие и другие органы считалось признаком диссеминации опухолевого процесса и пациентам назначалась только симптоматическая терапия, то полученные нами, в том числе и отдаленные данные, позволяют сделать вывод о целесообразности хирургического удаления метастазов в легкие при комплексном лечении онкологических больных.
1. Ахмедов Б.П. (1984) Метастатические опухоли. Москва: Медицина: 191 с.
2. Калабанова Е.А., Неродо Г.А., Гуськова Е.А. и др. (2009) К вопросу о метастазировании и рецидивировании при раке шейки матки. Сибирский онкологический журнал. Приложение № 1: 87–88.
4. Накашидзе Д.Я. (1991) Хирургический метод в лечении метастатических опухолей легкого. Дис … канд мед наук. Москва: 139 с.
5. Рыбакова Н.И. (1978) Метастатические опухоли легких. В: Рентгенодиагностика заболеваний органов дыхания. Москва: Медицина: 391 с.
6. Самсонов В.А. (1986) Метастазы рака почки (по данным аутопсий). Вопросы онкологии, 32: 78–81.
7. Стародубцев А.Л., Курильчик А.А., Кудрявцева Г.Т. и др. (2010) Комбинированное лечение метастазов сарком костей и мягких тканей в легкие. Сибирский онкологический журнал, 5(41): 54–58.
8. Чиссов В.И., Трахтенберг А.Х., Пикин О.В. и др. (2009) Метастатические опухоли легких. М.: Гоэтар-Медиа: 101–109.
9. Barlow A.D., Nakas A., Pattenden C. et al. (2009) Surgical treatment of combined hepatic and pulmonary colorectal cancer metastases. Eur J Surg Oncol, 35(3): 307–312.
10. Dresler C.M., Goldbeg M. (1996) Surgical management of lung metastases: selection factors and results. Oncology, 10 (5): 649–655.
11. Greelish J., Friedberg J. (2000) Secondary pulmonary malignancy. Surg. Clin. N. Am. 80(2): 633–657.
12. Kern K.A., Pass H.I., Roth J.A. (1987) Surgical treatment of pulmonary metastases. In: Surgical treatment of metastases cancer. Ed SA Rosenberg. Philadelphia: JB. Lippincott Co: 69–100.
13. Nielsen O. (2003) Role of systemic treatment in adult soft tissue sarcomas. Eur. J. Cancer Suppl.: 1(6): 249–259.
14. Reshetov A.V., Iablonskiǐ P.K., Orlova R.V. et al. (2008) The possibility and prognostic value of secondary lymphatic cancer spread in intrapulmonic metastases of solid tumors. Vestn Khir Im I I Grek, 167 (3): 36–42.
В.Л. Ганул, Л.В. Бороров, А.В. Ганул, Б.О. Борисюк, В.М. Совенко, А.І. Шевченко, А.В. Семиволос, О.І. Кобзєв, Ю.М. Кондрацький
Національний інститут раку, Київ
Резюме. На підставі аналізу результатів лікування 245 онкологічних хворих проведено оцінку доцільності хірургічного видалення метастазів злоякісних новоутворень в легені. Вибір методу лікування хворих, що мають метастази в легені, залежить від характеру первинної пухлини, радикалізму раніше проведеного лікування, об’єму пухлинного ураження легені. Доведено ефективність хірургічного і комплексного лікування хворих з метастатичним ураженням легень.
Ключові слова: метастатичне ураження легень, хірургічне лікування, хіміотерапія, комплексне лікування.
V.L. Ganul, L.V. Bororov, A.V. Ganul, B.O. Borisyuk, V.M. Sovenko, A.I. Shevchenko, A.V. Semivolos, O.I. Kobzev, Y.U. Kondratskii
National Cancer Institute, Kiev
Summary. Analysis of treatment outcomes 245 cancer patients evaluated whether surgical removal of metastases of malignant tumors in the lung. Choice of treatment of patients with metastases to the lungs depends on the nature of the primary tumor, radicalism before the treatment, the amount of tumor lesions of the lung. The efficiency of surgical and combined treatment of patients with metastatic lesions of the lungs.
Key words: metastatic lung, surgical treatment, chemotherapy, combined treatment.
Адрес редакции и издателя: 02140, Киев, просп. Бажана 10А
Cпециализированное медицинское интернет-издание для врачей,
провизоров, фармацевтов, студентов медицинских и
Читайте также: