Микрохирургическое удаление опухоли с навигационным контролем

- " href="https://fcn-tmn.ru/%d0%bc%d0%b5%d1%82%d0%be%d0%b4%d1%8b-%d0%bb%d0%b5%d1%87%d0%b5%d0%bd%d0%b8%d1%8f-%d0%be%d0%bf%d1%83%d1%85%d0%be%d0%bb%d0%b8-%d0%b3%d0%be%d0%bb%d0%be%d0%b2%d0%bd%d0%be%d0%b3%d0%be-%d0%bc%d0%be%d0%b7/" hreflang="ru-RU" lang="ru-RU">
- " href="http://fcn-tmn.ru/en/english/" hreflang="en-GB" lang="en-GB">
Методы лечения опухоли головного мозга
| Отделение: | Нейрохирургическое отделение №1 (детское) |
| Нозология: | Опухоли головного мозга в детском возрасте |
Эндоскопическая трансвентрикулярная хирургия внутрижелудочковых и паравентрикулярных опухолей












Микрохирургическое удаление новообразования под контролем нейронавигации.
Нейронавигационная станция используется с целью планирования оперативного лечения и интраоперационного контроля.
Планирование проводится хирургом перед операцией. Для этого в навигационную станцию загружаются данные МРТ/МСКТ головного мозга. На основе загруженных данных нейрохирург определяет оптимальный доступ к объёмному новообразованию.
Полученные данные используются во время оперативного вмешательства. С помощью инфракрасных камер и светоотражающих рамок, ранее загруженные в станцию данные совмещаются с пациентом. Затем инструменты нейрохирурга так же совмещаются с нейронавигационной станцией. В результате данных манипуляций нейрохирург может контролировать каждый этап оперативного вмешательства, определяя положение патологического очага и инструментов с точностью до 1мм.
Таким образом, с помощью нейронавигации, удается оптимизировать доступ, снизить травматизацию головного мозга.
Микрохирургическое удаление опухоли под нейрофизиологическим контролем.
Посредством интраоперационного мониторинга в ходе нейрохирургической операции по удалению опухоли головного мозга производится электрофизиологическое наблюдение за важными функциями нервной системы. Это позволят заблаговременно выявить возможные повреждения нервных тканей во время операции и локализировать функционально важные области головного мозга ещё до начала операции. С помощью интраоперационного мониторинга нейрохирург беспрерывно получает информацию о работе функций оперируемой области головного мозга, что способствует максимально бережному обращению со столь важными структурами головного мозга.
Микрохирургическое удаление опухолей из трансбазальных доступов (транспирамидный, трнаскондилярный, транскавернозный).
Эндоскопическое трансназальное транссфеноидальное удаление объемных образований хиазмально-селлярных опухолей (краниофарингиома, аденома).
Данный вид оперативного лечения возможен в случае расположения опухоли в хиазмально-селлярной области (трансназальные операции) либо в случае расположения опухоли в боковом и третьем желудочке. Указанные возможные локализации опухоли трудно доступны и открытые операции на данных областях сопряжены с высоким риском осложнений. В случае использования малоинвазивной эндоскопической техники риски повреждения здоровых тканей головного мозга значимо снижаются, а эффективность оперативного лечения возрастает.
Безрамная стереотаксическая биопсия опухоли под контролем нейронавигации
Данный вид оперативного лечения иногда необходим для определения гистологической структуры опухоли до основного этапа удаления опухоли или проведения ад, .
1. Опухоли спинного мозга и их классификация
Опухоли спинного мозга встречаются относительно редко (5% в статистике новообразований). Классификация позволяет разделить их по двум критериям:
- первичные/вторичные
- доброкачественные/злокачественные
Местом первичных новообразований могут быть нервные корешки, сосуды, оболочки и само мозговое вещество.
Вторичные опухоли — результат метастазирования рака, развившегося изначально в других органах (лёгкие, молочная железа, простата, щитовидная железа).
Более детальное изучение каждого конкретного случая позволяет классифицировать новообразования в спинном мозге по признаку породивших их тканей (костная, корешки спинного мозга, оболочки, само вещество мозга) и по области захвата тканей опухолью (субдурально и экстрадурально). Изучение этих особенностей помогает выбрать оптимальный способ лечения.
2. Лечение опухолей спинного мозга
Лечение опухолей спинного мозга всегда хирургическое. Если сама по себе нейрохирургическая операция не противопоказана, её стараются провести как можно скорее, чтоб минимизировать захват тканей опухолью, которая зачастую увеличивается достаточно быстро. Затягивание с оперативным лечением — это всегда опасность высокого компрессионного воздействия на спинной мозг с присущими ему неврологическими нарушениями.
Тем не менее, микрохирургические операции на современном уровне развития в этой области позволяют удалять даже новообразования больших размеров.
Наилучшие результаты, конечно же, наблюдаются при удалении доброкачественных опухолей. Злокачественные требуют комбинированного лечения с применением (в дополнение к нейрохирургической операции) лучевой, гормональной и химиотерапии.
Полное восстановление трудоспособности отмечается у 80% больных с доброкачественными новообразованиями спинного мозга, удалёнными радикально и своевременно. Прогноз в других случаях во многом зависит от морфологической структуры опухоли, её расположения и других факторов.
3. Преимущество микрохирургии
Преимущество микрохирургии на спинном мозге в том, что удаление опухоли не затрагивает здоровые ткани или воздействие на них минимально. После тщательного исследования проводится анализ возможных рисков и степени возможных нарушений в результате операции. Чаще всего микрохирургическая операция выполняется даже при необходимости незначительного поражения окружающего опухоль пространства или других взвешенных рисках.
В ходе операции используются:
- лазерные технологии
- ультразвуковой аспиратор
- интраоперационный контроль ССВП
- фотокоагуляция
- термокоагуляция
Применение мощных микроскопов делает микрохирургическое манипулирование максимально точным, и, как правило, жизненно важные ткани затрагиваются только в том случае, если они уже частично поражены новообразованием. Если же возможно чёткое разделение, то здоровые области не затрагиваются. Наилучший прогноз — у больных с интрамедуллярными опухолями, имеющими чёткую локализацию. Метастазирующие же образования часто признаются неоперабельными. Пожилой возраст или сопутствующие заболевания также могут быть противопоказанием к оперативному лечению. Для таких больных схема лечения включает химиотерапию и лучевую терапию.
4. Реабелитация после операции
Пациенты после микрохирургического лечения восстанавливают утраченные функции в ходе реабилитационных мероприятий:
- лечебная гимнастика
- массаж
- витамины
- приём сосудорасширяющих препаратов
Период восстановления зависит от степени нарушений, спровоцированных новообразованием, и сложности оперативных манипуляций в ходе микрохирургического лечения.
Удаление несложных новообразований даёт части пациентам полное выздоровление. Результат для более сложных случаев зависит от конкретной ситуации. Нейрохирургическое оперативное лечение больных с метастатическим поражением позвоночника (наименее перспективной формой рака позвоночника) у 59% улучшает качество жизни, у 80% снижает выраженность болевого синдрома, у 71% компенсирует неврологический дефицит.
Ключевым методом диагностики новообразований головного мозга является магнитно - резонансная томография с контрастным усилением, позволяющая выявить опухоль, поставить предварительный диагноз и определить дальнейшую тактику лечения. Первым этапом лечения нейроонкологических заболеваний головного мозга часто становится нейрохирургическая операция. Целью нейрохирургического лечения является радикальное (полное) удаление опухоли с последующим определением биологии и ее гистологической структуры.
Объём хирургического вмешательства определяется возрастом пациента, локализацией опухоли и ее размерами.
Риски оперативного вмешательства зависят от степени вовлеченности в опухолевый процесс функционально важных зон головного мозга (корковые представительства речи, движения конечностей, подкорковые узлы, ствол мозга) и магистральных сосудов, кровоснабжающих мозг.
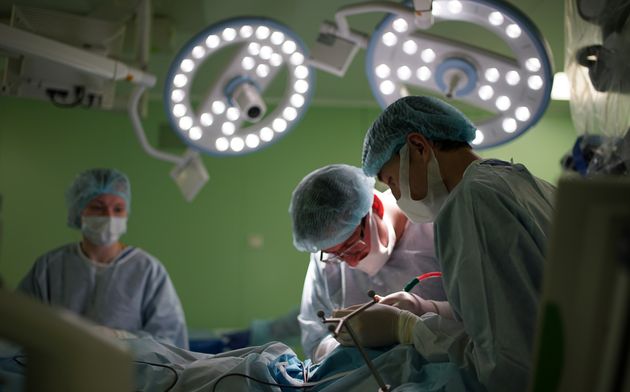
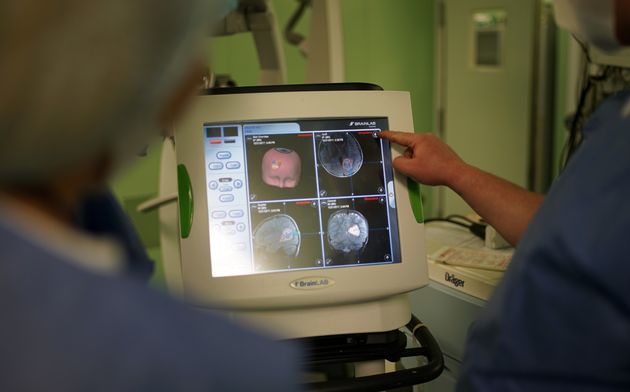
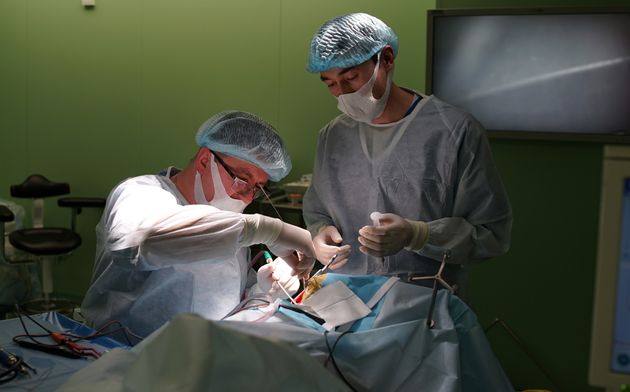
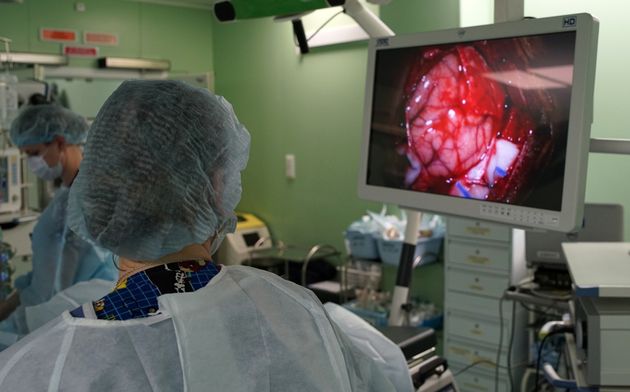
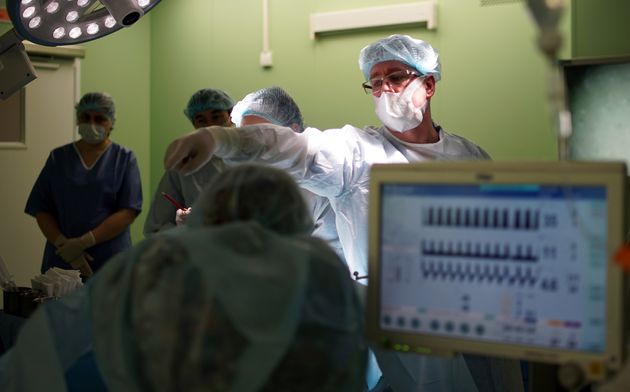
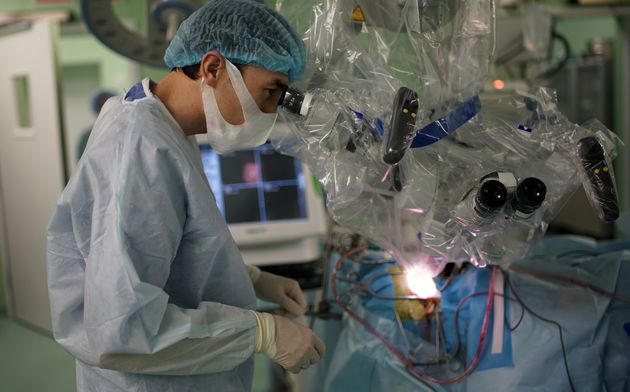
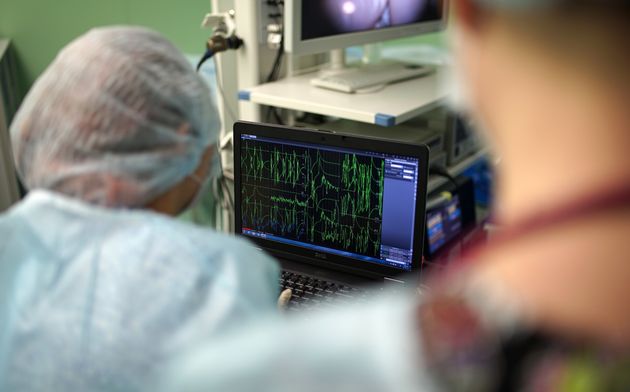
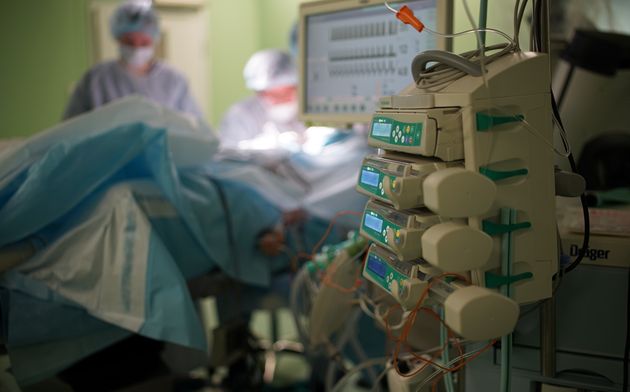
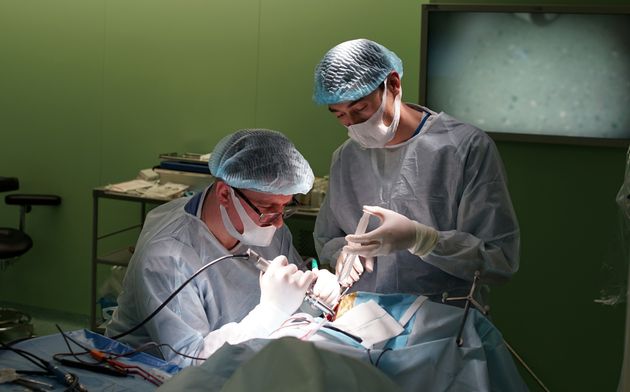
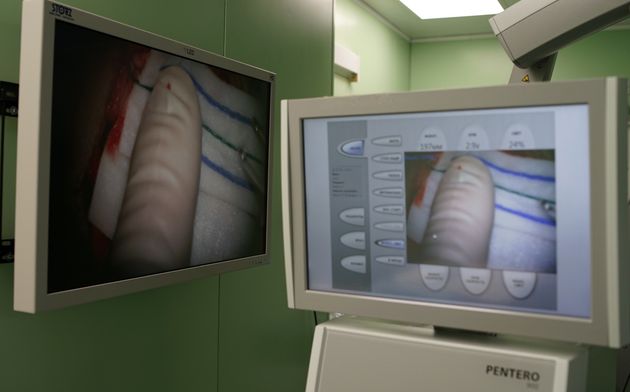
Использование современных технологий нейрохирургии (микроскоп, интраоперационная мультимодальная навигация, нейрофизиологический мониторинг) в настоящее время позволяют выполнять операции с максимальной безопасностью и высокой долей радикального удаления опухоли. В ряде случаев (диффузная опухоль, мультифокальное опухолевое поражение и др.) выполняется стереотаксическая биопсия или частичное удаление. По результатам гистологического диагноза принимается решение о проведении химиотерапии и лучевого лечения.
Нейрохирургическая операция
Стандартная нейрохирургическая операция состоит из нескольких основных этапов.
Голова пациента фиксируется в специальный головодержатель, с последующей регистрацией пациента в системе интраоперационной навигации, данное обстоятельство позволяет с максимальной точностью и минимальной травмотичностью выполнить подход к опухоли формируя экономное трепанационное окно в полость черепа. Удаление опухоли производится с использованием интраоперационного микроскопа, микрохирургического инструментария и под постоянным контролем нейрофизиолога.
После удаления опухоли выполняется остановка минимальных кровотечений. Костный лоскут укладывается на место дефекта и фиксируется. Мягкие ткани зашиваются рассасывающимся шовным материалом.
Удаление опухоли позволяется излечить от доброкачетственного опухолевого заболевания мозга и улучшить состояние пациента при злокачетсвенном процессе.
В первые сутки после операции проводится МРТ или КТ с целью контроля радикальности удаления и оценки возможных осложнений. На основе результатов морфологического исследования опухоли и консультации пациента определяется протокол последующего химио – лучевого лечения.
Стереотаксическая биопсия - биопсия, производимая с использованием стереотаксического метода .
Биопсия - ( от греч . bios — жизнь и ops — глаз , зрение ) , прижизненное иссечение частей тканей или органов для микроскопического исследования их в целях диагностики того или иного паталогического процесса .
Стереотаксический метод ( от стерео и греч . taxis - расположение ) - введение электродов в строго заданные участки глубоких структур мозга с исследовательскими , диагностическими и лечебными целями .
Микрохирургические операции головного мозга
На сегодняшний день методом выбора в лечении подавляющего большинства новообразований головного мозга, включая и метастатические очаги соответствующей локализации, являются микрохирургические операции, осуществляемые при помощи интраоперационной нейронавигации. Если опухоль располагается вблизи особенно важных мозговых центров, вначале рекомендуют проводить интраоперационную мозговую картографию (intraoperative brain mapping).
При микрохирургическом лечении глиом, входящих в класс трудноудалимых новообразований головного мозга, нередко дополнительно используется интраоперационная флюоресцентная навигация с применением 5-аминолевулиновой кислоты, позволяющая радикально удалять опухоли, даже обрастающие магистральные церебральные сосуды.
Если идёт речь об устранении внутримозговых новообразований, имеющих выраженный кистозный компонент, когда опорожнение содержимого кист зачастую приводит к потере нейронавигационных ориентиров, и в ряде других случаев, необходимо комплексное применение различных методов нейронавигации: ультразвуковой нейронавигации с магнитно-резонансной или компьютерно-томографической навигацией.
После уточнения размеров новообразования, его места положения, а также детального изучения кровотока выполняют объёмное (3D) сканирование опухоли. Полученное новое трёхмерное изображение встраивают в навигационную модель, предварительно полученную из томографических срезов.
В некоторых ситуациях, при небольших либо множественных внутримозговых и глубинно расположенных образованиях возможности современных методов нейронавигации позволяют расширить показания к удалению опухолей.
(495) 740-58-05 - бесплатная консультация по нейрохирургическим операциям в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ

Профессор Цви Рам один из самых известных в мире нейрохирургов, проводящий сложнейшие миниинвазивные нейрохирургические операции по удалению опухолей головного мозга, восстановительные операции для пациентов, перенесших травму головного мозга, оперирующий ежедневно пациентов со всего мира, эксперт по многим патологиям головного мозга.
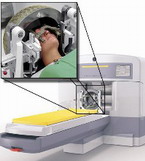
На базе нейрохирургической клиники Аахенского Университета работает ГАММА-НОЖ-ЦЕНТР. Здесь с 1998 года применяется специальная методика гамма-кобальтового облучения для лечения опухолей и сосудистых новообразований головного мозга. Применяемый для этих целей прибор – так называемый гамма-нож (установка весом 18 тонн, стоимостью около 4 миллионов евро, расположена в специальном блоке клиники) – позволяет быстро, бескровно, точно (в пределах 1 миллиметра) без обычно необходимого в таких случаях оперативного вскрытия черепной коробки, успешно лечить малые (до 3 см в диаметре) очаговые новообразования головного мозга.
Опухоли основания черепа - это собирательный термин, который объединяет разнообразные опухоли, локализующиеся в области передней, средней и задней черепных ямок. К ним относят невринома, менингиома, фиброма, хондрома, хондсаркома и др. Основным методом лечения остается хирургический, направленный на максимальную резекцию опухолевой ткани, определения гистологического типа опухоли. Трудность оперативного вмешательства при опухолях основания черепа определяется их локализацией в функционально значимых и жизненно важных зонах головного мозга, нередко интимное прилежание к стволовым структурам (где расположены центры регуляции дыхания и сердечно-сосудистой деятельности), крупным сосудам и черепно-мозговым нервам. В нашем центре все операции по поводу опухолей основания черепа осуществляются в обязательном порядке под контролем нейронавигации и нейрофизиологического мониторинга с целью предотвращения появления неврологического дефицита в послеоперационном периоде.
Клинический пример №1.
В неврологическом статусе: Сознание - ясное. Интеллектуально-мнестические нарушения, неадекватна, критика снижена. Память, внимание снижены. Зрачки D=S, обычной величины. Фотореакция сохранена. Движения глазных яблок в полном объеме. Чувствительность на лице сохранена. Легкая сглаженность левой носогубной складки. Небный и глоточный рефлекс не нарушены. Язык по средней линии. Обоняние, вкус сохранены. Активные движения в конечностях сохранены, снижены в нижних конечностях, более выражено слева. Сила мышц в левой ноге снижена до 3-х баллов, в левой руке – до 4-х баллов. Сухожильные и периостальные рефлексы несколько оживлены. Тонус мышц слева несколько повышен. Симптом Кернига отрицательный. Ригидности затылочных мышц не выявлено. Патологической симптоматики не выявлено. Пальце-носовая проба с интенцией с обеих сторон.
МРТ головного мозга (17.02.15): в проекции передней черепной ямки определяется объемное образование размерами 58х60х45 мм, срединные структуры не смещены. Селлярная область без патологических изменений. КТ головного мозга (04.03.14): В передней черепной ямке крупнобугристая опухоль с четкими контурами, размером 53х59х47мм, с небольшим перифокальным отеком, единичными крупными кальцинатами в структуре. Опухоль интенсивно накапливает контраст.


10.03.2015 была выполнена операция: через микродоступ выполнено микрохирургическое удаление гигантской опухоли передней черепной ямки.

В положении пациента на спине под навигационным контролем определена область минимально травматичного доступа с учетом высоко расположенных лобных пазух. Разрез кожи над набровной дугой 4 см. Из 1 фрезевого отверстия краниотомом выпилен костный лоскут. На первом этапе произведено удаление опухоли в области площадки основной кости с коагуляцией ее поверхности и лишение кровоснабжения в зоне матрикса. Опухоль удалялась кускованием в центре и с выделением ее по перифокальной области. В центре опухоли оссификат - интенсивно кровоточащий. Опухоль мягко-эластичной консистенции 8Х9Х7 см. Опухоль плотно прилежала и опускалась в турецкое седло, компремируя хиазму и зрительные нервы. Опухоль также плотно прилежала к внутренним сонной артерии в их супраклиноидной части и к передней мозговой артерии с двух сторон. Опухоль удалена из турецкого седла и освобождена хиазма. Стебель гипофиза сохранен. Визуально опухоль отделена от передней мозговой артерии и зрительных нервов, удалена тотально. Осложнений во время операции не было. Гемостаз и закрытие раны проведены по общим принципам.

КТ головного мозга (11.03.2015): не выявило признаков кровоизлияния или каких-либо других хирургических осложнений в области оперативного вмешательства.

В неврологическом статусе после оперативного вмешательства положительная динамика в полного регресса исходной симптоматики, нового неврологического дефицита не выявлено. Шкалы Карновского/ECOG 90/1. Гистологическое заключение: менингиома.
В данном случае мы продемонстрировали возможности микронейрохирургии в удалении больших менингиом основания черепа из минимально травматичного доступа. Опухоль была удалена с хорошим клиническим результатом.
Клинический пример №2.
В неврологическом статусе: сознание - ясное, 15 баллов по ШКГ. Зрачки D=S, обычной величины. Экзофтальм справа. Поле зрения сужено справа. Фотореакция сохранена. Движения глазных яблок сохранены в полном объеме. Чувствительность на лице сохранена. Лицо симметричное. Небный и глоточный рефлекс не нарушены. Язык по средней линии. Обоняние, вкус сохранены. Активные движения в конечностях сохранены. Сила мышц D=S, 5 баллов. Сухожильные и периостальные рефлексы D=S, оживлены. Тонус мышц обычный, D=S. Симптом Кернига отрицательный. Ригидности затылочных мышц не выявлено. Патологической симптоматики не выявлено. В позе Ромберга пошатывание. Пальце-носовая проба удовлетворительная. Адекватна, критика к своему состоянию сохранена, ориентирована в месте/времени, собственной личности.
КТ головного мозга (17.02.15):
КТ головного мозга (04.03.14):






10.03.2015 была выполнена операция: микрохирургическое удаление опухоли под навигационным и нейрофизиологическим контролем
В положении пациента на спине с поворотом головы налево под навигационным контролем определена область минимально травматичного доступа. Удаление костной части опухоли произведено при помощи краниотома и кусачек: резецирована проращенная опухолью часть наружных отделов крыла основной кости, опухоль, врастающая в глазницу в ее латеральных, верхних и нижних отделах. Частично резецирована кость основания передней черепной ямки, освобождена верхняя глазничная щель, резецированы нижне-латеральные отделы глазницы, проращенные костной опухолью. Часть височной кости, проращенная опухолью, также удалена к основанию и кзади. Далее был удален мягкотканный компонент опухоли. Опухоль прорастала кавернозный синус и достигала верхушки пирамиды. Выполнена пластика твердой мозговой оболочки апоневрозом. После удаления образовалось ложе 3х4х3,5 см. Учитывая отсутствие кости на основании черепа, из передней брюшной стенки взят фрагмент жировой ткани указанного размера. После нанесения клея Тиссукол КИТ жировой трансплантат уложен в области дефекта. Костный дефект закрыт титановой пластиной, которая прижала жировой лоскут. Осложнений во время операции не было. Гемостаз и закрытие раны проведены по общим принципам.
1. Удаление гиперостоза
2. Удаление интрадурального компонента опухоли
3. Пластика дефекта
КТ головного мозга (11.03.2015): не выявило признаков кровоизлияния или каких-либо других хирургических осложнений в области оперативного вмешательства.






В неврологическом статусе после нового неврологического дефицита не выявлено. Шкалы Карновского/ECOG 90/1. Гистологическое заключение: менингиома.
В данном случае мы продемонстрировали возможности микронейрохирургии в удалении гиперостеотических менингиом крыла основной кости с одномоментной пластикой дефекта черепа. Опухоль была удалена с хорошим клиническим результатом.
Клинический пример №3.
В неврологическом статусе: сознание ясное, 15 баллов по ШКГ. Зрачки D=S. Фотореакция сохранена. Движения глазных яблок в полном объеме. Нистагма не выявлено. Чувствительных нарушений на лице не выявлено. Лицо симметричное. Язык по средней линии. Фонация и глотание не нарушены. Активные движения в конечностях сохранены. Сила мышц D=S, 5 баллов. Сухожильные и периостальные рефлексы оживлены, D=S. Тонус мышц обычный, D=S. Симптом Кернига не выявлено. Ригидности затылочных мышц не выявлено. В позе Ромберга пошатывание. Пальце-носовая проба с интенцией с обеих сторон. Адекватна, критика к своему состоянию сохранена, ориентирована в месте/времени, собственной личности. Шкалы Карновского/ECOG 90/1
МРТ головного мозга с контрастным усилением (13.10.15): объемное образование мосто-мозжечкового угла слева, размером 32х36х35 мм.
КТ головного мозга (04.03.14): объемное образование правого мостомозжечкового угла размером 32х36х35 мм, с хорошим накоплением контраста солидным компонентом после контрастирования. Опухоль значительно деформирует червь и левое полушарие мозжечка, левые отделы варолиева моста, продолговатый мозг, компремирует и сдавливает 4 желудочек, смещая его вправо.



26.10.2015 была выполнена операция: микрохирургическое удаление невриномы слухового нерва справа
Положение пациента на левом боку. Из одного фрезевого отверстия, наложенного при помощи бора на расстоянии 0,5 см от проекции правого поперечного синуса, выполнена костно-пластическая трепанация черепа размерами 3,0х3,5 см. Полушарие мозжечка отведено медиально при помощи ретракторов. Визуализирована опухоль. После нейростимуляции и исключения наличия лицевого нерва по задней поверхности опухоли сформировано "окно", через которое начато удаление опухоли кускованием и с помощью ультразвуковой аспирации. Поэтапно, под навигационным и нейрофизиологическим контролем выделены каудальная и оральная части опухоли, опухоль легко отделялась от ствола мозга под постоянным контролем за показателями витальных функций. Визуализирована каудальная группа нервов, при удалении оральной части опухоли визуализирован 5 нерв, вена Денди. Опухоль частично удалена из внутреннего слухового прохода с предварительным расширением его при помощи бора, визуализирован слуховой и с помощью нейростимуляции лицевой нерв. Визуально целостность нервов сохранена, при стимуляции центрального и периферического концов нервов ответ сохранен. В области внутреннего слухового прохода опухоль плотно сращена со стволом лицевого нерва, учитывая это обстоятельство, в этой области оставлен небольшой фрагмент опухоли, преимущественно представленный капсулой опухоли и остатками опухоли внутрикапсулярно. Размеры опухоли примерно 3,5х45х3,5 см. Осложнений во время операции не было. Гемостаз и закрытие раны проведены по общим принципам.

Появление мышечного ответа при стимуляции опухолевой ткани прилежащей к лицевому нерву.
КТ головного мозга (27.10.2015): не выявило признаков кровоизлияния или каких-либо других хирургических осложнений в области оперативного вмешательства.




В неврологическом статусе после оперативного вмешательства выявлен неполный парез лицевого нерва справа с последующей положительной динамикой в виде восстановления его функции. Шкалы Карновского/ECOG 90/1. Гистологическое заключение: невринома слухового нерва.
В данном случае мы продемонстрировали возможности микронейрохирургии с применением нейронавигациои и нейрофизиологического мониторинга в удалении неврином слухового нерва. Опухоль была удалена с хорошим клиническим результатом.
Читайте также:

