Лейомиома жизнь после удаления

Увеличение заболеваемости в наше время связано не только с ухудшением экологии, малоподвижным образом жизни, нерациональным питанием и разными видами облучений, но и в связи с открытием методов диагностики, изобретением инновационной аппаратуры, которые позволяют установить диагноз при жизни и бороться с ним. Сейчас наблюдается изобилие лекарственных средств, разрабатываются новые подходы к лечению, но далеко не все методы, что использовались раньше, устарели. Оперативные вмешательства усовершенствуются для того, чтобы максимально их обезопасить, свести к минимуму риски, создать условия для быстрой реабилитации. Появились новые методы лечения, в том числе и ЭМА, которые позволяют проводить лечение менее травматично с минимальными рисками. Каждый метод имеет показания и преимущества.
Это касается и операции удаления миомы матки. Вмешательство усовершенствовалось, разработаны разные методики, доступы.
Хирургические методы лечения:
- миомэктомия;
- гистерорезектоскопия;
- гистерэктомия.
При миомэктомии удаляется непосредственно узел и на матке остается шов. Выполняется вмешательство эндоскопическим способом (через маленькие проколы) и полостным (разрез на передней брюшной стенке). Преимуществом метода является сохранение матки как органа.
При проведении гистерорезектоскопии узлы удаляются со стороны матки, но должны быть определенные характеристики миомы. Шва на матке не остается.
Гистерэктомия - оперативное вмешательство, при котором полностью удаляется матка, выполняется только при определенных показаниях или если другие методы не сработали.
Но все же стоит понимать, что жизнь после удаления миомы матки продолжается. В данной статье подробно описываются особенности послеоперационного периода после удаления миомы матки, необходимые аспекты питания после операции миомы матки и даются четкие рекомендации ведущими специалистами. При возникновении вопросов напишите нашему консультанту и получите индивидуальную консультацию по e-mail.
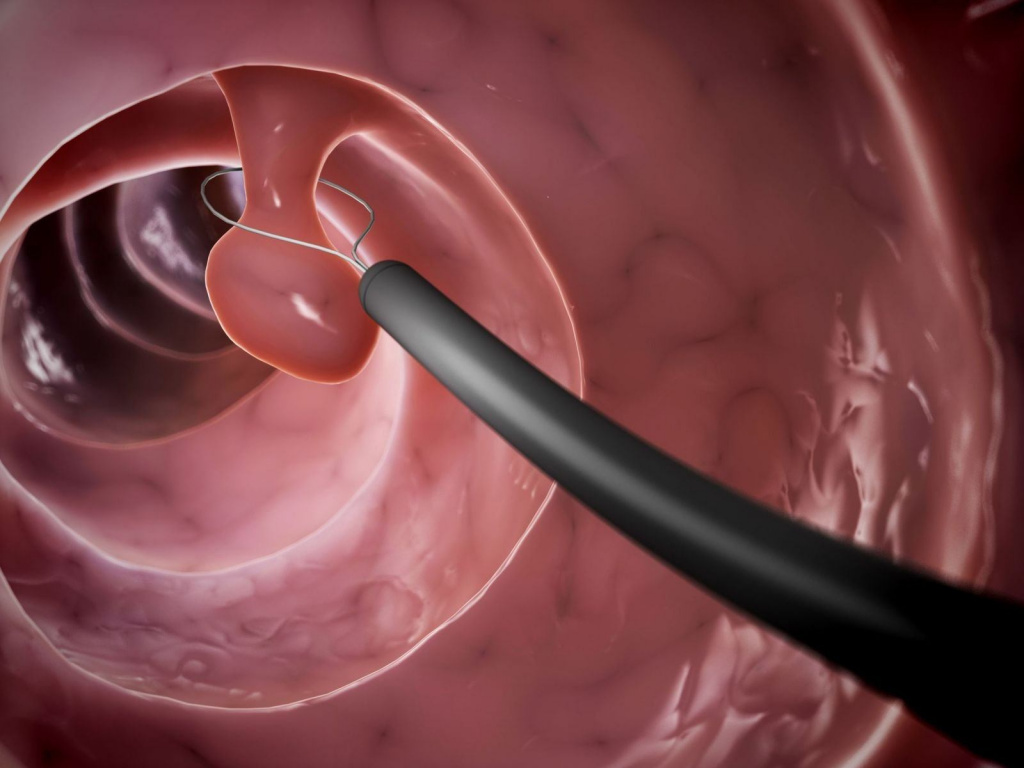
Восстановительный период после удаления миомы
Восстановительный период после удаления миомы наступает сразу по окончанию операции. На него влияет много факторов:
- длительность и масштабность оперативного вмешательства;
- метод операции;
- коморбидная патология;
- возраст пациентки;
- индивидуальные особенности;
- выполнение рекомендаций врача.
Боли после удаления миомы матки в послеоперационном периоде хоть и естественные, но хорошо купируются обезболивающими средствами как в реанимационном отделении, где производится контроль после вмешательства на протяжении нескольких дней, так и в обычной палате, куда пациентка переводится после. Послеоперационный период после удаления миомы матки у каждой пациентки проходит по-разному, и нужно находить подход индивидуально, чтобы не упустить важного, успокоить и поддержать в нужный момент, подсказать, как правильно.
Восстановительный период после удаления миомы является лишь ступенью, после которой пациентка вновь возвращается к привычной жизни. Конечно, может подняться температура после удаления миомы, возникнуть вздутие, слабость, легкая тошнота или головокружение, но эти симптомы быстропроходящие и под присмотром медперсонала угрозы жизни не несут.
Продолжительность восстановительного периода после удаления миомы матки лапароскопическим методом значительно короче и требует выполнения дыхательных упражнений из-за введения газа в брюшную полость. При обычной полостной операции пациентка сможет самостоятельно вставать и выполнять рекомендации врача после удаления миомы матки для препятствия спаечного процесса уже на второй-третий день. Данные методы, хоть и сохраняют матку как орган, но не решают проблемы возможного повторного появления миомы.
И, естественно, самый длительный период восстановления — после гистерэктомии. Подъем с кровати не ранее третьих суток, поэтому обязательно нужно помогать пациентке менять положение тела, делать дыхательные упражнения, массаж спины. После гистерэктомии возможно возникновение последствий в виде нарушений мочеиспускания и других, поэтому пациентка нуждается в тщательном уходе и оказании всех видов помощи.
В связи с тем, что после гистерэктомии пациентка навсегда лишается детородного органа, который еще и является точкой приложения гормонов, данную операцию специалисты наших клиник выполняют только при строгих показаниях и при невозможности достичь результата иным, менее травматичным способом.
Обязательным также является контрацепция на весь послеоперационный период и до того времени, которое установит лечащий доктор. Как и при других оперативных вмешательствах, питание после удаления миомы матки нуждается в коррекции – предпочтение отдается легким супам, овощам и кашам. Приемы пищи должны быть частыми и в небольших количествах. Восстановительный период значительно сокращается при условии выполнения гимнастики после удаления миомы матки в рекомендуемых врачом объемах.
Можно ли делать массаж после удаления миомы — завит от вида массажа, периода восстановления и состояния пациентки, поэтому лечащий врач должен одобрить или отложить данную процедуру.
Температура после удаления миомы
Повышение температуры после удаления миомы является физиологическим и закономерным. Организм реагирует на вмешательство гипертермической реакцией. Это не является причиной для беспокойства. В раннем послеоперационном периоде для купирования этого симптома успешно применяются антипиретические средства. Длительность периода повышения температуры также зависит от объема и метода вмешательства, возраста и индивидуальных особенностей. При лапароскопических вмешательствах он носит кратковременный характер, а после гистерэктомии – более длительный.
В связи с тем, что повышенная температура после операции по удалению миомы матки может быть, как физиологичным, так и настораживающим симптомом – необходимо всегда ставить в известность медперсонал. Если повышение температуры после удаления миомы матки возникло не в условиях клиники – оповестить врача нужно немедленно, и он сам будет решать, как поступить в конкретном случае.
Питание после операции
После любого оперативного вмешательства важным аспектом является диета. Питание после удаления миомы матки должно быть полноценным, щадящим и сбалансированным. Недопустимым является прием пищи ранее, чем разрешит доктор, ведь часто пациенты чувствуют тошноту, тяжесть в подложечковой области, а прием пищи может спровоцировать рвоту.
Первые два-три дня после операции по удалению миомы матки питание должно быть легким и диетическим. Предпочтение отдается бульонам из постного мяса и молочным продуктам низкой жирности.
Вскоре рацион расширяется и дополняется супами, кашами и овощами. Супы предпочитаются овощные, каши – с высоким содержанием сложных углеводов (гречневая, пшеничная), овощи – с высоким содержанием клетчатки.
Пища после удаление миомы матки должна быть не острой, не жирной и не жареной. Легкие углеводы, такие как сладости, нужно ограничить. Это связано с тем, что вышеперечисленные продукты ухудшают перистальтику и переваривание и способствуют брожению.
Необходимо исключить из рациона нижеперечисленные продукты:
- Сладости;
- Выпечка;
- Копчености;
- Алкоголь;
- Кофе;
- Рис.
Питание после удаление миомы матки должно включать пищу вареную, тушеную либо приготовленную на пару, а продукты — содержать много витаминов, клетчатки, сложных углеводов. Пациенты нуждаются в рациональном и сбалансированном питании.
Гимнастика после удаления миомы
Активное ведение послеоперационного периода является важным аспектом быстрого восстановления. Но пациент должен полностью выполнять рекомендации врача, это касается и физической нагрузки. Даже подъем с кровати после оперативного вмешательства должен быть в назначенное время и под присмотром.
Дыхательная гимнастика для женщин после удаления миомы обязательна для профилактики спаечного процесса, упражнения же должен рекомендовать лечащий врач. Нужно понимать, что важен не сам факт выполнения дыхательной гимнастики после удаления миомы матки, а правильность, кратность и количество занятий вдень. Физическая активность тоже индивидуальна, поэтому целью врача является обучение и помощь конкретной пациентке с целью сократить восстановительный период.
Недопустимым в восстановительном периоде является посещение бассейнов, саун, бань. Любые занятия спортом должны быть нормированы и одобрены врачом. После операции удаления миомы матки рекомендации касаются и максимально допустимого веса, который можно поднимать пациентке — он минимальный в раннем послеоперационном период, но растет в дальнейшем.
Хороший эффект заживления ран и активации обмена веществ оказывают ежедневные прогулки на свежем воздухе. От солярия, загара под прямыми солнечными лучами в восстановительном периоде следует воздержаться.
Жизнь после удаления миомы – рекомендации врачей
Что делать после удаления миомы и как сократить восстановительный период, подскажут рекомендации лечащего врача. При их выполнении послеоперационный период проходит менее болезненно и без осложнений.
Рекомендации врача после удаления миомы матки:
- Рациональное и сбалансированное питание;
- Отказ от продуктов, повышающих газообразование, ухудшающих моторику и переваривание;
- Активное ведение послеоперационного периода;
- Ограниченная физическая нагрузка;
- Чередование отдыха и активности;
- Контрацепция на весь восстановительный период;
- Осмотр гинекологом в установленные им строки;
- Ежедневные прогулки на свежем воздухе.
Необходимо не оставаться наедине со своими проблемами и проводить время с близкими и родными, которые поддержат и помогут, ведь психологическая поддержка тоже очень важна. Нужно помнить, что качество жизни после удаления миомы, хоть и имеет некоторые ограничения, но все же остается на высоком уровне. Специалисты наших клиник лечения миомы предоставляют большой спектр услуг, индивидуальный подход, квалифицированную медицинскую помощь.
Выбор врача является очень важным, ведь необходимы не только доверительные отношения, но и высокая квалификация врача и компетентность в интересующем вопросе. Специалисты наших клиник, а именно Лубнин Дмитрий Михайлович и Бобров Борис Юрьевич, лечат миомы матки на протяжении многих лет, и что важно — они занимаются разными методами лечения, в том числе и ЭМА, а значит, применят метод, наиболее эффективный в конкретном случае. Гистерэктомия должна быть применима только в случае невозможности поступить по-другому – это мнение и наших докторов. В их практике встречались случаи комплексного подхода, когда при больших размерах многоузловой миомы гистерорезектоскопия выполнялась после операции эмболизации маточных артерий, тем самым избежав более масштабного оперативного вмешательства и сократив восстановительный период после удаления миомы. При необходимости получить консультацию, подобрать оптимальный метод лечения запишитесь на прием и получите полную консультацию опытного специалиста.
Лейомиосаркома матки (ЛМС) — это злокачественное новообразование, развивающееся из гладкомышечных клеток матки. Это очень редкая опухоль, на ее долю приходится около 1-1,3% от всех злокачественных новообразований матки.
- Причины лейомиосаркомы матки
- Симптомы лейомиосаркомы
- Стадии лейомиосаркомы матки
- Диагностика
- Лечение
- Прогноз
Невысокая частота встречаемости затрудняет проведение рандомизированных клинических испытаний по ее лечению, поэтому многие моменты остаются открытыми.
Причины лейомиосаркомы матки
Причины возникновения ЛМС неизвестны. В большинстве случаев опухоль развивается de novo. Но есть несколько факторов риска, которые увеличивают вероятность развития данной патологии:
- Возраст. Лейомиосаркомы диагностируются у женщин в пременопаузе и менопаузе. Обычно это возраст старше 50 лет.
- Воздействие ионизирующего излучения. Облучение является провоцирующим фактором развития большинства сарком мягких тканей. Как правило, речь идет о лучевой терапии злокачественных новообразований. В частности, облучение органов малого таза в суммарной очаговой дозе более 45 грей увеличивает риск развития ЛМС на 5%. Латентный период составляет 3-17 лет.
- Принадлежность к негроидной расе.
- Наличие мутации RB-гена у пациенток, страдающих ретинобластомой.
Эти факторы увеличивают риск развития ЛМС, но нельзя говорить, что они вызывают данное заболевание.
Симптомы лейомиосаркомы
Симптомы заболевания определяются локализацией опухоли и ее размерами:
- Для субмукозного расположения опухоли (когда она растет в просвет полости матки) характерны кровянистые выделения, не связанные с менструацией. В ряде случаев они носят обильный характер, вплоть до кровотечения.
- Если узел расположен внутри стенки матки (интрамуральная опухоль), пациентку могут беспокоить боли внизу живота, реже — ациклические кровотечения.
- Для субсерозного расположения опухоли (она растет в направлении брюшной полости) более характерны симптомы, связанные с ее воздействием на соседние органы. Например, при сдавлении мочевого пузыря будут отмечаться дизурические расстройства — частые позывы к мочеиспусканию, невозможность полного опорожнения мочевого пузыря, нарушение оттока мочи вплоть до ее острой задержки. Если новообразование давит на стенку прямой кишки, могут возникать запоры или чувство неполного опорожнения кишечника после стула.
Помимо этого, могут наблюдаться следующие симптомы:
- Общее недомогание, слабость и повышенная утомляемость.
- Необъяснимое снижение массы тела.
- Анемия.
- Длительное повышение температуры до субфебрильных цифр.
Как мы видим, большинство этих симптомов неспецифичны и могут присутствовать при других гинекологических заболеваниях. Более всего симптоматика сходна с миомой матки.
Стадии лейомиосаркомы матки
1 стадия — опухоль не выходит за пределы матки:
- 1А стадия — размеры новообразования не превышают 5 см.
- 1В — опухоль более 5 см в диаметре.
2 стадия — опухоль распространяется за пределы матки, но не выходит из малого таза.
- 2А — в злокачественный процесс вовлечены придатки матки.
- 2В — опухоль поражает ткани малого таза.
3 стадия лейомиосаркома прорастает в органы и ткани брюшной полости.
- 3А стадия — имеется единичный очаг лейомиосаркомы.
- 3В стадия — имеется несколько очагов лейомиосаркомы.
- 3С стадия — поражены тазовые и/или парааортальные лимфатические узлы.
4 стадия — имеются отдаленные метастазы за пределами брюшной полости.
Диагностика
Лейомиосаркома на ранних стадиях протекает бессимптомно, в некоторых случаях может проявлять себя кровянистыми выделениями. Чаще всего данный диагноз ставится во время гистологического исследования материала, удаленного во время гистерэктомии по поводу лечения другого заболевания, например миомы.
Во время осмотра могут быть обнаружены следующие признаки патологии:
- При бимануальном исследовании пальпируется увеличенная матка.
- При трансвагинальном УЗИ обнаруживаются узлы стенки матки, которые сходны с миомой. Заподозрить злокачественность новообразования можно по наличию косвенных признаков: нечеткость контура опухоли, наличие долек, наличие в узле анэхогенных включений без признаков нарушения питания узла, обнаружение участков анэхогенности или повышенной эхогенности. Для уточнения природы узла проводится дополнение УЗИ цветовым допплеровским картированием и допплерометрией. Эти исследования позволят оценить особенности кровоснабжения опухоли и заподозрить злокачественность новообразования. Для стандартизации оценки используется индекс резистентности и оценка максимальной систолической скорости кровотока внутри узла.
- МРТ органов малого таза позволит более точно отличить доброкачественное новообразование от злокачественного.
Основным методом диагностики лейомиосаркомы является морфологическое исследование материала узла под микроскопом. При субмукозных узлах получить материал можно во время гистероскопии с раздельным диагностическим выскабливанием. Но в большинстве случаев окончательный диагноз выставляется после удаления матки.
После подтверждения диагноза проводится дообследование для уточнения степени распространения лейомиосаркомы. Для этого назначается КТ и/или МРТ органов брюшной полости и грудной клетки.
Лечение
Основным методом лечения лейомиосаркомы матки является хирургическая операция, но она не предотвращает гематогенное метастазирование опухоли и возникновение рецидивов. Стандартным объемом вмешательства является гистерэктомия с двусторонним удалением придатков. Удаление тазовых и парааортальных лимфатических узлов не проводится, поскольку риск лимфогенного распространения на данных стадиях менее 3 %.
У женщин молодого возраста возможно сохранение яичников, при отсутствии данных за их поражение. Уменьшение объема операции в этом случае никак не сказывается на продолжительности жизни пациенток и прогнозе течения заболевания. В то же время сохранение яичников предупреждает развитие раннего климакса со всеми вытекающими последствиями.
Лучевая терапия лейомиосаркомы не является рутинным методом лечения данного заболевания. Она не приводит к увеличению безрецидивного периода и общей продолжительности жизни, но позволяет снизить риски развития местных рецидивов с 24% до 14% по сравнению с группой наблюдения. Поэтому ее применение ограничено случаями высокого риска развития локального рецидива:
- Наличие злокачественных клеток в краях отсечения при удалении опухоли.
- Близкий край резекции.
В этих случаях проводят облучение ложа опухоли в объеме суммарной очаговой дозы 50 Гр.
Лейомиосаркома яичников дает метастазы гематогенным путем, поэтому есть необходимость в назначении химиотерапии. К сожалению, абсолютно эффективной схемы химиотерапевтического лечения на сегодняшний день нет. Из всех применявшихся схем, наилучшие результаты показали следующие:
- Для адъювантной химиотерапии первой линии применяется гемцитабин в дозировке 900 мг/м2 в первый и восьмой день курса, а также на 8 день добавляется доцетаксел в дозировке 100 мг/м2. Лечение проводят каждые 3 недели в количестве 6 курсов.
- Для лечения распространенных форм новообразования применяется гемцитабин в дозировке 1000 мг/м2 в первый и восьмой день курса, и на 8 день добавляется таксол в дозировке 175 мг/м2. Схема также используется с трехнедельным интервалом в количестве 6 курсов.
Данные препараты токсично действуют на костный мозг, вызывая миелосупрессию, поэтому у пациентов возникают иммунодефицитные состояния, анемии и тромбоцитопении. Чтобы предотвратить развитие связанных с этим инфекционных осложнений, назначают гранулоцитарный колониестимулирующий фактор с 9 по 19 дни или до достижения необходимого эффекта. Он стимулирует рост нейтрофильного ростка кроветворения и восстанавливает популяцию нейтрофилов и макрофагов — клеток иммунной системы.
Также для лечения распространенных форм лейомиосарком в рамках второй линии применяют таргетную терапию. Она действует непосредственно на злокачественные клетки, минимально повреждая здоровые ткани. Используются следующие препараты:
- Трабектедин. При его применении годовая выживаемость достигает 61%, в то время, как терапия цитостатиками дает 51%. Трабектин вводится посредством суточной инфузии 1 раз каждые 3 недели.
- Вотриент (пазопаниб). Он помогает достичь длительной стабилизации или частичной регрессии опухоли и позволяет повысить медиану выживаемости до 17,5 месяцев. Применяется в таблетках ежедневно.
Прогноз
Лейомиосаркома отличается агрессивным течением и ранним метастазированием гематогенным путем. Уже на первой стадии возможно наличие множественных микрометастазов в органах грудной клетки. От момента окончания лечения до возникновения рецидива, в среднем, проходит несколько месяцев, а при начальных стадиях — около 2-х лет. В большинстве случаев рецидивы возникают вне полости малого таза. Пятилетняя выживаемость составляет 18-68% для всех стадий, для первой она может достигать 85%.
- Причины возникновения
- Хирургическое вмешательство
- Что дает операция
- Влияние операции на рождение детей
- Удаление миомы матки — подготовка
- Исследования и диагностика
- Питание оперируемой
- Что такое гистероскопия и как она проводится?
- Как проходит операция
- Послеоперационный период
- Восстановительные процедуры
- Возможные осложнения
Насколько опасно удаление миомы матки и как проходит операция?
Эти вопросы интересуют каждую женщину после того, как доктор озвучит диагноз.
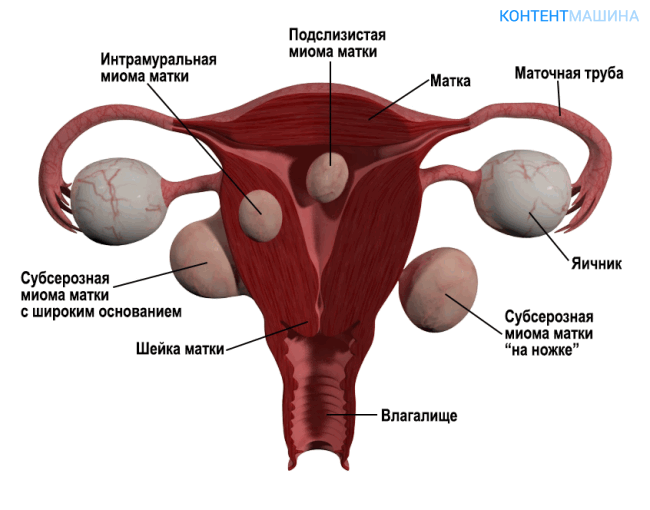
Доброкачественное образование в матке, которое образуется за счет разрастающегося слоя мышц органа, определяют, как миому.
Причины возникновения
Точная причина возникновения новообразования неизвестна. Принято считать, что основным провоцирующим фактором является гормональный сбой. Важную роль в развитии миомы играют механические факторы:
- травмы после искусственного прерывания беременности;
- выскабливаний, производимых по различным причинам;
- и нерегулярная половая жизнь.
В группе риска заболевания — дамы в возрасте от 30 до 55 лет. Ее диагностируют у 20% больных с гинекологическими заболеваниями, и у 5% выявляется при первичном осмотре.
Фоном для появления патологии является общее снижение защитных сил организма и повышенный гормональный фон (гиперэстрогения).
Для женщин с миомой, особенно для тех, которые находятся в детородном возрасте, вопросы лечения и оперативного вмешательства (миомэктомия) – темы чрезвычайной важности.
Хирургическое вмешательство
Новообразование, развивающееся у женщины, проявляется:
- постоянными болями различной силы внизу живота;
- сильными схваткообразными болями при месячных;
- кровотечениями различной силы;
- нарушениями мочеиспускания и запорами;
- сильными головокружениями;
- головными болями;
- сильной усталостью и слабостью;
- анемией;
- сердечными болями;
- болями при половых контактах;
Это резко снижает уровень жизни женщины и требует быстрейшей коррекции.
При небольших размерах узлов в матке применяется гормональное консервативное лечение, либо такие узлы блокируются.
Но чаще всего на первых стадиях заболевания рост новообразований протекает без симптомов, и женщина обращается к врачу уже с крупными узлами и значительно ослабленной.
В таком случае помочь может только оперативное вмешательство. Хирургические манипуляции по поводу удаления миомы на сегодняшний день — основной метод лечения, применяется в 8 случаях из 10.
Что дает операция
Каждая вторая женщина, подвергшаяся такому лечению в гинекологии, проходила удаление миомы матки хирургическим путем.
Операция при лечении новообразований применяется в следующих случаях:
- определяется значительный размер узлов (соответствие 12 недели беременности);
- стремительном росте новообразования (на 4 недели за год);
- негативном прогнозе трансформации опухоли в злокачественное образование;
- давления новообразования на органы малого таза;
- омертвения миоматозного узла;
- формирование подслизистой миомы или ее омертвение;
- склонности к кровотечениям, вызывающим анемию;
- бесплодие или самопроизвольное прерывание беременности;
- новообразование формируется на ножке;
- нарушении отделения мочи из-за давления миомы;
- диагностики новообразования на яичниках, проявившихся параллельно с миомой;
- определение миомы в менопаузе.
Процесс проведения оперативного вмешательства зависит от:
- объема органа;
- места расположения новообразований;
- количества и объема узлов;
- качества предоперационного гормонального лечения;
- наличия оборудования для проведения щадящих операций;
- профессиональная подготовка хирурга-эндоскописта.
Оперативное лечение состоит в удалении новообразования.
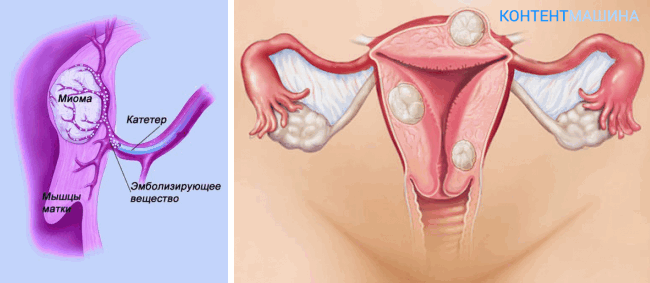
Хирургический способ устранения может быть:
- радикальным;
- органосохраняющим.
Методы удаления и способ вмешательства учитывают:
- возраст женщины;
- объема поражения матки;
- состояния здоровья.
Влияние операции на рождение детей
Для женщин детородного возраста наиболее целесообразным является иссечение разрастаний (миомэктомия). Сам орган, при возможности, сохраняется.
Это сохраняет возможность женщины зачать и выносить ребенка, ограничение по возрасту – до 40 лет.
К щадящему, органосохраняющему типу относится гистерорезектоскопия – миомэктомия узлов, определяющихся внутри органа.
Эмболизация маточных сосудов относится к типу щадящих, органосохраняющих операций. Принцип вмешательства в том, чтобы прекратить питание и разрастание миоматозных узлов. Вводимый препарат перекрывает питание артерий матки, принуждая новообразования отмирать.
К радикальным оперативным вмешательствам относятся удаления матки при миоме (гистерэктомии)
Применение такого типа операций проводится при больших объемах новообразований. Или, когда больная находится в возрасте более 40 лет, не планирует беременеть и рожать. Удаление органа не мешает женщине иметь регулярные сексуальные контакты, испытывать оргазм и сексуальное влечение.
В предыдущие десятилетия радикальные операции представляли собой большинство оперативных манипуляций. В настоящее время сохраняющие операции являются приоритетными, наблюдается тенденция к числу их увеличения.
Такая миомэктомия позволяет:
- полностью сохранить возможность женщины к зачатию и беременности;
- нормализовать функции тазовых органов;
- предотвращает их опущение;
- минимизировать риск осложнений.
Удаление миомы матки — подготовка
Удаление миомы матки представляют собой операционное вмешательство, которые выполняются под наркозом и длятся достаточно долго. Предполагает открытие брюшной полости.
Это намного более травматическая операция. Вызывающая более длительный период восстановления, чем операции, проводимые с помощью щадящих методик (лапароскопии и гистероскопии).
Для безопасного проведения оперативного вмешательства и быстрой реабилитации врачу нужно иметь как можно более подробное представление о состоянии здоровья пациентки:
- наличии у нее аллергии;
- хронических заболеваний;
- системных и инфекционных заболеваний;
- о возможности проведения анестезии.
Это правило не действует при острых состояниях с массивными кровотечениями, когда необходимо срочно спасать жизнь женщины.
Предоперационная подготовка делится на:
- медицинскую;
- медикаментозную;
- психологическую.
Медицинская подготовка включает в себя:
- флюорографию;
- ЭКГ;
- определение уровня артериального давления;
- общеклинический анализ крови;
- биохимию крови;
- исследования на ВИЧ, гепатит С, ИППП;
- анализ на гормоны;
- анализ крови на сахар, свертываемость;
- определение группы и резус-фактора крови.
При определении патологий со стороны основных органов и систем для консультаций привлекаются специалисты определенных профилей.
Исследования и диагностика
Для подготовки к операции проводится полное гинекологическое исследование, как непосредственно врачом, так и с привлечением аппаратных методов диагностики:
- УЗИ тазовых органов;
- Магнитно-резонансная томография, позитронная томография;
- обследование влагалища;
- исследование матки;
- диагностический забор тканей для биопсии и гистологии;
- бактериологическое исследование флоры мочевыводящих путей и влагалища.
Питание оперируемой
Непосредственно перед проведением вмешательства проводятся полное очищение кишечника. Подготовка к этому начинается за три дня до назначенной операции.
Больную переводят на щадящую диету без содержания клетчатки (исключаются овощи, фрукты, бобовые, капуста, черный хлеб).
Вечером, перед днем операции, следует исключить ужин. Если трудно обойтись без ужина – можно себе позволить немного кефира или йогурта, но не менее чем за 8 часов до начала операции.
В день операции есть и пить нельзя.
Способы очищения кишечника должен определить врач – принятие слабительных не показано в связи с нежелательной активизацией перистальтики.
Если у женщины, которая ожидает операцию, нет существенных заболеваний других органов, ей не прописывается специальное лечение.
Такая терапия показано в случае выявления заболеваний:
- сердца и сосудов;
- системы дыхания;
- почек и печени;
- сахарного диабета;
- ОРВИ и ОРЗ;
- вызванных инфекциями половых и мочевыводящих путей.
Лечение антибиотиками имеет целью сделать минимальным риск послеоперационных осложнений.
Особого внимания требуют женщины, страдающие от варикозного расширения вен. Профилактические меры призваны обезопасить организм от возникновения тромбоэмболии, применяются сдавливающие повязки со специальной мазью.
Психологическая подготовка крайне необходима ожидающим операцию женщинам детородного возраста. В связи с испытываемым сильным стрессом. Врач должен объяснить ей необходимость оперативного вмешательства, его ход, последствия.
Что такое гистероскопия и как она проводится?
Гистероскопия относится к щадящим, эндоскопическим методикам хирургических вмешательств. Технически представляет собой исследование внутренней поверхности матки с помощью специального прибора, введенного через канал.
Обследование может быть обычным или предполагающим увеличение изображения. Для получения более четкой картинки применяют газ или жидкости для увеличения полости органа.
При удалении миом исследование проводится для определения положения и состояния миомных узлов и контроля результатов операций.
Не проводится гистероскопия при:
- инфицировании и воспалении половых органов;
- маточном кровотечении;
- беременности;
- новообразованиях шейки матки;
- сужении шейки.
Показаниями к применению процедуры являются:
- миома:
- эндометриальный полип;
- перегородки матки;
- неправильности развития органа;
- массивные нерегулярные кровотечения;
- невозможность забеременеть;
- наличие вросшей внутриматочной спирали;
- спайки внутри органа после родов или прерываний беременности;
- онкология и подозрения на нее.
Гистероскопия может быть диагностической или офисной. Она проводится как с целью осмотра поверхности органа, так и лечебной, предполагающей оперативное малоинвазивное вмешательство.
Позитивным является и то, что отсутствуют сильные боли после удаления миомы матки.
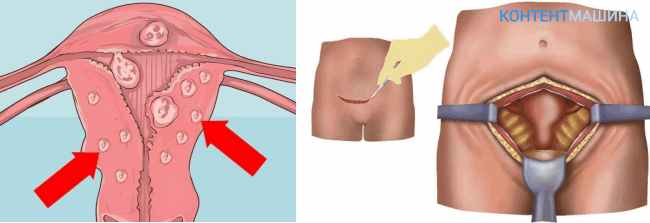
Подготовка к манипуляции проводится по обычной схеме подготовки больной к оперативным вмешательствам. Это включает отказ от пищи и жидкости перед гистероскопией. Исследование при миоме проводят до 9-го дня физиологического цикла.
Если гистероскопию проводят с расширением шеечного канала и введением операционного гистероскопа, то обязательно применяют внутривенную анестезию (возможна эпидуральная).
Как проходит операция
- больная должна лечь на кресло, проводится обработка внутренних поверхностей бедер, наружных половых органов;
- раскрывают зеркалами и обрабатывают шейку;
- фиксируют и оттягивают вниз переднюю губу шейки;
- гистероскоп объединяют с системой подачи жидкости;
- вводят небольшое количество жидкости в полость органа;
- вводят рабочий наконечник аппарата через шеечный канал в полость матки, производят осмотр маточной поверхности;
- при обнаружении узла — срезают его, немного углубляясь в стенку;
- во время осмотра поверхности врачом — удаляется каждое мелкое миоматозное образование;
- при выявлении перегородок — их также удаляют;
- извлекают аппарат.
При проведении процедуры срезаемые части извлекаются и отправляются на исследование.
Гистероскопия матки менее травматическая, так как не влияет на орган внешне. Это дает возможность женщине нормально зачать и выносить ребенка, но позволяет удалять только внутренние разрастания.
Применение методов гистероскопии во многих случаях позволяет избежать проведения тяжелой полостной операции и удаления органа.
В отличие от этой процедуры, удаление миомы матки лапароскопическим методом происходит вне ее, в брюшной полости.
Представляет собой иную по типу операцию, предполагающую нарушение целостности полости, а также наложение швов и более длительный послеоперационный период.
В некоторых тяжелых случаях возможно применение в одном цикле лечения и лапароскопический и гистероскопический метод операций.
Послеоперационный период
Миомэктомия считается опасным хирургическим вмешательством.
Течение послеоперационного периода напрямую зависит от типа произведенной манипуляции.
Наиболее длительное восстановление при удалении миомы матки после открытых оперативных вмешательствах. Когда же удалялся орган, при щадящих манипуляциях – наблюдение за женщиной в клинике производится всего несколько дней.
Возможными осложнениями после операции (послеоперационный период) могут быть:
- рецидив новообразования;
- риск формирования болезней сердца из-за скачка гормонального фона;
- инфицирование, в том числе брюшной полости, перитонит;
- возможность развития новообразований в молочных железах;
- риск развития кровотечения;
- воспаление и расхождение швов;
- возможные нарушения мочеиспускания;
- синяки в области наружных швов;
- тромбоэмболия;
- сильные боли после до 2 недель.
Восстановительные процедуры
Для купирования болей во время восстановительного периода назначаются сильные болеутоляющие препараты. Дополнительно – антибиотики и антикоагулянты.
Для восполнения объема крови проводят внутривенное вливание препаратов. Для больной назначают диету с большим содержанием белка, если это возможно и нет сопутствующих патологий (почки, желчный пузырь).
Уже после 5-7 дня женщина должна подниматься и выходить на прогулку, затем постоянная физическая активность показана.
После снятия поверхностных швов (до 14 дня) женщина выписывается под наблюдение врача в женской консультации.
Реабилитация после удаления миомы матки включает комплекс мероприятий:
- медикаментозное лечение — при выписке назначают гормональные препараты для более плавного привыкания организма к новому статусу и профилактики раннего климакса, общеукрепляющие средства, успокаивающие препараты;
- диету, которая должна позволять ежедневно без боли и напряжения опорожнять кишечник;
- правильный режим дня — показаны умеренные физические нагрузки, нельзя посещать сауны и парные бани, режим дня должен включать обязательный полноценный сон.
Беременность после удаления миомы матки разрешается через год после проведения операции.
Раз в полгода женщина должна обращаться к врачу для контрольного осмотра.
Возможные осложнения
Послеоперационными осложнениями считаются:
- невозможность зачать ребенка;
- шов на животе при открытых полостных операциях;
- спайки, при которых будут жалобы на повышенное газообразование;
- проблемное мочеиспускание;
- ранний климакс и возможное опущение влагалища как последствия удаления матки;
- риск развития нарушения кальциевого обмена.
Для того, чтобы предотвратить эти явления, гинекологи стараются сохранить орган даже пациенткам старшего возраста.
Читайте также:

