Киста на почке и гидронефроз операция
Определение и классификация гидронефроза
Гидронефроз – это функциональное нарушение чашечно-лоханочной системы почки. В результате стеноза усложняется отток мочи и повышается гидростатическое давление. Такие изменения приводят к трансформации паренхимы, ухудшают работу почки. Различают три стадии: начальную, раннюю, терминальную. Нарушение чаще встречается у женщин.
Этиология и патогенез гидронефроза
Различают врожденный и приобретенный гидронефроз. Патология всегда сопровождается сужением ЛМС (лохано-мочеточникового сегмента), аномалию могут вызывать следующие факторы.
Сдавление и пульсовое воздействие со стороны добавочного нижнесегментарного артериального сосуда.
Отклонение в развитии семенных и почечных вен.
Сегментарная дисплазия ЛМС.
Педункулит из-за вытекания мочи в почечный синус.
К провоцирующим факторам относятся: подвижность почки, аномальная работа парапельвикальной клетчатки, дисфункция почечных кровеносных сосудов.
Клиническая картина гидронефроза
Различает два этапа. Первый характеризуется образованием обструкции ЛМС, симптоматика невыражена. Для второго характерны основные признаки почечной недостаточности:
тупая боль в области поясницы;
наличие крови в моче;
При обострении возможна картина почечной колики. Специфичным симптомом для гидронефроза является выбор больного спать на животе, поскольку перераспределение внутрибрюшного давления облегчает отток мочи.
Диагностика гидронефроза
Для постановки диагноза пациентам проводят клинико-лабораторные исследования. Кроме анализов мочи и крови используют инструментальные методы. Если необходима операция, обязательно проводят гистологический анализ пораженной ткани.
Физикальный осмотр
На ранних стадиях малоинформативен, заметить нарушение при пальпации и перкуссии возможно на последних этапах болезни.
Ультразвуковое исследование

Ультразвуковое исследование. Диалатация чашечно-лоханочной системы.
При подозрении на данную патологию исследования проводят полипозиционно, оценивают состояние почки, лоханок, мочеточника, сосудов. Для корректного диагноза используют сравнение со здоровой почкой.

Эндолюминальная эхосонограмма зоны лоханочно-мочеточникового сегмента.
1. Стенка мочеточника.
2. Склероз парауретеральной клетчатки
Состояние парауретеральной клетчатки показывает эндолюминальный датчик, который заводят через мочеточник. Для оценки функциональных возможностей используют фармакоэкографию с мочегонными препаратами.
Эходоплерография сосудов почек.

Эходопплерограмма. Снижение интенсивности кровотока в области истонченной паренхимы верхнего и среднего сегментов почки.
Исследование актуально для оценки гемодинамических отклонений. Патология приводит к трансформации органа и растяжению артериальных и венозных сосудов. По их размерам можно судить о стадии и корректно выбирать лечение.
Рентгенологические методы обследования
Если нет противопоказаний, то рентгенологические исследования с контрастом являются приоритетными в диагностике гидронефроза.

Экскреторная урограмма. Стеноз лоаночно-мочеточникового сегмента, гидронефроз справа.
Благодаря рентгеноконтрастным препаратам метод дает оценку экскреторным функциям почек. Он эффективен на начальных стадиях заболевания, по мере нарастания патологии диагностическая эффективность снижается.
Применяется для обследования мочевых путей, показывает их структурное состояние, но не отражает функционального.
Применяется при непереносимости йодсодержащих контрастов. Актуальна для пациентов со значительным угнетением почечной функции. Результативность исследования повышает видеозапись.
Антероградная чрескожная пиелография.
Назначается, когда уретеропиелография невозможна и когда почка не выделяет контрастное вещество.
Диагностирует нарушения в развитии почек и сосудов. Для уровазального конфликта характерна патология наполнения ЛМС. Метод позволяет оценить трансформацию органа и прилегающих сосудов.
КТ

Мультиспиральная компьютерная томография. 3D реконструкция. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Исследование неинвазивно и с высокой точностью показывает структурные изменения мочеполовой системы. На основании снимков проводится трехмерная реконструкция, что позволяет увидеть объем поражения и протяженность деформированного участка мочеточника. Не отражает функциональных изменений.
МРТ

Магнитно-резонансная урография. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Современный и наиболее информативный метод. Используется магнитно-резонансная урофагия с контрастом и без. В результате получают динамические изображения, которые демонстрируют все этапы эвакуации жидкости. Для более четкой визуализации мочевых путей используют фармакологические агенты. При большом количестве томографических срезов возможна 3D-реконструкция изображения.
Радионуклидные исследования
Для диагностики используют динамическую нефросцинтиграфию, в ходе которой оценивают транспорт радиоактивного вещества. Выделяют три сегмента исследования, каждый со своим временным течением. Первый отражает кровенаполнение почечных сосудов, второй – транспорт через клетки эпителия проксимальных канальцев, третий – уродинамику верхних мочевых путей. Метод показывает функциональные изменения, не дает информации о структурных деформациях.
Лечение гидронефроза
Сложность обнаружения патологии на начальных стадиях делает основным методом лечения реконструктивную операцию.
Подготовка к операции
Предусматривает комплекс мер по устранению патологических состояний и нормализации физиологических отклонений, что позволяет увеличить резерв функциональных возможностей почек. Для ликвидации воспалительного процесса используют НПВС, антигистамины, антибиотики. Для оздоровления соединительной ткани назначают солкосерил и вобэнзим.
Для снижения функциональной дегенерации назначают β2-адреномиметик гинипрал, на начальных стадиях это позволяет избежать операции. Также выполняется дренирование нефростомой или катетером-стентом.
Реконструктивные операции
Показаниями являются прогрессирование патологии, разрушение ткани, ведущее к функциональной и структурной гибели почки, сопутствующий гнойный пиелонефрит, состоявшееся почечное кровотечение.
Уретеропиелопластика (операция Андерсена-Хайнса) предусматривает резекцию больной зоны мочеточника и лоханки и создание пиелоуретерального анастомоза. Успешность операции обусловлена правильным определением зоны афункционального участка, резекция проводится на 5-6 мм дистальней пораженной ткани..
При стенозе ЛМС и наличии добавочного сосуда выполняется резекция, которая позволяет привести в соответствие просвет сосуда и паренхимы.
Важной частью вмешательства является эффективное дренирование, различают: нефростомию, установку мочеточникового катетера, катетера-стента. Важно предупредить воспалительные осложнения и внешнее инфицирование.
Включают два вида вмешательства: антеградную чрескожную эндопиелотомию и баллонную дилатацию. Операции показаны при небольших изменениях лоханки и отсутствии добавочного сосуда из-за высокого риска кровотечения. Эффективность составляет 72% против 89% открытого метода.
Сочетают в себе методы предыдущих двух. Позволяют проводить резекцию и наложение анастомоза, при этом характеризуются малой травматичностью и уменьшают сроки госпитализации
Послеоперационное ведение
Для нормального отведения мочи устанавливается катетер Фоли № 12-14. Чтобы уменьшить отек, назначают НПВС и уросептики. Для улучшения питания тканей используют венорутон, трентал. Для восстановления слизистой применяют вобэнзим и солкосерил. Длительность терапии в каждом случае определяется индивидуально, но ее срок составляет не менее 10 дней.
Антибиотики назначают после удаления дренажа с целью предупредить формирования мультирезистентной флоры, исключением является стойкое воспаление в первые сутки после операции.
После нефростомии обязательно проводят антеградную рентгенотелевизионную уроскопию и пиеломанометрию для проверки состоятельности верхних мочевых путей.
Заключение
Правильная диагностика и выбор метода коррекции определяют успешность терапии. Не менее важны предоперационная подготовка и послеоперационное обследование, оно позволяет определить успешность вмешательства, на ранних стадиях скорректировать осложнения.
Гидронефроз – прогрессирующее расширение почечного таза и лоханки из-за нарушения оттока мочи и увеличения внутриполостного давления. Причина, препятствующая мочевыделению, может быть расположена в самой почечной лоханке (каменное образование), мочеточнике (камни или сужение), мочевом пузыре или в непосредственной близости к нему (расстройство предстательной железы). Операция при гидронефрозе требуется не всегда; в большинстве случаев используются консервативные методы лечения. В международной классификации болезней 10-го пересмотра (МКБ-10) заболевание обозначается кодами N13.0-N13.3.
Представление о гидронефрозе
Гидронефроз – состояние, при котором в значительной степени расширяется почечная лоханка и таз. В течение длительного периода времени ткань органа разрушается, что вызывает дисфункцию мочевыделительной системы. Расстройство способно влиять на одну или обе почки.

Блокада мочевого пузыря является основной причиной расширения полых фильтрующих участков почек. Блокировка мочеиспускания может быть вызвана несколькими обстоятельствами. Проводится различие между первичным (врожденным) и вторичным гидронефрозом (вследствие другого заболевания).
При первичном гидронефрозе возникает стеноз между мочеточником и мочевым пузырем или в мочеиспускательном канале. Мочеточник соединяет почку и мочевой пузырь, а моча вытекает из него через уретру в наружное пространство.
Вторичный гидронефроз может иметь много разных причин. Следующие условия могут привести к нарушению оттока мочи:
- Почечнокаменная болезнь.
- Расстройства мочеиспускания вследствие повреждения спинного мозга или рассеянного склероза.
- Опухоли, которые блокируют отток мочи или сужают мочевыводящие пути, – карцинома мочеточника, мочевого пузыря, доброкачественное увеличение простаты, злокачественное новообразование в предстательной железе, женских половых органах и других тканях брюшной полости или таза.
- Ретроперитонеальный фиброз: болезнь, характеризующаяся постепенным распространением соединительной ткани в задней части туловища, в которой мочеточники все больше сужаются.
- Заболевания женских половых органов – эндометриоз и перитонеальная беременность (внематочная). Даже нормальное вынашивание ребенка приводит к задержке мочеиспускания.
- Побочное действие некоторых лекарств.
- Воспаление (абсцессы).
- Травмы, последствия операции, спайки в брюшной полости.
Характеристика оперативного лечения гидронефроза
Методы лечения пациента с гидронефрозом зависят от первопричины. Некоторые факторы помогают определить срочность начала терапии. Любые признаки инфекции в мочевыделительной системе требуют срочного вмешательства, поскольку она может быстро развиться в сепсис. Небольшой лейкоцитоз часто наблюдается у больных с камнями, но не всегда нуждается в хирургической процедуре. Иногда даже слабая лихорадка у пациентов с диабетом или иммунодефицитом является показанием к немедленному лечению.
Терапия гидронефроза у взрослых ограничена устранением болевых ощущений и предупреждением инфекции. Большинство почечных заболеваний требуют либо малоинвазивного, либо открытого хирургического лечения. Медикаментозная терапия проводится при оксалатных камнях и других сопутствующих осложнениях. Чаще всего она назначается в послеоперационный период.
Основные показания к применению оперативного лечения:
- симптомы распространения инфекции;
- уменьшение скорости клубочковой фильтрации;
- боль, которая не устраняется применением анальгетических средств;
- неподдающиеся консервативному лечению трудности с мочеиспусканием.
Существуют данные о более высоких показателях инфекций мочевых путей у детей с пренатально диагностированным гидронефрозом по сравнению с общей педиатрической популяцией. Вероятность заражения возрастает, если есть основополагающая урологическая аномалия, такая как обструктивная уропатия, и выше возможность инфицирования у девочек. В результате у младенцев с тяжелым гидронефрозом, которые подвергаются высокому риску возникновения урогенитальной патологии, антибиотикопрофилактика начинается 
в послеродовой период.
В ретроспективных исследованиях рассматривалась роль антибиотикопрофилактики у детей с описываемым диагнозом. Ученые проанализировали факторы заражения мочевыводящих путей (ИМП) у 376 маленьких пациентов с пренатальным гидронефрозом и сообщили, что девочки подвергаются наибольшему риску.
Лечащий врач может поставить чрескожную нефростомическую трубку, если невозможно устранить сужение мочеточника. Поскольку процедура выполняется под местноанестезирующими средствами, ее могут проходить даже пациенты с серьезными осложнениями. Кроме того, размещение нефростомической трубки может быть полезно у беременных женщин. Обычно ультрасонография используется сначала для определения степени расширения таза.
Успехи в применении эндоскопической и чрескожной аппаратуры снизили роль открытой или лапароскопической операции в терапии гидронефроза. Некоторые причины расстройства все же нуждаются в инвазивной (радикальной) хирургии. Примеры включают перитонит, злокачественные опухоли и патологические дилатации аорты.
Камни, которые нельзя лечить экстракорпоральной ударно-волновой литотрипсией, необходимо тоже устранить с помощью открытой хирургии. Хотя эндоскопическая терапия играет определенную роль при низкосортных опухолях мочевого пузыря и гидронефрозе, эти поражения также обычно требуют радикального или малоинвазивного вмешательства (пластика мочеточника).
Острую обструкцию верхних мочевых путей обычно лечат введением нефростомической трубки, а хроническую – мочеточникового стента. Пиелопластика при гидронефрозе сопряжена с высоким риском возникновения осложнений.

Базовые методы радикальной хирургии:
- односторонняя нефрэктомия;
- двусторонняя нефрэктомия;
- дренаж;
- операция по Андерсону-Хайнсу.
Обструкция нижних мочевых путей (например, вызванная нарушением оттока мочи, вторичным к гипертрофии предстательной железы) обычно лечится введением мочевого или надлобкового катетера.
Малоинвазивные вмешательства применяются довольно часто. Они представлены следующими видами процедур:
- бужирование;
- балонная дилатация;
- эндоскопическое рассечение стриктур мочеточника или лоханочно-мочеточниковой области.
В послеоперационный период лапароскопии при гидронефрозе пациент возвращается через 2-3 дня домой. Малоинвазивные процедуры характеризуются низким риском возникновения осложнений и лучшими показателями выживаемости.
После открытого вмешательства может потребоваться длительная реабилитация: от 7 до 22 дней. Запрещено поднимать тяжелые предметы около 2 месяцев. Выполнять аэробные упражнения можно через 2 недели после консультации с врачом.
Любая хирургическая процедура может вызывать периоперационные и послеоперационные осложнения. И это независимо от типа выполняемого вмешательства, врачебной команды или страны проведения лечения.
Основные последствия после операции на почках:
- кровоизлияние во время операции;
- вторичное кровотечение, часто требующие повторного вмешательства;
- бактериальные инфекционные осложнения – перитонит или абсцесс;
- обструкция кишечника, иногда требующая повторного полостного вмешательства;
- обструкция органов брюшной полости (мочевого пузыря, мочеточника, прямой и тонкой кишки);
- тромбоз глубоких вен (флебит) и легочная эмболия;
- гиперкапния;
- ухудшение гидронефроза;
- эмболия.
Ежегодно около 7 000 000 пациентов страдают от осложнений. В мире каждый год производится 234,2 миллиона операций. За этот период у каждого 28-го человека возникают последствия. Смертность в развивающихся странах составляет 5-10%. Анализ также дает понять, что самая богатая треть населения мира получает почти 1/3 всех вмешательств, а беднейшая – только 3,5%.
После лапароскопии осложнения развиваются гораздо реже, нежели в ходе открытых хирургических процедур. Увеличенный операционный риск наблюдается у некоторых пациентов с ишемической болезнью сердца, расстройством почек или сахарным диабетом. При высоком сахаре в крови значительно ухудшается процесс заживления ран.
Если у пациента с гидронефрозом плохие анализы мочи наблюдаются после операции, рекомендуется обратиться к другому хирургу.
Не всегда рекомендуется проводить операцию при диагностированном гидронефрозе. Основные противопоказания включают в себя такие пункты:
![]()
молодой возраст (дети до 3 лет);- респираторная и сердечная недостаточность;
- сердечные заболевания в фазе декомпенсации;
- почечные заболевание в тяжелой стадии, которые требуют полной замены;
- тяжелые системные инфекционные заболевания;
- ожирение (ИМТ >40);
- иммунодефицит.
Хотя в нескольких проспективных и ретроспективных исследованиях была проведена антенатальная хирургия у плода под контролем УЗИ, никакие клинические данные не подтверждают, что это вмешательство улучшает исход болезни. Эти процедуры могут увеличить количество амниотической жидкости, таким образом, потенциально улучшая развитие и выживаемость легких, частота хронических заболеваний почек высока у выживших детей. Нередко требуется почечная заместительная терапия почти в 2/3 случаев.
У грудничков в исследовании PLUTO была очень низкая вероятность выживания с нормальной функцией почек, независимо от того, прошли ли они радикальную терапию. Краткосрочная и долгосрочная заболеваемость новорожденного ребенка была высокой после оперативного вмешательства. Бактерии в моче при гидронефрозе после операции указывают на дополнительные осложнения.
Стоимость операций при гидронефрозе
Цена на реконструктивно-пластическую операцию в Москве и московской области варьируется от 20 000 до 50 000 российских рублей. Средняя стоимость лапароскопической процедуры: 170 000 рублей. Перед тем как делать операцию, нужно проконсультироваться с участковым терапевтом и хирургами. Отзывы пациентов существенно отличаются и не отражают объективную эффективность методов лечения.
Окончательную стоимость как диагностических, так и оперативных процедур необходимо уточнять в каждой отдельной поликлинике. Цена на одни и те же вмешательства может существенно отличаться и устанавливаться конкретным медицинским центром.
Фото с сайта med-kontakt.ru
Многолетняя практика показала, что консервативные методы лечения неэффективны при гидронефрозе. В зависимости от клинической картины и других особенностей пациента, врач выбирает тот или иной вид операции, вплоть до удаления органа в крайних случаях.
Показания к операции
Любая из существующих операций проводится после тщательной диагностики и при наличии показаний. Целесообразность хирургического лечения гидронефроза основывается на следующих факторах:
- В ходе проведения ультразвукового исследования обнаружено увеличение переднезаднего размера лоханки.
- У пациента фиксируют снижение функциональности почки в сочетании с нарушениями уродинамики.
- По сравнению с нормальными показателями паренхима значительно истончена.
- Раздельная работа почек снижена в динамике более чем на 10%.
- Зафиксировано расширение чашечно-лоханочной системы 3-4 степени.
- Пациент испытывает периодические боли.
На начальной стадии заболевания пациенту еще могут предложить медикаментозное лечение. При 2 степени гидронефроза операция является единственным способом терапии.
Подготовка
Перед операцией при гидронефрозе почки в большинстве случаев проводят ее дренирование. Мероприятие назначают при сильном болевом синдроме, почечной недостаточности, воспалении, терминальной стадии. Если дренирование противопоказано, то в подготовительный период пациенту назначают медикаментозную терапию, диету, ванны.
При необходимости при гидронефрозе проводят гемодиализ или перитонеальный диализ. В первом случае кровь очищается вне организма, во втором – внутри.
Комплексная подготовка к операции позволяет нормализовать местное нарушение функций мочевыделительной системы и улучшить общее состояние пациента. Объем терапии на подготовительном этапе зависит от стадии гидронефроза, сопутствующих заболеваний.
Об эффективности подготовки к операции судят по улучшению функциональности органов мочевыделительной системы, показателей анализов, общего состояния.
Виды и ход операции
При гидронефрозе проводят либо органосохраняющую операцию либо полное удаление почки. Второй вариант выполняют только при односторонней патологии по строгим показаниям. Операции, позволяющие сохранить орган, делят на 3 основные группы: открытые, лапароскопические, эндоурологические.
Все виды этой операции при гидронефрозе осуществляют под общим наркозом. Пациента располагают на боку или на спине для того, чтобы обеспечить доступ к больному органу через разрез в области подреберья.
В большинстве случаев при гидронефрозе обнажается сегмент почки снизу и иссекается суженый участок и расширенная область лоханки. Затем стягивают и сшивают здоровые края органа.
Если лоханка расположена внутри почки, то это усложняет ход операции. После удаления патологических сегментов край мочеточника вшивается непосредственно в орган. При необходимости проводится пластика сосудов. Эта операция показана в тех случаях, когда сосудистый пучок, снабжающий нижнюю часть почки, выступает причиной развития патологии.
После сшивания краев тканей в ране на несколько дней оставляют катетер. В мочевой канал также помещают трубку, препятствующую его повторному сужению.
Методики этого вида хирургического вмешательства достаточно эффективны. Эндоскопические операции при гидронефрозе почек применяют уже более столетия по всему миру, положительная динамика наблюдается более чем у 85% пациентов. При гидронефрозе эндоскопические операции проводят несколькими способами:
- Баллонная дилатация выполняется через уретру. В канал вводят баллон и расширяют патологический участок при помощи силы давления, формирующейся аппаратурой. Процесс контролируется рентгеноконтрасным способом. Вместе с расширением канала, происходит одновременное наполнение его контрастным веществом.
- Бужирование проводят с целью постепенного расширения мочевого канала. Достигается это путем последовательного введения в него специальных стержней (бужей), имеющих различный диаметр.
- Эндотомия признана самым инновационным и действенным способом избавления от спаек и пораженных сегментов органа. Они удаляются при помощи лазерного луча, холодного ножа или электрического тока.
Хирургические методы этой подгруппы предусматривают проведение интубации на завершающем этапе. В мочевой канал помещают трубку и оставляют ее примерно на 6 недель. Извлекают катетер через уретру при помощи эндоскопа.
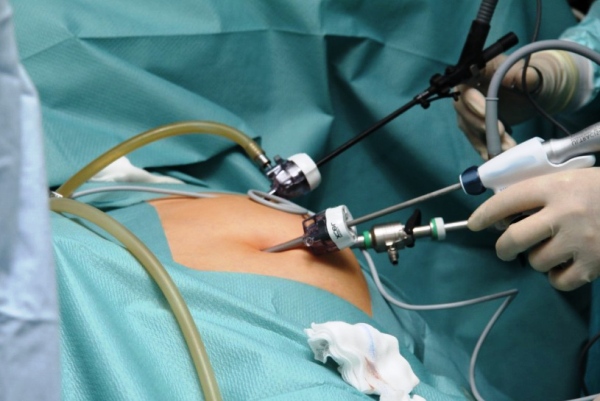
Фото с сайта urofront.ru
При гидронефрозе почки лапароскопию выполняют под общим наркозом. Чаще всего пациента укладывают на бок, но в ходе операции позу могут менять.
Со стороны брюшной стенки хирург делает несколько проколов, не превышающие 1 см в диаметре. При необходимости доступ к почке обеспечивается со стороны поясницы. В одно, самое крупное отверстие, водят эндоскоп. Остальные проколы несут функцию доступа хирургическим инструментам к патологическим сегментам органа.
За счет малой травматичности отпадает необходимость в наложении швов.
Ампутацию органа выполняют открытым или лапараскопическим способами, применяя общий наркоз. Почку отделяют от соседних тканей, сосуды клипируются или коагулируются. Ножку органа ушивают и только после этого его извлекают.
Швы накладываются на рану независимо от способа операции при гидронефрозе. Решение о проведении нефрэктомии может быть принято уже в ходе операции после того, как хирургу стали известны новые сведения о состоянии органа.
Особенности операции в детском возрасте
По статистике, 5% новорожденных появляются на свет с гидронефрозом. В каждом случае о целесообразности применения того или иного метода лечения принимается индивидуальное решение.
Целью любой операции у грудничка при гидронефрозе выступает нормализация функциональности мочевыводящей системы. И только в случаях, когда ткани почки уже погибли и орган прекратил работать, назначают его удаление.
В детском возрасте и открытые операции, и малоинвазивные манипуляции проводят под общей анестезией. Нахождение ребенка в стационаре после хирургического вмешательства определяется индивидуально, в зависимости от возраста, состояния малыша.
Послеоперационный уход
Реабилитация после операции при гидронефрозе длится около месяца. За это время заживают рассеченные ткани, восстанавливается нормальная работоспособность органа.
Пациенты после выписки из стационара в течение 1-2 месяцев наблюдаются у уролога. Также им рекомендуют все это время принимать уроантисептические препараты. В течение месяца после операции существует необходимость в исключении физических нагрузок и соблюдении диеты. Больному запрещено употреблять соленые, острые, жареные блюда и алкогольные напитки.
Осложнения
Для того чтобы избежать осложнений в первые сутки после операции, пациент находится в реанимации. Медикаментозная терапия предупреждает формирование сильных болей и развитие воспалительного процесса.
Крайне редко осложняет реабилитацию кровотечение из раны. Также катетер в мочеточнике может провоцировать спазмы, частые позывы в туалет. После извлечения этой трубки ощущается дискомфорт. В редких случаях может развиться воспалительный процесс, требующий дополнительного лечения.
Стоимость
Цена операции при гидронефрозе зависит от многих факторов: вид хирургического вмешательства, статус клиники, регион.
В одних больницах в стоимость входят не только операция и расходные материалы, но и диагностика, дополнительные манипуляции в послеоперационный период. Цена на органосохраняющее хирургическое вмешательство колеблется в пределах 25-120 тысяч рублей. Нефрэктомия обойдется пациенту в 90-190 тысяч рублей.
Срок реабилитации и исход хирургического лечения гидронефроза практически всегда зависят от стадии заболевания и своевременности обращения к врачу.
Полезное видео про гидронефроз почек
Список источников:
- Рак простаты (РПЖ)
- Доброкачественная гиперплазия предстательной железы (аденома простаты)
- Эректильная дисфункция.
- Пейрони
- Рак полового члена
- Рак яичка
- Гидроцеле (водянка яичка)
- Фимоз
- Варикоцеле
- Описание
- Вопросы и ответы
- Памятка пациенту
Гидронефроз- это заболевание, характеризующееся стойким и прогрессивно нарастающим расширением чашечно-лоханочной системы (ЧЛС) почки, вызванное нарушением проходимости мочеточника из-за внутреннего сужения (стеноза) или внешнего сжатия его просвета. В зависимости от времени возникновения гидронефроз может быть врождённым или приобретённым. В зависимости от тяжести заболевания выделяют 4 стадии гидронефроза.

Причины гидронефроза
1. Врожденные аномалии верхних мочевых путей (аномальное развитие гладкомышечных структур мочеточника, врожденные клапаны мочеточника, сдавление мочеточника сосудами и др)
2. Врожденные анатомические особенности почек (подковообразная почка, удвоение и поясничная дистопия почки)
3. Сдавление мочеточника опухолью извне
4. Блок мочевых путей почки опухолью мочеточника
5. Посттравматические или послеоперационные изменения в области перехода лоханки в мочеточник (ЛМС- лоханочно-мочеточниковый сегмент)
6. Воспалительные изменения мочеточника при мочекаменной болезни (камень мочеточника)
Симптомы гидронефроза
Чаще всего гидронефроз протекает бессимптомно в течение длительного времени и выявляется случайно при УЗИ органов брюшной полости по другим причинам. Выраженность клинических проявлений гидронефроза, главным образом, зависит от стадии заболевания, причины и степени обструкции ЛМС или мочеточника и осложнений.
1. Боль в поясничной области
Чаще всего односторонняя боль в поясничной области, которая может усиливаться при обильном потреблении жидкости. При медленном прогрессировании данного процесса боль может менять характер, становясь тупой, ноющей.
2. Повышение температуры тела (редко).
В результате длительного нарушения нормального тока мочи по мочевым путям возможно развитие воспаления последних (пиелонефрит). Для пиелонефрита характерно стойкое повышение температуры тела до фебрильной (более 38С), сопровождающееся потрясающими ознобами.
3. Тошнота и рвота
4. Нарушение мочеиспускания (боль при мочеиспускании, учащенное мочеиспускание)
Диагностика гидронефроза
Для достоверного подтверждения гидронефроза вам будет необходимо провести ряд лабораторных и лучевых исследований:
- Анализ крови (общий и биохимический)
- Анализ мочи (общий и посев мочи с определением антибиотикорезистентности)
- УЗИ органов мочевыделительной системы (с фармакологической нагрузкой при необходимости)
- МСКТ органов забрюшинного пространства с внутривенным контрастированием при необходимости
- Динамическая (статическая) нефросцинтиграфия (по показаниям)
- Антеградная пиелоуретерография (при наличии нефростомы)
- Ретроградная уретеропиелография (при подозрении на рецидив сужения после ранее проведенных операций)
Лечение гидронефроза
1. Лапароскопическая пиелопластика
2. Нефрэктомия
Нефрэктомия- это радикальная операция по удалению почки при терминальной (крайней, необратимой) стадии заболевании, когда длительно текущее, нелеченое заболевание приводит к гибели органа.
Минимально-инвазивные методы лечения гидронефроза
Пациентам с начальным (первая стадия) гидронефрозом, непротяженным сужением и сохранной функцией почки могут быть предложены малоинвазивные методы лечения, такие как баллонная дилатация или эндопиелотомия.
3. При баллонной дилатации через мочеиспускательный канал проводится специальный инструмент до места сужения мочеточника. Далее при помощи дозированного раздувания баллончика производится расширение суженного участка мочеточника.
4. При эндопиелотомии также через мочеиспускательный канал проводится специальный тонкий эндоскоп, по рабочему каналу которого проводится лазерное волокно. При помощи лазерной энергии рассекается место сужения с последующей установкой мочеточникового стента, на котором происходит заживление мочеточника.
Если у вас возникли дополнительные вопросы по данному заболеванию, то можете связаться с нами онлайн или по телефону, указанному в шапке профиля, а также записаться на консультацию к одному из наших специалистов.
Перед госпитализацией Вам будет предложено высококачественное обследование в полном объеме в стенах нашей клиники.
Также Вы можете познакомиться с сотрудниками нашего отделения, которые специализируются на оперативном лечении гидронефроза
Читайте также:


