Как удаляют родинку если есть подозрение на меланому

Благодарю Бориса за прекрасную возможность провести ликбез по вопросу связи обычных родинок (невусов) со злокачественными опухолями кожи.
Прочтите этот короткий текст до конца и ваши шансы столкнуться с тяжёлыми последствиями этих заболеваний будут стремиться к нулю. Здесь и в дальнейшем я буду говорить именно о меланоме, т.к. среди опухолей кожи она наиболее опасна.
Насколько опасна меланома
Ежегодно меланомой в России заболевает около 10 тысяч человек, а умирает – 3,6 тысяч. Для сравнения: новых случаев рака лёгкого 60 тысяч в год, смертность - 51 тысяча. [1]
Опухоль не самая смертельная, однако, возможность успешного лечения напрямую зависит от стадии, на которой выявлен процесс. На первой стадии выживаемость составляет 97%, на четвёртой – около 15%. [2] Чем меньше стадия, на которой будет выявлена опухоль, тем лучше прогноз и лучше выживаемость пациентов. Чем больше люди знают о ранней диагностике, тем меньше шансов умереть от меланомы.
Есть несколько мифов, которые бытуют в отечественном интернете и препятствуют адекватной диагностике этой опухоли.
МИФ №1: Родинки удалять нельзя – это приводит к смерти от рака кожи
— ошибка врача, который проводит гистологическое исследование
Другие сценарии невозможны. Риск развития меланомы на месте удаления доброкачественной родинки – такой же, как и на любом другом участке тела.

Поверхностно-распространяющаяся меланома, I стадия.
Удаление доброкачественных родинок (невусов) с гистологическим исследованием не увеличивает риск развития меланомы.
МИФ №2: Меланома развивается из родинок. Удаление родинок – это профилактика рака кожи. Родинки нужно удалять.
К сожалению, этот миф очень часто транслируют клиники, которые оказывают услуги по удалению родинок L
Согласно очень крупному обобщению данных 38 исследований [3] меланома развивается только в 30% случаев из родинок. В остальных 70% она появляется на фоне не изменённой кожи. Если посмотреть на ситуацию с этой точки зрения – всё предстаёт перед нами в новом свете. Удалит человек доброкачественную родинку или нет – меланома может развиться на другом участке не изменённой кожи, возможно, даже в нескольких сантиметрах от места удаления.

Поверхностно-распространяющаяся меланома, I стадия.
Удаление доброкачественных родинок не уменьшает риск заболеть меланомой.
Что делать, чтобы не заболеть меланомой?
— Ежегодно или чаще проходите полный осмотр всей кожи у дерматоонколога с дерматоскопией. Меланома и рак кожи могут развиться на любом участке тела.
— 1 раз в полгода проводите самостоятельный осмотр всех родинок на предмет изменения цвета, формы или размеров.
— Удаляйте родинки только с гистологическим исследованием
— В южных широтах избегайте солнца с 10 до 16. В остальное время – крем с SPF 50, широкополая шляпа, солнцезащитные очки.
Родинки (родимые пятна, невусы) – это врожденные или же приобретенные в течение жизни доброкачественные опухоли кожи. Они образуются в верхнем слое кожи – эпидермисе, состоящем из нескольких видов клеток. Одни из них - меланоциты - вырабатывают темно-коричневый пигмент меланин. Благодаря продукции меланина меланоциты защищают кожу от разрушительного действия ультрафиолета и определяют цвет кожи. Природу невусов же определяют их форма, размер, очертание и характер поверхности.
За последние 20 лет родинки стали самой распространенной причиной обращения к дерматологу, косметологу и дерматоонкологу. Особенно беспокоят пациентов пигментированные темно-коричневые невусы. Как правило, это новообразования меланоцитарной природы. Появление на коже пигментных невусов меланоцитарной природы, как врожденных, так и приобретенных, закладывается во внутриутробном периоде развития человека. Эти невусы необходимо отличать от меланомы – злокачественной опухоли кожи, которая отличается чрезвычайно агрессивным течением.
Меланома, согласно стандартам Всемирной Организации Здравоохранения(ВОЗ), это опухоль, развитие которой определяется накопленными за жизнь дозами ультрафиолета.
На рубеже XX и XXI веков возросло число людей с заболеванием меланомой. Среднегодовой прирост заболеваемости в мире не снижается на протяжении последних двух десятилетий. По данным разных авторов, процент прироста колеблется от 3% до 11%. Поэтому, диагностика меланомы – задача архиважная.
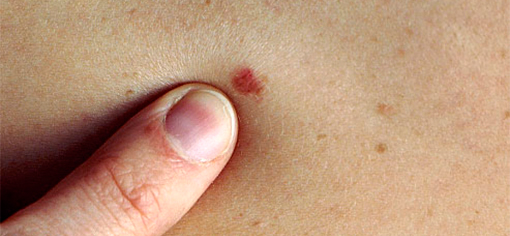
Какие типы родинок существуют и какие из них опасны?

Какова связь родинки и меланомы? Действительно ли есть риск перерождения родинки в злокачественную опухоль?
Почему мы говорим о том, что прогноз фатален?
Потому что сегодня надежных дополнительных методов лечения пока еще нет. Даже химиотерапия меланомы, иммунотерапия, вакцинотерапия и т.п. не гарантируют излечения. Эти методы лечения больные переносят тяжело. Наилучший эффект дает только своевременное иссечение опухоли на ранней стадии заболевания.
Как выявить меланому?
На сегодняшний день существует великолепный метод - дерматоскопия. Он единственный позволяет увидеть внутрикожные изменения. При осмотре очага поражения кожи через дерматоскоп лучи света (осветитель в ручных дерматоскопах вмонтирован в ручку прибора) проходят внутрь кожи и отражаются от глубоких слоев кожи. Отраженный свет в коже поглощает меланин и гемоглобин. Благодаря этому становятся различимы пигментные (меланоцитарные) и сосудистые изменения кожи. И в этом отраженном свете становится возможным диагностировать меланому, пигментные (меланоцитарные невусы), сосудистые и другие опухоли кожи.
Существует несколько новаторских теорий, в частности британских ученых и китайской медицины. Первые утверждают, что количество родинок влияет на внешние проявления старения: чем больше родинок на теле, тем лучше оно сохраняет свою молодость. Вторые же говорят, что расположение родинок не случайно, но абсолютно определенно – по их расположению можно узнать, какой орган болен. Что вы думаете по этому поводу?
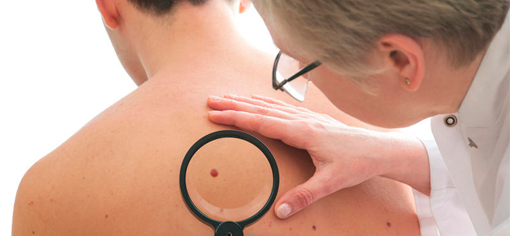
Насколько серьезно ультрафиолет может повлиять на развитие меланомы?
Очень многие сейчас пользуются солярием. Что можно сказать о его вреде?
Вред соляриев – это вопрос спорный. Вполне возможно, что искусственное ультрафиолетовое облучение допустимо, так как оно всегда использовалось в медицине и считался весьма полезным. Однако везде следует чувствовать меру и подходить разумно к посещению соляриев, так как нельзя недооценивать силу вредного воздействия ультрафиолета.
Необходимо ли удаление родинок, которые не вызывают опасений?
Рекомендуется удаление родинок, которые настораживают. Первый настораживающий фактор – появление субъективный ощущений: зуда, жжения, а также увеличение в размерах и разглаживание кожного рисунка на поверхности невуса, появление на поверхности подозрительного блеска, кроме того, если родинка часто травмируется, или же просто руки тянутся сковырнуть ее, не важно, лучше удалить. Однако, если вы собираетесь удалять меланоцитарные новообразования, то в начале стоит обратиться к онкологу, который заверил бы вас в том, что это абсолютно доброкачественное образование. Довольно часто проводят операции по удалению родинок на лице. И это объяснимо, когда родинка действительно с эстетической точки зрения портит внешний вид. Однако, решившись на удаление родинки, надо отдавать себе отчет в том, что на ее месте, скорее всего, останется рубец или ямочка.
Если все-таки пациент решился на удаление родинки, то какой способ наиболее безопасен и эффективен?
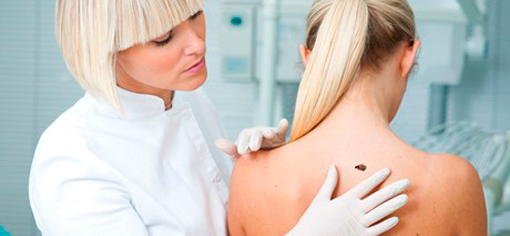
Удаление родинок лазером – наиболее частый способ. Лазером послойно обрабатывают ткани под местной анестезией в течение 1-2 минут. На месте родинки остается небольшое углубление, которое выравнивается через 2-3 недели.
Криодеструкция – удаление родинок с помощью замораживания. Жидкий азот удаляет родинки, глубоко замораживая их низкой температурой ( от-100ОС до -180ОС) – она вызывает деструкцию и гибель ткани родинки. Каждую родинку обрабатывают отдельно. Уже спустя 40-60 секунд после замораживания появляется покраснение и отек родинки, а через несколько часов образуется эпидермиальный пузырь. Пузырь обычно держится 5-7 дней. Постепенно на месте пузыря образуется плотная корочка, которая через 10-12 дней отторгается, оставляя малозаметное розовое пятно.
Эта зима была на редкость долгой, и мы все с нетерпением ждем лето. Каких правил стоит придерживаться, чтобы защитить себя?
Всегда существовали физические методы защиты от солнца. Даже в старину носили широкополые шляпы и белую длинную одежду. Чем не фактор защиты? У детей же панамка и листва деревьев - тоже хороший метод. Поэтому не вся фотозащита сводится к солнцезащитным кремам. Физические факторы защиты никто не отменял. Однозначно не надо злоупотреблять ультрафиолетом ни детям, ни людям пожилого возраста. Однако, есть абсолютно конкретные правила:
- С 11 до 15 часов не помогают даже солнцезащитные кремы, поэтому не находитесь в это время на солнце. Кремы защитят вашу кожу от ожогов, но не понижают риск развития рака кожи и меланомы;
- Загорайте в утренние часы;
- Не заклеивайте родинки пластырем, таким образом пытаясь защитить их от воздействия солнечных лучей. Это только сформирует тепловой эффект;
- Для защиты тела от солнца лучше одевать хлопчатобумажную и не прилегающую одежду;
- Не допускайте солнечные ожоги, особенно у детей;
- Для более надежной защиты от солнца следует использовать средства с фактором защиты 50+.


Пара важных слов и цифр о злокачественных опухолях кожи
Самое важное, что вам нужно запомнить из этой статьи:
1. Каждому человеку необходим полный самоосмотр всего тела 1 раз в полгода.
2. Каждому человеку необходим визит к врачу-дерматоонкологу 1 раз в год.
3. Удаление любых родинок должно обязательно производиться только с гистологией.
Вот 2 примера среднестатистических атипичных (диспластических) невусов.
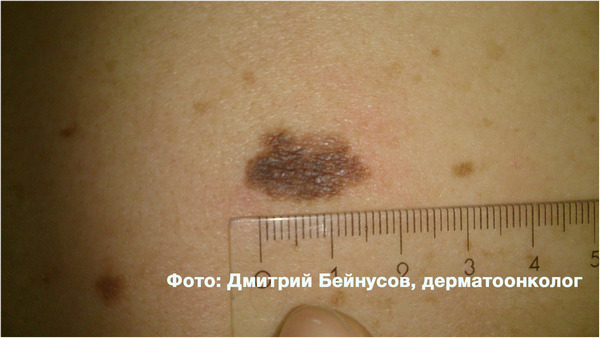
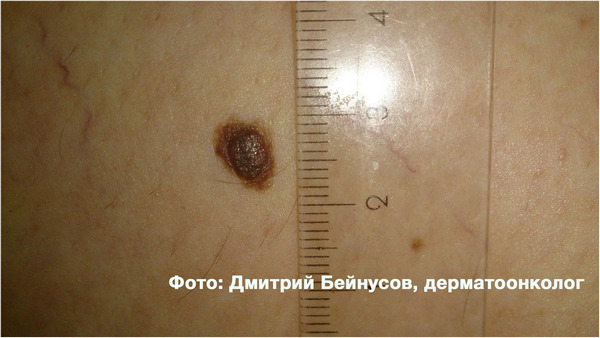
По данным исследований, ежегодный риск злокачественного перерождения атипичного (диспластического) невуса составляет 1:10 000, в то время как для обычного — 1:200 000.
Если у вас на коже есть одно или несколько таких образований — вам необходимо показываться дерматоонкологу не реже 1 раза в год. Если их много, а тем более больше 50 — такой осмотр необходим 1 раз в 6 месяцев или чаще.
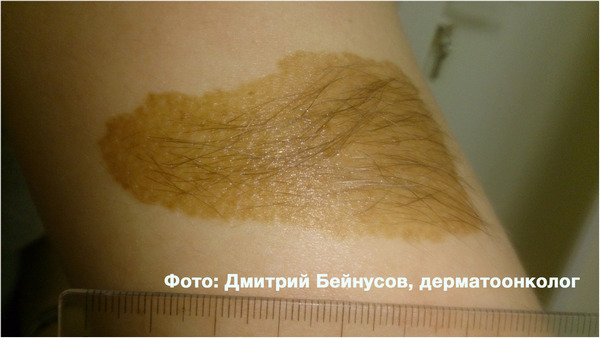
Повышенный риск превращения в меланому имеют также врожденные пигментные невусы. Их разделяют на мелкие (до 1,5 см), крупные (от 1,5 до 20 см) и гигантские (более 20 см). Риск превращения в меланому для этого вида невусов равен 1-5% для мелких, 6% для крупных (рекомендовано удаление до возраста 12 лет) и 30% для гигантских (удалять как можно быстрее).
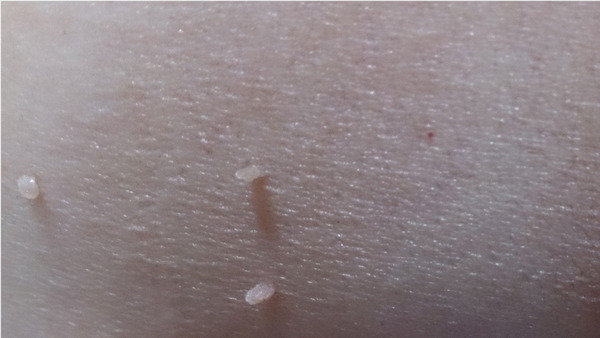
Минимальный риск превращения в злокачественную опухоль, на мой взгляд, имеют папилломы. Это образования, расположенные на тонкой ножке, мягкой консистенции, размером около 1-2 мм.
Может ли человек самостоятельно по внешнему виду определить, опасно ли его кожное образование, или обязательно нужен специалист? Существуют ли методы самодиагностики?
Методы самодиагностики существуют, однако необходимо понимать, что их точность значительно ниже, чем при осмотре дерматоонколога.
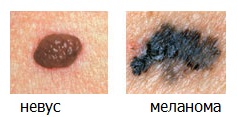
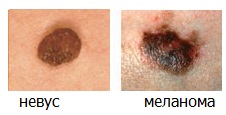
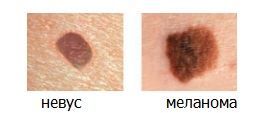
Если хотя бы один из этих пунктов относится к вашей родинке — вам необходимо посетить дерматоонколога.
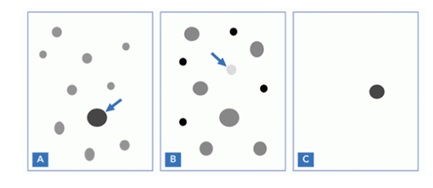
Какой метод самодиагностики — самый плохой?
Какой метод самодиагностики — самый лучший?
Очная консультация дерматоонколога с дерматоскопией. Во многих городах России уже несколько лет проводится очень полезная акция — День диагностики меланомы. Ежегодно в один из майских дней врачи-специалисты по опухолям кожи проводят бесплатные осмотры всех желающих с целью ранней диагностики меланомы и рака кожи.
Как определить, к кому обращаться — дерматологу или дерматологу-онкологу? Если даже безобидное, на первый взгляд, покраснение может оказаться базалиомой?
На мой взгляд, при малейшем подозрении на меланому или рак кожи первый специалист, к которому стоит обратиться, — онколог, специализирующийся именно на новообразованиях кожи, — дерматоонколог. Если попасть к такому врачу нет возможности — покажитесь онкологу. Если нет онколога — дерматологу.
Что делать, если подходящего врача поблизости нет?
Риск меланомы наиболее высокий для первого фототипа и наименьший (но не равный нулю) для шестого типа кожи. Большинство жителей нашей страны принадлежат ко второму или третьему фототипам. Всем людям со вторым фототипом стоит ежегодно наблюдаться у онколога.
Существуют ли доказанные факторы риска, или природа рака кожи неизвестна?
В настоящее время известны следующие доказанные факторы риска меланомы кожи (NCCN 2017):
2. Возраст более 60 лет
3. Диспластический невусный синдром или синдром множественных атипических невусов
4. Большое количество родинок на коже (риск растет прямо пропорционально увеличению числа)
5. Первый фототип кожи по Фицпатрику
6. Солнечные ожоги до волдырей (неоднократные — хуже), частые солнечные ожоги
7. Актинический (солнечный) кератоз, базальноклеточный и плоскоклеточный раки кожи, злокачественные опухоли в детском возрасте
8. Длительное применение препаратов, которые подавляют иммунитет (глюкокортикоидные гормоны)
9. Иммунодефицит (ВИЧ, вирусные гепатиты и пр.)
10. Пигментная ксеродерма (редкое наследственное заболевание)
11. Генетическая предрасположенность
12. Меланома у кровных родственников
13. ПОСЕЩЕНИЕ СОЛЯРИЯ (да, это доказанный фактор риска развития меланомы, здесь нет ошибки)
14. Длительное проживание, сезонная работа или длительный отпуск в южных странах и горной местности
15. Хроническое воздействие ультрафиолетовых лучей при работе на открытом воздухе
Таких историй в интернете действительно немало, однако почти все они при ближайшем рассмотрении не выдерживают никакой критики. Расскажу показательный случай из практики.
Собственно, ответ на первый вопрос: удалять родинки по косметическим показаниям можно. Однако, пожалуйста, удаляйте родинки только с гистологией. Средняя стоимость гистологического исследования составляет 1-2 тысячи рублей, а лечение меланомы на поздних стадиях может составлять многие миллионы.
Во время беременности и в период грудного вскармливания женщины часто жалуются на появление многочисленных папиллом. Стоит ли их удалять? Многие говорят, что они исчезают самостоятельно после восстановления гормонального фона. Это нормальное явление или стоит обратиться к специалисту? Опасны ли они?
Не опасны, удалять можно, но только с гистологическим исследованием.
Как быть, если удаленные образования (папилломы и кератомы) появляются снова и снова? Можно ли навсегда от них избавиться?
Папилломы и кератомы имеют разную причину появления. Наиболее вероятная причина появления папиллом — снижение иммунитета. Почему появляются кератомы, пока точно не известно. Есть предположения, что это проявление естественного старения организма, либо результат воздействия солнечного света.
В случае стойкого повторного появления папиллом после удаления я обычно рекомендую пациентам проконсультироваться у иммунолога. Способа предотвратить появление кератом, насколько мне известно, пока не существует.
Хирургическое удаление, лазер, жидкий азот, чистотел — какой метод удаления кожных образований считается самым безопасным? Какие точно нельзя использовать?
На мой взгляд, безопасность удаления кожных образований обеспечивает не метод, а навыки врача в сочетании с обязательным гистологическим исследованием.
Тот опыт, который у меня сейчас есть, позволил сформулировать 4 наиболее простых правила для безопасного удаления образований кожи.

Если ваш врач может гарантировать, что удаление произойдет в строгом соответствии с этими пунктами, — метод имеет вторичное значение.
Жидкий азот я также не могу рекомендовать для удаления образований на коже, так как при этом методе родинка чаще всего полностью разрушается. Гистологическое исследование становится невозможным.
Удаление скальпелем считается наиболее безопасным. Оно в подавляющем большинстве случаев исключает неполное удаление образования и неполноценное гистологическое исследование. Недостатком удаления скальпелем является не самый хороший косметический результат при удалении небольших образований кожи.
Удаление лазером и радионожом в последнее время подвергается критике со стороны некоторых авторов. Тем не менее, могу уверенно сказать, что эти методы позволяют удалять образования кожи в строгом соответствии с 4 пунктами, которые я привел выше. Существенный плюс этих методов в руках опытных специалистов — возможность сочетания безопасности удаления с хорошим косметическим результатом.
Предвидя логичный вопрос, отвечаю: в своей практике я удаляю доброкачественные образования кожи методом радиоволновой хирургии. При малейших сомнениях в доброкачественности — рекомендую удаление скальпелем.
Повторю, безопасным удаление делает не метод, а знания и навыки врача. Пожалуйста, посмотрите еще раз на картинку и постарайтесь ее запомнить.
Если человек решился удалить родинку, как выбрать врача и учреждение, где это сделать? Удаление лазером сейчас предлагают даже косметические салоны. Существуют ли правила безопасности при выборе клиники и специалиста?
Наиболее важные и простые правила безопасности я сформулировал на картинке в ответе на предыдущий вопрос.
Удаляют ли образования в труднодоступных местах? Например, на верхнем веке, если в анамнезе запаянный лазером разрыв сетчатки и миопия.
Мне сложно говорить за других врачей. В своей практике нередко удаляю образования на веках, в этом нет ничего особенно сложного, если есть специальные защитные щитки для глаза. Исключение составляют случаи, когда родинка располагается в зоне роста ресниц. В таких ситуациях рекомендую обратиться к хирургу-офтальмологу.
Позволю себе ответить вопросом на вопрос: а какие могут быть аргументы против гистологического исследования, кроме снижения стоимости удаления родинки? Нет возможности за 30 секунд написать направление? Нет баночки с формалином, чтобы положить туда родинку?
Пожалуйста, не принимайте предложение сэкономить на своем здоровье.
Если врач посмотрел, потрогал родинку, выслушал то, что пациент о ней рассказал, и не использовал дополнительное оборудование — точность такой диагностики не более 80%. Это означает, что в 20% случаев при таком осмотре врач может пропустить меланому, а это, в свою очередь, может привести к смерти пациента. Дерматоскопия, соскоб или пункция повышают точность до 95%, но только гистологическое исследование поможет поставить диагноз на 100%.
Излечим ли рак кожи при достижениях современной медицины?
Рак кожи может привести к смерти в очень запущенных формах при длительном отсутствии лечения. Как правило, это заболевание вполне успешно лечится.
Спасибо, что дочитали до конца. Берегите свое здоровье и вовремя проходите врачебный осмотр!
Уже несколько десятков раз я отвечал на этот вопрос в разных местах в интернете. Теперь, видимо, пришло время написать об этом развёрнутую статью.
Итак, типичная ситуация: удалили родинку, получили хорошую гистологию, например, "интрадермальный невус". Однако не оставили своих поисков в интернете и продолжили изучение темы меланомы самостоятельно. В результате нашли несколько сообщений, в которых неизвестным автором описан случай развития меланомы на месте удалённой доброкачественной родинки. Дальше следует потеря аппетита, нарушение сна, невроз, психоз и занавес.
Пример пугающего сообщения
Вот типичное сообщение типичного анонима на форуме околомедицинской тематики:

Разбор полётов
Теперь, когда у нас в руках конкретный повод для паники после удаления родинки с хорошей гистологией, разберём его подробно.
К автору есть много вопросов, на которые нельзя найти ответы, опираясь только на само сообщение:
- Как Вас зовут, где Вы живёте? Вы реальный человек?
- Есть ли медицинские документы, подтверждающие Ваши слова?
- Где выполнялось гистологическое исследование родинки и было ли оно вообще?
- Вы уверены, что меланома развилась точно в том же месте, где была удалена родинка?
- Проводилось ли гистологическое исследование удалённой опухоли? Где его результаты?
- Как врачи из клиники узнали, что меланома развилась из "оставленных в дерме клеток"?
- Расскажите подробнее об инновационном методе удаления меланомы, после которого остаётся лунка, а не хирургический шов?
- Вы случайно не сотрудник клиники, которая решила таким топорным образом себя рекламировать?
Отсутствие ответа даже на один из этих вопросов ставит под серьёзное сомнение достоверность всего поста в целом.
Не достоверные источники о меланоме в интернете
Существует 2 вида источников информации о меланоме в интернете - достоверные и не достоверные.
К первым можно отнести анонимные сообщения на форумах, огульные заявления лиц без медицинского образования и прочие истории вроде "знакомая жены моего троюродного дяди удалила родинку и умерла". Вот ещё один типичный пример такого источника:
Были ли эти люди? Хорошо ли у человека с памятью? Умерли ли они действительно от меланомы или от другой злокачественной опухоли, а удаление родинки просто совпало по времени? Ответов нет.
Достоверные источники о меланоме в интернете
Ко вторым, т.е. достоверным, я отношу результаты клинических исследований, информацию на сайтах крупных онкологических учреждений и мнение экспертов в области меланомы.
Вот пример источника, который полностью всё проясняет в отношении развития меланомы после удаления доброкачественных родинок.
Клик на картинку приведёт на страницу с кратким изложением сути исследования.

Коротко изложу результаты исследования:
115 пациентов с не полностью удалёнными , гистологически подтверждёнными, диспластическими невусами наблюдались, в среднем, в течение 17,4 лет. Ни у одного из пациентов не развилась меланома на месте удаления невуса.
От себя добавлю, что у диспластического невуса шанс стать меланомой выше, чем у других типов невусов.
Сделаю акцент: не просто полностью удаляли доброкачественные невусы. Во всех случаях был оставлен фрагмент невуса, у которого потенциал превратиться в меланому выше, чем у обычного. И тем не менее меланома не развилась ни у кого
Надеюсь, что моя короткая статья поможет Вам обрести спокойствие и отделить "зёрна от плевел".
Коротко о главном:
Удаление родинки, доброкачественность которой подтверждена гистологически, НЕ УВЕЛИЧИВАЕТ РИСК ЗАБОЛЕТЬ МЕЛАНОМОЙ. Меланома может развиться в 1 см от места удаления на фоне обычной кожи, а может - на другой части тела на фоне другой родинки. Если человеку удалили доброкачественную родинку - его шансы заболеть меланомой такие же, как и были раньше.
Всегда критически относитесь к тому, что читаете в интернете. Клиническое исследование сложнее найти, однако оно на несколько порядков более достоверно, чем анонимные посты в интернете и статьи неизвестных авторов, переписанные в сотый раз.
Если у Вас всё равно остались вопросы - в любой момент Вы можете задать их мне на форуме или в группе ВК.
Для срочных вопросов, которые не терпят отлагательств есть возможность получения быстрого ответа в течение одного часа за смешные деньги.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Дата создания: Октябрь 24, 2017
Дата изменения: Декабрь 21, 2017
Жизнь после удаления меланомы
После удаления меланомы пациент подвержен риску рецидива заболевания. Также возможно образование новых опухолей. Меланома, развившаяся после удаления родинки, подлежит обследованию и как можно более оперативному удалению.

У некоторых людей после операции меланомы опухоль может быть полностью уничтожена. Однако всегда будет сохраняться риск рецидива заболевания.
У других пациентов меланома может оказаться неоперабельной, и в этом случае нужно быть готовым к проведению иммунотерапии, таргет-терапии, использованию химиопрепаратов и других методов лечения, направленных на сдерживание опухолевого роста и увеличение продолжительности жизни.
Научиться жить с раком нелегко, поскольку человек вынужден полностью менять свой образ жизни. В этом случае очень важно разработать вместе с врачом такой план:
- Ориентировочный график необходимых обследований и тестов.
- Расписание исследований, которые могут понадобиться, например, скрининг других типов опухолей и раннее выявление возможных осложнений.
- Список возможных побочных эффектов лечения.
- На что нужно обращать особое внимание и когда обращаться к врачу.
- Индивидуально подобранная диета и частота приема пищи.
- Режим физической активности и перечень возможных ограничений.
Что делать после радикального удаления меланомы?
По завершении терапии врачи по-прежнему будут внимательно наблюдать за пациентом. Наряду с риском развития рецидива меланомы, могут возникнуть и другие осложнения. Послеоперационный мониторинг за состоянием пациента будет включать:
- регулярный осмотр кожи и состояния лимфатических узлов – самостоятельно и врачом;
- в зависимости от стадии заболевания могут понадобиться контрольные инструментальные исследования (рентген, ПЭТ, КТ и др.);
- в ряде случаев для предотвращения рецидива меланомы кожи могут применяться методики с использованием лучевой терапии (местное облучение зоны опухолевого дефекта), а также протоколы с применением иммунных препаратов.
В некоторых случаях после оперативного лечения меланомы для предотвращения местного рецидива опухоли используются протоколы с применением облучения зоны опухолевого дефекта. Такой подход хоть и не гарантирует снижения частоты отдалённого метастазирования, но, по статистике, уменьшает вероятность развития местного рецидива.
В последнее время активно внедряются в практику методики с применением радиотерапии с модулированной интенсивностью, что позволяет максимально фокусировать облучение с минимальным повреждением здоровых тканей.
Использование стереотаксической радиохирургии при метастатической меланоме даёт возможность облучать непосредственно ткань вторичной опухоли, что ограничивает темпы её злокачественного роста.
Наблюдение после иссечения меланомы
Частота проведения контрольных осмотров зависит от стадии опухолевого процесса. После иссечения меланомы на ранних стадиях физикальный осмотр проводится каждые 6–12 месяцев в течение нескольких лет. При отсутствии тревожных симптомов периоды между визитами к врачу могут быть продлены. И, наоборот, при наличии у пациента большого количества родинок частота осмотров может быть увеличена.
Для более толстых меланом или тех, которые были распространены за пределы кожи, типичный график осмотров может включать физикальные обследования каждые 3–6 месяцев в течение нескольких лет, после чего визиты к врачу могут стать реже.
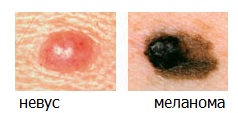
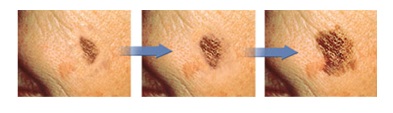
Жизнь после удаления меланомы должна включать тщательный самоконтроль. Для самостоятельного обследования кожных покровов разработан алгоритм ABCDE:
| A | Asymmetry. Асимметрия | Отсутствие симметрии родинок является предупреждающим сигналом. |
| B | Border. Граница | Доброкачественное родимое пятно, в отличие от меланом, имеет гладкие границы. Края меланомы, как правило, неравномерны, они могут быть зубчатыми или зазубренными. |
| C | Color. Цвет | Большинство доброкачественных образований имеет однородный цвет, чаще коричневых тонов. Предупредительным сигналом является изменение окраски или смена оттенка родинки. |
| D | Diameter. Диаметр | Доброкачественные родинки обычно имеют меньший диаметр, чем злокачественные. Меланомы, как правило, имеют больший диаметр, чем ластик на кончике карандаша (¼ дюйма или 6 мм). |
| E | Evolving. Развитие | Доброкачественные родинки выглядят одинаково в течение долгого времени. Любое изменение (по размеру, форме, цвету, высоте или другому признаку) или появление каких-либо новых симптомов (кровотечение, зуд, корочка) представляет опасность. |
Есть целый ряд рекомендаций, которые позволят снизить риск рецидива меланомы или её прогрессирование:
- ограничить воздействие ультрафиолетовых лучей (солнце, солярий);
- ежемесячное исследование кожных покровов (ABCDE);
- полноценный рацион;
- отказ от курения;
- занятия физической культурой;
- поддержание нормального веса.
До сих пор нет научных доказательств, что прием биологически активных добавок (БАД), в том числе витаминов, микроэлементов и растительных компонентов, помогает снизить риск развития рецидива или предотвратить появление метастазов после лечения меланомы. Однако в некоторых случаях эти добавки могут быть рекомендованы в качестве дополнения к пищевому рациону. В каждом случае, принимая решение по этому поводу, желательно проконсультироваться с врачом.
У пациентов с меланомой кожи после операции довольно часто возникают вопросы:
- Возникнет ли рецидив после удаления родинки?
- Каковы шансы, что меланома вернётся?
- Как я буду знать, если рак вернётся?
- Что я буду делать, если он вернётся?
- Когда он вернётся?
В связи с этим лечение после удаления меланомы должно включать психологическую помощь специалистов и поддержку близких родственников. Многим из них следует помочь научиться жить с неопределенностью. Несмотря на отсутствие видимых признаков рецидива в данное время, пациенты должны понимать, что заболевание может возобновиться в любой момент.
Алгоритмы самоконтроля после операции по удалению меланомы
Фонд рака кожи (Skin Cancer Foundation) рекомендует проводить исследование кожных покровов каждый месяц. Особенно это касается пациентов, прошедших лечение по поводу меланомы. Такой подход дает возможность обнаружить рецидив и выявить минимальные изменения кожи на самых ранних этапах, тем самым увеличивая шансы на проведение своевременной терапии.
Для осмотра необходимы источник света, 2 зеркала, фен, 2 стула, схема тела, карандаш.
Этап 1 Нужно проверить лицо, особенно нос, губы, рот и уши (переднюю и заднюю их поверхность). Рекомендуется использовать одно или два зеркала, чтобы получить четкое представление о характере изменений. Этап 2 Тщательный осмотр кожи головы с использованием фена и зеркала для более тщательной визуализации каждой области. Этап 3 Внимательная проверка рук: ладоней и тыльных поверхностей, кожи между пальцами и под ногтями. Осмотр продолжать до запястья, чтобы рассмотреть переднюю и заднюю часть предплечья. Этап 4 Стоя перед зеркалом в полный рост, продолжить осмотр плечевой зоны, область локтей и всех поверхностей предплечий. Не забывать осмотреть подмышки. Этап 5 Далее надо сосредоточиться на шее, груди и туловище. Женщины должны поднимать грудь, чтобы осмотреть кожу под молочными железами. Этап 6 Стоя спиной к большому зеркалу, использовать ручное зеркало, чтобы осмотреть заднюю поверхность шеи, плеч, верхнюю часть спины и те части верхних конечностей, которые не удалось рассмотреть на предыдущих этапах. Этап 7 Используя оба зеркала, осмотреть нижнюю части спины, ягодиц и заднюю поверхность обеих ног. Этап 8 Осмотр проводится в положении сидя: каждую ногу по очереди установить на другой стул или кресло. Использовать ручное зеркало, для осмотра гениталий. Проверка передних и боковых поверхностей обеих ног, бедер и голеней, лодыжек, тыльных поверхностей стоп, кожи между пальцами и под ногтями. Тщательный осмотр подошв стоп и пяток.
Такое регулярное исследование кожных покровов позволит выявить патологические изменения на самых ранних этапах.
Развитие метастазов после удаления меланомы можно обнаружить после осмотра онколога и проведения специальных исследований (УЗИ, ПЭТ-КТ, МРТ). Вот почему после лечения меланомы крайне важным является регулярное наблюдение специалиста. При прогрессировании заболевания и появлении распространённых форм может возникнуть вопрос: сколько живут после удаления меланомы, осложнённой метастазами в другие органы? На сегодняшний день, с появлением новых прогрессивных методик, лечение метастатических форм меланомы позволяет значительно увеличить продолжительность и качество жизни.
Иммунотерапия метастатической меланомы с применением ингибиторов иммунных точек успешно используется при метастатической меланоме в случаях, когда опухоль не может быть удалена хирургическим способом.
Читайте также:


