Изжога после операции на кишечнике при онкологии
После операции в течение определенного времени требуется соблюдать специальную диету. После нескольких недель восстановления пациенты обычно могут перейти к обычному сбалансированному питанию. После крупной операции, особенно если полностью удалена толстая кишка, требуются некоторые меры предосторожности. В статье мы разберем питание после операции на кишечнике при онкологии и причины, по которым требуется придерживаться диеты.
Кишечник
- Почему необходимо соблюдать диету?
- Каким должно быть питание при онкологии кишечника?
- Диета при раке толстой кишки
- Диета при проведении операции и лечения: химиотерапии и облучения
Почему необходимо соблюдать диету?
Пищеварительная система начинается с ротовой полости, пищевода и желудка. Из желудка она продолжается в 12-перстной и тонкой кишке, за которой следует толстая кишка и, наконец, прямая. Во время транспортировки твердая пища и жидкость переваривается и всасывается в этих органах. Пища разбивается на мельчайшие частицы, из которых важные питательные вещества поглощаются кровью через слизистую оболочку кишечника. Непереваренные остатки устраняются из организма. Каждый отдел желудочно-кишечного тракта имеет специфические, иногда перекрывающиеся функции.
Пищеварительный тракт
Расщепление пищи происходит в желудке и тонком кишечнике. Большинство питательных веществ в этих частях уже всасывается в кровь, однако в толстой кишке тоже поглощаются другие питательные вещества и электролиты. В этом отделе живет множество бактерий, которые переваривают остатки пищи, после чего нужные организму попадают в кровь. Остальные пищевые компоненты, которые затем остаются в толстом кишечнике, выводятся из организма в виде стула.
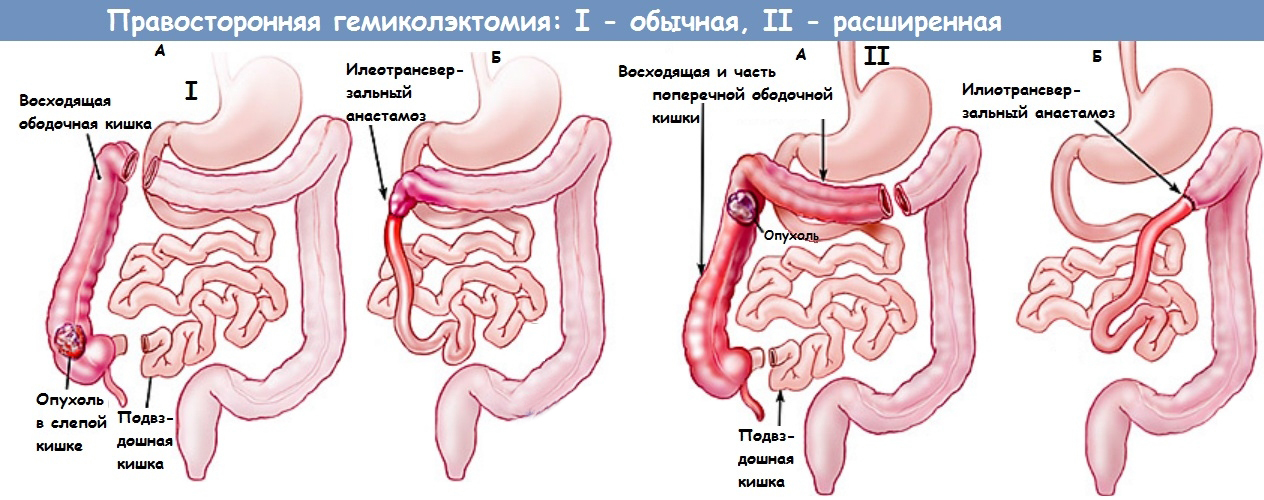
Хирургия толстой кишки выполняется по целому ряду причин, и ее объем сильно различается. Например, если обнаружена небольшая злокачественная опухоль (карцинома толстой кишки), хирург удалит несколько сантиметров от с новообразованием. Когда пациент оправится от процедуры, он не найдет разницы в отношении функции пищеварения и кишечника. Как правило, никаких изменений в диете не требуется в этом случае.
С другой стороны, большие части кишечника в некоторых случаях приходится удалять при различных заболеваниях, например, язвенном колите, болезни Крона или дивертикулите. После того как хирург удалит часть толстой кишки (резекция толстой кишки), он соединит два конца кишечника. В данном случае, скорее всего, тоже не понадобится коррекция диетического стола, и пациент сможет употреблять нормальную пищу.
Удаление всей толстой кишки (полная колэктомия) исцеляет язвенный колит и семейный полипоз (наследственное заболевание, которое приводит к появлению полипов в толстой кишке). Полипы – предшественники карциномы. После колэктомии конец нижней тонкой и подвздошной кишки сшивают с прямой кишкой.
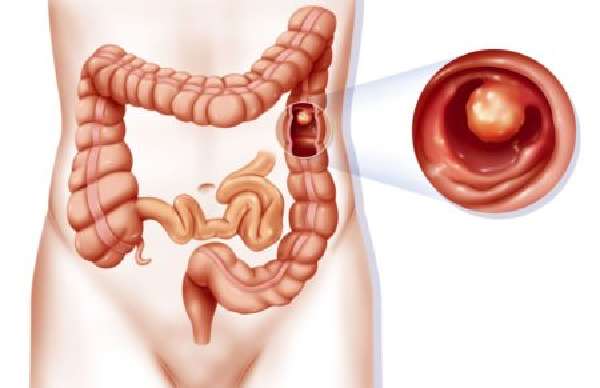
Полипы
В качестве альтернативы используется илеостомия. Она может быть временно применена, если позднее планируется собрать части кишечника в брюшной полости. Однако такой искусственный кишечный выход иногда остается надолго. В этом случае пациент должен обратить внимание на уход за кожей в области нового разреза кожи. Например, пряные продукты раздражают и тонкую кишку, и кожу вокруг стомы.
Диета после удаления толстой кишки или ее частей (ободочной или слепой, например) варьируется от пациента к пациенту в зависимости от типа операции и общего состояния здоровья. Многие возвращаются к почти нормальной диете через несколько недель или месяцев, но некоторым пациентам, возможно, придется менять диету в течение более длительного периода.
Основная цель диетической коррекции – снять нагрузку с желудочно-кишечного тракта. Однако она требуется не всегда, как отмечено выше.
Каким должно быть питание при онкологии кишечника?
Когда части или весь толстый кишечник длиной 1,5 метра удаляются, это приводит к изменениям в образовании экскрементов. Питание сразу после операции и в долгосрочной перспективе требует специальных мер.
В первые дни после операции жидкая пища используется для обеспечения того, чтобы шов в кишечнике не открывался. После операции пациент может принимать простую воду. Через несколько дней разрешается есть мягкую пищу: супы, кашу, пудинг и молочные продукты.
Через некоторое время пациент снова может принимать твердую пищу. Прием твердых пищевых продуктов начинается с легкого супа и хлеба. Рекомендуется постепенно увеличивать количество принимаемой пищи, чтобы избежать развития неблагоприятных последствий.
В течение первых 6-8 недель после операции пациент должен употреблять пищевые волокна (маленькое количество цельных зерен и только определенные вареные овощи, кроме бобовых), чтобы избежать боли, метеоризма и диареи.
Если лечение проходит хорошо, недоедание редко возникает, особенно при выполнении только частичной резекции кишечника. Но если возвращение прежнего меню вызывает различные нарушения при онкологии, можно периодически вводить внутривенные растворы, содержащие важные питательные вещества, такие как белки и жиры.
После операции пациент может ходить в туалет до 20 раз. Как правило, пациенты страдают от выраженной водянистой диареи. Поскольку организм теряет электролиты и воду с каловыми массами, в течение первых нескольких дней после операции на толстой кишке развивается дисбаланс электролитов и обезвоживание (дегидратация). Соотношения натрия, калия и магния в крови требуется проверять ежедневно, и восполнять электролиты инфузиями с физиологическим раствором. В любом случае диета при раке сигмовидной кишки до или после операции должна назначаться врачом.
Тяжелая стадия заболевания и операция меняет аппетит многих больных раком толстой кишки. Пациент в послеоперационный период теряет способность переваривать и переносить ранее привычные продукты питания. Орган должен восстановиться и приспособиться к новым условиям после операции, чтобы вновь нормально переваривать пищу.
Через два месяца большинство пациентов возвращается к прежней диете. Однако некоторые из них восстанавливаются долго.
После операции обычно требуется выждать некоторое время, чтобы кишечник заработал нормально. В течение этого периода большинство людей хуже переносит многие продукты, чем до болезни. Результатом становится недомогание, помимо проблем с пищеварением, таких как диарея, запор, чрезмерный метеоризм или громкие звуки в кишечнике.
Пациенты при раке кишечника чаще ходят в туалет и страдают от выраженной диареи, нежели здоровые люди. Пациенты с искусственным кишечником после операции на ЖКТ могут испытывать значительные проблемы с переносимостью пищи. В этом случае требуется корректировать рацион пациента в индивидуальном порядке.
Диета при проведении операции и лечения: химиотерапии и облучения
Некоторые продукты питания могут вызвать метеоризм, боль в животе и нарушения частоты дефекации у чувствительных пациентов. Больной должен самостоятельно скорректировать диету, чтобы предотвратить возникновение неприятных симптомов перед процедурами лечения.
Химиотерапия
Список продуктов, которые раздражают ЖКТ:
- Свежие фрукты и овощи, особенно капуста,
- Горох, фасоль, грибы, лук-порей, лук репчатый,
- Чеснок, молоко, газированные напитки.
Перечень продуктов, повышающих кислотность:
- Белый хлеб, картофель, рис, морковь, сыр,
- Какао, шоколад,
- Бананы, тертое яблоко, черника, изюм,
- Черный чай, красное вино.
Продукты, вызывающие диарею:
- Немытые фрукты и овощи, салаты, чернослив,
- Пиво, кофе,
- Квашеная капуста, цельные зерна, пряные специи.
Трудноусвояемые продукты, которые нельзя есть перед химиотерапией:
- Капуста,
- Мясо,
- Яйца,
- Спаржа,
- Рыба,
- Твердый сыр.
Перед проведением инвазивного вмешательства, химиотерапии или облучения рекомендуется отказаться от этих продуктов.
Онкология кишечника очень противная и довольно неприятная патология. Самое главное при выборе еды, обращать внимание на те продукты, которые смогут ускорить восстановительный процесс частично поврежденного органа после операции. Улучшить процесс обмена веществ. Усилить иммунитет и дать организму все необходимые вещества, белки, микроэлементы, углеводы, витамины.
Самое главное правило — это многоразовое питание при раке кишечника мелкими порциями. Теперь необходимо будет кушать 5, а то и 6 раз в сутки с разрывом в пару часов. Есть нужно только слегка теплую еду. Ни в коем случае не ешьте сильно горячую или пищу из холодильника, так как процесс пищеварения будет не полным.

Делайте упор на всю жидкую пищу каши с фруктами, овощные пюре-супы, зеленый чай и т.д. Старайтесь измельчать твердые продукты, пережевывая их до 15-20 раз за прием или перемалывать ее в блендере. Так процесс пищеварения будет проще, а каловые массы будут выходить быстрее. Особенно это важно при колеректальном раке кишечника, так как жидкая пища даст органу время на восстановление.
После хирургии нужно есть небольшое количество измельченной пищи не более 3 кг в сутки. Стенки органа после удаления новообразования или крупной части кишечника очень хрупкие и огромная масса пищи может принести вред. Кал должен выходить быстро и небольшими массами.
- Рацион
- Рак прямой кишки
- Рак ободочной, сигмовидной кишки
- Опухоль слепой кишки
- Имбирный суп с овощами
- Салат из спаржи и шпината
- После химиотерапии и облучения
Рацион
ПРИМЕЧАНИЕ! Диета при раке кишечника должна будет соблюдаться все время в течение жизни, особенно это необходимо после удаления (резекции) прямой кишки.
Продукты с полезными веществами, которые можно и нужно есть:
- Растительное, льняное, оливковое и любое другое масло холодного отжима.
- Овощи — помидоры, огурцы, морковь, красная фасоль, свекла, горох.
- Зелень — петрушка, редька, репа, лук, укроп, пастернак, чеснок, сельдерей, кориандр, шпинат.

- Редис, хрен.
- Печень говядины, яйца.
- Ягоды — клубника, малина, смородина, чернослив, ежевика, черника, голубика, облепиха, черная рядина, клюква, крыжовник, плоды боярышника.

- Фрукты — персики, апельсины, абрикосы, манго, мандарины, гранат, лимон, грейпфрут. В том числе и сухофрукты.
- Кисломолочка — домашний йогурт, кефир, творог.
- Мясо, курица, рыба — самое главное не есть сильно жиросодержащий белок.
- Мидии кальмары.

- Баклажан, красный перец.
- Брокколи, брюссельская, цветная, белокочанная капуста.
- Каши — гречневая, овсяная, пшеничная, отруби, грубый необработанный рис.
- Рис басмати, кукуруза, ячмень, гречиха, ростки пшеницы и сои, овес.
- Тыквенные и подсолнечные семечки.
- Орехи — лесные, кедровые, грецкие, миндаль, фисташки.
- Соя, фасоль, тофу.
- Мед, прополис.
- Нежирные бульоны.
- Добавки — мята, тимьян, базилик, розмарин, майоран.
- Грибы — китайские, японские, шампиньоны, вешенки, веселки, рейни, мейтаке, лисичка.
- 5-6 стаканов воды ежедневно.
Все продукты готовятся только на пару. Ни в коем случае не жарьте их на масле. Также можно из всей алкогольной продукции принимать только 50 гр в день — хорошего красного вина, так как в семечках винограда темного сорта содержится противораковые соединения. Питание при онкологии кишечника должно включать все микроэлементы, белки и углеводы под размер, вес и рост больного.
Количество: белков 30 %, углеводов 55%, жиров 15 %.
Запрещено
- Молоко и сливки.
- Алкоголь.
- Откажитесь от сигарет и курения, так как это пагубно влияет на желудок.
- Жаренная еда.
- Жирное мясо и рыба.
- Маринады, солени.
- Покупной пакетированный сок.
- Газированная сладкая и любая другая вода с газом.
- Мучное, сладкое, торты пирожные и т.д.
- Колбаса, копченое мясо, рыба.
- Белый хлеб, булочки.
- Крепкий чай.
- Молочный шоколад.
В первые недели 3 придется всю еду (даже мясо и рыбу после термообработки) тщательно перемалывать в блендере, чтобы не оставалось твердых кусков, особенно это касается овощей. Плюс, нужно очищать кожуру от фруктов и овощей.
Рак прямой кишки
Хорошо также подойдет при раке с метастазами в: предстательную железу, печень, мочевой пузырь, молочные железы, простату и т.д.
| Время | Прием пищи | Меню |
| 7:30 | До завтрака | 1 стакан чистой водички. |
| 8:30 | 1 завтрак | Свежевыжатый фруктовый или овощной сок. |
| 10:00 | 2 завтрак | Суп с перетертыми овощами. Или каша Геркулес на воде с перемолотыми фруктами. |
| 12:30 | Ланч | Овощной суп-пюре (можно картофельное пюре). Каша из гречки или риса с сухофруктами. |
| 13:40 | Обед | Овощное рагу, котлета на пару с одной капелькой оливкового масла. Салат из мелконатертой капуты и огурца. 1 с.л. лимонного сока. Зеленый чай. |
| 16:00 | 2 полдник | Салат из картофеля, свеклы, моркови (все мелко измельчить до каши). Яблочное пюре с 1 с.л. меда. |
| 18:00 | 1 ужин | Настаиваем чернослив и сушеные груши в кипятке на 15 минут. Берем творог и заливаем кефиром. После добавляем сухофрукты и в блендер. |
| За 2 часа до конца дня | 2 ужин | Стакан кефира или ромашковый чай с кусочками фруктов. |
СОВЕТ! При раке кишки 4 стадии, в меню при лечении можно включить настойку чаги, попробовать лечение содой и АСД фракция 2. Но только с разрешения доктора.
Рак ободочной, сигмовидной кишки
Располагается в толстой кишке. В обмене микроэлементами с организмом она ключевую роль не играет, но вытягивает из каловых масс остаточную влагу. Именно в этом месте кал превращается в более твердую массу. Главное избавиться от диареи, которая может мучить пациента.
ПРИМЕЧАНИЕ! При раке ободочной кишки и аденокарциноме толстого кишечника необходимо будет пить большое количество воды, как утром после того как проснулись, за пол часа до приема пищи и через час после трапезы. Так болевые симптомы в животе должны уйти.
| Время | Прием пищи | Меню |
| 7:30 | До завтрака | 1 стакан чистой водички. |
| 8:30 | 1 завтрак | Свежевыжатый морковный, капустный, свекольный сок или фруктовое пюре с одним галетным печеньем. |
| 10:00 | 2 завтрак | Овощной салатик с 1 большой ложечкой льняного масла, 1 чайной ложкой лимонного сока. Или тыквенная или кабачковая каша 1 небольшой ложкой меда. |
| 12:30 | Полдник | Морковь, яблоко и тыкву замешиваем в блендере с добавление одной ложечки меда. |
| 13:40 | Обед | Молодая говядина на пару с овощным супом. Салат: огурец, помидор, капуста. |
| 16:00 | 2 полдник | Печень, рожки мелко перемалываем. Ягодный густой кисель. |
| 18:00 | 1 ужин | Галеты: одна штучка, йогурт с творожком. |
| За 2 часа до конца дня | 2 ужин | Плотный кисель. |
Данная диета подойдет и при других заболеваниях ЖКТ.
Опухоль слепой кишки
Это одно из самых распространенных заболеваний и занимает 40 % всей онкологии кишечника. Самое главное выбирать свежие антираковые продукты, которые способствуют урегулировать щелочной баланс в кишечнике, а также обладают противоопухолевыми свойствами.
Запрещено
- Продукты с ГМО.
- Сладости.
- Крабовые палочки.
- Консервы и продукты с красителями и консервантами.
- Вплавленные сыры.
- Кофе.
Берем любое нежирное мясо варим его на пару, добавляем любое количество вареных овощей без кожуры и перемалываем в блендере. Утром вместо стакана выпиваем эликсир из корня аира:
- Мелко шинкуем сам корешок без верхней части.
- Заливаем пол литром воды.
- Ставим на ночь.
- Утром процеживаем и немного подогреваем жидкость.
- Пьем по стакану каждое утро за пол часа до еды.
Питание после операции на кишечник при любой стадии онкологии должно включать только жидкие блюда: овощные измельченные каши, пюре-супы с добавление овощей и специй, а также кисели и зеленый чай, с отварами ромашки и других трав. Перед употреблением всю еду полностью размельчаем до каши. Позже через некоторое время в рацион включаем белок, рыбу и нежирное мясо, творог, йогурты.
Имбирный суп с овощами

- Одну луковицу измельчить и положить в кастрюлю.
- Заливаем водой, ставим на огонь до кипения.
- Добавить по 500 грамм морковки и тыквы. Добавить 25 г имбиря. Все мелко измельчить.
- Варим 35 минут до полного размягчения овощей.
- Как только суп немного остынет, измельчаем его в блендере и едим.
Салат из спаржи и шпината
ПРИМЕЧАНИЕ! Такой салат подойдет только через 14-21 день после удаления опухоли, так как он довольно тяжелый для первого применения. Он поможет не появиться метастазам. Ешьте не большими кусками.
- Берем два лимона и выдавливаем сок.
- Оставшуюся мякоть кладем в 500 мл воды и ставим на медленный огонь на 10 минут.
- Добавляем к мякоти спаржу 8-10 побегов.
- Тушим 10 минут.
- Достаем спаржу и промываем под струей холодной водички.
- Берем 100 гр. подсолнечных или тыквенных семечек, добавляем в сок лимона. Капаем 1 с.л. соевого соуса. Оставляем это на 15 минут.
- Помытые листья шпината кладем в миску с соком.
После химиотерапии и облучения
Обычно в послеоперационном периоде, после дополнительного лечения больные страдают:
- Запоры, диарея, понос.
- Тошнота, рвота на воне интоксикации.
- Падение гемоглобина.
- Упадок иммунитета.
- Падок аппетита, отвращение к некоторой еде.
- Сильная потеря веса. Можно довести до кахексии.
- Субфебрильная температура.
Чтобы вернуть аппетит и быстро восстановиться следует больше употреблять:

- Орехи.
- Курага, чернослив, изюм.
- Клубника, земляника, голубика.
- Овощи, фрукты.
- Грибы.
- Говяжья печень.
- Баранина, кролик, с пахучими разрешенными травами.
- Отвары перетертых отварных овощей.
Сами блюда должны приятно пахнуть и быть свежими. Не стоит готовить много и на долго, и хранить салаты и супы в холодильнике — все должно быть свежим. Больше делайте упор на жидкую пищу. При правильном питании организм очень быстро восстановится.
С каждым годом в мире всё больше людей заболевает раком кишечника. Нередко после оперативного лечения, которое является радикальным, наблюдаются рецидивы опухолевого роста (у каждого 10 пациента). Возобновление злокачественного процесса связано со многими факторами, и врачи не всегда могут спрогнозировать данную ситуацию.
- Что такое рецидив рака?
- Причины развития рецидива рака кишечника
- Симптомы
- Виды рецидива
- Диагностика
- Лечение рецидива рака кишечника
- Прогноз
- Профилактика рецидива рака
Что такое рецидив рака?
Рецидивом называют возвращение болезни после радикального лечения и исчезновения её клинических проявлений. При раке толстого кишечника повторный очаг может возникнуть непосредственно в послеоперационной зоне (область анастомоза, прилежащие участки кишки), регионарных лимфатических узлах, отдалённых тканях и органах. Нередко местный рецидив сочетается с метастазами.
Причины развития рецидива рака кишечника
После операции рецидивы рака толстого кишечника чаще возникают у следующих категорий пациентов:
- перенёсших технически сложное хирургическое вмешательство, когда не произошло удаления новообразования в полном объёме, либо были нарушены стандарты отступа от края резекции;
- пациентов, у которых возникли осложнения во время операции или в раннем послеоперационном периоде — перфорация стенки кишки, нагноение, кровотечение и т. д.;
- при низкой дифференцировке и высокой агрессивности рака;
- пациентов молодого возраста;
- пациентов с отягощённым семейным онкоанамнезом (были случаи злокачественных новообразований пищеварительной системы у кровных родственников);
- пациентов, страдающих ожирением;
- при наличии иммунодефицита или другой серьёзной сопутствующей патологии.
Чаще бывают рецидивы при злокачественных опухолях сигмовидной и слепой кишки. Чтобы минимизировать риск возвращения болезни, проводят послеоперационную химиотерапию. Её современные схемы, по мнению многих врачей, снижают риск рецидивирования на 40%.

Симптомы
Как правило, клиническая картина рецидива будет повторять симптомы рака. Конкретное проявление болезни во многом будет зависеть от расположения самой опухоли и локализации метастазов (если они имеются). Часто ведущим признаком возврата колоректального рака будет боль в области анастомоза. При рецидиве в прямой кишке болезненные ощущения могут отдавать в нижнюю часть живота, промежность, наружные половые органы, нижние конечности и поясничный отдел позвоночника.
Кроме того, к характерным симптомам рака относятся:
- ощущение неполного опорожнения кишечника после акта дефекации;
- наличие в кале примесей крови и слизи (иногда гноя);
- нестабильность стула (запоры, диарея);
- повышенное газообразование в просвете кишечника;
- чувство дискомфорта в проекции анастомоза;
- видимая деформация живота и пальпируемая опухоль;
- астенический синдром.
Нередко при рецидивирующем раке толстого кишечника формируются свищевые ходы. При прорастании в мочевой пузырь, во время мочеиспускания будут выделяться воздух и кровь. Влагалищно-кишечные свищи проявляются болью в промежности, отхождением газов и каловых масс через влагалище.
При перитонеальном рецидиве или наличии метастатической опухоли, в печени часто развивается асцит. Могут появиться болезненные ощущения в правом подреберье и желтушность кожных покровов. Множественные метастазы рака в лёгких проявляются одышкой и кровохарканьем. При поражении головного мозга больного беспокоят головокружения, головные боли и неврологическая симптоматика.
Виды рецидива
После удаления опухоли не исключён риск возникновения:
- ранних рецидивов (менее 2 лет);
- промежуточных рецидивов (от 2 до 5 лет);
- отдалённых рецидивов (позднее пяти лет).
Чаще болезнь возвращается в первые два года (порядка 65% случаев). По месту возникновения рецидивирующего рака различают опухоли следующих локализаций:
- зоны межкишечного соединения;
- брыжейки;
- брюшины;
- забрюшинного пространства.
По данным зарубежных авторов, у пациентов с I стадией процесса рецидивы возникают от 0 до 13%, со II стадией — от 11 до 60%, с III стадией — от 32 до 88%.
Диагностика
Выявлять рецидив онколог начинает в момент опроса и осмотра пациента. В качестве скрининга используется анализ кала на наличие крови. При возникновении рака прямой кишки диагноз может быть подтвержден при помощи ректального исследования. При подозрении на рецидив вышележащих отделов кишечника используют эндоскопический метод диагностики — ректороманоскопию или колоноскопию.
В процессе исследования врач может визуально оценить наличие очага (очагов), его размеры, распространённость и характер роста. Обязательно берётся материал для гистологического подтверждения рецидива.
Для поиска отдалённых метастазов назначаются УЗИ или КТ органов брюшной полости, рентгенография позвоночника, КТ лёгких, МРТ головного мозга и другие методы. Для подтверждения наличия рака в лимфоузлах выполняют сонографию.
Лечение рецидива рака кишечника
Если диагностирован рецидив, врачебная тактика при онкологической патологии определяется количеством очагов и их локализацией. Операбельные местные опухоли подлежат повторному хирургическому удалению. При невозможности выполнить операцию и выраженном распространении рака методом выбора является химиолечение. Если злокачественный процесс ограничен областью малого таза, применяют лучевую терапию.

Нередко при рецидиве выполняются паллиативные хирургические вмешательства. При непроходимости кишечника выводят колостому. Межкишечные абсцессы вскрывают и дренируют. При единичных метастазах рака в печень и лёгкие иногда выполняют их радикальное иссечение. Чаще онкологи применяют комбинированное лечение рецидива.
Прогноз
Рецидив значительно ухудшает прогноз при колоректальном раке. Благоприятный исход бывает у 30-35% пациентов, при условии оказания квалифицированной помощи. Наиболее плохим прогностическим фактором является выявление метастазов в отдалённых органах. Поэтому так важно после операции по поводу рака строго выполнять предписания онколога и своевременно проходить контрольные обследования для исключения рецидивов.
Профилактика рецидива рака
Для снижения частоты рецидивов злокачественной патологии кишечника врачи рекомендуют придерживаться следующих правил:
- вести активный здоровый образ жизни;
- исключить вредные привычки, стрессы, канцерогенные факторы;
- ограничить употребление алкогольных напитков;
- придерживаться рационального, сбалансированного питания, с преобладанием растительной пищи;
- контролировать свой вес.
После радикального лечения рака заниматься профилактикой рецидивов нужно постоянно, регулярно посещая своего онколога для контроля и соблюдая все его рекомендации. В таком случае вероятность благоприятного исхода будет максимальной.


Наш эксперт – профессор кафедры пропедевтики внутренних болезней Первого МГМУ имени И. М. Сеченова, главный ученый секретарь Российской гастроэнтерологической ассоциации Александр Трухманов.
Конечно, не каждому, кто хоть раз испытал изжогу (а таких среди нас 40%), грозит рак. Но, по статистике, если она возникает чаще чем раз в неделю, по ночам, шанс получить злокачественное новообразование увеличивается в 10 раз.
Рак пищевода в статистике смертности стоит на девятом месте. И число пациентов постоянно увеличивается. Так, в 2011 году в России такой диагноз был поставлен 7400 человек. Из них 6800 умерли. В мире из 400 тысяч человек, у которых выявили рак в 2011 году, погибли 330 тысяч. Для сравнения – статистика по раку груди: из трех пациенток, которым ставят диагноз, выживают две, поскольку у онкологов есть возможность вылечить женщин.

Карциному пищевода лечить крайне сложно. Зато коварный недуг можно предупредить, ведь для перерождения клеток нужны десятки лет.
Когда виноваты обычаи
Половина всех случаев развития рака объясняется национальными традициями и особенностями питания, которые повреждают пищевод.
Именно потому так часто ставят такой диагноз в Средней Азии и на Дальнем Востоке. К факторам риска относятся:
- Недостаток микроэлементов в питьевой воде (например, дефицит селена).
- Пристрастие к жевательному табаку.
- Слишком горячая пища. Один из таких вредных напитков – национальный среднеазиатский чай, куда добавляют кусочки жира. Плавая на поверхности, они поднимают температуру жидкости выше 100 градусов. Огненная смесь буквально обжигает пищевод.
- Крепкий алкоголь.
Еще одна причина – несчастные случаи, когда человек получает химические ожоги. Чаще всего страдают совсем маленькие детишки, которые стараются попробовать все на вкус, в том числе и средства домашней химии.
Если клапан не закрыт
Вторую половину случаев вызывает гастроэзофагеальная рефлюксная болезнь, при которой содержимое желудка – кислота и пепсин – выбрасываются из него и попадают в пищевод, вызывая ожоги клеток.
| На заметку | |
|---|---|
| Чтобы избежать изжоги, важно не переедать. Наш желудок способен принять 500 мл пищи – при правильном перекусе, 1500 мл – при обильном застолье. Но, если не знать меры и растянуть его до 4 литров, это повысит давление в желудке и увеличит риск рефлюкса. | |
У здорового человека во время глотка расслабляется верхний пищеводный сфинктер, и еда продолжает движение по пищеводу.
Затем она попадает в желудок через нижний пищеводный сфинктер, после чего эластичный клапан закрывается. Теперь пища не должна попасть в пищевод обратно. Но, если у пациента есть дефект в барьере и нарушена моторика желудочно-кишечного тракта, путь по-прежнему остается открытым, и возникает изжога.
В этом случае надо обратиться к гастроэнтерологу. И тогда статистика – самая оптимистичная. Если больные вовремя обследованы, лишь у немногих из них разовьется предраковое состояние, а рак возникнет вообще в сотых долях процента. А если провести лечение предракового состояния или онкологии на ранней стадии, то через пять лет после операции выживают практически все пациенты.
- рН-метрия – измерение кислотности в желудке и пищеводе;
- манометрия – исследование, которое позволяет оценить сократительную активность пищевода;
Роковые ошибки
Тем не менее к врачу мы не спешим, занимаемся самолечением и очень часто при этом ошибаемся. Например, принимаем при изжоге препараты, которые тормозят двигательную функцию желудочно-кишечного тракта (ЖКТ), так называемые спазмолитики. Но они лишь снимают спазм и могут расслабить сфинктер. А ведь выброс содержимого желудка вызван тем, что сфинктер уже не работает, нужно, наоборот, стимулировать его сокращение. В этой ситуации грамотный доктор после обследования выпишет стимуляторы моторики желудочно-кишечного тракта – препараты-прокинетики.
Неправильно принимать при изжоге и ферментные препараты. Искусственные ферменты помогут перевариванию, но не восстановят двигательную функцию ЖКТ, а сделают еще более ленивыми его мышцы. Их нужно тренировать так же, как, занимаясь физкультурой, мы упражняем мышцы пресса, рук и ног. Чтобы это сделать, важно принимать пищу строго в одно и то же время. Так мы даем органам пищеварения регулярную нагрузку, поддерживаем не только двигательную, но и секреторную функцию желудочно-кишечного тракта.
Читайте также:

