Гемангиома удаление сухим льдом


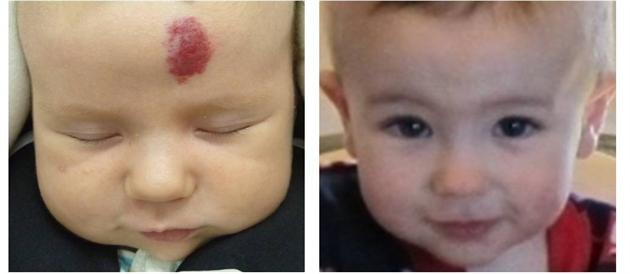
Мой печальный отзыв-предостережение о гемангиоме на личике дочки, или дорогие мамы, не позволяйте докторам прижигать гемангиомы жидким азотом! + Фото ДО, в период заживления и СПУСТЯ два месяца после прижигания, а также фото шрама на данный момент!
Беременность желанная, в целом беспроблемная, постоянное наблюдение в платной клинике у хорошего доктора, прием витаминов, отсутствие наследственной предрасположенности со стороны обоих родителей… Несмотря на, казалось бы, полное отсутствие факторов, у ребенка диагностирована младенческая гемангиома.
Гемангиома – это детская доброкачественная опухоль, развивающаяся из клеток сосудистой ткани, и представляющая собой объемное новообразование, состоящее из множества мельчайших сосудов (капилляров). Ребенок либо рождается с гемангиомой (в 30% случаев), либо она развивается в первые недели жизни.
Гемангиома довольно распространена и встречается у каждого десятого новорожденного. В три раза чаще появляется у девочек, чем у мальчиков. Наиболее часто поражаются области лица, шеи и волосистой части головы (до 80% всех гемангиом кожи).
В нашем случае гемангиома проявилась спустя 1 месяц после родов в виде мааааленькой красной точки на переносице.
Да, я просто тогда не знала, что гемангиомы бывают разные и выглядят совершенно по-разному.
В зависимости от строения различают:
Простая капиллярная гемангиома обычно имеет красный или сине-багровый цвет, располагается на поверхности, границы чётко очерчены, поражают кожу и несколько миллиметров подкожного жирового слоя, растет обычно в стороны.
Кавернозная гемангиома обычно расположена под кожей, представляет собой ограниченное узловатое образование, консистенция мягко-эластичная. Состоит из различных полостей – каверн, наполненных кровью. Выглядят кавернозные гемангиомы как опухолевые образования, сверху кожа обычного цвета, иногда синюшная. С ростом опухоли кожа становится сине-багрового цвета.
Комбинированная гемангиома – обычно это сочетание поверхностной и подкожной гемангиом (простая и кавернозная). Выявляется в зависимости от преобладания той или другой части сосудистой опухоли. Вид и консистенция, опять же, зависят от входящих в его состав тканей.
Большинство статей выводят фото наиболее распространенных гемангиом, т.е. простых капиллярных. К сожалению, по правилам сайта, не могу приложить фотографии для примера.
У нас же (как было выяснено уже намного позже) была кавернозная гемангиома.

Криодеструкция – это точечное и кратковременное воздействие криогена на патологические ткани, в результате которого они разрушаются. Криоген – это обобщающее название для замораживающих смесей. В случае криодеструкции это жидкий азот, который переходит в газообразное состояние уже при комнатной температуре. Только при -195,750С азот остается жидким, т.е. в том виде, которого требует процедура.
Я (дура такая!) успокоилась и уже на следующий день мы отправились к областным специалистам. Так как образование было на носу, наше направление к хирургу быстро забраковали и перенаправили к отоларингологу (ЛОРу). Грубый, немолодой, медлительный дядька одним глазом посмотрел на ребенка, пощупал пальцем гемангиому и сказал медсестре, чтобы та вела нас в процедурный кабинет. Я подумала, может там какое-то особое оборудование есть и доктор внимательно осмотрит образование и уже точно поставит диагноз. Ага, как бы не так! Ребенка уложили на кушетку, доктор приказал медсестре держать головку, мне - туловище, а сам опустил какую-то железную длинную палку с наконечником в огромный сосуд, из которого шел пар (ну или дым) и потом прижал ее на пару секунд к носу дочки. Стоит ли говорить, что малышка истошно и отчаянно кричала, а мое сердце обливалось кровью…
Он же сказал, что все заживет и от гемангиомы не останется и следа. Если вдруг не пройдет (что редко бывает по его словам), то нужно будет прижечь повторно.
Доктор дал рекомендации: обрабатывать ранку марганцовкой, не мочить, потом образуется корочка, ее не сдирать, она должна отпасть сама.
Я надеялась, что ранка заживет и все наши страдания закончатся. Да-а, как я заблуждалась! Ведь все только начиналось.
Повторно я записываться на прием и прижигание не захотела, стала активно искать информацию в Интернете. Нашла лучшего ЛОРа и повезла малышку на прием. Доктор сказал, что у нас КАВЕРНОЗНАЯ ГЕМАНГИОМА и никакого смысла в прижигании жидким азотом не было, так как азот воздействует на 2 мм кожи и все, а кавернозная гемангиома – это гемангиома, которая проросла в глубинные слои кожи и ей этот азот – что мертвому припарка.
Доктор отвел нас на консультацию к челюстно-лицевому хирургу. Это был молодой доктор, очень умный и рассудительный, как я потом поняла. Он подтвердил все слова ЛОРа и сказал, что о хирургическом вмешательстве не может быть и речи, все-таки это ЛИЦО ребенка, и шрам его не украсит точно… Тут доктор упомянул о медикаментозном лечении гемангиом сердечными препаратами – бета-блокаторами. У нас в области опыта подобного рода лечения нет, но оно успешно проводится в Москве.
Его слова для меня уже не стали открытием, накануне я перелопатила весь Интернет в поисках информации о методах лечения, и уже заранее решила для себя, что если хваленый в отзывах врач-отоларинголог посоветует вновь прижигание жидким азотом, я откажусь и повезу дочку на лечение таблетками в Москву.
Что ж о том, как нам удалось победить нашу гемангиому, я расскажу уже в другом отзыве. Но забегая вперед, скажу, что главный специалист по лечению младенческих гемангиом в Москве сказал, что в нашем случае прижигание жидким азотом (как впрочем и во многих других случаях) спровоцировало резкий рост гемангиомы, который повлек за собой заметную деформацию носика моей малышки. На момент поступления на лечение в Москву (ребенку было 5 месяцев), т.е. спустя 2 месяца после прижигания гемангиома выглядела так:


Я надеюсь мой отзыв будет полезен будущим и настоящим мамам. Я искренне желаю, чтобы эта неприятность обошла вашу семью стороной.
Но, исходя из моего опыта, гемангиома может возникнуть даже несмотря на полное отсутствие факторов, которые могут повлиять на ее образование.
Появлению гемангиомы может способствовать:
- Многоплодная беременность.При развитии в матке двух и более плодов вероятность рождения детей с гемангиомой повышена.
- Фетоплацентарная недостаточность.Характеризуется недостаточной доставкой кислорода (и других веществ) к плоду из-за нарушения структуры или функции плаценты.
- Травма во время родов.При прохождении ребенка через родовые пути ткани головки довольно сильно сжимаются, что нарушает нормальную циркуляцию крови в них. Длительные (или, наоборот, слишком быстрые) роды.
- Эклампсия.Данное состояние развивается во время беременности или родов и характеризуется выраженным подъемом артериального давления матери с возможной потерей сознания и судорогами, в результате чего нарушается доставка кислорода через плаценту к плоду.
- Курение во время беременности.При курении часть легких заполняется табачным дымом, в результате чего количество поступающего в организм кислорода уменьшается. Если материнский организм в состоянии относительно легко переносить такое состояние, то в организме плода гипоксия может вызвать усиленный рост капиллярной ткани и развитие гемангиомы.
- Интоксикация.Воздействие различных профессиональных вредностей, а также злоупотребление алкоголем во время беременности повышает риск рождения ребенка с гемангиомой.
- Возраст матери.Научно доказано, что роды после 40 лет сопряжены с повышенным риском наличия у плода различных аномалий развития, в том числе сосудистых новообразований.
- Недоношенность.Начиная с 20 – 24 неделей беременности в легких плода вырабатывается сурфактант – особое вещество, без которого невозможно легочное дыхание. Достаточное его количество накапливается только к 36 неделе беременности, поэтому процессы дыхания у недоношенных детей нарушены, что приводит к тканевой гипоксии.
А также:
- приём во время беременности медикаментов;
- различные гормональные сбои у будущей матери;
- перенесённые в первый триместр беременности инфекционные заболевания;
Единственное, на что я грешу, так это тот факт, что после второго УЗИ мне для профилактики кислородного голодания плода (несмотря на полное отсутствие каких-либо проблем по заключению УЗИ) был назначен курс таких препаратов, как Курантил и Актовегин, которые, как известно, оказывают влияние на сосуды. Поэтому настоятельно рекомендую всем беременным принимать препараты только в случае необходимости, но не для профилактики!
Прижигание жидким азотом я категорически не рекомендую. Единственная ситуация, когда этот метод можно попробовать – это простая капиллярная гемангиома маленького размера, расположенная на незаметном участке. Не на лице ни в коем случае и не на волосистой части головы (после образования рубца, на нем не растут волосы).
Итак, криодеструкция:
- неэффективна (в подавляющем большинстве случаев)
- болезненна для ребенка
- способствует разрастанию гемангиомы
- неприятный период заживления
- оставляет уродливые шрамы
И, пожалуйста, дорогие мамы, не совершайте моих ошибок - обращайте внимание на все маленькие красные точки на теле малыша и никогда СЛЕПО не доверяйте врачам.
Провести удаление гемангиомы можно эффективно различными способами современной медицины. Среди множества новообразований, возникающих на теле человека, наиболее часто можно столкнуться с гемангиомами. Нередко эта патология является врожденной и диагностируется у 10% из всех новорожденных, при этом по распространению девочки лидируют 3:1. Образование может возникнуть на волосистой части головы, а также на любом другом участке кожного покрова. Образование бывает плоским или возвышается над поверхностью кожи.
Обычно сосудистая опухоль выглядит как красное пятно либо несколько таких пятен. Форма, вид и размеры гемангиомы различаются, локализоваться она может на коже или на слизистых оболочках. При расположении опухоли в области лица, она является значительным косметическим дефектом, особенно если она большого размера. Самым распространенным методом лечения новообразования является лазеротерапия. Существуют другие радикальные способы лечения патологии, с которыми стоит внимательно ознакомиться. Диагностика и лечение заболевания проводятся у хирурга.
Опасны ли гемангиомы
Точные причины формирования сосудистых опухолей пока не изучены. Ученые склоняются к наследственности, а также негативному воздействию внешних факторов на развитие плода в период беременности. Такие опухоли относятся к доброкачественным, не склонным к малигнизации, но при стремительном развитии они могу оказывать воздействие на находящиеся рядом ткани и органы.
- капиллярные;
- кавернозные;
- смешанные;
- комбинированные.
Капиллярный тип – новообразование, состоящее из мелких капилляров, является самой безопасной и распространенной формой патологии. Часто такие опухоли самостоятельно исчезают у детей спустя 5 лет с момента появления на свет. Остальные виды могут стремительно развиваться, постоянно увеличиваясь в размерах.
Показания для удаления
Если гемангиома была диагностирована у ребенка, возможно консервативное лечение с использованием гормональных препаратов. Однако медикаментозная терапия не всегда эффективна, из-за чего наиболее распространенным способом лечения является хирургическое иссечение новообразований.

Показаниями к обязательному лечению образования являются следующие:
- большие размеры опухоли;
- значительное прорастание в мягкие ткани;
- воздействие гемангиомы на находящиеся рядом органы, вызывающее их дисфункцию;
- изъязвление, инфицирование.
Удалить гемангиому можно посредством традиционной операции, а также при помощи более современных методов, например, криодеструкции или склеротерапии.
Как удаляют гемангиому
В медицинской практике помимо традиционного оперативного вмешательства, убрать сосудистую опухоль можно более щадящими способами. Современная медицина позволяет провести терапию патологического новообразования за относительно короткое время, при этом не оставив на месте опухоли рубцов или других косметических дефектов. Наиболее распространенными малоинвазивными методами являются криодеструкция и лазеротерапия.
Перед началом терапии проводятся разные исследования – лабораторные, инструментальные и другие методы диагностики. Тактика проведения терапии в первую очередь определяется свойствами и локализацией гемангиомы. Лечение таких новообразований проводится полностью одинаково как для детей, так и для взрослых.
Нередко подобные образования могут исчезать самостоятельно спустя несколько лет после возникновения, из-за чего пациентам может быть назначено вместо лечения простое наблюдение. Немедленное лечение патологии назначается, только когда опухоль подвергается риску появления осложнений или представляет собой серьезный косметический изъян.
Обязательное удаление таких образований выполняется в таких ситуациях:
- гемангиома располагается вокруг глаза;
- патология вызывает дисфункцию находящихся рядом органов, например, потерю зрения;
- опухоль находится рядом с дыхательными путями (слизистая носоглотки, шея);
- пятно расположено на лице;
- на поверхности новообразования есть изъязвления;
- патологическое новообразование локализуется возле околоушных слюнных желез или в ушной раковине.

Иногда удаление опухоли необходимо выполнить в течение нескольких дней после подтверждения диагноза. Такие ситуации возникают обычно у маленьких детей, когда развитие гемангиомы угрожает жизни малыша.
Операцию по иссечению гемангиомы могут проводить под общим или под местным наркозом. Удаление опухоли скальпелем проводит хирург, предварительно выполнив разметку пораженной области кожи. Ткань опухоли иссекается вместе с находящимися вблизи здоровыми тканями. После удаления раневая поверхность обрабатывается антисептиком, доктор накладывает швы. Хирургический метод удаления противопоказан в случае, если у пациента выявляют острые инфекционные заболевания или в области патологии имеются повреждения кожи.
Так как гемангиомы склонны к рецидивам, после проведения операции некоторое время пациент остается под наблюдением специалиста. При повторном возникновении гемангиомы, доктора проводят лазеротерапию.
Методика лазерного удаления гемангиом – наиболее популярный и результативный метод терапии данных новообразований. Процесс удаления гемангиомы лазером у детей или взрослых проводится как с использованием обезболивающих препаратов, так и без них. Если процедура выполняется без наркоза, мощность луча лазера выставляется на минимум.
- высокий показатель эффективности;
- отсутствие побочных реакций;
- полная безопасность для организма;
- короткий период реабилитации;
- отсутствие рубцов и других косметических дефектов.
Даже если удаление проводится без анестезии, пациент не чувствует боли или сильного дискомфорта. В ходе процедуры может возникнуть незначительное покалывание в пораженной области. Под воздействием лазера патологические сосуды отмирают, а на месте гемангиомы не остается следов.
Этот метод подразумевает удаление новообразования посредством воздействия на него высокочастотного импульсивного электрического разряда. Во время проведения процедуры ткани новообразования нагреваются до высокой температуры, что приводит к разрушению клеток новообразования. После того как опухоль обугливается, организм сам начинает отторгать патологические ткани. Период реабилитации после электрокоагуляции занимает совсем немного времени.
Нередко удаление опухолей размером до двух сантиметров проводится с применением жидкого азота. Процесс удаления гемангиомы жидким азотом длиться несколько минут, в течение которых новообразование замораживается под температурой -195 градусов. После того, как будет выполнено удаление, пораженную область обрабатывают марганцовкой. Полное удаление патологии при помощи замораживания требует нескольких сеансов, между которыми необходимо делать перерывы в пару дней. Удаление азотом подходит для небольших опухолей.
Лечение с помощью метода склеротерапии используется для сосудистых новообразований больших размеров. Склерозирование может применяться, если новообразования локализуются в труднодоступных участках, к примеру, на слизистой полости рта или в ушной раковине. Процедура подразумевает введение в ткани опухоли спирта, который вызывает химический ожог и разрушение мелких сосудов. Действие препарата начинается через пару дней после введения. Весь курс лечения занимает около трех месяцев.
Небольшие гемангиомы у детей могут быть устранены при помощи хлористого кальция. Электрофорез всегда назначается в определенных дозах, с учетом плотности тока и продолжительности процедуры. Удаление патологических новообразований у детей требует около двадцати процедур, которые нужно проводить каждый день. Устранение сосудистых опухолей посредством лекарственного электрофореза позволяет избежать рубцов и других следов патологии, а также не вызывает побочных эффектов.
Одним из современных способов лечения патологических образований различных размеров, является их разрушение рентгеновскими лучами. Так как рентгеновские лучи могут приводить к побочным эффектам, доктора применяют этот метод лишь по строгим показаниям. Наиболее часто эта методика назначается для неоперабельных новообразований, когда другие методы лечения оказываются неэффективными.
Наиболее безопасным и достаточно эффективным способом лечения является компрессионная терапия. Этот способ лечения может применяться даже при развитии осложнений, лишь бы опухоль локализовалась на участке, где можно наложить повязку.
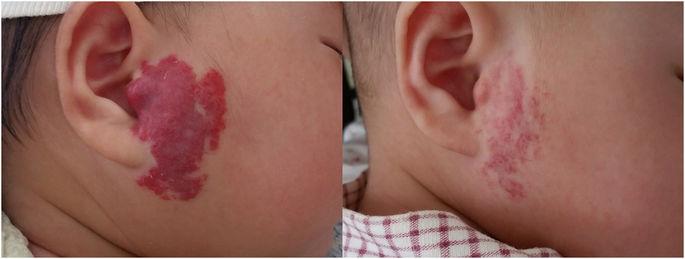
Суть лечения заключается в наложении компрессионных повязок, которые нужно носить некоторое время. Спустя два месяца новообразование значительно уменьшается в размере и может даже полностью исчезнуть. Помимо лекарственных компрессов есть и другие консервативные методы лечения, например, использование кортикостероидов или других специальных препаратов. Такая терапия применяется только после тщательного обследования.
Реабилитационный период
После диагностирования гемангиомы удаление образования может быть выполнено разными методами, однако чтобы ускорить процесс заживления и восстановления необходимо соблюдать все рекомендации лечащего врача. Если удаление проводилось посредством радиоволновой коагуляции, криодеструкции или склерозирования возможно образование небольшого шрама.
Если для терапии был выбран способ электрокоагуляции или лечение лазером, на месте опухоли образуется небольшая корочка, которая через некоторое время сама исчезает. Независимо от того, каким способом было выполнено удаление, процедуру обработки корочек проводят антисептическим средством до полного заживления.
Гемангиома — деформированная сосудистая ткань в виде опухоли. Криодеструкция гемангиом — это удаление доброкачественных опухолей из клеток сосудистых тканей с помощью жидкого азота.
В зависимости от клинических форм различают:
Не все гемангиомы подлежат удалению жидким азотом. Возможна криодеструкция капиллярных и звездчатых гемангиом, ангиокератом.
Какие есть показания для удаления гемангиом жидким азотом?
Криодеструкция гемангиом выполняется в следующих случаях:
- у пациента есть желание избавиться от новообразований в связи с наличием эстетического дискомфорта;
- рост новообразований;
- травмирование и кровоточивость гемангиом, риски воспаления;
- невозможность использования других методик удаления, местной анестезии (непереносимость анестетиков).
В каких случаях криодеструкция гемангиом не показана?
Противопоказаниями для удаления гемангиом азотом выступают:
- Непереносимость холода. Проявляется возникновением зудящих высыпаний на коже при попадании холодного воздуха, холодной воды, льда. Для исключения холодовой аллергии возможно выполнение пробы с кубиком льда.
- Подозрение на злокачественность новообразования, когда необходимо провести полноценное гистологическое исследование удаленных тканей.
- Наличие герпетических, аллергических и гнойничковых высыпаний на коже в зоне вмешательства.
- Острые инфекционные заболевания с лихорадкой.
- Декомпенсация сердечной деятельности и сахарного диабета.
Подготовка к процедуре удаления гемангиомы жидким азотом
Перед выполнением криодеструкции необходим первичный осмотр дерматолога для подтверждения диагноза, определения противопоказаний и объема вмешательства. Для уточнения диагноза в сомнительных случаях может быть использована дерматоскопия — аппаратное исследование новообразований кожи под 10-кратным увеличением со светодиодной подсветкой, так как гемангиомы имеют характерные дерматоскопические признаки. Дополнительные исследования назначаются редко, по особым показаниям (клинический анализ крови, исследование криоглобулинов крови и др.).
Как проходит процедура удаления гемангиом жидким азотом?
Выполнение процедуры криодеструкции возможно двумя способами: с помощью ватного тампона на деревянной палочке, смоченного в жидкий азот или через насадку криодеструктора, где жидкий азот подается на новообразование в виде аэрозоля. Температура испарения жидкого азота составляет -196°С. При охлаждении гемангиомы происходит замораживание жидкой части клеток новообразования, при последующем оттаивании ткани гемангиомы начинают постепенно разрушаться. Клинически это сопровождается первоначальным покраснением кожи вокруг гемангиомы. В первые сутки в большинстве случаев формируется пузырь, он постепенно ссыхается с образованием некротической корочки, которая в течение 2–4 недель отпадает вместе с разрушенной тканью новообразования. Заживление кожи происходит непосредственно под коркой. Криодеструкция длится не более 60 секунд, может быть использовано 2–3 сеанса замораживания. Время и кратность воздействия, площадь замораживания определяются специалистом индивидуально в зависимости от размеров и вида гемангиомы, ее локализации, восприимчивости пациента к холоду. Предварительное обезболивание возможно, но чаще не проводится, так как неприятные ощущения в виде жжения, болезненности и покалывания кратковременны и терпимы.
Какие преимущества метода криодеструкции гемангиом?
У удаления гемангиом азотом выделяют следующие преимущества:
- минимальное количество противопоказаний по сравнению с аппаратными методами удаления лазером, электротоком, радиоволной;
- возможно удаление без анестезии, что важно при непереносимости некоторыми пациентами местных анестетиков;
- отсутствие кровотечения и рисков инфицирования в процессе криодеструкции;
- при правильно проведенной методике рубец не формируется.
Недостаток метода — постепенное разрушение гемангиом, иногда требуется повторная криодеструкция. Пузырь в месте воздействия жидкого азота может лопнуть, тогда потребуется профилактика инфицирования ранки. При необходимости выполнения гистологического исследования данный метод неприемлем.
Какие рекомендации должен выполнять пациент после криодеструкции?
После удаления гемангиомы азотом важно:
- Не травмировать, не чесать, не тереть сформированный пузырь и корочку в месте воздействия жидкого азота.
- Исключить трение мочалкой, попадание воды на очаг.
- Соблюдать гигиену белья.
- Лейкопластырь лучше не использовать, чтобы не нарушать целостности кожи в очаге.
- При дискомфорте и болезненности в первый день после криодеструкции можно выпить 1 таблетку обезболивающего препарата (парацетамола, анальгина и др.).
При случайной травматизации пузыря необходимо обработать ранку антисептиками (раствором марганца, анилиновых красок, хлоргексидина и др.), которые были рекомендованы врачом.
Морфология гемангиом
Иногда на коже ребенка можно увидеть всякого рода пятнышки. Какими они бывают? Что с ними делать?
Наиболее часто встречаются мелкие пигментные темные пятна, в просторечии называемые родинками. Если они не проявляют склонности к росту и "ведут себя спокойно", не беспокоя ребенка, их и в народе, и в медицине трогать не принято.
Особое внимание родителей привлекают яркие красные пятна, зачастую выступающие над поверхностью кожи. Это гемангиомы. Если вы обнаружили такое образование на коже ребенка, его стоит показать детскому хирургу. Почему? Потому что это сосудистая опухоль, требующая наблюдения, и, при наличии склонности к росту – удаления. Столь серьезное к ней отношение связано с ее способностью к распространенному росту. В таких случаях может сформироваться серьезный косметический дефект и объем хирургического вмешательства будет существенно шире.
То же самое можно сказать о любых других образованиях на коже. Если они расположены в "неудобном" месте (пах, половые органы, веки, рядом со складками одежды) – лучше обратиться к хирургу. Доктор решит, что это за образование, и что с ним следует делать – оставить в покое, понаблюдать, или, быть может, удалить криохирургическим путем.
Криохирургически – значит при помощи низкой температуры. Обычно для этого применяется специальные приборы с жидким азотом. Сама процедура безболезненна, и лишь через некоторое время по ее окончании возможно легкая болезненность и отечность кожи. Но под наблюдением хирурга эти явления быстро проходят, и на коже обычно не остается грубых, как после обычной операции, рубцов.
Гемангиомы (ГА) - доброкачественные сосудистые образования.
Распространение ГА. происходит из-за образования новых сосудистых русел в тканях и усиленного кровотока по ним.
ГА развиваются за счет пролиферации сосудистого эндотелия, что подтверждается наличием митотически делящихся клеток опухоли.
У недоношенных детей ГА растут 2-3 раза быстрее, чем у доношенных, особенно это относится к обширным ГА сложной анатомической (критической) локализации.
- Врожденный характер заболевания - у 93% больных ГА наблюдаются при рождении ребенка.
- Опухолевая природа заболевания - высокая митотическая активность в клетках сосудистой опухоли.
- Доброкачественность патологического процесса.
- Клинически злокачественное течение ГА - возможность возникновения значительных функциональных и косметических нарушений при интенсивном росте сосудистой опухоли.
Распространенность
Составляют 50% среди прочих опухолей мягких тканей у детей. Среди заболеваний детского возраста составляют от 3% до 8% от всех новорожденных.
У девочек гемангиомы встречаются в 2-3 раза чаще, чем у мальчиков.
Клиника и диагностика гемангиом
В 90% наблюдений ГА обнаруживаются при рождении ребенка, а также в первые дни и месяцы жизни.
У недоношенных детей гемангиомы растут в 2-3 раза быстрее, поэтому им показано более ранее лечение.
Излюбленная локализация ГА - область головы и шеи.
Несмотря на свою доброкачественность, ГА обладают быстрым ростом. Разрастаясь, они разрушают окружающие ткани, что приводит к значительным косметическим дефектам. Наибольшей активностью роста обладают опухоли у детей первого полугодия жизни с преимущественной локализацией в области головы и шеи.
Рост и дальнейшее течение гемангиом, на сегодняшний день является непредсказуемым.
Расчет на спонтанную регрессию чаще оказывается несостоятельным, а потеря времени сказывается явно не в пользу больного.
Несмотря на возможность самоизлечения и остановку роста ГА с последующей инволюцией (у доношенных, преимущественно на закрытых участках тела), дальнейшее ее течение все же остается непредсказуемым.
- Простая гемангиома - находится на поверхности кожи, имеет красный ил сине-багровый цвет, располагаются поверхностно, четко отграничены, поражают кожу и несколько миллиметров подкожного жирового слоя, растут преимущественно в стороны. Поверхность ГА гладкая, реже неровная иногда выступающая над кожей.
При надавливании гемангиомы бледнеют, но затем снова восстанавливают свой цвет. - Кавернозная гемангиома - выглядит в виде опухолевидного образования, исходящего из подкожного жирового слоя, покрытого неизмененной или цианотичной на верхушке кожей. С ростом сосудистой опухоли кожа приобретает сине-багровый цвет.
При надавливании кавернозная гемангиома спадается и бледнеет (вследствие оттока крови), при плаче, крике и кашле ребенка - увеличивается и напрягается (эректильный симптом вследствие притока крови).
Обычно четко выявляется симптом температурной ассиметрии - ГА на ощупь горячее окружающих тканей. - Комбинированная гемангиома - представляет сочетание поверхностной и подкожной гемангиом (простой и кавернозной). Клинически проявляется преобладанием той или иной части сосудистой опухоли.
- Смешанная гемангиома - состоит из опухолевых клеток, исходящих из сосудов и других тканей (ангиофиброма, гемлимфангиома, ангионеврома и др.).
Внешний вид, цвет и консистенция определяется входящими в состав сосудистой опухоли тканями.
Задачи лечения
- Прекращение роста гемангиом (предотвращает дальнейшее разрушение сосудистой опухолью окружающих тканей).
- Ликвидация опухолевого процесса - положительный онкологический результат (ткани опухоли исчезают полностью, превращаясь в рубцовую ткань).
- Достижение наилучшего функционального и косметически выгодного результата.
Возможности криогенного метода лечения
- Бородавчатые разрастания
- Простые бородавки - плотные безболезненные возвышающиеся над кожей бугристые полушаровидные узелки серовато - белого цвета. Поверхность их шероховата, зернистая, иногда с сосочковыми разрастаниями. Размеры варьируют от 0,2 до 0,7 см, при слиянии могут образовываться большие конгломераты.
- Плоские бородавки - имеет гладкую поверхность, нечетко полигональные или округлые очертания, резкие границы, размером до 0,3 см. По цвету не отличаются от нормальной кожи, иногда имею желтоватосероватую окраску. Плоские бородавки локализуются на тыле кистей, предплечий, шее и лице.
- Подошвенные бородавки.
- Бородавчатый гиперкератоз кистей и стоп;
- Телеангиэктазии
- Пигментные невусы - лечению подвергают невусы размерами не более 5-7 см?. Перед криоаппликацией волосы над образованием выстригают.
- Гипертрофические и келоидные рубцы
- Кандиломы
- Капиллярные дисплазии - пороки развития периферических кровенностных сосудов. Отличительной особенность - отсутствие пролиферации капиллярных структур, инфильтрации окружающих тканей и синхронный рост, соответствующий росту тела ребенка.
- Врожденные телеангиэктазии кожи. Встречаются часто - от 5 %до 40% случаев ГА. Могут быть звездчатой формы, в виде круглых бляшек темно-красного цвета или ярко-красных очагов на коже лица, шеи, туловища и конечностей. Обычно появляются с рождения, самостоятельно не исчезают. Гистологически характеризуются однотипной эктазией капилляров в пределах эпидермиса и дермы, без пролиферации эндотелия и адвентициальных клеток. Характерной особенностью их является сопутствующие пороки развития придатков кожи типа аденомы Прингла или дистопии незрелых волосяных фолликулов, а также гиперпластические превращения эпидермиса.
- Боковые или латеральные сосудистые невусы. Представляют собой распространенное поражение капилляров кожи с характерной локализацией: занимают половину лица, боковые поверхности шеи, туловища и ноги на одной стороне. Обширные боковые невусы или невусы Унна всегда наблюдаются с рождения и не изменяются на протяжении всей жизни. Интенсивность окраски меняется при надавливании и от перемены температуры.
- Болезнь Ослера-Рандю - множественные наследственно обусловленные телеангиэктазии с геморрагиями характеризуются наличием "папул" Ослера на слизистых оболочках носа, рта, зева, ЖКТ и главным образом на кожных покровах. Главная клиническая особенность - постоянные геморрагии, что сближает в известной степени болезнь Ослера-Рандю с синдромом Казабаха-Меррита.
- Синдром Луи-Бар (телеангиэктазия + атаксия) У больных диагностируют характерное сочетание прогрессирующей мозжечковой атаксии со звездчатыми симметричными телеангиэктазиями на коже и конъюнктивах глаз. Синдром Горхема (гемангиоматозный остеолиз).
Методы лечения
Механизм действия
Основа гибели ткани - процесс кристаллизации воды, а так же дегидратация клеток, повышение концентрации электролитов и метаболитов до токсического уровня. "Критическая температура" гибели клеток - -10?С - -20?С, при этом происходит блокирование мелких и средних артериальных и венозных сосудов, в то время как тромбирование крупных сосудов при этом не наступает.
Важную роль в развитии крионекроза ткани играет скорость процесса замораживания и оттаивания, кратность криовоздействия.
По данным авторов (Ситковский Н.Б., Гераскин В.В., Шафранов В.В., Новак М.М 1986) различают 2 пути воздействия низкой температуры на ткани: первичное - прямое повреждение и вторичное - развитие асептического воспаления. Теоретической предпосылкой первичного повреждения ткани является вне- и внутриклеточная кристаллизация воды под влиянием низкой температуры. Связывание воды кристаллами льда во внеклеточной жидкости приводит к повышению концентрации всех электролитов, что сопровождается разрушением клеточных мембран. Затем в результате более высокого давления паров переохлажденной воды в клетках она выходит во внеклеточное пространство. При этом внутри клетки резко нарастает концентрация электролитов, что может привести к гибели клетки. Наступающее в результате обезвоживания "сморщивание" клетки способствует нарушению пространственных соотношений молекул, что также может вызвать гибель клетки.
Имеет значение и скорость замораживания. Состояние переохлаждения термодинамически неустойчиво и имеет 2 исхода: обезвоживание и внутриклеточное замерзание. Медленное охлаждение вызывает обезвоживание и внеклеточное образование льда. Быстрое охлаждение вызывает внутри- и внеклеточное замерзание. Определенное значение для гибели клетки имеет скорость отогревания. При медленном отогревании мелкие внутриклеточные кристаллы льда склоны расти и повреждать клетку посредством процессов, называемых рекристаллизацией или ростом зерен. При сверхбыстром отогревании кристаллы внутриклеточного льда тают прежде, чем успевают заметно вырасти, и клетки остаются неповрежденными.
Морфологические изменения, развивающиеся в результате криовоздействия, имеют следующую динамику. Полный некроз замороженной ткани развивается в промежутке от 4 до 24 ч после криовоздействия. Со 2-х суток начинает формироваться грануляционная ткань, состоящая из мезенхимальных клеток. Появляются капилляры и фибробласты, замещающие некротизированную ткань. К 7-му дню грануляционная ткань полностью выполняет зону погибшей ткани, а через 14-16 дней определяется сформированный нежный рубец.
Читайте также:
















