Эндоскопическая операция по удалению опухоли
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
диагностическая процедура, направленная на исследование пищевода, желудка и двенадцатиперстной кишки
Медицинское обследование внутренних органов с помощью эндоскопа
Гистологическое исследование помогает с высокой точностью определить наличие опасных клеток и новообразований
Гастроскопия – один из наиболее объективных и точных способов исследования слизистой оболочки желудка
Анализы на ЗППП – это комплекс лабораторных исследований, позволяющий выявить возбудителей заболеваний, передающихся половым путем
Гастроскопия (эзофагогастродуоденоскопия, ЭГДС) — это осмотр слизистой пищевода, желудка
Одним из самых современных методов борьбы как с доброкачественными, так и со злокачественными новообразованиями является эндоскопический метод, использование которого стало возможным благодаря развитию современных технологий в области медицины.
Эндоскопическое удаление опухоли любого рода имеет ряд основных преимуществ перед другими методами, которые широко применяются в медицинской практике: Практически полное отсутствие болезненных ощущений, что дает возможность использовать минимальное количество анестезирующих средств. Соответственно, данный метод является наиболее оптимальным для лиц, у которых существует опасность возникновения разного рода аллергических реакций на сильнодействующие препараты, являющиеся обезболивающими. В случае, если пациенту проведена такая операция, как эндоскопическое удаление опухоли, время нахождения его в стационаре для осуществления наблюдения за ним медицинского персонала весьма ограничено и занимает короткий промежуток времени.
Благодаря тому, что инструменты, используемые при эндоскопическом оперативном вмешательстве минимальны, разрезы, сквозь которые проводятся необходимые манипуляции, являются минимальными и практически не оставляют различных рубцовых образований и шрамов.
Весь процесс проводимых манипуляций осуществляется под постоянным контролем современного оборудования, что практически во всех случаях обеспечивает успешный исход операции. Однако, при большом количестве плюсов метод удаления различных образований эндоскопическим путем, имеет и некоторые минусы, к основным из которых относятся: Высокая стоимость. Благодаря тому, что эндоскопическое оборудование - одна из новейших разработок в области медицины и, соответственно, является дорогостоящим, цена на данные услуги достаточно велика. Однако, учитывая все плюсы этого вида оперативного вмешательства, в данном случае цена является показателем высочайшего уровня качества.
Ограниченное количество клиник и других медицинских учреждений, располагающих возможностью проведения эндоскопических операций. Данная ситуация возникла также благодаря высокой стоимости оборудования.
Эндоскопические манипуляции по удалению доброкачественных, либо злокачественных опухолей проводятся в несколько основных этапов: Осуществление обезболивания. В большинстве случаев применяется местная анестезия, что позволяет осуществить минимальное воздействие на организм пациента.Однако, в ряде некоторых особенных случаев возможно применение общего наркоза.
Далее на месте образования опухоли делается небольшой надрез. Обычно величина его составляет не более, чем несколько миллиметров, в зависимости от размера новообразования и его локализации. После этого в надрез вводятся тонкие полые трубки, на которых закреплены как источники освещения, так и соответствующие инструменты, применение которых необходимо в ходе той или иной операции. При помощи данного оборудования врач производит удаление необходимого участка измененной ткани. Данный процесс полностью проходит под осуществлением контроля современного высокотехнологичного оборудования, что позволяет минимизировать риск травматизации здоровых тканей и слизистой, а также практически во всех случаях обеспечить успешный исход операции. Далее на поврежденные в ходе процедуры удаления опухоли участки тканей накладываются, в случае необходимости, швы.
После проведения операции пациент остается под наблюдением медицинского персонала в течении необходимого количества времени. После выписки из медицинского учреждения пациентам рекомендуется на некоторое время ограничить выполнение тяжелых физических работ, так как данные действия могут привести к появлению осложнений различного характера. Также в ряде случаев необходим прием различных лекарственных препаратов, назначенных лечащим врачом. Для обеспечения успешного исхода в лечении как доброкачественных, так и злокачественных опухолей, любому пациенту рекомендуется принимать во внимание советы и рекомендации лечащего врача и неукоснительно соблюдать их.
Одним из информативных методов ранней диагностики и своевременного удаления доброкачественных эпителиальных и подслизистых образований стенки желудочно-кишечного тракта является гибковолоконная эндоскопия. Преимуществом этой процедуры перед традиционными хирургическими вмешательствами является малоинвазивность, отсутствие инвалидизации и сохранения полноценной функции органа (желудок, кишка, пищевод).
Сегодня эндоскопическое удаление образований толстой кишки или желудка, например полипов, является всемирным стандартом. Многочисленные научные и государственные программы по выявлению раннего рака и скрининга колоректального рака во многих странах (в Японии с 35 летнего возраста, в Европе с 55 летнего возраста) позволили сократить позднее выявление онкопатологии.
Эндоскопические малоинвазивное лечение новообразований толстой кишки и желудка проводится при нераспросранении в глубокие слои стенки. На сегодняшний день эндоскопическое удаление это 3 основных способа с различной вариацией и применением инструментария.
Эндоскопическая полипэктомия – это способ, когда основание образования заключается в металическое кольцо с подачей короткоимпульсного тока позволяющего отсечь образование в пределах здоровых тканей. Чаще всего эта методика применяется при чёткой визуализации границы со здоровой тканью и уверенностью оператора в безопасности.
Наличие образований которые эндоскопически или гистологически подтверждённые не содержат информации о злокачественном перерождении. Опасность представляет тот факт, что некоторые эпителиальные образования (полипы) склонны со временем озлокачествляться (в обиходе – переходить в рак). Образование и рост полипов проходит бессимптомно. Часто кровотечения (кровомазание) и слизевыделение указывают на развившийся процесс. Например опухоль с распадом или полип с изъязвлением. Современные клинические рекомендации предполагают проведение скрининга после 55 лет. При наличии онкоанамнеза у кровных родственников – планка скрининга смещается к 35 летнему возрасту.
Противопоказания к операции
Абсолютные противопоказания – применение антикоагулянтов и нарушение сердечной деятельности, таких как нестабильные нарушения ритма сердца и инфаркт миокарда в острой и подострой фазе. Поэтому очень важно соблюдать все предписания по подготовке к операции (своевременная отмена противосвертывающих препаратов для профилактики операционных и постоперационных кровотечений и комплексное кардиологическое обследование при наличии болезней сердца).
Подготовка к эндоскопической операции
Подготовка желудка и кишки к эндоскопической операции не отличается от подготовки к диагностическому исследованию желудка и кишки (см. раздел диагностика). Учитывая что операции часто проводят под общим наркозом требуется общее исследование и коррекция сопутствующей патологии (консультация терапевта или хирурга) на догоспитальном этапе для своевременной коррекции нарушений.
Амбулаторно или стационарно?
Все эндоскопические операции подразумевают истончение толщины стенки органа. Следовательно, при несоблюдении рекомендации или особенностей организма, иногда могут появиться отдалённые неблагоприятные последствия в виде отсроченных кровотечений (повышение АД), перфорации стенки органа или просто рефлекторных кратковременных болезненных ощущений. Поэтому пациентов оперированых в нашей клиники мы наблюдаем от 1 до 5 суток в зависимости от объёма выполненной операции.
Рекомендации в послеоперационном периоде
Независимо от объёма выполненной операции, будь то полип 3 мм или 3 см, пациенту категорически запрещаются:
Физические нагрузки в течение 14 дней
Перелёт в течение 7 дней.
Прием антикоагулянтов и антиагрегантов в течение 5 дней
Знание этих ограничений позволит распланировать свои события. Поэтому, запланировав в своей жизни эту Важную процедуру, Вы предотвращаете развитие онкологического заболевания в вашем организме. Управляте своей судьбой, дарите близким и себе счастливое будущее.

8 (495) 233 71 03 8(495)233-00-83

ул.Берзарина,12, м.Октябрьское поле, Москва
УДАЛЕНИЕ ПОЛИПОВ И ОПУХОЛЕЙ (хирургия без разреза)

ПАТОКА ЕКАТЕРИНА ЮРЬЕВНА эндоскопист, гастроэнтеролог-гепатолог, кандидат медицинских наук, зав. отделом эндоскопии и гастроэнтерологии (опыт работы с 1994 года) см полное резюме

КУЗНЕЦОВ КОНСТАНТИН ВАЛЕРЬЕВИЧ Эндоскопист-хирург, гастроэнтеролог, зав. отделом эндохирургии, член Европейской Ассоциации Гастроинтестинальной эндоскопии (опыт работы с 1995 года) см полное резюме

ХАРНАС СЕРГЕЙ САУЛОВИЧ Лапароскопический хирург, профессор, доктор медицинских наук, руководитель консультативного отдела хирургии и онкологии, опыт работы 37 лет, см полное резюме
ПОДРОБНЕЕ О ХИРУРГИИ БЕЗ РАЗРЕЗА СМ.БЛОК ВНИЗУ СТРАНИЦЫ

Князев Михаил Викторович врач-эндоскопист высшей квалификации, специалист по хирургической эндоскопии, доктор медицинских наук , см полное резюме
Мы обследуем и лечим пациентов с:
- болезнями пищевода ГЭРБ, рефлюксной болезнью, эзофагитами, пищеводом Барретта, ахалазией кардии и кардиоспазмом и др
- болезнями желудка и 12 перстной кишки: язвенной болезнью, эрозивными поражениями желудка и 12-ти перстной кишки, всеми видами гастритов, и др
- болезнями кишечника: СРК – синдром раздраженной кишки, полипами кишечника, диареей и запорами , язвенным колитом и болезнью Крона, целиакией , СИБР – синдромом избыточного бактериального роста в толстой кишке, дисбактериозами и др
- болезнями печени жировой болезнью печени (стеатозом, жировым гепатозом), верификацируем гепатиты вирусного,токсического и аутоиммунного генеза
- болезнями поджелудочной железы – панкреатитами,
- доброкачественными и злокачественными опухолями (см. здесь)
- болезнями желчного пузыря – дискинезиями желчевыводящих путей, полипозом желчного пузыря, желчнокаменной болезнью (ЖКБ)
Преимущества ГАСТРОЦЕНТРА
- Какие операции на органах желудочно-кишечного тракта можно выполнять через гибкий эндоскоп без разреза?
- Кто выполняет такие операции?
- Как готовиться к таким операциям?

Эндоскопическое удаление ранней опухоли в желудке, эндоскопическая резекция
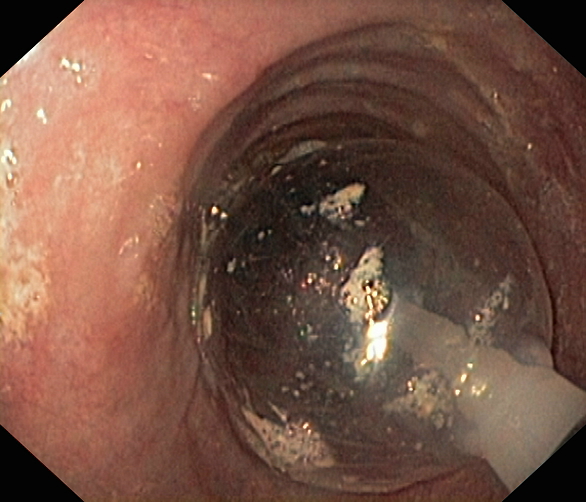
Дилятация (расширение) сужения пищевода
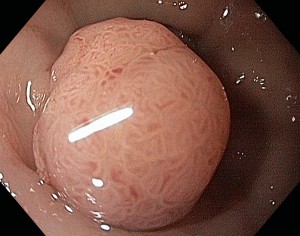
Полип толстой кишки.
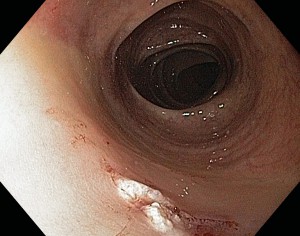
Полипэктомия полипа толстой кишки
- Ангиодисплазиях слизистых оболочки, сосудистые патологические разрастания, которые могут быть причинами кровотечений из верхних и нижних отделов желудочно-кишечного тракта и дыхательных путей.
- Баллонная дилятация, бужирование – расширение сужения просвета органа с помощью специальных инструментов
- Удаление инородного тела из просвета желудочно-кишечного тракта
- Остановка кровотечений при эрозивно-язвенных и других заболеваниях пищевода, желудка, 12-ти перстной и толстой кишки
- Установка внутрижелудочного баллона ( см эндоскопическая коррекция лишнего веса )
МЫ РАБОТАЕМ 7 ДНЕЙ В НЕДЕЛЮ. ПАРКОВКА- БЕСПЛАТНАЯ.
СМ.Подготовка к гастроскопии
СМ.Подготовка к колоноскопии, к гастроскопии и колоноскопии одновременно
СМ.Подготовка к бронхоскопии
СМ.Подготовка к установке внутрижелудочного баллона
СМ.Подготовка к извлечению внутрижелудочного баллона
Предотврати развитие у себя опухолей-
проверься сейчас
Chech-up, скрининг, профилактика
Медицинский эксперт статьи

Эндоскопическая полипэктомия. Первую эндоскопическую полипэктомию выполнили в 1969 г. Сунеко и Ашида - механическое срезание петлёй. Позже стали осуществлять электроэксцизию. Вначале полипэктомию выполняли только при одиночных полипах на ножке.
Полипэктомия бывает диагностической и лечебной. Диагностическая полипэктомия - установление диагноза после полного удаления полипа методом гистологического исследования.
Показания к диагностической полипэктомии.
- При всех одиночных полипах, если это возможно технически.
- При полипозе - удаление 2-3 полипов с наибольшими размерами и изменённой поверхностью.
Показания к лечебной полипэктомии.
Показана при всех одиночных или множественных полипах, если размеры опухоли больше 5 мм (меньше 5 мм - формирующийся полип) и если полипэктомию возможно выполнить без риска вызвать тяжёлые осложнения
Противопоказания к полипэктомии.
Кроме общих противопоказаний к выполнению эндоскопии противопоказанием к полипэктомии являются нарушения свёртывающей системы крови.
- Эксцизия (отсечение). Применяется редко, т.к. имеется риск кровотечения. Применяется для удаления небольших образований, когда нужно знать их гистологическую структуру.
- Электроэксцизия - основной метод удаления полипов. На основание полипа набрасывают петлю и затягивают её до изменения цвета полипа - тромбируются сосуды, пережатые петлёй. Через 2-3 мин, затягивая петлю, включают коагулятор. С позиций радикальности необходимо, чтобы в петлю было захвачено основание новообразования с прилегающей слизистой оболочкой. При таком расположении петли за счёт распространения зоны коагуляционного некроза в сторону слизистой оболочки происходит полное уничтожение основания полипа и прилегающих к нему слизистой оболочки и даже подслизистого слоя. Однако подобная методика небезопасна, т.к. реальна угроза перфорации стенки органа. Пересечение ножки полипа следует начинать короткими импульсами (2-3 с) при небольшой силе диатермического тока для достижения коагулирующего эффекта. Чем длительнее коагуляция и шире ножка полипа, тем глубже и больше площадь дефекта слизистой оболочки. Удалять полип следует медленно. По мере коагуляции сосудов, питающих полип, он изменяет свою окраску - становится багровым, синюшным и наконец чёрным. Если петля затягивается быстро, полип отторгается до полной коагуляции сосудов и возникает кровотечение.
- Электрокоагуляция. Показана, во-первых, при наличии мелких новообразований с основанием шириной до 5 мм и высотой 2-3 мм, которые чаще всего невозможно удалить с помощью петли. Во-вторых, метод электрокоагуляции можно применять при неполноте петельной электроэксцизии. В-третьих, этот метод можно широко использовать для устранения кровотечений, возникающих при петельной электроэксцизии новообразований. Методика заключается в подведении электротермозонда к верхушке новообразования, после чего включают ток. Возникает зона некроза, которая постепенно распространяется на всё новообразование, а также на окружающую слизистую оболочку на расстояние 1-2 мм от основания. Перед проведением электрокоагуляции необходимо проводить биопсию, чтобы была известна морфологическая структура новообразования.
- Фотокоагуляция.
- Медикаментозная полипэктомия. В основание полипа вводят 96-градусный спирт, 1-2% уксусную кислоту и др.
Техника полипэктомии определяется видом полипа. Ямада (Yamada) предложил классификацию полипов, которая позволяет избрать наиболее целесообразный технический приём для удаления полипа той или иной разновидности. Согласно этой классификации различают четыре основных типа полипов:
- Полип I типа - представляет собой образование в виде бляшки, располагающейся на слизистой оболочке желудка.
- Полип II типа - имеет вид полусферы. Консистенция его мягкая. Ножка отсутствует, однако при надавливании биопсийными щипцами образование умеренно смещается.
- Полип III типа - круглой или овальной формы, располагается на широком основании (широкой ножке). Такие полипы иногда достигают больших размеров.
- Полип IV типа - имеет длинную ножку (иногда несколько сантиметров), легко смещается в различных направлениях.
При полипах III и IV типов предпочтительна полипэктомия при помощи петли. Такие полипы коагулируют независимо от толщины ножки и величины полипа. В тех случаях, когда диаметр ножки не превышает 4-5 мм, отсечение полипа петлёй можно выполнять и без электрокоагуляции.
Удалить полипы I и II типов нелегко из-за сложности набрасывания петли и затягивания её у основания. Чтобы осуществить этот этап операции, приходится прибегать к различным приёмам: изменять величину петли, угол её выхода из прибора, способ набрасывания. При использовании двухканальных эндоскопов прицельно расположить петлю на полипе значительно легче. Биопсийные щипцы проводят в раскрытую петлю, захватывают верхушку полипа и приподнимают его. Затем петлю по щипцам, как по направителю, опускают прицельно на полип и затягивают. При неудачных попытках захватить в петлю небольшую ножку полипа её можно создать искусственно путём инъекции под основание полипа 5-20 мл петлёй через двухканальный 0,25% раствора новокаина.
Важно отметить, что при затягивании петли и коагуляции к области среза подтягиваются подлежащие и окружающие ткани, которые создают возвышение (ложную ножку) с дефектом в центре. Это возвышение может быть неправильно расценено как результат неполного удаления новообразования и послужить поводом к повторной операции, которая может осложниться перфорацией органа.
Крупные полипы (более 1,5 см) можно удалять по частям: путём нескольких захватов петлевым электродом иссекают основную часть полипа, а затем - его основание. При этом способе удается получить струп, площадь которого не превышает площадь основания полипа. Удаление полипа по частям гарантирует от захвата всей толщи стенки органа, особенно толстой. Эту методику можно применять при ворсинчатых опухолях и полипах, имеющих короткую (менее 1 см) и толстую (более 1 см) ножку, в которой проходят крупные сосуды. Электроэксцизия по частям позволяет добиться хорошего гемостаза.
При полипах больших размеров применяется также двухмоментная поли-пэктомия. У основания полипа затягивают петлю и включают ток, развивается демаркация и образуется ножка, через 3-4 дня отсекают полип.
Двухэтапная полипэктомия используется также при множественных полипах. При благополучном течении операции и хорошем состоянии больных можно стремиться к одномоментному отсечению и извлечению всех полипов (до 7-10). Но если больные плохо переносят введение эндоскопа, то можно удалить 3-5 полипов, а через 2-3 дня повторить операцию.
Извлечение полипа. Извлечение одиночного полипа обязательно. При полипозе надёжным является извлечение каждого отсечённого полипа, однако для больных неприятны и небезразличны неоднократные введения и выведения эндоскопа. Можно использовать собирание полипов в корзину, но вполне достаточно извлечь полип с наибольшими морфологическими изменениями. Извлечение отсечённых полипов можно производить различными способами: аспирацией (присасывание полипа к торцу эндоскопа), захватыванием их биопсийными щипцами, диатермической петлей и специальными инструментами (трезубец, четырёхзубец, корзина). Способ извлечения зависит от вида эндоскопа и набора соответствующих инструментов. Для подавления перистальтических движений стенки желудка и пищевода, препятствующих удалению препарата, можно использовать глюкагон.
После полипэктомии контрольное исследование проводят через 1 неделю, если нет эпителизации - ещё через неделю. Эпителизация наступает через 1- 3 недели. В течение 3 лет наблюдают больного 1 раз в 6 мес. Затем 1 раз в год в течение всей жизни.
- Кровотечение - до 5% случаев. Причинами кровотечений являются нарушения методики электроэксцизии новообразований (обрыв или механическое срезание полипа, недостаточная коагуляция, превалирование режущего момента и быстрое резание), образование глубоких и обширных дефектов слизистой оболочки. Для уменьшения вероятности возникновения после полипэктомии кровотечения в ножку крупных полипов перед их резекцией вводят раствор адреналина в разведении 1:10000.
- Перфорация - редкое, но грозное осложнение, для устранения которого требуется хирургическое лечение. Причинами перфораций могут быть длительная коагуляция, применение тока большой мощности и силы, широкая ножка новообразования, нарушение методики операции (давление на стенку органа, отрыв новообразования). Вероятность возникновения перфорации увеличивается с повышением давления на стенку и уменьшается при введении под основание полипа 1-2 мл 0,9% раствора хлорида натрия или других растворов.
- Ожоги и некроз слизистой оболочки вне зоны полипов - в 0,3-1,3% случаев. Возникают в тех случаях, когда стенок органа касаются верхушка полипа, петля и неизолированная металлическая часть эндоскопа или у основания полипа имеется жидкость. При этом электрический ток может распространяться не только на основание полипа, но и на стенки органа. Для профилактики этого осложнения необходимо осуществлять визуальный контроль за ходом операции и следить за тем, чтобы в просвете органа не было содержимого.
- Длительно незаживающие дефекты слизистой. В 95-99% эпителизация коагуляционных дефектов наступает в течение 4 недель.
- Рецидивы болезни. Частота рецидивов болезни и появления новых полипов в желудке составляет 1,5-9,4%. При не полностью удалённом полипе его остатки могут быть иссечены во время контрольного эндоскопического исследования в ближайшем послеоперационном периоде. Рецидивы на месте удалённых полипов связаны с нарушениями техники выполненной, а появление новых полипов в отдалённый период является характерной чертой полипоза как болезни.
Эндоскопическое удаление подслизистых новообразований. Эндоскопическое удаление подслизистых опухолей выполняют с диагностическими и лечебными целями. Показания к операции определяются возможностью её технического осуществления и безопасностью, а также перспективой извлечения.
Без риска серьезных осложнений операция технически выполнима при экзофитном, опасна - при интрамуральном и невозможна - при эндофитном росте опухолей.
Противопоказаниями к эндоскопическому лечению являются:
- опухоли больших размеров (8-10 см), которые опасно удалять из-за возможности развития осложнений и трудно рассекать на части для извлечения;
- эндофитно растущие опухоли любого размера;
- озлокачествлённые опухоли с инфильтрацией окружающих тканей.
Существуют два вида эндоскопических операций удаления подслизистых опухолей, принципиально отличающихся друг от друга по технике и сложности оперативных приёмов.
Первый вид - эндоскопическая электроэксцизия диатермической петлёй по типу обычной эндоскопической полипэктомии. Эту операцию выполняют при небольших (до 2 см) новообразованиях, которые на основании визуальных данных расценивают как полипы. Лишь гистологическое исследование позволяет установить неэпителиальный характер удалённой опухоли.
При эндоскопической электроэксцизии в петлю захватывают не только саму опухоль, но и окружающие её ткани. При затягивании петли опухоль выдавливается из своего ложа и перемещается вверх в петлю.
Второй вид операции - эндоскопическое иссечение (вылущивание) опухоли из окружающих тканей с предварительным рассечением покрывающей её слизистой оболочки. Выполняется в несколько этапов:
- гидравлическое выделение опухоли из окружающих тканей;
- рассечение слизистой оболочки, покрывающей опухоль;
- иссечение опухоли из окружающих тканей;
- извлечение опухоли.
- На верхушке опухоли в подслизистый слой с помощью иглы вводят до 5-10 мл 0,25% раствора новокаина с 1 мл 0,1% раствора адреналина. Таким образом производят гидравлическую препаровку опухоли, которая облегчает её иссечение и предотвращает кровотечение из ложа.
- Диатермическим электроножом рассекают верхушку новообразования. Длина разреза должна соответствовать диаметру опухоли. По мере рассечения опухоль пролабирует в разрез в связи с растяжением стенок органа введенным воздухом.
- Дальнейшие действия зависят от глубины расположения опухоли, формы её роста, характера взаимоотношений с окружающими тканями. Главным условием, определяющим успех операции, является подвижность опухоли. Для определения её подвижности необходимо взять опухоль щипцами и энергично пошевелить. Если сращений нет и расположение опухоли поверхностное, то после разреза слизистой оболочки она значительно выступает в просвет желудка и её необходимо отделить лишь у основания.
При использовании одноканального фиброэндоскопа это легче осуществить с помощью диатермической петли, которую накидывают на основание опухоли и постепенно затягивают. Если опухоль свободно вылущивается, то завершить операцию можно без использования диатермического тока. Если при затягивании ощущается препятствие, то периодическими короткими (до 1 с), импульсами тока производят электроэксцизию опухоли. При этом её обязательно подтягивают вверх к концу эндоскопа.
При применении двухканального фиброэндоскопа щипцами-держателями захватывают верхушку опухоли и подтягивают кверху. Обнажающиеся тяжи между опухолью и её ложем рассекают диатермическим ножом или ножницами, проведенными по второму каналу. При наличии сращений и глубоко расположенную опухоль можно удалять только двухканальным эндоскопом и лучше отказаться от операции при его отсутствии.
- Опухоли извлекают одним из известных способов (специальными щипцами, корзиной). При этом имеет значение размер опухоли. Опухоли более 3 см в диаметре извлекать опасно, так как можно повредить пищевод, поэтому их нужно рассекать и извлекать по частям. Ведение послеоперационного периода такое же, как при эндоскопической полипэктомии.
Риск развития осложнений (перфораций и кровотечений) при эндоскопическом иссечении подслизистых опухолей значительно выше, чем при обычной полипэктомии. В связи с этим особое место должны занимать мероприятия по их профилактике: правильный отбор больных для операций, определение глубины расположения опухоли, наличие специального инструментария, тщательное соблюдение методики операции.

[1], [2], [3], [4], [5], [6], [7], [8]

Заболеваемость раком желудка не снижается, причём неуклонно, ежегодно больных раком желудка в России становится на 33 тысячи больше, а проживут год чуть более половины. Больные с метастазами — четвёртая стадия, что бы ни делалось в медицине, по-прежнему, как и двадцать лет назад в структуре рака желудка занимают 41,2% от всех. Но отрадно, что доля I–II стадии медленно, но подрастает, составив суммарно 29,6%, и уже перекрыли III стадию — 25,8%.
При раннем раке желудка метастазы в ближайших к желудку лимфатических узлах находят в 10–15%, если опухолевые клетки не вышли за пределы слизистой, то поражение лимфоузлов выявляется у трёх из сотни оперированных. Видимое только под микроскопом распространение опухолевых клеток из слизистой в подслизистый слой, приводит к семикратному увеличению процента поражённых раковыми клетками лимфатических узлов.

Где развивается рак желудка?
Рак развивается в эпителии слизистой оболочки желудка. Толщина всей слизистой оболочки от полутора до двух миллиметров, и это вместе эпителий, лежащая под ним собственная пластинка, пронизанная сосудиками, и мышечная пластинка из трёх рядов гладкомышечных клеток. Вот и вся слизистая, под которой находится подслизистый слой.
Что же такое ранний рак желудка?
Это маленькая опухоль, которую можно увидеть. Когда рак локализуется только в эпителии слизистой, не просочился через пластинки — без инвазии, и вообще ещё даже не имеет собственной сосудистой сети, это 0 стадия рака, которая раньше обозначалась как рак in situ.
Стадия I считается ранним раком желудка, который делится на два варианта: стадия Т1а — опухоль занимает только слизистую оболочку, стадия Т1b — опухоль просочилась в подслизистый слой. Это уже рак видимый глазом, он может быть поверхностным или плоским, но не должен быть более 2 см в диаметре, и, конечно же, не вовлекать в раковый процесс ничего кроме слизистой с подлежащим слоем.
Ранний рак обнаруживают, как правило, плановом профилактическом осмотре. Так делают в Японии, жители которой весьма подвержены раку желудка. В России, к примеру, при диспансерном наблюдении или по поводу обострения у язвенника или у пациента с хроническим анацидным гастритом во время эндоскопии выявляется новообразование или берётся биопсия из давней язвы, а там уже рак. Внедряемая Минздравом система диспансеризации населения предусматривает расширенное обследование некоторых категорий населения, но пока проблема скрининга рака желудка остаётся глубоко личной.
Обязательные обследования при раннем раке
Для чего выделяется такая форма как ранний рак? Преимущественно для минимизации лечения, чтобы выполнить сохраняющую орган, оптимальную операцию. С тех пор, как научились оперировать желудок, человечество познакомилось и с весьма тягостными болезнями оперированного желудка, возникающими из-за значительного уменьшения объёма органа и слишком быстрого прохождения пищи по нему. И проблему значительных анатомо-физиологических нарушений не ликвидируешь, принимая пищу малыми порциями.
Не подготовленная из-за недостаточной обработки желудочным соком пища попадает в тонкую кишку, где вызывает огромный биохимический сбой с выбросом биологически активных веществ, стремительным всасыванием углеводов и избыточной выработкой инсулина. Страдания больных с маленьким желудком тягостны и пожизненны. Поэтому хирурги-онкологи готовы бороться буквально за каждый миллиметр, сохраняя желудок, чтобы в дальнейшем пациент не мучился демпинг-синдромом или пептическими язвами оставшейся культи желудка.

При гарантии действительной локальности опухолевого процесса возможно вмешательство небольшого объёма, и прежде всего, это эндоскопическая операция. Только детальное и всестороннее обследование позволяет гарантировать минимальность опухолевого поражения для возможного выбора эндоскопического вмешательства. Поэтому при планировании эндоскопического лечения выполняется эндосонография — совмещённая с УЗИ эндоскопия желудка. С одной стороны эндоскопом исследуется слизистая желудка, с другой — ультразвуком удаётся изучить всю толщину стенки желудка вокруг опухоли, можно увидеть лимфатические узлы и вовлечение других тканей конкретно в проекции патологического очага. Выполняется биопсия из всех подозрительных на неблагополучие мест.
Дополнительно проводится хромоэндоскопия — обработка слизистой желудка специальным красящим веществом, позволяющим лучше видеть патологию. А современная специальная эндоскопическая оптика делает возможной практически микроскопию участка, планируемого на удаление. Ну и сегодня невозможно обойтись без компьютерной томографии брюшной полости, способной рассмотреть самые укромные уголки организма.
Какие больные могут претендовать на эндоскопическое лечение
Во-первых, существует два варианта эндоскопической резекции: это только удаление слизистой и удаление одним блоком слизистой и подслизистой. Второй вариант используется при вовлечении в процесс подслизистого слоя и при опухоли большего размера у пациентов с высоким риском хирургического вмешательства, что следует понимать как наличие у больного тяжёлых сопутствующих заболеваний, ограничивающих возможности оперативного лечения и наркоза. Но соблюдается главное условие — эндоскопическая операция проводится при раке I стадии, без изъязвлений.
Во-вторых, в отборочные критерии, позволяющие не просто попасть на это весьма привлекательное по минимальности операционной травмы, лечение, но и получить надежду на долгую и здоровую жизнь, внесена степень злокачественности опухоли желудка. Степень злокачественности определяется дифференцировкой клеток. Чем меньше клетки опухоли похожи на нормальные клетки эпителия, тем агрессивнее рак. Подпадают под критерии отбора на органосохраняющую операцию высокодифференцированные и умеренно дифференцированные опухоли. Естественно, что метастазы в лимфатические узлы являются противопоказанием.
Когда ранний рак желудка не подходит для эндоскопического лечения, то есть либо большая протяжённость поражения, либо слишком глубокое проникновение в подслизистый слой, либо высокая степень злокачественности, а то и всё сразу, выполняется стандартная операция. Правда, удаляются только самые близкие к желудку лимфатические узлы. Кстати, результаты лапароскопических операций обнадёживают не меньше традиционных вмешательств через брюшную стенку.
Как и всякая операция, даже такое небольшое вмешательство не свободно от осложнений. Поскольку операция ограничена слизистой оболочкой, то могут быть кровотечения и перфорация, то есть прободение — сквозной дефект стенки, открывающийся в брюшную полость. Как правило, осложнения ликвидируют при эндоскопии, а после назначают лекарственную терапию как при обострении язвенной болезни желудка.
Наша команда врачей, проводящих эндоскопические вмешательства
Эндоскопическая хирургия в лечении онкологических пациентов требует от хирурга высокой точности, виртуозного владения методиками и немалого опыта.
Коллективом врачей Европейской онкологической клиники под руководством руководителя отделения эндоскопии, д.м.н. М. С. Бурдюкова выполнено:
- Более 1000 эндоскопических операций на желчных протоках;
- Более 200 эндоскопических стентирований при опухолях пищевода;
- Более 100 стентирований при опухолях желудка;
- Более 150 стентирований по поводу опухолей двенадцатиперстной кишки;
- Более 100 стентирований при опухолях толстой кишки;
- Более 50 эндоскопических операций у пациентов, ранее перенесших серьезное хирургическое вмешательство.
Эндоскопическое лечение отличает высокая эффективность с минимумом осложнений. Пациенты максимально быстро восстанавливаются, существенно улучшается качество их жизни, а функции стентируемого органа сохраняются.
Читайте также:

