Делают ли операции на печени при новообразовании

- Показания к проведению операции
- Виды резекции
- Подготовка к оперативному вмешательству
- Наркоз
- Что происходит в ходе операции?
- Послеоперационный период и реабилитация
- Возможные осложнения
- Видео по теме
Резекция печени — это частичное ее удаление. Операция представляет собой неполную гепатэктомию, в ходе которой орган извлекают полностью. Резекцию выполняют 55% пациентов, которым необходимо хирургическое лечение заболеваний печени. В большинстве случаев у них диагностируют доброкачественные опухоли, кисты или абсцессы разного происхождения. Печень отличается высокой способностью к регенерации, а после удаления ее участка оставшаяся паренхима продолжает выполнять свои функции в полной мере. Именно поэтому удаление части печени не ухудшает качество жизни пациента, а при соблюдении всех рекомендаций можно быстро вернуться к привычному образу жизни.
Показания к проведению операции
Некоторые патологии печени можно вылечить без операции. К ним относятся гепатиты, гепатоз и другие заболевания инфекционного и незаразного происхождения. Показанием для хирургического вмешательства становится очаговое неизлечимое поражение участка печеночной ткани, при этом присутствует четкая граница со здоровой тканью. Наличие неповрежденной паренхимы — это обязательное условие для успешной операции. Вмешательство направлено не только на удаление патологического очага, но и на предупреждение его распространения на здоровые участки.
Резекцию печени назначают в следующих случаях:
- доброкачественные новообразования (аденомы, гемангиомы и другое);
- злокачественные опухоли, которые затрагивают паренхиму печени не полностью;
- метастазы из отдаленных органов в печеночной паренхиме;
- кисты в печени различного происхождения;
- эхинококкоз — паразитарное заболевание, возбудитель которого (эхинококк) формирует специфические кисты в паренхиме;
- камни в просвете печеночных желчевыводящих путей;
- абсцессы — патологические полости, наполненные гноем;
- болезнь Кароли — заболевание, при котором происходит расширение желчных путей по типу кисты;
- травматические повреждения органа.
Другие причины (травмы, кисты, в том числе эхинококковые) менее опасны для пациента. После операции от патологического очага удается избавиться полностью. Проблема их диагностики состоит в том, что заболевания печени часто протекают бессимптомно. Поскольку ее паренхима не имеет болевых рецепторов, первые симптомы возникают только при значительном ее увеличении и давлении ткани на капсулу органа.
Виды резекции
Печень состоит из левой и правой долей, которые подразделяются на дольки. Такое строение является преимуществом при проведении операций, поскольку есть возможность удалить поврежденную дольку или долю с минимальным травмированием здоровых тканей и кровеносных сосудов. Печень связана функционально и анатомически с желчным пузырем. При некоторых патологиях может понадобиться и его полное удаление.
Операции на печени выполняются несколькими способами. Ранее удаление органа представляло собой полноценную полостную операцию с последующим наложением шва и длительным периодом реабилитации. Современная хирургия не отказывается от этого способа, но уже разработаны и другие, менее инвазивные методики.
Выделяют несколько методов резекции печени в зависимости от способа получения оперативного доступа:
- полостная операция , в ходе которой делают разрез брюшной стенки скальпелем;
- лапароскопическое вмешательство — для получения доступа достаточно нескольких небольших проколов, а участок печени отсекают радионожом;
- химиоэмболизация — способ лечения злокачественных опухолей путем введения в печеночный сосуд цитостатиков и других препаратов, которые вызывают постепенную гибель раковых клеток (метод применяется только при онкологии на ранних стадиях);
- алкоголизация — введение этанола в определенный участок печени, вследствие чего ее ткани разрушаются.
Для пациента предпочтительны малоинвазивные методики — те, которые проходят без разреза брюшной стенки. Эффективность и качество таких операций не менее высокое, а период восстановления длится гораздо меньше. Также можно существенно снизить риск развития осложнений в виде нагноения послеоперационных швов.
Печень анатомически состоит из 2-х долей: правой (большой) и левой (малой). Правая содержит две дополнительные доли: квадратную и хвостатую. Эти доли, в свою очередь, подразделяются на более мелкие составляющие и образуют 8 сегментов.
Операции по частичному удалению печени разделяют на 2 вида:
- анатомические — проводятся с сохранением сегментарного строения органа;
- атипичные — в их основе лежит не деление печени на сегменты, а особенности распространения патологического очага.
Каждая долька печени представляет собой самостоятельный участок. Они отделены друг от друга перемычками из соединительной ткани, имеют собственную систему кровообращения, оттока лимфы и желчи. Такое строение выгодно отличает печень паренхиматозных органов, поскольку позволяет удалить ее участок с минимальными потерями крови.
Анатомическая резекция печени — это предпочтительный вариант как для пациента, так и для хирурга. В ходе такой операции удаляются доли или сегменты, расположенные рядом, а остальная часть органа продолжает функционировать. В зависимости от того, какие участки необходимо удалить, выделяют несколько разновидностей анатомической резекции:
- сегментэктомия — самый простой вариант, удаление одного сегмента;
- секциоэктомия — резекция нескольких печеночных сегментов;
- гемигепатэктомия — удаление печеночной доли;
- мезогепатэктомия — операция по удалению долей или участков, которые находятся в центральной части органа;
- расширенная гемигепатэктомия — резекция доли с прилегающим сегментом.
При атипичной резекции деление органа на сегменты не учитывается. В ходе операции удаляется участок паренхимы органа, в котором находится патологический очаг. Различают несколько способов вмешательства:
- краевая резекция — удаление части органа у нижнего или верхнего края;
- клиновидная —удаление участка на передней или верхней поверхности в виде клина;
- плоскостная — извлечение части печени с ее диафрагмальной поверхности;
- поперечная — извлечение участка паренхимы с боковых поверхностей.
Такие операции характеризуются более обильным кровотечением и нарушением функции отдельных сегментов. Однако даже если часть печени удалена, она может постепенно восстановиться при условии, что сохранены участки со здоровыми тканями.
Подготовка к оперативному вмешательству
Чтобы операция прошла без осложнений, стоит правильно подготовиться к ней и сдать все необходимые анализы. Они направлены не только на обнаружение патологического очага, но и на оценку готовности пациента к наркотизации.
В период подготовки к резекции печени проводят ряд исследований:
- УЗИ брюшной полости;
- МРТ или КТ печени для более детальной визуализации патологического очага;
- ЭКГ для оценки работы сердечно-сосудистой системы;
- ангиография печени — исследование печеночного кровотока с контрастным веществом;
- при новообразованиях — биопсия с последующей микроскопией биоптата.
Также необходимо провести ряд лабораторных исследований:
- общие анализы крови и мочи;
- биохимический анализ крови с оценкой активности печеночных ферментов;
- тест на свертываемость крови;
- анализы на вирусные инфекции;
- онкологические маркеры.
За несколько дней до операции пациенту необходимо придерживаться специальной диеты. В этот период из рациона удаляются все продукты, которые оказывают нагрузку на печень и желчный пузырь, а также могут вызвать повышенное газообразование. В день, на который назначена процедура, принимать пищу запрещено.
Наркоз
Вид наркоза и средства для анестезии подбираются в зависимости от вида операции. Хирургическая резекция с рассечением брюшной стенки выполняется под общим наркозом, эндоскопическая — с эпидуральной анестезией. Малоинвазивные методики, в том числе химиоэмболизация и алкоголизация, проходят с местным обезболиванием. По желанию пациента могут быть использованы снотворные и седативные средства.
Что происходит в ходе операции?
Резекция печени может быть осуществлена несколькими способами. Метод проведения операции выбирается хирургом. Также имеет значение точный диагноз и возможности визуализировать патологический очаг в период подготовки к удалению участка печени.
Оперативный доступ получают путем рассечения брюшной стенки скальпелем. В ходе операции необходимо наложить лигатуры на сосуды и желчевыводящие протоки, то есть перевязать их и тем самым предотвратить истечение крови или желчи в брюшную полость. Сегмент или доля печени отсекается, далее проводится чистка растворами антисептиков. Брюшную стенку послойно сшивают, шов обрабатывают препаратами, которые содержат антибиотики. Их можно снимать на 10-й день после операции.
Получить доступ к печени можно разными способами, при этом не выполняя разрез брюшной стенки. Существует несколько методов:
- при эндоскопической резекции выполняют 3—4 прокола или надреза по 2—3 см, через которые вводят приборы для визуализации и освещения, а также радионож;
- при химиоэмболизации препараты вводят в сосуды, которые кровоснабжают печень — получить к ним доступ можно через катетеры, установленные на нижних или верхних конечностях;
- при алкоголизации этанол вводят в нужный участок чрескожно, процедура проходит под контролем УЗИ.
Менее инвазивные методики не требуют длительной реабилитации, не сопровождаются массивными кровопотерями и снижают риск осложнений. Однако их проведение возможно не для всех пациентов. В некоторых случаях хирург предпочитает выполнить традиционную лапароскопию.
Послеоперационный период и реабилитация
Вне зависимости от способа проведения операции пациент не может сразу возвращаться к привычному образу жизни. Кроме того, что у него болит послеоперационная рана, его организм должен приспособиться к изменениям. Период реабилитации может продолжаться от недели до полугода и более. Существует несколько основных условий успешного восстановления после резекции печени:
- щадящая диета с исключением жирных и калорийных продуктов, сладкого, газированных напитков и растворимого кофе;
- отказ от вредных привычек;
- нормированные физические нагрузки;
- прием гепатопротекторов;
- физиопроцедуры.
Больному необходимо регулярно проходить обследование в больнице. Врач должен оценить скорость регенерации органа, активность его ферментных систем и способность выполнять свои функции. Особенно в обследованиях нуждаются пациенты, которым часть печени была удалена из-за наличия новообразования.
Возможные осложнения
Все осложнения, которые могут возникнуть при резекции печени, делят на ранние и поздние. К первым относятся массивные кровепотери во время операции, нарушения сердечного ритма или другие реакции организма. В период реабилитации также могут развиваться осложнения:
- кровотечения из лигированных сосудов в брюшную полость;
- воспаление желчного пузыря или его протоков;
- абсцессы печени при попадании гнойной микрофлоры;
- гнойное воспаление при инфицирование раны;
- нарушение работы пищеварительного тракта.
Хирургическое лечение — это единственный вариант при некоторых болезнях печени. Сколько живут пациенты после операции и насколько изменится качество их жизни, зависит от диагноза. Если резекцию выполняют для удаления кисты или другого доброкачественного новообразования, орган быстро восстанавливается без последствий. Опасность представляют злокачественные опухоли с метастазами — они требуют дальнейшего наблюдения.
Рак печени – одно из самых опасных онкозаболеваний. Излечиться от него на современном этапе развития онкологической практики возможно только посредством удаления (резекции) злокачественного новообразования или полной пересадки секреторного органа.
Резекция печени при раке
Если у человека развивается онкология в любом отделе организма, все терапевтические мероприятия, начиная с первичного осмотра и заканчивая послеоперационным наблюдением, проводятся онкологом-хирургом. Врач этой специализации выбирает тактику и объём хирургического вмешательства. Труднее всего проводится оперативное лечение рака печени, что связано с тяжестью протекания заболевания и необратимыми поражениями печёночной паренхимы. Вне зависимости от того, на какой стадии была диагностирована онкоопухоль, и как быстро специалисты смогли произвести хирургическое вмешательство, большинство жизненно важных функций организма оказываются значительно сниженными.
После того, как у пациента подтвердилась онкология печени и выставлен окончательный диагноз, выбор тактики и объёма оперативного воздействия будет зависеть от того, до каких размеров разрослась опухолевая структура и в каком месте печёночной паренхимы она локализовалась.
Если диагностирован операбельный рак печени, операция может быть проведена одним из следующих способов:
- типичная или атипичная резекция, разница между которыми заключается в том, что при первой удаление анатомической части секреторного органа бывает полным и проводится по междолевым или межсегментарным щелям, а при второй резецируют только часть доли или сегмента секреторного органа;
- лапароскопическая операция печени – наиболее безопасный метод хирургического вмешательства, при котором проводится частичное удаление печёночных тканей. Такое малоинвазивное хирургическое вмешательство имеет массу преимуществ, но его проведение возможно только при маленьких размерах злокачественного новообразования.
Стоит знать! Перед тем, как будет проведено удаление опухоли печени, специалист должен удостовериться в том, что объём неповреждённых печёночных тканей не менее 20%. Благодаря высоким регенеративным способностям самовосстановление секреторного органа возможно даже в том случае, если после операции от него осталась ¼ часть. При обширных поражениях онкоопухоль признаётся неоперабельной. В этом случае необходима трансплантация. Данное оперативное вмешательство заключается в том, что сначала проводят полное удаление секреторного органа, а затем, одномоментно, заменяют его на донорский.
Показания и противопоказания к проведению операции при раке печени
Появление новых диагностических методик и инновационных методов проведения обширных иссечений печёночной паренхимы делают в современной онкологии удаление рака печени всё более допустимым. В настоящее время накоплен большой опыт проведения таких операций, который доказывает успешность хирургического вмешательства при РП, и расширяет показания к нему.
Операция при раке печени у мужчин и женщин проводится практически во всех случаях, когда подобное вмешательство возможно. Для того, чтобы выяснить допустимость хирургического лечения, специалисты используют классификацию Чайлд-Пью, определяющую выраженность цирроза. С её помощью оцениваются функциональные возможности печёночной паренхимы после того, как на неё оказал разрушительное воздействие рак печени. В этой классификации учитывается 5 параметров – два показателя крови (уровни билирубина и альбумина), протромбиновое время, оценивающее внешний путь свёртываемости крови, выраженность асцита и наличие печёночной энцефалопатии головного мозга.
На основании этих классификационных параметров функциональная деятельность секреторного органа подразделяется на 3 класса:
- А — все показатели в норме и допустимо любое оперативное вмешательство;
- В — отмечаются умеренные отклонения, и хирургическое лечение проводится с некоторыми ограничениями;
- С – выявлены серьёзные нарушения и операция недопустима.
Помимо сопутствующего цирроза, провоцирующего серьёзные нарушения в печёночной паренхиме и ухудшающего шансы пациента на выздоровление, оперативное лечение при раке печени невозможно в следующих случаях:
- тяжёлое общее состояние пациента, не оставляющее ему шансов перенести сложную и длительную операцию;
- обширный процесс метастазирования – множественные метастазы проникли не только в близлежащие, но и отдалённые внутренние органы, а также костные структуры;
- злокачественное новообразование проросло в воротную вену или находится в непосредственной близости от неё, так как в этом случае операция практически всегда заканчивается обширным внутренним кровотечением.
Операция при раке печени невозможна и в том случае, когда поражения печёночных тканей превышают 80%. В такой ситуации препятствием к хирургическому лечению будет необратимость развивающихся в секреторном органе нарушений и невозможностью восстановления его нормального функционирования несмотря на высокую способность к регенерации.
Подготовка к проведению оперативного вмешательства
Перед тем, как будет проведено удаление опухоли печени, онколог-хирург проводит предоперационную оценку.
Она позволяет выяснить следующие моменты, оказывающие непосредственное влияние на выбор объёма хирургического вмешательства:
- насколько реально вырезать опухоль печени оперативным путем;
- сможет ли секреторный орган после операции нормально функционировать и не разовьётся ли у онкобольного печёночная недостаточность;
- позволит ли общее состояние здоровья пациента вынести сложное обширное хирургическое вмешательство и длительный постоперационный восстановительный период.
Данные предоперационной оценки чаще всего совпадают с результатами, которые дала первоначальная диагностика рака печени, выполненная в целях постановки диагноза. Исследования перед определением возможности и объёма хирургического вмешательства включают в себя такие мероприятия, как общий и биохимический анализы крови, рентгенографию грудной клетки, ЭКГ, МРТ или КТ и функциональные тесты печёночных тканей.
Стоит знать! Онкологи-хирурги, предлагая пациентам с онкологическим поражением печёночной паренхимы вид и объём оперативного вмешательства, основывают своё решение степенью цирроза, числом злокачественных очагов и размерами онкоопухолей. Эти данные определяются по барселонской или Чайлд-Пью классификациям.
Ход операции
Хирургическое лечение рака печени, а также диагностику опухолевой структуры для подтверждения её злокачественности, проводят с помощью лапароскопической операции.
Это самый оптимальный метод выявления и удаления онкоопухоли, занимающий по времени приблизительно 1,5 часа и состоящий из следующих процедур:
Если малоинвазивная операция при раке печени невозможна, проводится полостная. В этом случае доступ к секреторному органу осуществляется по продольному или Т-образному разрезу. После того, как кожа и мышцы брюшной стенки разрезаны, специалист проводит ревизию печёночной паренхимы с помощью УЗИ исследования. В ходе процедуры онколог-хирург окончательно определяется в объёме оперативного вмешательства. Повреждённые злокачественным процессом сегменты или доли секреторного органа отсекаются с помощью скальпеля, а желчевыводящие протоки и кровеносные сосуды перевязываются. После откачивания из брюшной полости остатков крови и асептического вещества операционную рану ушивают, оставляя небольшое отверстие для дренажной трубки.
Стоит знать! В тех случаях, когда паренхиму секреторного органа полностью поразил рак печени, операция проводится посредством хирургической его пересадки. Это самое серьёзное и самое результативное вмешательство в человеческий организм, имеющее существенные отличия от трансплантации любого другого внутреннего органа. Но, к сожалению, трансплантация по ряду причин ограничена в своём применении.
Дополняющее лечение
Удаление рака печени – основной метод терапии при этой скоротечной патологии. Но одного хирургического вмешательства бывает недостаточно. Для того, чтобы достигнуть если не полного выздоровления, то максимально длительной реабилитации, необходимо проведение дополняющей терапии.
Лечение рака печени после операции и до неё заключается в применении следующих терапевтических методик:
- Таргетная терапия. Это медикаментозное лечение применяется как до, так и после хирургического вмешательства. Основной его целью является торможение развития питающих опухоль печени сосудов, что приводит к естественной гибели аномальных клеток. В настоящее время для её проведения разработаны новые высокоэффективные препараты, Арглабин, Велкейд, Нексавар, способствующие уменьшению рисков развития рецидивов.
- Системная химиотерапия при раке печени имеет очень низкую результативность и большое количество побочных эффектов, способных спровоцировать ранний летальный исход, поэтому специалисты применяют трансартериальное введение лекарств. В качестве цитостатиков при этом заболевании используют Метотрексат и 5-фторурацил, которые поставляются к онкоопухоли непосредственно через печеночную артерию. Такая методика значительно повышает эффективность цитостатиков и снижает проявления побочных эффектов.
- Лучевая терапия при раке печени стала применяться только в последнее время, благодаря появлению инновационных методик облучения, не наносящих значительного вреда тканям секреторного органа. Благодаря новейшим методикам радиотерапии, применяемым совместно с хирургическим лечением и химией, темпы роста онкоопухоли в печёночной паренхиме значительно снижаются.
Важно! Проведение данных мероприятий отдельно друг от друга малоэффективно и не оказывает существенного влияния на процесс выздоровления.
Послеоперационный период
После того, как онкобольному проведено удаление опухоли печени, ему назначают поддерживающую медикаментозную терапию. Она в первую очередь для всех без исключения пациентов заключается в применении обезболивающих наркотических анальгетиков, а далее в зависимости от постоперационных показаний пациентам в индивидуальном порядке проводят следующие назначения:
- приём антикоагулянтов для профилактики развития тромбоза в сосудах, пронизывающих печёночную паренхиму;
- в случае массивной кровопотери проводится срочное вливание плазмы с альбумином, а также эритроцитарной и тромбоцитарной масс;
- для нормализации обменных процессов и восполнения объёма крови пациентам назначаются капельницы с глюкозой, Реосорбилактом или Рингером;
- предупреждение возможного воспаления проводится вводимыми капельно, внутривенно или внутримышечно антибактериальными препаратами широкого спектра действия.
Уход за пациентом после операции при раке печени включает в себя несколько нюансов:
Особое внимание уделяется диете. После того, как было проведено удаление печени, питание пациента в первые 3-5 дней исключительно парентеральное (внутривенное). Его состав и объём определяется для каждого онкобольного индивидуально. Следующие 3 дня жидкую пищу вводят через зонд и только спустя неделю человека постепенно переводят на естественное кормление. Все пищевые рекомендации, данные лечащим врачом, необходимо выполнять неукоснительно, так как если не будут соблюдаться диета и питание после операции на печени, то это в кратчайшие сроки приведёт к нарушению функционирования кишечника, и, как следствие, развитию белково-энергетического дисбаланса с дефицитом минералов и витаминов.
Стоит сказать и про народное лечение. Принимать травяные настои и отвары для снятия неприятных ощущений можно только после предварительной консультации с онкологом-хирургом, проводившим операцию.
Хирургическое лечение метастатического рака печени на 3 и 4 стадии онкопроцесса
Вторичный рак печени всегда рассматривался как неизлечимое заболевание с близким летальным исходом. Резекцию секреторного органа из-за особенностей его строения и повышенного кровеобеспечения до последнего времени проводили очень редко – такая операция при раке печени всегда сопровождалась высоким операционным риском. Появление инновационных методик и совершенствование хирургических способов удаления из печёночной паренхимы онкоопухоли дало возможность изменить подход к терапии опасного заболевания. Если у человека диагностируют метастатический рак печени, операция по его удалению в большинстве случаев считается возможной, но подход к лечению вторичных злокачественных очагов обуславливается степенью их распространения.
В связи с тем, что проросшие из других органов метастазы отличаются медленным ростом, приблизительно в 5-12% клинических случаев допустимо проведение резекции пораженного участка. Но хирургическое лечение возможно только при небольшом (1- 4) количестве метастазов. Оперативное вмешательство проводится методом лобэктомии (резекции правой или левой доли секреторного органа) или сегментэктомии (удаления поражённого метастазами сегмента). Исходя из статистических данных операция по удалению опухоли печени с метастазами из другого внутреннего органа в 42-44% случаев приводит к развитию раннего рецидива.
Вероятность рецедивирования повышается в тех случаях, когда метастатические злокачественные очаги поражают обе доли секреторного органа и при проведении резекции у онколога-хирурга отсутствует возможность отступления от онкоопухоли на достаточное расстояние. Хирургическое лечение рака печени при такой локализации метастазов заключается в резецировании нескольких одиночных очагов, но такая тактика не является общепринятой. Оптимальным вариантом при выявлении в печёночной паренхиме метастатической онкоопухоли считаются полное удаление печени или проведение паллиативного лечения.
Последствия и осложнения хирургического лечения
Оперативное вмешательство в поражённую онкологическим процессом печёночную паренхиму может быть чревато развитием негативных побочных эффектов. Опасные последствия операции при раке печени связаны с месторасположением органа – его резекция или пересадка могут спровоцировать обширное внутреннее кровотечение. При неполном удалении аномальных клеток в раннем постоперационном периоде возникает рецидив патологического состояния. Медикаментозное лечение, назначаемое после хирургического вмешательства, подавляет иммунную систему, вследствие чего у человека возможно развитие различных инфекций.
Также онкологи отмечают следующие осложнения операционного лечения:
- появление желчных свищей;
- нагноение постоперационной раны и сепсис;
- развитие печёночной недостаточности, портальной гипертензии или пневмонии.
Сколько живут пациенты после операции при раке печени?
Прогнозы пациентов, которым проведено оперативное вмешательство на печёночной паренхиме, более благоприятны, чем при неоперабельной онкологии. Пятилетняя выживаемость имеет непосредственную зависимость от того, на какой стадии выявлена и прооперирована опухоль печени. На первой она составляет 75% от всех клинических случаев, при второй — 68%, на третьей до критических пяти лет дотягивают 52% пациентов, а на четвёртой шансы дожить до этого срока остаются всего у всего 11% онкобольных.
Значительное ухудшение связано с ранним рецидивированием болезни. Возникновение рецидивов после того, как было проведено хирургическое лечение рака печени, отмечается в 50% — 90% клинических случаев. Именно послеоперационное обострение патологического процесса становится по большей части причиной летального исхода. Для того, чтобы не допустить ранней смерти, пациенту после проведения хирургического вмешательства на печёночной паренхиме необходимо с точностью выполнять все рекомендации лечащего врача.
В рамках материалов о лечении онкологических заболеваний мы в своем блоге до сих пор не затронули такую ответственную область, как хирургия. Хотя именно хирургическое удаление опухоли – единственный радикальный метод лечения, существующий в онкологии.
Операции на печени – не самое главное и популярное направление работы клиники. Однако тот факт, что в нашем стационаре в принципе делают такие манипуляции, а не отправляют пациентов куда-то еще – это маркер и показатель высшей квалификации команды хирургов.
Операции на печени приравниваются к операциям на головном мозге и открытом сердце. Как правило, это седьмая категория сложности из 7 возможных.
При этом, успешное хирургическое лечение злокачественных новообразований в печени позволяет рассчитывать на продление жизни пациента: пятилетняя выживаемость в 40-50% при первичном раке печени или единичных метастазах – хороший результат.
К нам часто попадают пациенты, которых в других клиниках не стали оперировать по тем или иным официальным причинам. Но люди хотят воспользоваться вторым шансом, и мы им его даём.
В этой статье постараемся объяснить, из-за чего именно печень так часто требует внимания при лечении рака, почему не каждый хирург рискует ее оперировать и есть ли альтернативы скальпелю.
Печень — удивительно многозадачный орган. Работу ее можно поделить на 3 направления.
1. Депонирование. В печени организм хранит многие нужные вещи: энергетические резервы в виде гликогена; некоторые витамины (A, D, B12, К, РР); микроэлементы (главный из которых – железо).
Также здесь постоянно находится весьма значительный объем крови. Если в организме в результате травмы образуется не предусмотренное природой отверстие, то этот кровяной резерв будет экстренно выброшен в основное кровяное русло и на время скомпенсирует кровопотерю.
3. Детокс. Печень – уникальна тем, что умеет обезвреживать яды, токсины, аллергены и прочие опасные вещества, попавшие в организм извне, а также возникшие как продукт нашего обмена веществ.
Все эти важные функции печени обеспечиваются ее особенной системой кровоснабжения.
За минуту через печень проходит около 1,5 литров крови. Примерно четверть этого объема поступает по печеночной артерии, остальные 75% — по воротной вене от кишечника.
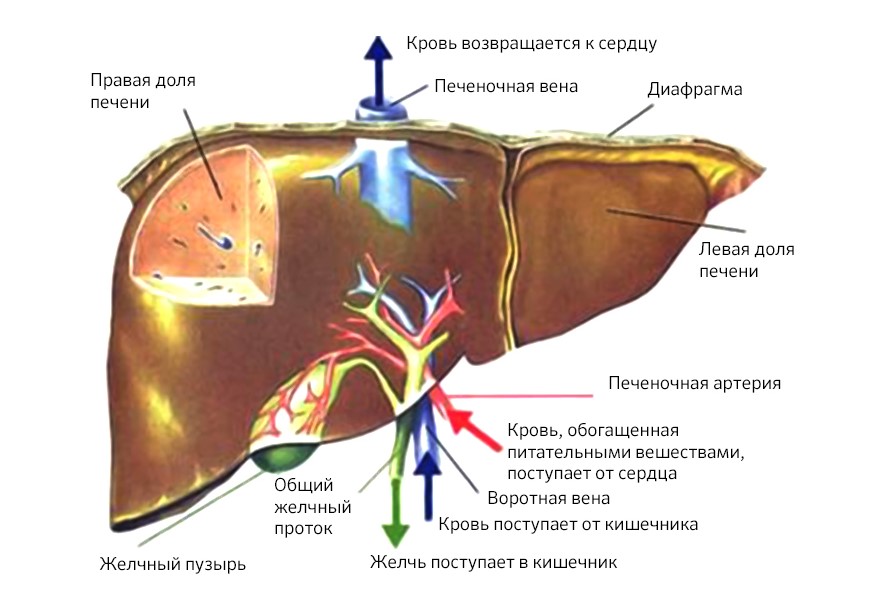
Схема кровообращения в печени
Но эта же замечательная система, которая позволяет печени фильтровать 2 000 л крови в сутки, способствует и распространению раковых клеток. Они с кровотоком разносятся по организму, а печень, пропускающая и задерживающая в себе все лишнее, таким образом становится мишенью для метастазов.
По статистике, первичная опухоль печени – гепатоцеллюлярный рак – встречается реже, чем метастазы в этом органе от других злокачественных новообразований. Общее количество больных с метастазами в печени в России составляет более 100 000 – в разы больше, чем пациентов с первичными опухолями печени и внутрипеченочных желчных протоков (их менее 15 000).
Но практически все злокачественные новообразования метастазируют именно в печень. Рак толстой кишки (колоректальный рак) делает это в 50% случаев. В 30% случаев здесь возникают метастатические поражения при меланоме и раке молочной железы.
Наш ведущий хирург-онколог в этой области, Антон Александрович Иванов, приводит один из самых интересных примеров в своей практике.
«Пациентка с метастазами рака молочной железы в печени. Обычно такие случаи не принято оперировать вообще. Но при обследовании мы выяснили, что печень – единственный орган, который поддался метастазированию. Это было редкой удачей, и хирурги приняли коллегиальное решение: оперировать.
К сожалению, и рак печени, и метастазы в ней часто бывают диагностированы в уже запущенном состоянии.
При этом УЗИ и даже КТ могут пропустить узел в печени, если он еще совсем маленький, и не в 100% случаев такие исследования дают понять точный размер, очертания и природу очага.
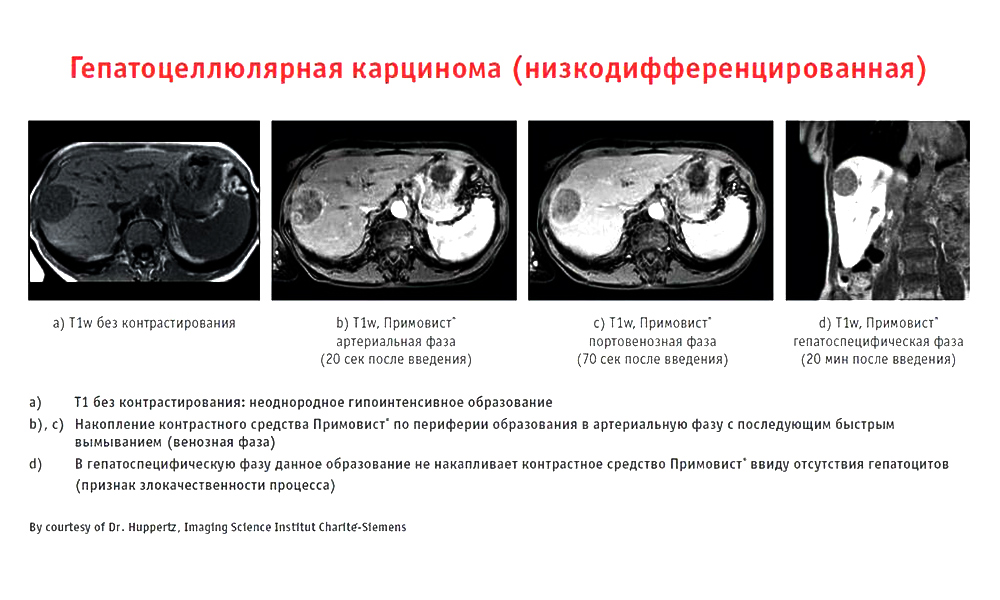
Пример работы контрастного препарата Примовист
Но, к сожалению, во многих регионах ситуация сложнее: найти там клиники, которые знают и используют Примовист, по-прежнему трудно, как 10 лет назад.
Эта зона включает печень (греч. hepar), поджелудочную железу (лат. pancreas), желчный пузырь (лат. vesica biliaris) и желчные протоки. Все эти органы тесно связаны анатомически и функционально.
Большинство вмешательств в других областях хирургии проходит на одной небольшой конкретной локализации, а если речь идет о резекции (удалении части) печени, то объем работы велик, даже при затрагивании одного-двух сегментов.
Сложно это, во-первых, чисто технически.
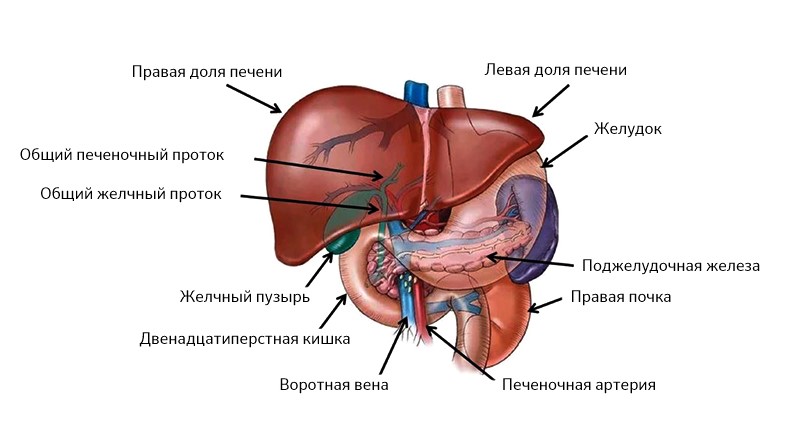
Печень находится по правую сторону, поджелудочная – по левую, все их протоки объединяются в один и выходят в двенадцатиперстную кишку
Печень весьма сложно устроена, она состоит из сегментов и долей, между которыми есть связки, все они буквально опутаны и пронизаны венами, артериями и желчными протоками.
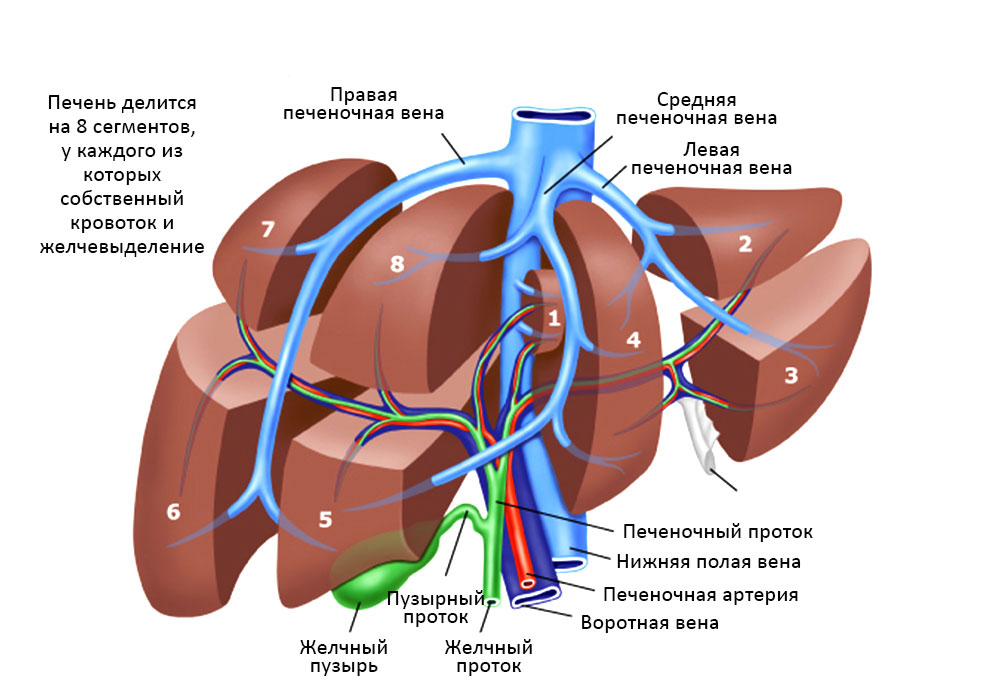
Взаимосвязи сегментов печени, желчных протоков и кровеносных сосудов
Есть риск в том, что в этой области расположен большой сосудистый пучок, все происходит очень близко к нижней полой вене, печеночной артерии: это большие магистральные сосуды. Сама по себе печень – сильно кровоточит. Соответственно, существует опасность серьезной кровопотери, операция должна быть одновременно максимально быстрой и исключительно аккуратной.
К операциям на печени и врач, и пациент тщательно готовятся, чтобы все прошло максимально предсказуемо. Антон Александрович Иванов подробно объяснил, как хирург-онколог и его бригада готовится к операции на печени, и что стараются предусмотреть всё.
«Для того, чтобы точно определить объем и способ вмешательства, проводят все необходимые исследования. Область операции визуализируется с максимальной точностью. Учитываются результаты множества анализов. Например, при определенных инфекционных заболеваниях или снижении количества тромбоцитов в крови врач сначала подберет терапию для восстановления нормальных показателей и только потом назначит операцию.
Непосредственно в момент проведения вмешательства в операционной кроме врача находится целая команда специалистов, контролирующих жизнедеятельность пациента: анестезиологи, реаниматологи, трансфузиологи, операционная сестра. Конечно, сегодня даже зуб врач не удаляет в одиночестве, но операции на печени собирают в операционной самую большую бригаду.
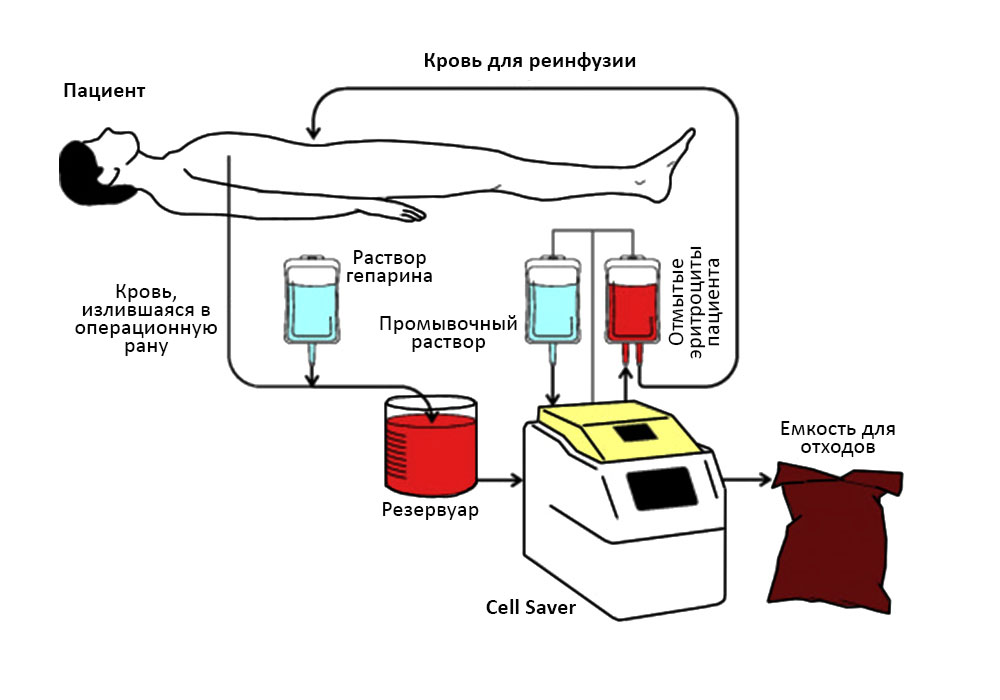
Кровь пациента поступает в аппарат Cell Saver, и он возвращает эритроциты пациенту
Довольно регулярно операции бывают симультанными (одномоментными): резекция печени проходит одновременно с другими вмешательствами. Удаляются и первичный очаг, например, в толстой кишке, и метастаз в печени.
Однако, даже при максимальной предсказуемости и полном контроле процесса, хирургам случается отходить от намеченного плана.
Например, в ходе операции по поводу первичной опухоли желудка может произойти случайная находка: небольшой одиночный метастаз в печени. В этом случае хирурги могут приглашать коллег, специалистов по операциям на печени, чтобы они провели свой этап: удаление часть печени.
Совместные операции хороши тем, что пациент подвергается наркозу и трудностям восстановительного периода только один раз.
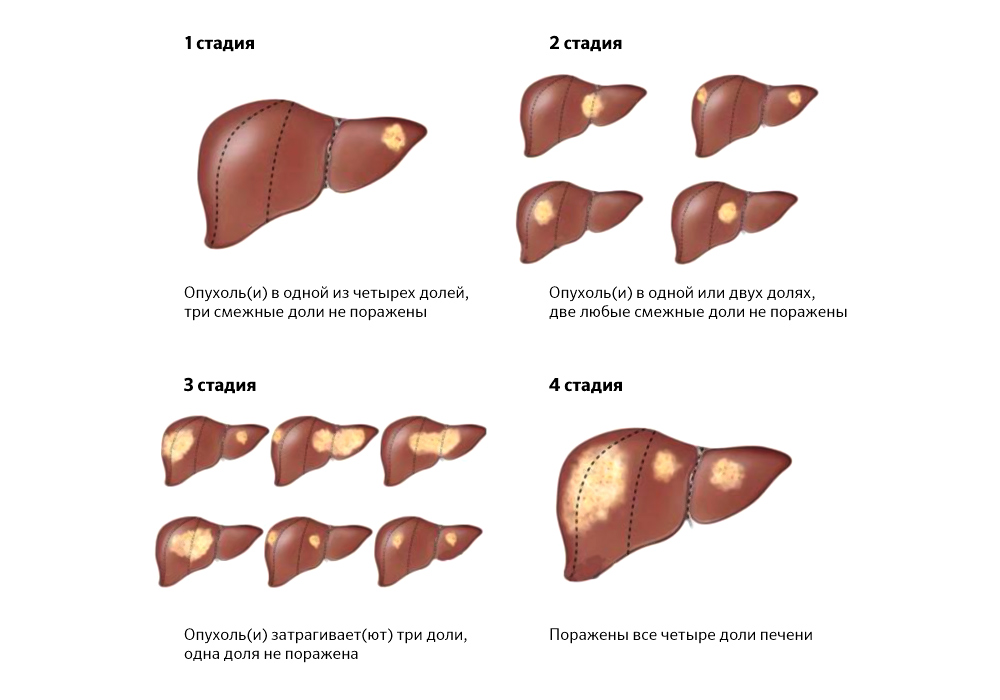
Распространенность опухолевых очагов иногда делает хирургическое лечение невозможным
Противопоказания. Это такие состояния здоровья пациента, которые делают успех предполагаемой операции статистически минимальным.
2. Некупируемый асцит – скопление большого количества жидкости в брюшной полости. Кроме того, что это создает сложности при операции, асцит действует как фактор, провоцирующий распространение метастазов. Если его не удается контролировать, то высока вероятность, что метастазы быстро рецидивируют.
3. Механическая желтуха. Опухолевый очаг, сдавливающий желчные протоки, нарушает отток желчи и провоцирует поступление билирубина (продукт распада гемоглобина) в кровь. Накапливаясь, он окрашивает склеры (белки глаз), кожу и слизистые пациента в желтый цвет. Это опасно: билирубин токсичен и утяжеляет состояние больного.
Однако, даже для таких пациентов, кому недоступны хирургические вмешательства, существуют методы лечения.
Химиоэмболизация сосудов, питающих опухоль – основной способ эндоваскулярного лечения рака печени. Тонкий катетер, вводимый через бедренную артерию, продвигается непосредственно в сосуд, кровоснабжающий ткань опухоли, и подает в него препарат, содержащий микрокапсулы из специального медицинского пластика. Они механически перекрывают кровоток, лишая опухолевые клетки питания, и выделяют лекарство против роста опухоли, причем прямо в очаг поражения и в высокой концентрации.
Этот метод способен сократить объем опухоли в печени, а, значит, в ряде случаев – сделать возможным один из вариантов хирургической резекции.
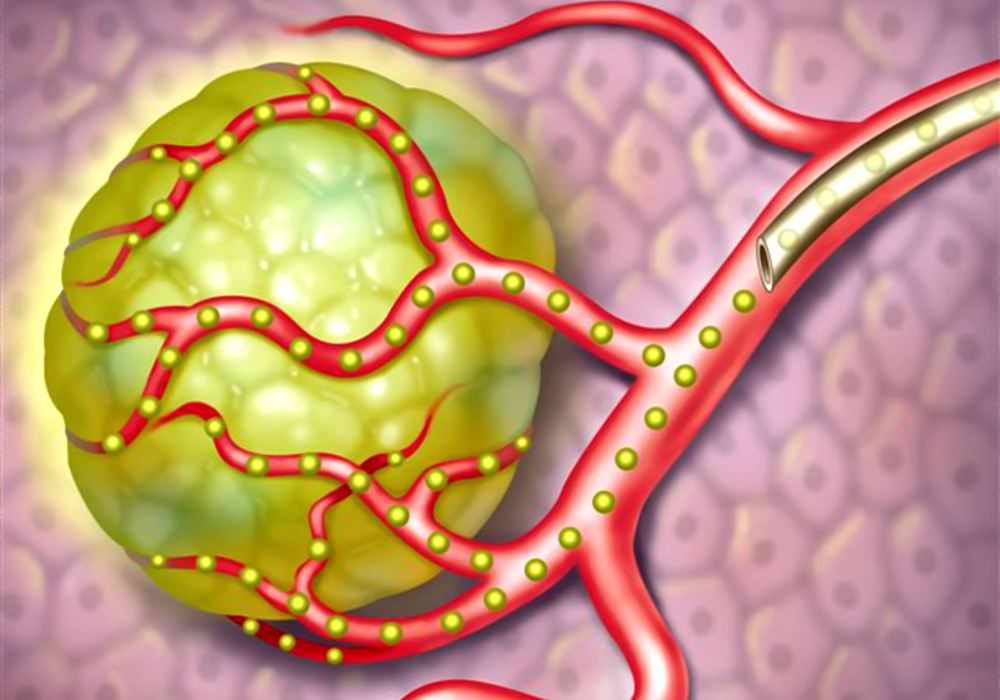
Схема введения эмбол (микрокапсул) через катетер прямо к опухоли
Стентирование. Установка стента (расширителя) в сдавленный опухолью желчный проток или сосуд помогает побороть, например, механическую желтуху, наладить кровоток и отток желчи – т.е. убрать одно из основных противопоказаний для хирургического вмешательства.
Это самые популярные у нас в клинике методы. В других случаях мы применяем и криодеструкцию (разрушение опухоли низкими температурами), и гипертермическую химиотерапию HIPEC (против канцероматоза брюшины), и иные подходящие методы.
Есть врачи, кто честно признает, что таких операций не делает, и направляет больного в крупные центры, в столицы. С одной стороны, это безопаснее, чем хирург-недоучка, с другой – попасть на бесплатное лечение такому пациенту крайне сложно. Даже в системе ОМС операция на печени не входит в стандарт оказания медпомощи. Это высокотехнологичное хирургическое вмешательство, выполняемое по квотам.
В любом случае, пациент должен помнить, каким бы пугающим не был вердикт, необходимо получить второе мнение: это справедливо не только в терапии, клинической онкологии, но и в хирургии.
Цена. Для тех, кому не повезло добиться квоты на бесплатную операцию, хирургическое лечение опухолей печени стоит серьезных денег. В рамках нашего частного стационара, например, сама резекция, плюс нахождение в клинике, пред- и постоперационные исследования, реанимация – стоят порядка 700 000 р.
За рубежом, при том, что используются те же технологии и присутствуют те же риски, операция на печени при метастатическом поражении стоит в 6 раз дороже: от 60 000 евро.
Трудности с трансплантацией. Для каждого из пациентов с нерезектабельными опухолями и наличием противопоказаний к иным вмешательствам, в идеале, всегда должен оставаться последний шанс: пересадка печени. Но в России трансплантология пока отстает от мирового опыта.
Во многом – из-за проблем административного характера. Не до конца отрегулировано законодательство и выдача лицензий на осуществление пересадок донорских органов; большой лист ожидания, причем списки нуждающихся в пересадке не объединяются по регионам. В ЕС, например, система контроля донорских органов централизована: подходящая печень, появившаяся в одной из стран, может быть оперативно привезена в другую страну, где она экстренно необходима.
К тому же проблема – в общественном сознании. В Западной Европе или США согласие, скажем, племянницы отдать часть печени для пересадки дяде – достаточно обыденный сюжет. У нас – родственники отказываются становиться донорами. Не все люди знают, насколько успешно восстанавливается печень, от которой отняли часть, но и не все хирурги готовы рискнуть двумя жизнями, а не одной.
А пока светлые умы исследователей придумывают, как решить проблему нехватки донорского материала, золотые руки наших хирургов обретают новый опыт.
Методика ALPPS (англ. Associated Liver Partition and Portal vein ligation for Staged hepatectomy), описанная и опробованная немецкими хирургами в 2012 году, расширяет возможности для хирургического лечения опухолей печени, ранее считавшихся нерезектабельными.
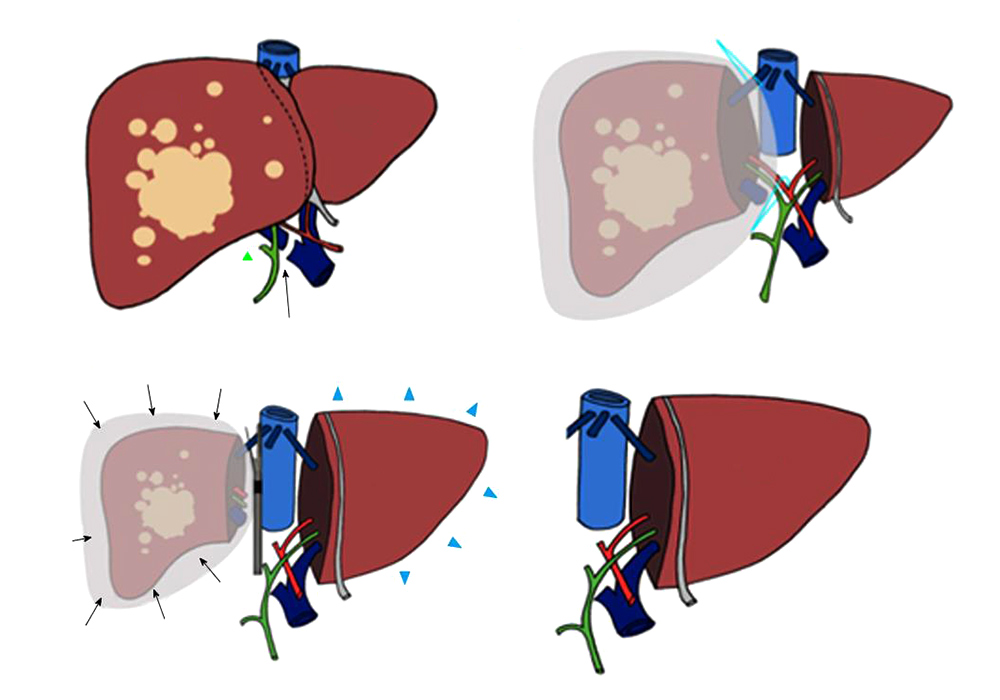
За неделю левая доля печени вырастает до размеров, позволяющих нормально работать
В России ALPPS пока применяется не повсеместно, но тот опыт, который уже есть у наших отечественных коллег, показывает столь же успешные результаты, как и у зарубежных хирургов.
Развитие эндоскопической хирургии. Техническое оснащение все же развивается быстро. Сейчас мы можем, используя тонкие гибкие микроинструменты, введенные в два прокола кожи, вылечить человека, удалить целый орган и т.д. Хирурги могут проводить очень сложные манипуляции, которые не были возможны 20-30 лет назад. Качество картинки с микроскопических камер при таких операциях улучшается каждый год.
Главное – нужно достаточно мотивации и желания у врачей, чтобы учиться, осваивать эти технологии. И конечно, необходимы серьезные деньги на покупку сложного оборудования и обучение врачей. Оба этих фактора редко могут объединиться в лечебном учреждении, даже если это передовой научный институт. А среди частных клиник, мы – единственные, кто производит центральную резекцию печени
Около 5% гепатоцеллюлярного рака связаны с афлатоксином – крайне ядовитым веществом, которое вырабатывают грибки, паразитирующие на арахисе, кунжуте, подсолнечных семечках, кукурузе, рисе и других культурах. Жители цивилизованных стран сталкиваются с ним нечасто, но он, тем не менее, весьма опасен, если съесть зараженные таким грибком продукты: яд необратимо повреждает клетки печени.
Однако, самым существенным фактором риска, по статистике, более опасным, чем алкоголь, сегодня является заражение вирусными гепатитами. Полвека назад это было проблемой в Азии и Африке, а сегодня заболеваемость гепатитами B и C в Европе и, в том числе, в России, приводит к росту появления первичного рака печени. Причем случается, что гепатит не проявляет симптомов, и люди могут долгое время не знать, что являются носителями вируса.
Поэтому не нужно пренебрегать прививками от гепатита B и ежегодно проверяться на наличие гепатита C – от него прививок пока не изобрели.
Регулярно проверяться – принципиальная основа основ успешной профилактики, или, как минимум, ранней диагностики (а значит, эффективного лечения).
И аккуратнее выбирайте орехи. На всякий случай.
Читайте также:

