Болит спина после удаления рака матки
Удаление матки или гистерэктомия сопровождается не только анатомическими скелетными изменениями после операции, но меняет нормальную анатомию внутренних органов, часто сопровождается воспалительными процессами, затрудненным мочеиспусканием, слабостью тазовых мышц и связок, обильными вагинальными кровотечениями, увеличением лимфатических узлов, ранней менопаузой и другими патологиями.
Скелетные изменения после гистерэктомии: можно или нет лечить?
У интактной женщины, не подвергнутой удалению матки или гистерэктомии, между грудной клеткой и тазобедренными костями расположена талия. В норме талия — самое узкое место туловища, далее идет живот — зона с природной кривой. Кривая спускается к нижней части спины, огибает линию бедер, копчик и плавно спускается к удлиненной части туловища — ногам. Это пропорциональная, здоровая картина анатомического атласа женщины. Однако она меняет свои очертания после удаления матки.
В норме матку удерживают на месте четыре вида связок. Связки — леса или опорные конструкции, которые образуют живот или ядро живота.
Когда связки рвутся после удаления матки, позвоночник сжимается, происходит постепенное сближение костей бедра и тазовых костных тканей. Это вызывает сокращение и утолщение мышц живота, формирует выступающий живот, деформирует кривую нижней части спины, искривляет копчик, создает впечатление впавших ягодиц.

У некоторых женщин после удаления эти изменения вызывают в области живота образование ненавистных складок жира без увеличения веса тела. У других больше похоже на беременный живот, у третьих провоцирует ишиас — воспаление или ущемление седалищного нерва, когда ноют не только живот и нога, но нестерпимо болит копчик и вся спина.
Скелетные изменения после удаления матки приводят к хроническим болям в спине, бедрах, ногах и грудной клетке. Боли после удаления могут сопровождаться покалыванием и потерей чувствительности в ногах и ступнях ног. При отсутствии остеопороза после операции женщины теряют скелетную высоту, что неизбежно приводит к развитию стеноза позвоночного канала.
Хронические боли вследствие удаления матки от скелетных изменений часто сопровождаются плохо выраженными симптомами, отдающими в ноги, имеют не гинекологическое происхождение, требуют иного подхода при постановке диагноза и назначении лечения. Происхождение боли после удаления врач выясняет на основании:
- Ноцицепции — активности в афферентных нервных волокнах в периферийной и центральной нервной системе. Активности, которая могла возбуждаться разнообразными вредными стимулами, обладающими разрушающей или повреждающей природой;
- Болевых ощущений. Признаков, источников сигнала или события, вызвавшего боль;
- Интенсивности боли. Аффективной реакции на событие;
- Поведения боли. Адаптивных изменений (функциональных или дисфункциональных).
Физиологические процессы, когда болит копчик врач оценивает на основании:
- Реакции на тепло и холод;
- Механических упражнений (наклонов, приседаний, ходьбы, прыжков на ноги и подобных мероприятий);
- Химических анализов. Анализы определяют в организме уровень гистамина, брадикинина, простагландинов, серотонина, ацетилхолина, протеолитических ферментов, ионов калия, веществ, диагностирующих ишемию, неврозы и воспаления.
Причины хронических болей врач группирует как:
- Структурные, возникающие на фоне текущих разрушительных процессов, таких как артрит или рак;
- Психофизиологические, возникающие на фоне мышечных спазмов, послеоперационных восстановительных мероприятий;
- Соматические, возникающие на фоне психогенных факторов.
Локализация источника боли часто для врача становится трудной задачей. Причиной трудностей является то, что боль возникает из условий, которые влияют на широкую область и затрагивают болевые волокна других органов. Болевые волокна здоровых органов генерируют сигналы боли и не позволяют врачу легко распознать болезнь.
После удаления матки боль любой продолжительности и природы врач должен оценивать, прежде всего, по общей истории болезни, физическому осмотру и анализам. Лабораторные и диагностические исследования часто могут поставить точный диагноз, но зависят от клинических проявлений патологии.

Скелетные патологии при гистерэктомиях могут быть различны. Самыми распространенными патологиями при гистерэктомиях являются:
- Ущемление седалищного нерва (болезнь ишиас, радикулит);
- Стеноз позвоночного канала.
Седалищный нерв — самый крупный нерв крестцового сплетения. Он образован корешками крестцового сплетения и проходит от нижней части спины через копчик, ягодичные мышцы вниз по задним поверхностям каждой из ног.
Защемление седалищного нерва или корешков крестцового сплетения могло произойти:
- Во время проведения операции отсечения матки;
- В период постгистерэктомичного восстановления;
- После операции вследствие ускоренного или естественного старения организма.
В случае постгистерэктомичного ишиаса, отдающего в ноги и спину, он, скорее всего, был вызван защемлением седалищного нерва во время операции или в период восстановления. Возникновение такого условия приводит к постоянной или временной боли, отдающей в ноги и спину, онемению или покалыванию нижней части спины, болях в ягодицах или ногах. Интенсивность боли может быть любой, варьироваться от прерывистой до постоянной и серьезной.
При защемлении седалищного нерва рекомендуется:
- Попеременное использование холода и тепла на копчик;
- Применение болеутоляющих и противовоспалительных препаратов по назначению врача;
- Назначение эпидуральных инъекций стероида в копчик;
- Лечебная физкультура;
- Мануальные процедуры;
- Иглоукалывание;
- Терапевтический массаж.
Второй распространенной причиной боли после операции является стеноз позвоночного канала. Заболевание происходит из-за сужения позвоночного канала, диагностируется по болям в спине и пояснице, покалыванию и онемению области копчика, боли отдающей в ноги.
В случае когда болит копчик, ощущения могут носить сильно выраженный характер, быть стреляющими, отдающимися в ногу и ягодицы.
Методы лечения стеноза позвоночного канала зависят, прежде всего, от того, как болит копчик. Если боли возникли от нагрузки, неосторожных движений или вследствие интенсивных нагрузок, назначается консервативное лечение, прием нестероидных противовоспалительных препаратов, в острых случаях — строгий постельный режим.
Если боли возникли по причине грыж, рака и других серьезных патологий, не устраняются консервативным лечением, то показано хирургическое лечение.
Изменения во внутренних органах после удаления матки
После операции удаления матки у женщин наблюдается изменение внутреннего строения тела. Операция, прежде всего, влияет на мочевой пузырь и кишечник. До удаления матки мышечная ткань матки отделяется мочевым пузырем от тела кишечника и удерживается в правильной позиции. После проведения операции по удалению матки происходят непоправимые изменения, нарушающие анатомию внутренних органов таза.
В результате естественное переполнение кишечника и мочевого пузыря приводит к ощущениям дискомфорта, возникновению сильно выраженной хронической боли, усиливающейся во время ходьбы, а также к развитию спаечной болезни, характеризующейся образованием неэластичной рубцовой ткани — спаек в брюшной полости.
В данном случае полное опорожнение кишечника не может полностью устранить боль и может быть проблематичным. Спайки могут затруднять работу кишечника и мочевого пузыря, угрожать жизни пациентки, провоцировать выпадение влагалища, повреждение мочеточника, образование свищей и потерю качества жизни. Гистерэктомия также может увеличить риск развития почечно-клеточного рака.
Спаечная болезнь — патология, которая характеризуется возникновением патогенных условий, приводящих к образованию спаек в брюшной области. Болезнь сопровождается острой болью в области живота, возникает из-за нарушения работы кишечника, приводит к изменению кровообращения кишечника и сопровождается рвотой, нерегулярным стулом, сильным вспучиванием живота. Чем лечить недуг?
После операции для предотвращения спаечной болезни пациенткам часто назначают физиопроцедуры. Лечебные мероприятия делают рубцы более мягкими и способствуют рассасыванию уже образованных рубцов.
В качестве физиопроцедуры часто назначают магнитотерапию — абсолютно безболезненную процедуру, основанную на благотворном воздействии магнитных полей на поврежденные ткани организма.
Пренебрежение лечением болезни приводит к спаечной кишечной непроходимости и требует проведения новой операции на брюшной полости.
Если спаечная болезнь сопровождается малозаметными симптомами: смазанной болью, кратковременными приступами с длительной ремиссией — это все равно плохо для организма. Такое течение заболевания обессиливает организм и дает возможность пациенткам пренебрегать важными профилактическими мерами, к которым относятся: соблюдение здорового образа жизни, выполнение лечебной гимнастики, правильное питание, исключение чрезмерных нагрузок.
На видео рассказывается о правильно питании для сохранения здоровья кишечника:
Гистерэктомия – оперативное вмешательство, суть которого состоит в удалении матки. Гинекологи разработали четкий перечень показаний к этой операции и прибегают к ней только тогда, когда добиться хорошего результата другими методами невозможно. Далеко не все специалисты посвящают женщину в особенности послеоперационного периода. И, хотя у абсолютного большинства пациенток он протекает без осложнений, нередки случаи, когда после операции по удалению матки женщины жалуются на болевой синдром. Причем если болит грудь, или, например, кишечник, его не связывают с операцией. Попробуем уяснить причины появления боли.

Причины
Послеоперационный период условно можно разделить на два вида – ранний и поздний. Для каждого из них характерны свои осложнения, которые вызывают боли после операции по удалению матки. В раннем послеоперационном периоде боли могут быть вызваны:
- воспалением рубца;
- затруднением мочеиспускания;
- перитонитом;
- тромбозом легочной артерии;
- кровотечением.
В поздние сроки боли возникают в таких ситуациях:
- спаечная болезнь;
- опущение и выпадение влагалища.
Кроме того, причиной плохого самочувствия после операции по удалению матки может быть искусственный климакс.
Осложнения раннего послеоперационного периода
Это те состояния, которые развиваются в первую неделю после операции по удалению матки, и основным проявлением их являются боли. В зависимости от вида осложнений у женщин болит низ живота, бок или грудь. 
Воспаление послеоперационного рубца характеризуется появлением боли в области разреза. Ее локализация зависит от методики проведения операции. Если это открытая лапаротомия, у пациентки болит низ живота в месте разреза. Если же удаление матки проводилось через задний свод влагалища, будут наблюдаться боли во влагалище с иррадиацией в промежность или низ живота. При осмотре рубца находят симптомы, указывающие на воспалительный процесс в нем:
- припухлость;
- покраснение;
- повышение местной температуры;
- боль при пальпации;
- в сложных случаях у пациентки будет выражен интоксикационный синдром.
При проведении операции по удалению матки возможно повреждение уретры. В послеоперационном периоде такие пациентки жалуются на рези и боли во время мочеиспускания. Как правило, они четко указывают на то, что болит уретра.
Но если было присоединение инфекции и ее восходящее распространение, боли смещаются на низ живота. В далеко зашедших случаях болит поясница, что говорит о возможном пиелонефрите. Для постановки точного диагноза потребуются анализы мочи
Очень тяжелое осложнение, которое несет угрозу для жизни пациентки. Характеризуется воспалением брюшины – оболочки, которая состоит из двух листов. Один из них, париетальный, покрывает изнутри брюшную полость. Второй, висцеральный – покрывает внутренние органы – желудок, кишечник, печень и поджелудочную железу, органы малого таза. Они вырабатывают серозную жидкость, которая уменьшает трение между органами. 
Клиническая картина перитонита очень специфична и сопровождается следующими симптомами:
- повышение температуры тела, озноб;
- из-за интоксикации болят суставы, мышцы, голова;
- интенсивные боли в животе разлитого или локализованного характера;
- так как в процесс втягивается кишечник – запор, вздутие;
- положительные симптомы раздражения брюшины;
- изменения в общеклиническом анализе крови.
Если перитонит развился после операции по удалению матки, вначале заболевания пациентки жалуются на боли внизу живота. Иногда болевые ощущения смещаются, и у женщины болит бок. Со временем процесс распространяется на соседние отделы, и женщине труднее указать на место локализации болевых ощущений.
Так как брюшина покрывает кишечник, он автоматически втягивается в процесс. Из-за пареза развивается запор, накапливаются газы. Если прослушать брюшную полость с помощью стетоскопа, можно услышать так называемый симптом гробовой тишины, говорящий об отсутствии перистальтики.
Симптомы раздражения брюшины проверяются врачом-хирургом с помощью определенных приемов. При перитоните они всегда положительны. Если поражен только низ живота, они будут наблюдаться в надлобковой области. При разлитом процессе симптомы будут положительны в любой области передней брюшной стенки.
Тромбоэмболия легочной артерии – тяжелое осложнение, несущее угрозу для жизни и здоровья пациентки. Развивается вследствие отрыва тромба, переноса его в ветки легочной артерии с последующий их закупоркой. Внешне это проявляется посинением кожных покровов, одышкой, кашлем, кровохарканьем, болью в груди. В тяжелых случаях завершается летально.
Возникает при недостаточно качественном гемостазе. Может быть внешним и внутренним. В основном боли локализуются внизу живота и отличаются ноющим характером. Иногда наблюдаются кровянистые выделения из влагалища.
Осложнения позднего послеоперационного периода
На восьмой день после проведенной операции начинается поздний послеоперационный период. Как правило, до этого времени женщине снимают швы и она отправляется домой. Но это не означает, что она здорова. Для полного восстановления ей понадобится еще много времени.
Это осложнение является настоящим бичом хирургии. Она развивается после любого повреждения брюшины – операции, проникающего ранения, воспалительного процесса. Особенно выражена спаечная болезнь бывает после вмешательств в нижних отделах живота, в том числе и после операции по удалению матки.
В месте повреждения брюшина покрывается экссудатом. Уже через 48 часов можно наблюдать фибринозные отложения. Если кишечник нормально перистальтирует, а повреждения необширные, они могут рассосаться. В том случае, когда повреждения более глубокие и обширные, а кишечник не функционировал вследствие послеоперационного пареза, в брюшной полости образовываются мощные коллагеновые спайки, которые не поддаются рассасыванию. 
Первое, на что обращают внимание пациентки при спаечной болезни – болевой синдром и плохо функционирующий кишечник. Как правило, у женщин болит низ живота или бок – это зависит от места расположения спаек. В механизме развития боли есть два момента:
- натяжение спаек вызывает раздражение нервных окончаний органов;
- внутри спаек проходят нервы и сосуды, натяжение которых и дает болевые ощущения.
Так как брюшина, покрывающая кишечник, имеет очень много чувствительных рецепторов, даже незначительное ее раздражение сопровождается появлением боли.
Так как петли кишечника склеены между собой и соседними органами, нарушается эвакуация каловых масс. Это могут быть как хронические запоры и вздутия, так и острая кишечная непроходимость.
Так как матка фиксировалась в малом тазу при помощи связочного аппарата, после операции по ее удалению возможно опущение влагалища. Вначале течение заболевания может быть бессимптомным. С прогрессированием женщина отмечает боли в крестце, промежности, недержание мочи.
Из-за того что кишечник накапливает газы и каловые массы, болит низ живота и бок в месте проекции сигмовидной кишки. Поставить диагноз можно после осмотра пациентки в гинекологическом кресле.
Мастопатия
Эта тема заслуживает отдельного внимания, так как она не относится к послеоперационным осложнениям. Многие женщины считают, что после удаления матки перестает функционировать вся репродуктивная система, поэтому грудь болеть не может. На самом деле это не так. 
Женские половые гормоны вырабатывает не матка, а яичники. Если их не удалили во время операции, они продолжают работать в обычном ритме. Значит, грудь продолжает поддаваться циклическим изменениям, что иногда сопровождается болевыми ощущениями.
Кроме того, грудь может воспаляться, травмироваться, в конце концов, поражаться злокачественными заболеваниями, и это никак не связывается с удаленной маткой.
Если женщину беспокоят подобные симптомы, она должна немедленно обратиться к врачу. Он установит причину патологических симптомов и назначит соответствующее лечение. Кроме того, всем женщинам, а не только с удаленной маткой, нужно регулярно обследовать грудь у маммолога с целью ранней диагностики онкологических заболеваний.
Заключение
Как правило, осложнения раннего послеоперационного периода не остаются без внимания врачей, так как пациентка в это время пребывает в стационаре. В то же время появление патологических симптомов в более поздний период зачастую игнорируется самими женщинами. Многие из них считают, что болезненный низ живота после операции по удалению матки явление нормальное пройдет само собой. На самом деле это не так.
Первичные опухоли позвоночника встречаются редко. Как показывает статистика, до 90% злокачественных новообразований позвоночного столба — это метастазы рака, находящегося в других органах.
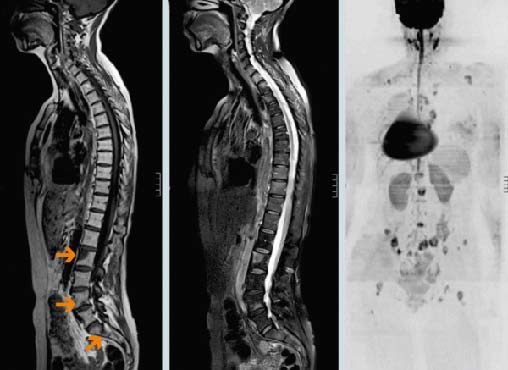
Многие типы рака метастазируют в кости, чаще всего в позвонки. В большинстве случаев опухолевые клетки распространяются гематогенно — с током крови. Вторичные очаги ослабляют костную ткань, это грозит патологическими переломами позвонков, которые приводят к сильным болям, существенному снижению качества жизни, сдавлению спинного мозга и нервных корешков.
В 95% случаев метастазы в позвоночнике являются экстрадуральными, то есть находятся за пределами твердой мозговой оболочки. Более чем в половине случаев очаги локализуются на разных уровнях позвоночного столба.
Некоторые цифры и факты:
- Позвоночник находится на третьем месте в списке органов, в которые чаще всего метастазируют разные злокачественные опухоли. Первые два места принадлежат легким и печени.
- 70% всех костных метастазов — это метастазы в позвоночнике.
- У 5–30% пациентов, страдающих раком 4 стадии, есть метастазы в позвоночном столбе.
- Вторичные очаги в позвоночнике чаще встречаются у мужчин, чем у женщин. Большинство случаев приходится на возраст 40–65 лет.
- Симптомы испытывают лишь 10% пациентов.
- Около 70% очагов, вызывающих симптомы, обнаруживается в грудном отделе, 20% — в поясничном, 10% — в шейном.
- В 60% случаев очаги находятся в передней части тела позвонка.

Какие злокачественные опухоли чаще всего метастазируют в позвоночник?
Первичные очаги находятся в следующих органах:
- легкое — 31%;
- молочная железа — 24%;
- желудочно-кишечный тракт — 9%;
- предстательная железа — 8%;
- лимфомы — 6%;
- меланомы — 4%;
- почки — 1%.
Около 13% приходится на злокачественные опухоли иных локализаций. В 2% случаев локализация первичной опухоли неизвестна.
Какими симптомами проявляются метастазы в позвоночнике при раке 4 стадии?
Некоторые пациенты вообще не предъявляют жалоб. Основной симптом метастазов в позвоночном столбе — боль в шее, спине или пояснице. Боли в позвоночнике могут быть вызваны массой других патологий. Сложно найти человека старше 40–50 лет, который их никогда не испытывал. При раке боль обычно постоянная, мучительная, не проходит после отдыха, усиливается ночью, утром при пробуждении. Постепенно опухоль растет, все сильнее сдавливает спинной мозг и нервные корешки. Спустя несколько недель или месяцев к боли присоединяются такие симптомы, как слабость в мышцах, чувство онемения, покалывания.
Механизм возникновения боли при метастазах в позвоночнике бывает разным, в зависимости от этого она может иметь некоторые характерные особенности:
Одно из тяжелых осложнений, вызванных сдавлением нервов, спускающихся в нижней части позвоночного канала — синдром конского хвоста. При этом нарушается функция кишечника, мочевого пузыря, возникает слабость в ногах, потеря чувствительности в области ягодиц, седловидная анестезия (потеря чувствительности в области промежности, внутренней поверхности верхней части бедер). Зачастую при развитии синдрома конского хвоста требуется экстренное хирургическое вмешательство.
Если опухоль сильно сдавливает спинной мозг, ниже места сдавления нарушаются движения и чувствительность, возникает недержание мочи и стула, у мужчин — эректильная дисфункция.
Диагностика метастазов в позвоночнике
Основные методы диагностики — КТ и МРТ. Они помогают детально визуализировать структуры позвоночного столба, опухолевую ткань. Рентгенография менее информативна, так как на снимках видны только костные структуры, обычно ее применяют при подозрении на патологический перелом.
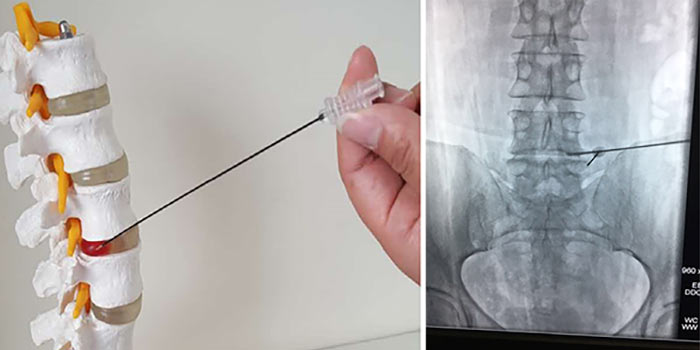
Диагноз подтверждают с помощью биопсии. Врач получает фрагмент опухолевой ткани и отправляет в лабораторию для цитологического, гистологического исследования, молекулярно-генетических анализов. Материал для биопсии может быть получен разными путями:
- Чаще всего проводят пункционную чрескожную биопсию с помощью иглы, которую вводят под контролем рентгена.
- Реже часть опухоли или всю ее целиком удаляют хирургически. Такая биопсия называется соответственно инцизионной и эксцизионной.
Лечение метастазов в позвоночнике
При раке 4 стадии шансы на ремиссию очень низкие. Но пациенту все еще можно помочь. Лечение может преследовать следующие цели:
- Увеличить продолжительность жизни.
- Уменьшить боль и другие симптомы.
- Улучшить движения, способность ходить, выполнять повседневные дела.
- Устранить нестабильность позвонков, предотвратить патологические переломы.
Для стабилизации позвонков и уменьшения болей может быть выполнено миниинвазивное вмешательство. В позвонок вставляют иглу и восполняют объем костной ткани специальным цементом.
Пациенты с метастазами в позвоночном столбе плохо переносят открытые хирургические вмешательства, у них часто развиваются осложнения. Поэтому показания к таким операциям ограничены:
- Если ожидаемая продолжительность жизни пациента составляет 6 месяцев.
- Если имеется только один очаг.
- Если имеются выраженные неврологические расстройства, нарушение движений и чувствительности.
На данный момент нет однозначных доказательств того, что активное хирургическое лечение помогает существенно увеличить продолжительность жизни у таких пациентов.
При метастазах в позвоночном столбе прибегают к системной химиотерапии. Это помогает уменьшить размеры опухоли, избавить пациента от боли. Используют разные виды химиопрепаратов. При некоторых опухолях эффективна гормональная терапия, таргетная терапия, иммунотерапия. Иногда прибегают к химиоэмболизации: в сосуд, питающий опухоль, проводят катетер и вводят через него химиопрепарат в сочетании с эмболизирующим препаратом, который закупоривает просвет сосудов, лишая опухолевую ткань питательных веществ и кислорода.
Исследования показали, что лучевая терапия помогает справиться с болями, вызванными метастазами в позвоночнике, в 70% случаев. Однако, эффект может наступить не сразу, для его достижения требуется до 2 недель. Иногда прибегают к стереотаксической радиохирургии: специальный аппарат испускает множество лучей и фокусирует их в одной области, там, где находится очаг. Это помогает уничтожать рак, оказывая минимальное воздействие на окружающие здоровые ткани.
У некоторых пациентов может быть проведена процедура, во время которой в опухоль вводят электрод в виде иглы и подают на него ток высокой частоты. В итоге происходит нагревание и гибель опухолевых клеток.
Многим пациентам с метастазами в позвоночнике требуется качественное обезболивание. Применяют наркотические и ненаркотические анальгетики, препараты гормонов коры надпочечников (глюкокортикоиды), другие лекарственные средства. В настоящее время онкологи руководствуются трехступенчатой схемой: на каждой ступени назначают более мощные препараты, если более слабые не помогают.
Прогноз при раке 4 стадии с метастазами в позвоночнике
Прогноз зависит от типа первичной опухоли. Средняя выживаемость составляет 10 месяцев. Прогностически неблагоприятный признак — сдавление спинного мозга. При этом средняя выживаемость составляет 3 месяца.
Последствия удаления рака матки – тема, волнующая женщин, столкнувшихся с онкологией детородного органа. Часто химиотерапия и лучевое лечение не дают ожидаемых результатов, болезнь прогрессирует, и врач вынужден пойти на радикальные меры – удалить матку вместе с придатками. Не всегда операция протекает без осложнений, но правильная организация реабилитационного периода поможет свести риск их развития к минимуму.

Возможные осложнения гистерэктомии
Первые осложнения возникают в раннем реабилитационном периоде.
- Развитием воспалительного процесса в месте шва. Пациентка отмечает гиперемию кожных покровов, их отечность, а иногда и нагноение. При несвоевременном обращении за помощью к врачу возможно расхождение шовных нитей.
- Проблемами с мочеиспусканием. Женщины жалуются на боли, рези или дискомфорт при опорожнении мочевого пузыря. Такое осложнение гистерэктомии при раке матки развивается при механическом повреждении мочеиспускательного канала во время проведения операции.
- Болевыми ощущениями разной интенсивности.
- Развитием спаечного процесса в области органов малого таза.
- Образованием свищей. Появление обусловлено некачественным или неправильным наложением лигатур, либо их инфицированием. Ситуация исправляется только с помощью повторной операции по удалению свищей.
- Появлением гематом в области шва, образование которых связано с нарушением целостности капилляров.
Учтите! Самым опасным осложнением считается рецидив заболевания, а также появление метастазов после удаления раковой опухоли матки. Чтобы избежать подобных последствий, после операции пациентке назначается курс лучевой и химиотерапии.
Лучевое лечение после пангистерэктомии
Лучевая терапия после удаления рака матки назначается с целью ликвидации оставшихся клеток и тканей злокачественной опухоли. Параллельно такой терапевтический подход предотвращает рецидив заболевания.
Главная особенность этого метода лечения — использование ионизирующих лучей, воздействующих на определенную точку тела пациентки. В рассматриваемом случае – на органы малого таза, где проводилось хирургическое вмешательство.
Лучевая терапия после операции по удалению матки не проводится женщинам с:
- тромбоцитопенией;
- туберкулезом;
- лучевой болезнью;
- лихорадкой;
- интенсивными кровотечениями, вызванными распадом раковой опухоли;
- инфарктом миокарда;
- анемией;
- почечной или печеночной недостаточностью;
- множественными метастазами.
Выполняться такая процедура может 4 способами:
- Дистанционным. В этом случае лучи воздействуют непосредственно на место, где располагались злокачественные новообразования, но на расстоянии от кожи.
- Внутриполостным. Этот вид лучевого лечения предполагает использование специального интравагинального устройства, и назначается при необходимости ликвидации оставшихся злокачественных тканей.
- Контактным. Такая лучевая терапия предполагает соприкосновение радиоактивного препарата с кожными покровами. Перед первой процедурой радиолог подробно инструктирует женщину о специфике манипуляции, а также о возможных ощущениях во время сеанса.
- Внутренним. Перед манипуляцией в матку вводится необходимая доза назначенных онкологом лекарств, после проводится облучение. Такой подход помогает подавить рост злокачественных клеток и предотвратить рецидив онкологического заболевания.
Продолжительность сеанса лучевой терапии после удаления опухоли устанавливается индивидуально для каждой пациентки. Но, как правило, длительность манипуляции не превышает получаса.
Менструальный цикл и интимная жизнь
Месячные после операции по удалению рака матки зависят от методики хирургического вмешательства. Если лечение было консервативным (при раке 1-2 стадии), то постепенно менструальный цикл у женщины будет налаживаться.
Сначала может быть нерегулярным, а менструальные выделения – скудными. Возможно появление крупных кровяных сгустков бордового, коричневого или даже черного цвета.
Иногда наблюдается наступление месячных 2 раза в месяц или же 1 раз в 2 месяца. К таким аномалиям нужно отнестись с пониманием, поскольку операция по удалению раковой опухоли – сильнейший стресс для организма. На полное восстановление менструального цикла может уйти несколько месяцев.
Месячные после полного удаления матки (у пожилых пациенток, а также при раке, протекающем на последних стадиях) не возобновляются. Во время хирургического лечения ампутируют, как правило, весь детородный орган вместе с придатками. При таких обстоятельствах формировать яйцеклетку и эндометрий просто нечему, поэтому менструации не наступают.

Интимная жизнь после удаления опухоли при раке матки возможна только после прохождения полного курса реабилитации. Немаловажное значение имеет и вид операции.
Часто хирургические вмешательства провоцируют вагинальные кровотечения. В этом случае возобновление половых отношений возможно только после устранения этого симптома.
Что касается либидо у женщин, перенесших операцию по удалению раковой опухоли из полости матки, то оно зависит от того, были ли сохранены яичники (отвечают за продуцирование женских половых гормонов). Эти биологически активные вещества регулируют половое влечение, а также влияют на возможность зачатия.
Интимную жизнь разрешено вести даже после гистерэктомии. Если пациентка полностью оправилась от операции, прошла назначенное гормональное, химиотерапевтическое или лучевое лечение, и у нее не возникло послеоперационных осложнений, в будущем она сможет иметь полноценные сексуальные отношения.
Особенности периода восстановления после удаления рака матки
Чтобы избежать осложнений, женщине, перенесшей операцию по удалению злокачественной опухоли детородного органа, категорически запрещается:
Допускается употребление алкоголя в небольших дозах – 200 г в день. Но пациентке разрешается принимать только красное сухое вино. Остальные спиртные напитки – табу!
Женщинам, перенесшим операцию по удалению раковых опухолей матки необязательно отказываться от спорта. Во время реабилитации полезными будут пешие прогулки на свежем воздухе, спортивная ходьба.

Когда организм немного восстановится, пациентка может посоветоваться с онкологом о возможности посещать сеансы йоги. Плавание тоже помогает организму быстрее оправиться от стресса, связанного с хирургическим вмешательством, но и на него записываются только с разрешения лечащего врача.
Полезным будет употребление свежевыжатых соков домашнего приготовления – овощных, фруктовых, ягодных. Настои из порошка чаги, а также напиток на основе чайного гриба станут хорошими средствами профилактики рецидивов онкологического заболевания.
Больничный и инвалидность
Продолжительность больничного после перенесенной операции устанавливается онкологом для каждой больной индивидуально. Для начала пациентке дается 10 дней на восстановление (этот срок включает пребывание в стационаре). При необходимости онколог имеет право пролонгировать больничный лист до 30 дней.
Иногда пациентке требуется больше времени для восстановления, ведь после операции назначается лучевая терапия или сочетания (вместе с применением химиопрепаратов). В этом случае больничный может быть продлен на 1, 2 или больше месяцев, но лишь по решению медкомиссии.
Женщинам с раком тела матки дают инвалидность, группа которой зависит от степени тяжести болезни и методов, применявшихся для ее лечения. При онкологии 1 – 2 стадий с успешным исходом терапии пациентка способна трудиться на должности с минимальным онкогенным риском. При значительном ограничении трудоспособности, либо при невозможности безопасного трудоустройства, пациентке дается 3 группа инвалидности.
Выраженное ограничение жизнедеятельности пациенток с раком тела матки проявляется при переходе заболевания на 3 – 4 стадии развития при неэффективности проведенного лечения. В таком случае больной дается 2 группа инвалидности. Она также предоставляется женщинам, прогноз на выздоровление у которых считается неблагоприятным или сомнительным.
Хирургическое лечение рака тела матки вносит в жизни женщин определенные коррективы, создает ограничения, а иногда даже вызывает серьезные осложнения. Для восстановления полноценной жизнедеятельности при благоприятном исходе терапии важно пройти курс реабилитации полностью, соблюдая рекомендации, данные лечащим врачом-онкологом.
Пациентки, перенесшие опасную болезнь, должны раз в полгода наблюдаться у доктора и проходить профилактические диагностические процедуры. Только так можно избежать рецидива болезни или зафиксировать тревожные изменения в организме женщины в самом начале возникновения.
Читайте также:

