Вакцинотерапия в лечении рака
Онкоиммунология является достаточно новым и перспективным направлением в лечении рака. В клинике онкоиммунологии в НМИЦ им. Н.Н. Петрова в рамках этого направления успешно применяется инновационная методика – вакцинотерапия дендритными клетками. Вот уже полтора десятка лет она показывает хорошие результаты лечения при таких видах онкологических заболеваний, как кожная меланома, саркома мягких тканей, рак кишечника, а также рак почки. С 2010 года коллективом специалистов научного отдела онкоиммунологии проведено более 1580-и лечебных циклов для 203-х больных. Результаты впечатляют. Поэтому именно сейчас пришло время для определения путей более широкого использования методики и расширения спектра заболеваний, в борьбе с которыми она может применяться.
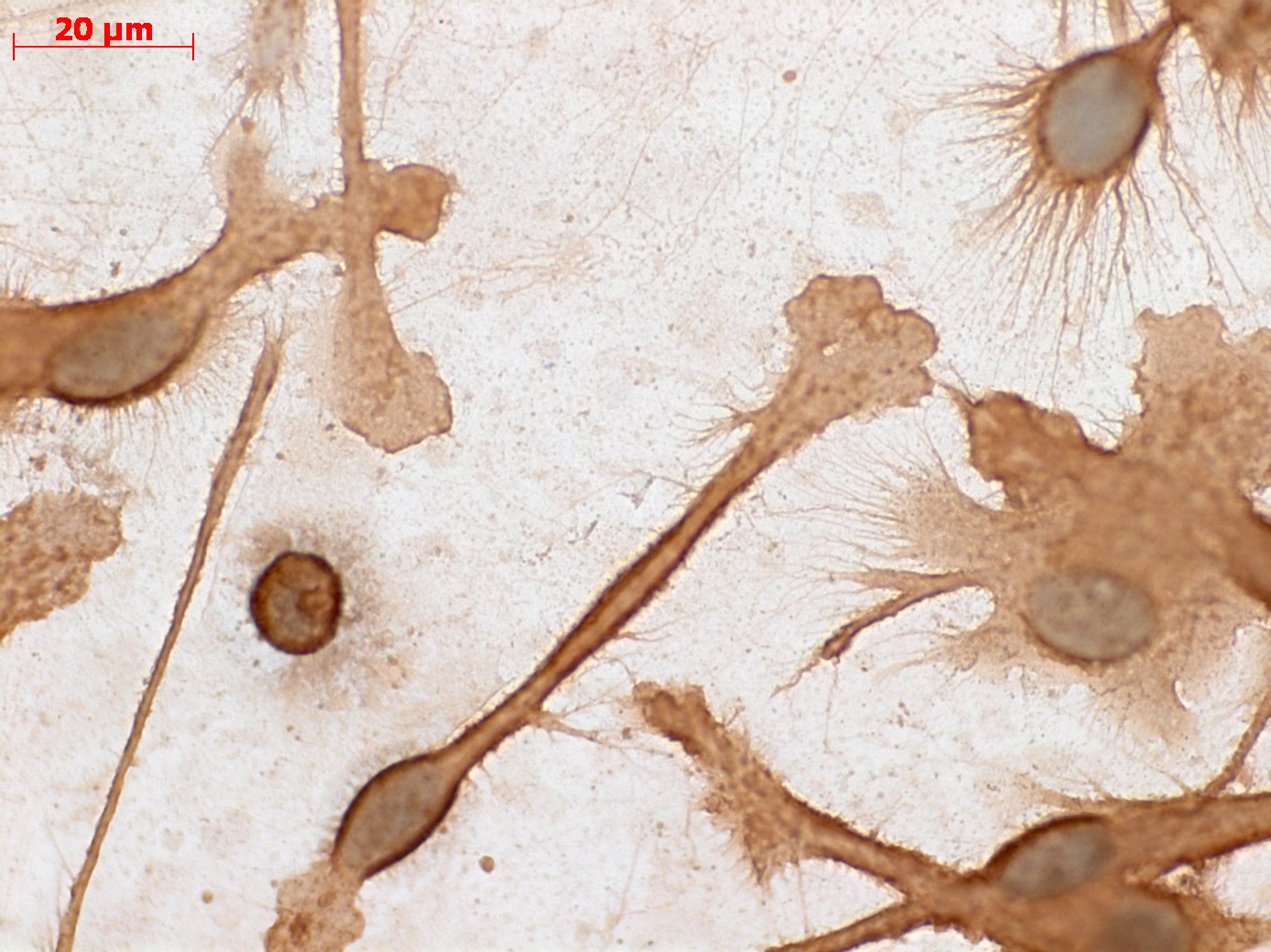
Патент на онкоиммунологический способ лечения "Иммунотерапия костно-мозговыми дендритными клетками больных солидными опухолями" зарегистрирован НИИ им. Н.Н. Петрова в 2003 г. В 2008 г. запатентована вакцина на основе дендритных клеток. В 2010 г. получено разрешение Минздрава РФ на применение этой медицинской технологии в клинической деятельности. На сегодняшний день, лечение индивидуальными противоопухолевыми вакцинами доступно только для детей; для взрослых лечение платное.
Лечение индивидуальной противоопухолевой вакциной на основе дендритных клеток пациента в клинике онкоиммунологии в Санкт-Петербурге может быть назначено пациентам, соответствующим определенным критериям включения и исключения, как взрослым, так и детям.
Хотим предупредить Вас, что, к сожалению, вакцинотерапия это не панацея. Она применяется при сОлидных опухолях (опухолях органов), в комплексе с другими методами лечения. Эффективность вакцин - стойкая ремиссия, зафиксирована у 46% пациентов, которые получали этот вид терапии.
Для того, чтобы определить возможность прохождения вакцинотерапии необходимо:
- Записаться на первичный бесплатный прием онколога НИИ онкологии им. Н.Н. Петрова.
- Врач соберет анамнез, уточнит, какие обследования необходимо сделать. Даст направление на иммунологическое и иные исследования, с результатами которых нужно записаться на прием онкоиммунолога НИИ.

В зависимости от заболевания врач первичного приема может отменить то или иное исследование из п. 1-3 стандартного списка, а также уточнить параметры исследования 4. Стандартный список см. ниже.
Обследования, результаты которых необходимо иметь на руках во время первичного приема онкоиммунолога (должны быть выполнены в течение последних 30 дней):
- МРТ головного мозга, брюшной полости и малого таза с контрастированием.
- КТ органов грудной клетки с контрастированием.
- Остеосцинтиграфия.
- Биохимический анализ крови: АлТ, АсТ, ГГТ, билирубин общий, общий кальций, мочевина, мочевая кислота, креатинин, общий белок, глюкоза, железо, СРБ, ЛДГ.
Срок выполнения: 1-2 рабочих дня. - Расширенный иммунный статус 9 параметров.
Срок выполнения: 5-14 рабочих дней. Материал: кровь. - Клинический анализ крови развернутый (с подсчетом лейкоцитарной формулы, подсчетом тромбоцитов, описанием морфологии клеток).
Срок выполнения: 1-2 рабочих дня. - Во время приема онкоиммунолог, как правило, назначает пациенту молекулярно-генетическое исследование. Его стоимость варьируется в зависимости от диагноза и показателей, которые надо проанализировать.
Срок выполнения от 14 до 30 рабочих дней. Материал: блоки, стекла (предварительно пересмотренные в лаборатории НМИЦ онкологии им. Н.Н. Петрова).
МРТ и КТ выполняются с промежутком 1 день.
Обследования после остеосцинтиграфии проводятся через 3 дня (начиная с дня, следующего за днем проведения этого обследования).
Рекомендуем Вам выполнить исследования 4 и 6 в лаборатории НМИЦ онкологии.
Внимание!! Мы ждем Вас на консультации в клинике онкоиммунологии со всеми имеющимися медицинскими документами и их ксерокопиями: эпикризами, результатами обследований и анализов за прошедшие периоды (чтобы врач мог проанализировать динамику) и пр. Обязательно возьмите с собой свою гистологию: блоки и стекла.
Запись на анализы и прием по телефону (812) 43-99-555 с 9 до 21 часа
![]()
В Петербурге создали первую в России систему контроля за диагностикой рака![]()
Россия не сможет победить рак с серпом и молотом![]()
Молчание поневоле. Как помочь, если голос пропал
В НИИ онкологии им. Петрова научились продлевать жизнь пациентам с агрессивными и запущенными формами рака. Им вводят разработанную в институте вакцину, изготовленную из собственных иммунных клеток пациента. Индивидуальная вакцина учит организм видеть опухолевые клетки и бороться с ними.

По словам врачей, новый метод иммунотерапии дендритными клетками дает возможность пациентам с III и IV стадией онкологического заболевания добиться стойкой многолетней ремиссии — более 5 лет. Речь идет о заболеваниях, плохо поддающихся стандартному лечению: меланома кожи, саркома мягких тканей, рак почки, рак кишечника. При стандартном лечении более 90% таких пациентов погибает из-за активного прогрессирования болезни в течение первого года после постановки фатального диагноза.
Уже сегодня врачи НИИ онкологии говорят об эффективности нового метода иммунотерапии. Врачам удалось остановить развитие и взять под контроль болезнь у этих пациентов. По словам медиков, хорошие результаты получены у целой группы пациентов, которые начали лечиться в институте 5 лет назад и раньше. Некоторые из них получают вакцину раз в полгода, а некоторые уже перешли только под наблюдение специалистов.
Такая методика применяется для пациентов НИИ как платно, так и бесплатно. К примеру, бесплатно аутологичными дендритно-клеточными вакцинами лечатся дети в рамках программы оказания высокотехнологичной медицинской помощи, а также взрослые с саркомой - в рамках протокола внутренних клинических исследований института. Раньше, до 2014 года, в рамках ВМП такое лечение бесплатно могли получить взрослые пациенты и с другими онкодиагнозами, но сейчас этот вид лечения не подпадает под ВМП и оплачивается россиянами из собственного кармана. Стоимость одного введения препарата - 35 или 55 тысяч рублей - в зависимости от вида вакцины. В итоге первый цикл введения вакцины (4 введения с промежутком 2-3 недели) может обойтись в 140 или 220 тысяч рублей. По данным специалистов, аналогичный курс введения клеточной вакцины в США стоит 93 тысячи долларов — то есть более 6 млн рублей.
Активное внедрение вакцинотерапии в клиническую практику началось в институте с 2014 года. За 2014 – 2015 годы пациенты получили около 400 введений препарата (примерно по 200 введений ежегодно). С начала этого года уже сделано 121 введение вакцины на основе дендритных клеток. В научном отделе онкоиммунологии НИИ в Песочном одновременно проходят разные этапы лечения около 30 человек, среди которых как взрослые, так и дети.
Как рассказывают в НИИ онкологии, клеточная терапия начала развиваться в институте с 1998 года, когда была организована лаборатория онкоиммунологии. Патент на первое детище лаборатории – способ иммунотерапии костно-мозговыми дендритными клетками пациентов с солидными опухолями был зарегистрирован НИИ в 2003 году, спустя 5 лет запатентована аутологичная вакцина на основе костномозговых дендритных клеток в сочетании с фотодинамической терапией, а в 2010 году получено разрешение на применение этой медицинской технологии в клинической практике.
Профессор Скворцова В.И. сообщила, что в России появилось лекарство от рака, которое меняет принципы лечения онкологии. Задача ученых - перепрограммировать иммунитет больного так, чтобы он вновь мог уничтожать раковые клетки, стала реальностью.
Для участия в онкоисследовании периодически проводится набор пациентов, у которых нет положительного результата от традиционных методов лечения. Данное лекарство от рака, это прорыв, революционное открытие в системе онкотерапии.
Новое российское лекарство от рака PD 1
Профессор В. И. Скворцова представила новое лекарство от рака анти PD 1 для лечения онкологических заболеваний. Эффективность PD 1 доказали результаты доклинических исследований. Проведённые испытания позволяют дать надежду на излечение вдвое большему количеству онкобольных, чем при химиотерапии. Препарат клеточной терапии способен полностью излечить онкозаболевания, ранее не поддававшиеся лечению.
Принцип действия
Клеточная терапия — это создание лекарственных вакцин на основе биологических тканей (крови или опухолевых клеток), которые забираются у больного, генетически модифицируются и инъекционно вводятся обратно. Результатом является улучшение состояние пациента, полное или частичное уничтожение первичной опухоли и метастазов.
Препарат обладает уникальностью по продолжительности действия, эффект не прекращается и после курса приема. Положительная динамика наблюдается даже у пациентов с 4 стадией рака, при заболеваниях глиобластоме мозга, негативный рак
Пример излечения от рака 4-ой стадии
По мнению доктора медицинских наук, профессора Скворцовой В.И. применение вакцины способно предотвратить развитие опухоли в 40% случаев. Фактически PD 1 - это шанс для онкобольных, которым не помогает химиотерапия.
Прогнозируют, что в следующем году новый препарат появится в производстве. Решение по организации лечения принимается после рассмотрения медицинских документов пациента, которые необходимо выслать на электронную почту.
Дендритные биовакцины
Методика позволяет снизить количество раковых клеток примерно в два раза и перевести онкологическое заболевание в хроническую форму на любой стадии рака, медиана продолжительности жизни может значительно увеличиться. Периодическое применение дендритной противоопухолевой вакцины позволяет вести полноценный образ жизни даже при 4-ой стадии рака.
Приглашаем пациентов принять участие в новых методах лечения онкологических заболеваний.
Новые технологии приходят в Россию.
Приглашаем пациентов принять участие в новых методах лечения онкологических заболеваний, а также в клинических испытаниях препаратов на основе Т-клеток (LAK-терапия). Терапия проводится в различных научно-исследовательских онкологических центрах, в зависимости от вида опухоли.
Отзыв о методе профессора Скворцовой В.И.
Комментарий о клеточных технологиях главного онколога России, академика Давыдова М.И.
Для подбора эффективного метода лечения вы можете обратиться за
- методы инновационной терапии;
- возможности участия в экспериментальной терапии;
- как получить квоту на бесплатное лечение в онкоцентр;
- организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Для активной иммунотерапии используются неспецифические и специфические методы, направленные на активацию естественного противоопухолевого иммунитета.
Активная неспецифическая иммунотерапия заключаются в повышении неспецифической иммунной реакции организма, в том числе и противоопухолевой, и основываются на применении иммунных адъювантов — веществ, которые усиливают иммунную реакцию на чужеродные или собственные опухолеассоциированные антигены.
Классическими считаются адъюванты бактериального происхождения — бациллы Кальмета-Герена (БЦЖ) и Corynebacterium parvum, цитокины (интерлейкин (ИЛ)-1, ИЛ-2, фактор некроза опухоли (ФНО), интерферон (ИФ), колониестимулирующий фактор (КСФ)), компоненты клеточной стенки микроорганизмов (липид А, эндотоксин), иммуногенные белки (гемоцианин лимфы улитки), химически синтезированные соединения (DETOX) и некоторые другие.
Попадая в организм, все они, при отсутствии конкретного антигена, стимулируют неспецифический иммунитет, способный воздействовать на опухоль. На этом основано применение для неспецифической иммунотерапии рака левамизола и вакцины БЦЖ местно (внутриопухолевое, внутрипузырное введение) или системно.
Препараты активирует продукцию клетками иммунной системы (макрофаги, NK-клетки, Т-лимфоциты) цитокинов (ИФ, ФНО и др.) в опухоли с соответствующим противоопухолевым эффектом. Этим достигается, например, регрессия меланомы при инъекциях БЦЖ в опухоль, а введения БЦЖ в мочевой пузырь больным с поверхностным раком пузыря удлиняет ремиссию.
Активная специфическая иммунотерапия
Активная специфическая иммунотерапия, по сути, представляет способ противоопухолевой вакцинотерапии. Большинство онкологов настроены пессимистично в отношении противоопухолевых вакцин, во-первых, из-за твердо установленного факта неиммуногенности большинства спонтанных опухолей, во-вторых, вследствие отсутствия четких реакций Т-клеток на собственные опухоли и, наконец, в-третьих, вследствие способности опухолей терять иммуночувствительность в процессе роста.
Тем не менее, современные познания в молекулярно-биологических и иммунологических механизмах канцерогенеза снова пробудили интерес к вакцинотерапии Все чаще появляются сообщения об эффективности этого метода лечения при опухолях головного мозга, раке предстательной железы, колоректальном раке, меланоме кожи, раке почки.
Вместе с тем, спонтанная регрессия первичного очага меланомы кожи, а также метастазов почечно-клеточного рака в легких, хотя и не частый, но реально существующий феномен. Он указывает на возможность взаимодействия клеток иммунной системы с опухолевыми антигенами.
Вакцины в онкологии — это биологические препараты для активной иммунопрофилактики и иммунотерапии злокачественных новообразований, содержащие опухолевые антигены, на введение которых система иммунитета отвечает каскадом реакций, и это приводит к целенаправленному лизису опухолевых клеток.
Принцип действия вакцин основан на активации специфического противоопухолевого иммунного ответа на антигены вакцины, который развивается по стандартной схеме, свойственной приобретенному иммунитету. Однако следует помнить, что реакция индуцирована искусственно и ее необходимо постоянно поддерживать повторными иммунизациями в течение определенного времени.
Для производства противоопухолевых вакцин, индуцирующих специфический Т-клеточный ответ, могут быть использованы в качестве источника антигенов цельные опухолевые клетки (аутологичные и аллогенные) или их клеточные элементы.
В любом случае важным условием создания эффективной вакцины является наличие в ней иммуногенных (стимулирующих иммунный ответ) опухолевых антигенов. Современные технологии делают процесс создания вакцин разнообразным, но пока еще не существует единого пути, который гарантировал бы возможность получения эффективных препаратов.
Наиболее доступный материал для специфической иммунизации против рака — инактивированные опухолевые клетки, которые представляют собой источник различных антигенов. Поэтому в первых исследованиях по активной специфической противоопухолевой терапии, в качестве иммуногена всегда использовались исключительно цельные опухолевые клетки.
Однако терапевтический эффект при использовании цельноклеточных вакцин был редким и невоспроизводимым. Добавление микробных адъювантов повышало их эффект. Цельноклеточные вакцины чаще всего применялись при меланоме и реже при других солидных опухолях человека.
В последние годы интерес к цельнокпеточным вакцинам снова возрос, благодаря методам генной инженерии. С их помощью опухолевую клетку можно изменить, введя в нее новые, полученные из опухолей человека, гены (цитокинов — ФНО, ИЛ-2, ИЛ-4, ИФ, главный комплекс гистосовместимости (ГКГС), различных опухолевых генов и др.).
Такие вакцины на основе генетически модифицированных опухолевых клеток (аутологичных и аллогенных) находят все более широкое применение. Внесенные гены вырабатывают соответствующие антигены в самой опухолевой клетке и этим повышают ее иммуногенность для цитотоксических клеток иммунной системы. Иммунный ответ при введении генетически модифицированных вакцин реализуется за счет специфического и неспецифического механизмов.
Клинические протоколы по генотерапии опухолей
Существует множество клинических протоколов по генотерапии опухолей. Их можно разделить на три группы. Первая включает трансфекцию генов в иммунокомпетентные, вторая — в стволовые и третья — в опухолевые клетки. Кроме того, методами генотерапии возможно модифицировать генетический аппарат здоровых клеток и/или клеток иммунной системы с целью повышения их резистентности к цитостатикам.
В качестве вакцины используется также опухолевый онколизат — вакцина, основанная на продуктах лизиса/распада опухолевых клеток. В отличие от цельноклеточных вакцин, которые состоят из инактивированных облучением опухолевых клеток, сохраняющих клеточную структуру, онколизат содержит разрушенные механическим путем (ультразвуком) опухолевые клетки без ядер и других органелл.
В настоящее время разрабатываются вакцины на основе дендритных клеток, как наиболее важном типе профессиональных антигенпрезентирующих клеток иммунной системы. Предложены пептидные вакцины, основным действующим компонентом которых является участок молекулы (эпитоп) опухолевого антигена, взаимодействующий с одним активным центром антитела или Т-клеточного рецептора лимфоцита.
Основными преградами широкого употребления таких вакцин выступают высокая стоимость и небезопасность использования вирусов в клинике. Также с целью индукции адекватного иммунного ответа предлагаются поливалентные вакцины (на основе 3-х и более антигенов), которые хотя и более дорогостоящи, но эффективнее, по сравнению с моновалентными, благодаря содержанию нескольких антигенов.
Несомненно, в ближайшем будущем ее место в онкологии будет определено. Вероятно, наилучшей точкой приложения противоопухолевых вакцин (по аналогии с вакцинированием при инфекциях) должна быть область профилактики метастазов рака после удаления первичной опухоли, а в перспективе — и самой болезни до ее клинических проявлений в организме.
Вместе с тем, среди пациентов вакцинотерапия представляется чем-то сказочным, неведомым, подающим надежду на излечение. Этим пользуются народные целители, выдавая различные смеси за вакцины, чем подрывают доверие к методу.
Угляница К.Н., Луд Н.Г., Угляница Н.К.
За последние десятилетия наука серьезно продвинулась вперед в лечении рака. И хотя полная победа над этим заболеванием еще довольно далека, у врачей с каждым годом становится все больше эффективных инструментов для борьбы с опухолями.
Один из них – активизация собственного иммунитета человека против раковых клеток. Именно в иммуноонкологии сегодня проводится максимальное количество исследований и разрабатывается наибольшее число противоопухолевых препаратов.
В чем плюсы и методы механизма, за открытие которого была присвоена Нобелевская премия, беседуем с заведующей дневным стационаром №3 Алтайского краевого онкологического диспансера, кандидатом медицинских наук Еленой Россохой.

Заведующая дневным стационаром №3 Алтайского краевого онкологического диспансера, кандидат медицинских наук Елена Россоха. Фото: Юлия КОРЧАГИНА
- Елена Ивановна, расскажите, как в норме действует иммунный ответ на возникновение злокачественных клеток?
- Иммунитет – это уникальная способность организма защищать себя от губительного воздействия внешних и внутренних потенциально опасных факторов, каковыми являются, в том числе, и раковые клетки.
Давайте разберемся, что такое рак? В норме все клетки организма проходят строго определенные стадии развития, выполняют заданные функции, размножаются по установленным правилам, а со временем стареют и умирают. Эта запрограммированная обязательная смерть нормальных клеток называется апоптоз. Но иногда у обычной клетки в силу ряда причин происходит сбой в программе деления – она приобретает способность делиться очень быстро и бесконечное количество раз, становится потенциально бессмертной - злокачественной.
Опухолевые клетки ежедневно появляются в организме любого человека и отличаются от здоровых наличием аномального белка - ракового антигена. Но в норме иммунитет вовремя распознает угрозу и уничтожает чужеродные элементы с помощью Т-лимфоцитов и других компонентов.
Кстати
Доказано, что если иммунитет подавлен ( ВИЧ , терапия иммуносупрессорами после пересадки органов), то риск развития онкологических заболеваний высок. И наоборот, раковые опухоли могут проходить сами собой без какого-либо специального лечения. Это явление получило название синдрома Перегрина по имени молодого священника, жившего в Италии в конце XIII века. У него была саркома (костная опухоль), требующая ампутации ноги. Хирургия тех времен не могла ему помочь, и юноше оставалось только уповать на Бога. Спустя некоторое время опухоль чудесным образом исчезла, а Святой Перегрин прожил долгую жизнь и умер в возрасте 80 лет без признаков рецидива.
- Почему же в какой-то момент иммунитет ослабляет свою защиту?
-В настоящее время механизмы взаимодействия опухолей и иммунной системы активно изучаются.

В иммуноонкологии сегодня проводится максимальное количество исследований и разрабатывается наибольшее число противоопухолевых препаратов. Фото: Юлия КОРЧАГИНА
Кстати
За открытие иммунных контрольных точек PD-1 и CTLA-4, американцу Джеймсу Эллисону и японцу Тасуко Хондзё в 2018 году была вручена Нобелевская премия. Это открытие позволило совершить прорыв в лечении некоторых ранее смертельных опухолей.
- В чем отличие иммунотерапии от других видов лекарственного противоопухолевого лечения?
- Можно сказать, что открытие принципов иммунотерапии изменило саму парадигму противоопухолевой терапии. Раньше в ее основе лежало воздействие на опухолевую клетку. Сейчас в центре внимания онкологов находится иммунная система человека, возможности ее перепрограммирования и восстановления способности самостоятельно противостоять злокачественным опухолям.
- Какие виды опухолей можно лечить с помощью иммунотерапии, и какова эффективность такого лечения?
- В первую очередь, это распространенные метастатические процессы, 3 и 4 стадии рака, когда удалить злокачественное новообразование с помощью операции невозможно. Что касается видов опухолей, то иммунотерапию можно применить практически ко всем из них. Рак легкого, мочеполовой системы у мужчин и женщин, молочной железы, различные виды лимфом, опухоли головы и шеи, меланома.
Кстати, впервые подобные препараты начали использовать именно при меланоме. Это очень агрессивные опухоли, характеризующиеся быстрым ростом и метастазированием. Еще несколько лет назад такие пациенты, даже получая специальное противоопухолевое лечение, жили максимум шесть месяцев. Сейчас благодаря иммунотерапии, медиана выживаемости для них выросла до нескольких лет.
В лечении злокачественной меланомы достигнут самый высокий прогресс. Пожалуй, самый известный онкобольной, излечившийся благодаря иммунотерапии, бывший презедент США Джимми Картер. В возрасте 90 лет он сообщил об успешно перенесенной операции по удалению опухоли печени. Однако вскоре стало известно, что это - метастаз меланомы, тогда же были выявлены и метастазы в головной мозг. Немедленно начатая иммунотерапия дала результаты - уже через год лечения сообщалось, что у экс- президента не обнаружено никаких следов онкологических образований.
Вообще, в последние годы темпы появления новых лекарств для борьбы с опухолями, ускорились в геометрической прогрессии. Сейчас любая уважающая себя фармацевтическая компания одновременно разрабатывает десятки молекул. Не факт, что из каждой из них на выходе появится новый противоопухолевый препарат, но, тем не менее, благодаря такой высокой заинтересованности производителей, в мире регулярно появляются новые эффективные лекарства.
- Если механизм иммунотерапии так эффективен, прост и органичен замыслу самой природы, почему одним пациентам назначают такие препараты, а другим, с таким же диагнозом, - нет?
- Рак настолько сложное заболевание, что вряд ли когда-нибудь будет придумано универсальное лекарство от этой болезни. Поэтому и иммунотерапия – это не панацея, а всего лишь еще одна очень хорошая лекарственная опция.
Почему мы не назначаем одинаковые препараты пациентам с одинаковыми диагнозами - а что вы считаете одинаковым диагнозом? Это раньше мы лечили рак легкого, рак груди, рак почки и так далее. Сейчас пациента с таким определением статуса болезни ни один врач не сможет лечить эффективно.

Иногда у обычной клетки в силу ряда причин происходит сбой в программе деления – она приобретает способность делиться очень быстро и бесконечное количество раз, становится потенциально бессмертной - злокачественной. Фото: Юлия КОРЧАГИНА
Ученые давно доказали, что не существует абсолютно одинаковых раков. Поэтому мы сейчас лечим не опухоли, а их особенности - наличие определенных биомаркеров. В иммунотерапии это уровень экспрессии рецептора PD-L1 на опухолевых клетках. И чем этот уровень этот выше, тем более результативным будет лечение. Вот почему персонализация - тренд современной онкологии.
Онкологи уже научились применять иммунопрепараты не только в монорежиме, но и эффективно использовать их в сочетании с химиопрепаратами, таргетными и даже другими иммунными препаратами. Причем, комбинация двух или нескольких средств, как правило, имеет синергетический эффект, они многократно усиливают действие друг друга.
Полностью излечить метастатический процесс, к сожалению, нельзя. Наша задача, чтобы пациент жил долго и в хорошем качестве. И сегодня мы научились переводить рак в длительное хроническое течение, назначая последовательную терапию при прогрессировании заболевания.
- Может ли человек сам, не дожидаясь лечения в стационаре, купить иммунологический препарат и начать его использовать самостоятельно? Ведь многие из них выпускаются в форме таблеток – ничего сложного.
- Ни в коем случае! Любой иммунологический препарат должен приниматься под контролем врача, имеющего опыт работы с подобными средствами.
Иммунологические препараты при неграмотном применении могут вызывать тяжелые побочные явления. Например, у пациента появилась высокая температура, кашель одышка. Что это – аутоиммунная или обычная пневмония? Знать это крайне важно, ведь при схожем названии тактика лечения будет принципиально различной.
Токсичная реакция на иммунологический препарат может развиться как через несколько дней, так и через несколько лет после его применения, может пройти почти сразу, а может сохраняться годами. Понимание первопричин каждого из явлений крайне важно для его успешного лечения.
Конечно, такие тяжелые побочные эффекты развиваются редко, поэтому мы успешно лечим наших пациентов в условиях дневного стационара, однако быть готовыми к ним просто необходимо. Тем более не понятно, зачем так рисковать собственным здоровьем, ведь все препараты есть в наличии в диспансере, и пациенты получают их абсолютно бесплатно. А это отнюдь немалые деньги – одно введение такого препарата может стоить 500 тысяч рублей, а общий курс составляет до 18 процедур.
- Почему так дорого?
- Разработка нового иммунологического препарата стоит порядка миллиарда долларов. Это многоуровневый процесс, в ходе которого сначала изучаются общие и специфические свойства препарата, потом его тестируют на животных, затем на добровольцах, следующим этапом изучают степень его токсичности, и так далее.
На входе может стартовать десять потенциальных лекарств, а лет эдак через двадцать к финишу придет лишь один препарат. И только семь лет после разработки формула защищается патентом, по истечении этого срока буквально на следующий день заранее скопированный препарат начинает продаваться гораздо дешевле. Вот производители и успевают отбить затраты и заработать на своем изобретении.
- Можно ли профилактически укрепить иммунитет конкретно против онкологии?
- К сожалению, это невозможно. Иммунитету все равно, против кого бороться, для него и раковая клетка и вирус гриппа – одинаково опасны. Он либо работает, либо нет. Чтобы увереннее противостоять, в том числе развитию злокачественных патологий, нужно укреплять свой иммунный ответ в целом. Рекомендации тут стандартные: здоровый образ жизни, отказ от вредных привычек, правильное питание, постоянный контроль за хроническими болезнями высокого онкориска. Кроме этого существуют и специфические меры профилактики, например, вакцинация против рака шейки матки.
Ну а если есть выраженные проблемы с иммунитетом – частые простуды, головные боли, усталость, упадок сил, сонливость, раздражительность – то лучше обратиться к врачу.
- Ваше мнение: действительно ли иммунотерапия – это прорыв в онкологии, как об этом сейчас говорят?
- Это несомненный прорыв. Появление современных иммунных препаратов коренным образом изменило подход к терапии злокачественных опухолей. У этой категории лекарств есть важная особенность: однажды получив полный ответ на иммунотерапию, мы сохраняем его на годы. У цитостатиков и таргетных препаратов такого нет, там этот эффект длится в среднем от полугода до года. То, что новые препараты дают возможность превратить ра нее считавшееся смертельным заболевание в контролируемую хроническую болезнь или полностью от нее излечиться, вселяет надежду в миллионы больных.
Да, мы пока не можем вылечить всех. Но можем выделить иммунозависимую популяцию и полечить ее. Например, для рака легкого это около 25% всех пациентов. Это уже немало!
Бывает, что опухоли уходят полностью, как в случае со Святым Перегрином, однако следует признать, что это случается крайне редко. Чаще – они значительно уменьшаются в размерах или полностью регрессируют и такое состояние при назначении иммунотерапии может длиться очень долго. Сейчас все эти эффекты изучаются более активно, и я уверена, что ученых ждет еще масса революционных открытий.
Читайте также:




