Рак матки лечение рецедив
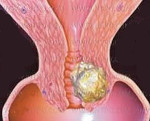
Рецидив рака шейки матки – возобновление онкологического процесса в области первичного очага после завершения радикального лечения и последующего благополучия. Проявляется тянущими болями в пояснице, промежности и зоне крестца, водянистыми либо сукровичными выделениями, расстройствами мочеиспускания, отеками, слабостью, апатией, истощением и нарушениями аппетита. Иногда протекает бессимптомно и обнаруживается при проведении планового осмотра. Диагноз выставляется с учетом анамнеза, жалоб, данных гинекологического осмотра, ангиографии, лимфографии, цитологического исследования, биопсии и других исследований. Лечение – операция, радио- и химиотерапия.
- Классификация и причины рецидива РШМ
- Симптомы рецидива РШМ
- Диагностика рецидива РШМ
- Лечение рецидива РШМ
- Прогноз и профилактика рецидива РШМ
- Цены на лечение
Общие сведения
Рецидив рака шейки матки – повторное развитие злокачественной опухоли через некоторое время после радикального лечения новообразования. Под рецидивами понимают только онкологические поражения, возникающие после периода благополучия продолжительностью от полугода и более. При отсутствии такого периода говорят о прогрессировании онкологического процесса. Вероятность развития рецидива рака шейки матки после комбинированного лечения (операции и радиотерапии) составляет примерно 30%, большинство опухолей диагностируются в течение 2 лет после завершения терапии. Для рецидивных новообразований характерно более агрессивное течение. Лечение проводят специалисты в сфере онкологии и гинекологии.

Классификация и причины рецидива РШМ
А.И. Серебров выделяет два типа рецидивов: местные и метастатические. Согласно классификации Е.В. Трушинковой существует четыре типа рецидивов:
- Местные – поражение культи влагалища.
- Параметральные – онкологический процесс в близлежащей клетчатке.
- Комбинированные – сочетание локального и параметрального процесса.
- Метастатические – вовлечение лимфоузлов и других органов.
В 70% случаев рецидив рака шейки матки возникает в тазовой области. Чаще всего страдают лимфоузлы и связки матки. Местные опухоли диагностируются всего в 6-12% случаев и обычно выявляются у пациенток, страдавших эндофитными формами рака. Причиной развития новообразования становятся злокачественные клетки, оставшиеся в полости таза после хирургического вмешательства и радиотерапии из-за быстрого роста опухоли либо слишком нерадикального лечения, обусловленного недооценкой тяжести и скорости прогрессирования заболевания.
Симптомы рецидива РШМ
Распознавание рецидивных поражений нередко сопряжено с существенными трудностями, особенно – на начальном этапе. Причинами затруднений являются бессимптомное или малосимптомное течение, а также сложности при трактовке проявлений онкологического процесса на фоне послеоперационных рубцов и склеротических изменений, обусловленных предшествующей радиотерапией. Первыми симптомами рецидива рака шейки матки обычно становятся апатия, немотивированная утомляемость, нарушения аппетита и диспепсические расстройства.
Через некоторое время появляются боли в области живота, промежности, крестца и поясницы. Интенсивность болевого синдрома может существенно варьировать. Боли, как правило, тянущие, усиливаются по ночам. При сохранении проходимости цервикального канала отмечаются сукровичные, водянистые либо гнойные бели. При заращении канала бели отсутствуют, жидкость накапливается, матка увеличивается. Возможны отеки и расстройства мочеиспускания. У некоторых пациенток с рецидивами рака шейки матки развивается гидронефроз. При отдаленном метастазировании нарушаются функции пораженных органов.
В процессе гинекологического осмотра в области шейки обнаруживается язва с уплотненными краями. При росте опухоли шейка расширяется, становится бугристой. При заращении канала либо верхних отделов влагалища над шейкой пальпируется эластическое образование. При прогрессировании рецидива рака шейки матки общие признаки онкологического поражения становятся более выраженными. Пациентка страдает от утраты трудоспособности, утомляемости и депрессивного расстройства. Выявляются истощение и гипертермия.
Диагностика рецидива РШМ
Диагноз выставляется на основании анамнеза, жалоб, данных гинекологического осмотра и дополнительных исследований. Достаточно эффективным способом ранней диагностики рецидивов является определение уровня онкомаркера плоскоклеточной карциномы SCC. Повышение уровня опухолевого маркера на доклиническом этапе отмечается у 60-70% больных и может служить основанием для проведения расширенного обследования. При осмотре пациенток с клиническими формами рецидива рака шейки матки обнаруживается язва в зоне поражения. При бимануальном исследовании в окружающей клетчатке могут пальпироваться инфильтраты. Для выявления нарушений функции почек проводят экскреторную урографию.
Лечение рецидива РШМ
Радикальное хирургическое вмешательство возможно при отсутствии гематогенных метастазов и обширных инфильтратов. Пациенткам выполняют пангистерэктомию - удаление матки (гистерэктомию) с аднексэктомией. При одиночных лимфогенных метастазах осуществляют лимфаденэктомию. После операции проводят радиотерапию и химиотерапию. Наилучшим вариантом считается сочетание внутриполостной и дистанционной гамма-терапии. Иногда дополнительно назначают трансвагинальную рентгенотерапию и близкодистанционную внутривлагалищную рентгенотерапию.
При рецидиве рака шейки матки с распространением на тазовую клетчатку и множественными лимфогенными метастазами применяют радиотерапию и лекарственную терапию. При рецидивах во влагалище операция обычно не показана. Больным проводят сочетанную лучевую терапию. При одиночных узлах в печени и головном мозге у молодых, соматически сохранных пациенток возможно оперативное удаление метастатических опухолей. При множественных отдаленных метастазах назначают химиотерапию, радиотерапию и симптоматическую терапию.
Прогноз в большинстве случаев неблагоприятный. Наилучшие результаты отмечаются при локальных рецидивах, не распространяющихся за пределы матки и свода влагалища. Средняя пятилетняя выживаемость после хирургического вмешательства в сочетании с радио- и химиотерапией в подобных случаях составляет 27,4%. При наличии лимфогенных и отдаленных метастазов год с момента постановки диагноза удается прожить 10-15% пациенток.
Важность раннего выявления рецидивов рака шейки матки обуславливает необходимость продуманных профилактических мероприятий. В течение первого года обследование проводят раз в 4 месяца, в течение последующих двух лет – раз в 6 месяцев. Обследование включает в себя осмотр в зеркалах, ректовагинальное исследование, общий и биохимический анализ крови, цитологическое исследование жидкости из влагалища, экскреторную урографию, рентгенографию грудной клетки, УЗИ женских половых органов, КТ органов брюшной полости и динамическую сцинтиграфию почек (при наличии соответствующего оборудования). В сомнительных случаях осуществляют пункционную биопсию шейки матки.
Рецидивирующий рак матки — это рак, который вернулся после первичного лечения. Для большинства женщин рецидивирующий рак матки неизлечим с помощью доступных в настоящее время стандартных методов лечения. Идентификация рака, приводящего к геномной мутации, также может помочь определить лечение для некоторых пациентов – все женщины должны пройти тестирование геномных биомаркеров.
Навигация по статье
Как пройти дистанционное лечение рака в Израиле во время эпидемии коронавируса?
Если рецидив следует за первичным лечением только хирургическим путем и обнаруживается на ранней стадии, лечение все еще возможно с помощью дополнительной операции и/или лучевой терапии. К сожалению, удаление всех видов рака обычно не может быть достигнуто для большинства пациентов с рецидивирующим заболеванием. Для этих пациентов лечение рецидивирующего рака матки диктуется местом метастатического рака и симптомами, связанными с распространением рака. Целью лечения женщин с рецидивирующим раком матки является уменьшение симптомов и увеличение продолжительности жизни.
Генетические мутации: не все раковые клетки матки одинаковы. Они могут отличаться друг от друга в зависимости от того, какие гены имеют мутации. Молекулярное тестирование должно проводиться для проверки генетических мутаций или белков, которые они производят у всех пациентов. Тестируя рак матки человека на наличие специфических уникальных геномных биомаркеров, врачи могут предложить индивидуальный подход к лечению с использованием прецизионных лекарств. Выявляются мутации рака матки, и на постоянной основе разрабатываются новые прецизионные лекарства от рака, нацеленные на эти мутации.
Точное лечение онкологических заболеваний
У людей со следующими биомаркерами рак матки в онкоцентре Ихилов может лечиться по-разному с помощью таргетных прецизионных противораковых препаратов.
В онкоцентре Ихилов врачи высшей категории могут детально изучить каждый отдельный случай рецидива рака матки. Многие пациенты из России, Украины и других стран обращаются в наш онкоцентр именно при рецидиве, когда местные врачи уже не могут помочь.
Рецидив после лечения рака на ранней стадии с хирургическим вмешательством
Женщины, которые первоначально имели рак I или IIB стадии и пережили рецидив после лечения только хирургическим путем, часто излечиваются с помощью дальнейшего хирургического вмешательства и добавления лучевой терапии. Лучевая терапия обычно проводится как брахитерапия (размещение радиоактивного изотопа вблизи опухоли), так и наружная лучевая терапия. Эта терапия часто бывает успешной, так как пациенты I и IIB стадий, получавшие первоначально только хирургическое лечение, часто проходят повторные обследования, которые позволяют выявить рецидив на ранней стадии, когда он излечим.
Для пациентов с серьезными заболеваниями органов малого таза часто используется лучевая терапия, состоящая из комбинации брахитерапии и лучевой терапии наружным лучом. Лучевая терапия может уменьшить симптомы и улучшить выживаемость пациентов с неоперабельным раком матки.
Лечение в онкоцентре Ихилов не выходя из дома.
Как специалисты клиники лечат пациентов во время коронавируса.
Лікування в онкоцентрі Іхілов не виходячи з дому.
Як фахівці клініки лікують пацієнтів під час коронавируса.
Рецидив после лечения рака на ранней стадии с хирургическим вмешательством и облучением
Дальнейшая лучевая терапия у женщин, которые испытывают рецидив после первоначального облучения, как правило, невозможна. Однако некоторые женщины не смогут пройти лечение, которое включало только брахитерапию, и эти женщины могут лечиться внешней лучевой терапией, если у них развивается рецидив в малом тазу вдали от места размещения изотопа.
Первичная гормональная терапия
Гормональное лечение рака, имеющего эстрогенные или прогестероновые рецепторы, может задержать прогрессирование рака и продлить выживаемость, особенно у пациентов с небольшим количеством рака, не затрагивающим легкие или печень. Эстроген и прогестерон-это женские гормоны, вырабатываемые главным образом яичниками и циркулирующие в крови. Многие органы в организме состоят из клеток, которые реагируют или регулируются воздействием этих гормонов. Клетки в груди, матке и других женских органах имеют рецепторы эстрогена и прогестерона и при воздействии этих гормонов стимулируются к росту. Когда клетки, имеющие эти рецепторы, становятся раковыми, рост этих раковых клеток может быть увеличен воздействием женских гормонов.

онкоцентр Ихилов (Израиль, Тель-Авив)
Основой гормональной терапии при лечении рака матки является блокирование или предотвращение воздействия на раковые клетки гормонов эстрогена и прогестерона. Удаление яичников, органа, ответственного главным образом за выработку этих гормонов, является одним из эффективных подходов к устранению выработки гормонов и широко используется во многих странах. Другой подход заключается в использовании препаратов, которые могут достичь аналогичного эффекта без удаления яичников.
Прогестационные агенты уже давно используются в лечении прогрессирующего или рецидивирующего рака матки из-за наличия рецепторов к этим агентам на раковых клетках. Хорошо дифференцированный рак лучше реагирует на прогестагенные агенты, чем недифференцированный рак. Прогестационные агенты, которые были использованы, включают гидроксипрогестерон, медроксипрогестерон и мегестрол. По статистике онкоцентра Ихилов эти агенты приводят к частичному или полному исчезновению рака у 20-29% женщин с прогрессирующим или рецидивирующим раком матки. Комбинация прогестионального агента (мегэстрола) и тамоксифена (антиэстрогена) может быть лучшим лечением, чем только мегэстрол.
Химиотерапия
Химиотерапия — это использование химических веществ (лекарств или медикаментов) для уничтожения раковых клеток. Для этой цели было разработано множество химических веществ, большинство из которых повреждают ДНК клеток. Когда ДНК повреждается, клетки не могут расти или выживать. Успешная химиотерапия зависит от того, что раковые клетки, по крайней мере, несколько более чувствительны к химическим веществам, чем нормальные клетки. Поскольку клетки костного мозга, кишечного тракта, кожи и волосяных фолликулов также очень чувствительны к этим химическим веществам, травмы этих органов являются распространенными побочными эффектами химиотерапии (например, язвы во рту, диарея, сыпь и выпадение волос). Несколько химиотерапевтических препаратов, используемых отдельно или в комбинации, могут эффективно вызывать ремиссии у
30-70% женщин с рецидивирующим раком матки.
- Доксорубицин
- Доксил
- Платинол
- Гикамтин
- Гемцитабин
- Таксол
- Таксотер
Химиотерапия и гормональная терапия
Химиотерапия и гормональная терапия препятствуют росту раковых клеток различными методами. Сочетание химиотерапии с гормональной терапией может уменьшить рост раковых клеток больше, чем любое другое лечение, проводимое отдельно. Исследователи оценили комбинации химиотерапии и гормональной терапии; например, 74% пациентов ответили на лечение комбинацией Параплатина® , метотрексата, фторурацила и медроксипрогестерона. Средняя продолжительность ответа составила более 10 месяцев, а средняя выживаемость-более 16 месяцев. Этот режим применялся амбулаторно и хорошо переносился.
Хирургия рака матки
Операция по поводу рака матки проводится с целью удаления опухоли и получения дополнительной информации о стадии или степени распространения рака. Хирург, специализирующийся на лечении заболеваний женских половых путей, известен как гинеколог. Гинекологические онкологи — это гинекологи, имеющие специальную подготовку в области лечения рака женских половых путей. Гинекологические онкологи накопили большой опыт в проведении хирургического лечения рака матки.
Стандартной операцией для лечения рака матки является тотальная абдоминальная гистерэктомия (удаление матки) и двусторонняя сальпингоофорэктомия (удаление маточных труб и яичников). В дополнение к удалению матки и яичников хирург часто берет пробы или удаляет тазовые и парааортальные лимфатические узлы, чтобы определить, распространился ли рак.
Дилатация и кюретаж
Дилатация и кюретаж (D&C) — это распространенная диагностическая процедура, используемая гинекологами для получения тканей из стенки матки. Во время D&C влагалище промывают антисептиком и вводят местный анестетик в шейку матки или рядом с ней. Можно также использовать инъекционные обезболивающие или общую анестезию. Отверстие шейки матки постепенно растягивается. Один за другим в шейное отверстие вводится ряд все более толстых стержней (расширителей). Самый толстый расширитель может быть шириной с авторучку.
В качестве альтернативы можно использовать абсорбирующие расширители для растяжения шейного отверстия. Эти расширители поглощают жидкость из области шейки матки и растягивают отверстие шейки матки по мере расширения расширителей. Выскабливание (кюретирование) слизистой оболочки матки дает ткань, которую затем можно рассмотреть под микроскопом, чтобы определить, присутствует ли рак. Редко, если вообще когда-либо, кюретаж используется для лечения рака матки, так как удаляется только поверхностный слой матки.
Гистерэктомия и диссекция тазовых лимфатических узлов
Стандартным методом лечения рака матки I-III стадий является тотальная абдоминальная гистерэктомия (удаление матки) и двусторонняя сальпингоофорэктомия (удаление маточных труб и яичников) с удалением или без удаления тазовых и парааортальных лимфатических узлов. Когда матка удаляется хирургическим путем, срезанные концы влагалища хирургическим путем сшиваются вместе, образуя так называемую “вагинальную манжету”. Вагинальная манжетка является местом местного рецидива рака только после хирургического вмешательства.
Гистерэктомия наиболее эффективна, если исследование во время операции показывает, что рак не распространился за пределы матки. У некоторых пациентов, однако, будет рак, который распространился за пределы матки в лимфатические узлы в малом тазу. Перед гистерэктомией врач иногда выполняет тазовую лимфодиссекцию. Во время тазовой лимфодиссекции хирург удаляет лимфатические узлы, чтобы определить, содержат ли они Рак. Если лимфатические узлы содержат рак, хирург не может приступить к гистерэктомии. Обычно рекомендуются другие формы лечения, обычно лучевая терапия и химиотерапия.
Несмотря на хирургическое удаление рака матки, у некоторых пациенток может наблюдаться рецидив рака. Важно понимать, что у некоторых пациентов с раком матки уже есть небольшие количества рака, которые распространились за пределы матки и не были удалены хирургическим путем. Эти раковые клетки не могут быть обнаружены ни с помощью одного из доступных в настоящее время тестов. Необнаруживаемые участки рака вне шейки матки называются микрометастазами. Наличие этих микроскопических участков рака вызывает рецидив после первоначального лечения. Наружная лучевая терапия с имплантацией или без нее и химиотерапия часто рекомендуются для очищения организма от микрометастазов с целью улучшения скорости излечения, достигаемой при хирургическом удалении рака.

Пациенты с менее чем 2 сантиметрами рака, оставшимися после операции по удалению опухоли, сравнивались с пациентами, у которых оставалось более 2 сантиметров рака, и пациентами, которые не подвергались операции по удалению опухоли. Средняя выживаемость при оптимальном хирургическом дебютировании (оставалось менее 2 см) составила 32 месяца, по сравнению с 12 и 13 месяцами у женщин с неадекватным дебютированием или без него. Таким образом, у женщин с широко распространенным раком матки хирургическим путем может быть удалено как можно больше раковых опухолей.
Роль парааортальной лимфаденэктомии
Когда рак матки распространяется, он покидает матку и перемещается в лимфатические узлы в малом тазу рядом с маткой. Из тазовых лимфатических узлов он распространяется в лимфатические узлы вокруг главной артерии от сердца, называемой аортой. Эти лимфатические узлы называются парааортальными лимфатическими узлами.
Во время операции тазовые лимфатические узлы часто удаляются, но значение удаления парааортальных лимфатических узлов менее ясно. Если удаление парааортальных лимфатических узлов повышает шансы на излечение и/или длительную выживаемость, это было бы полезно. С другой стороны, если удаление парааортального лимфатического узла просто увеличивает побочные эффекты операции, это было бы нецелесообразно.
Хирурги пытались оценить, является ли удаление парааортальных лимфатических узлов полезным. В клиническом исследовании 137 женщин с высоким риском поражения парааортальных лимфатических узлов частота рецидивов рака составила 38%, а 5-летняя выживаемость — 71% для тех, у кого не были удалены лимфатические узлы, по сравнению с частотой рецидивов 23% и выживаемостью 85% для тех, у кого были удалены лимфатические узлы. Эти врачи предлагают пациентам с высоким риском распространения лимфатических узлов рассмотреть возможность хирургического удаления парааортальных лимфатических узлов, а также тазовых лимфатических узлов.
Побочные эффекты хирургического вмешательства
Женщины, перенесшие гистерэктомию, могут испытывать боль в нижней части живота, кровотечение или инфекцию после операции, поскольку это может снизить риск рецидива рака и продлить выживание. Трудности с мочеиспусканием или проблемы с контролем мочевого пузыря также могут возникнуть у женщин, получивших хирургическое лечение. Реже происходит повреждение прямой кишки или трубок, которые дренируют почки (мочеточники) или мочевой пузырь. Это может быть в виде “свища” или аномального соединения с влагалищем. Для женщин детородного возраста последствия операции радикальны, так как удаляются матка и оба яичника. Очевидно, что такая операция исключает роды. Кроме того, удаление обоих яичников ускоряет менопаузу и необходимость рассмотрения вопроса о замене гормонов.
Хирургическое удаление тазовых или парааортальных лимфатических узлов может вызвать лимфедему нижней части тела у некоторых женщин. 1 лимфедема — это скопление лимфатической жидкости в тканях непосредственно под кожей, приводящее к отеку, стянутости и дискомфорту в пораженной части тела. Повреждение или закупорка лимфатической системы является причиной лимфедемы.
Стратегии улучшения лечения
Прогресс, достигнутый в лечении рака матки, стал результатом улучшения разработки методов лечения у пациентов с более поздними стадиями рака и участия в клинических испытаниях. Дальнейший прогресс в лечении рака матки будет достигнут благодаря постоянному участию в соответствующих клинических испытаниях. В настоящее время существует несколько направлений активных исследований, направленных на совершенствование лечения рака матки.
Лапароскопическая хирургия при раке матки: лапароскоп — это освещенная трубка, введенная через кожу в брюшную полость, которая позволяет хирургу визуализировать, фотографировать и брать образцы тканей для исследования под микроскопом. Некоторые хирургические процедуры, включая гистерэктомию, тазовую и парааортальную лимфаденэктомию, могут быть выполнены лапароскопически, что исключает необходимость разреза брюшной полости. Это может уменьшить осложнения хирургического вмешательства, особенно у тучных женщин. Исследовательская группа гинекологической онкологии в настоящее время проводит клиническое исследование, которое непосредственно сравнивает лапароскопическую гистерэктомию со стандартной методикой, включающей разрез брюшной полости, чтобы оценить, какая процедура является наиболее выгодной.
Роль диссекции парааортальных лимфатических узлов: в настоящее время рутинное удаление парааортальных лимфатических узлов не согласовано. Хотя некоторые неконтролируемые клинические исследования предполагают, что удаление парааортальных лимфатических узлов продлевает выживаемость, другие исследования продолжаются, чтобы определить роль парааортальной лимфодиссекции.
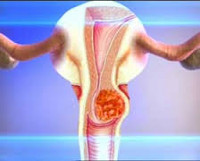
Одна из опаснейших онкологических патологий, рак матки, находится на четвертом месте среди всех новообразований по частоте диагностики и занимает 7-ю позицию среди причин летальных исходов. Второе место среди злокачественных опухолей, локализующихся в женских половых органах, занимает рецидив рака матки.
Чем опасен рецидив рака матки?
Поражение матки злокачественной опухолью чаще встречается у женщин репродуктивного возраста, частота этой патологии с каждым годом увеличивается. Главные условия сохранения здоровья и жизни пациентки – это ранняя диагностика заболевания и комбинированное поэтапное лечение. Но даже при их соблюдении нередки ситуации, когда опухолевый процесс начинает развиваться вновь через несколько месяцев и даже несколько лет после успешного лечения. В этих случаях у женщины диагностируется рецидив рака тела или шейки матки.
В зависимости от стадии злокачественного образования при первичной диагностике, типа опухоли, а также выбранной лечебной тактики, частота рецидивов колеблется от 15 до 52%, при этом уровень летальности остается высоким. Это объясняется тем, что при рецидивах в патологический процесс всегда вовлекаются соседние внутренние органы и ткани: отделы кишечника, мочевой пузырь, окружающая матку жировая клетчатка, лимфатические узлы. В результате, при развитии рецидива требуется более обширное хирургическое вмешательство, часто на кишечнике или мочевом пузыре. Но, даже при ранней диагностике и проведенном комплексном лечении, срок жизни пациенток резко сокращается, что объясняется и склонностью вновь развившегося патологического очага к быстрому метастазированию.
Факторы риска и причины повторного развития маточной онкологии
Главными причинами повторного развития злокачественного новообразования в матке считаются ситуации, когда после лечения в организме остаются целые участки опухоли или даже ее единичные клетки. Это может произойти при оперативном удалении части органа, а не всей матки в целом, при наличии метастазов в соседних тканях, даже при попадании опухолевых клеток с хирургического инструментария на ближайшие здоровые участки во время операции.
Другими причинами появления рецидива могут стать различные негативные воздействия на организм. К ним можно отнести тяжелые физические нагрузки, подъем тяжестей, травмы области живота и таза, чрезмерное употребление алкоголя, курение, прием наркотических веществ. Немаловажно влияние половых инфекций, появление сбоев в работе эндокринной системы, наличие сопутствующей хронической патологии, то есть все ситуации, которые снижают иммунитет и ослабляют организм женщины.
Первые признаки рецидива после лечения рака матки
Клинические симптомы, свидетельствующие о появлении повторного злокачественного очага в матке, достаточно разнообразны. В ряде случаев они настолько минимальны, особенно на ранней стадии рецидива, что пациентка может не обратить на них внимания. Клиническая картина зависит прежде всего от того, была ли сохранена при операции часть матки (цервикальный канал). Симптоматика может появиться как через 2-3 недели после законченного лечения, так и через несколько лет, в среднем – в течение первых двух лет. Поэтому женщина должна постоянно следить за своим здоровьем и регулярно проходить комплексное обследование. Это необходимо делать даже при отсутствии жалоб, так как нередки случаи возобновления злокачественного процесса на фоне кажущегося полного здоровья.
Первые признаки рецидива после рака матки следующие: женщина начинает периодически ощущать слабость, головокружение, апатию, появляются диспепсические расстройства, которые вскоре дополняются нарушениями мочеиспускания и отеками. Возможно повышение температуры тела до субфебрильных значений (до 38 градусов) и выше. Пациентка жалуется на боли в пояснице и малом тазу тянущего характера, усиливающиеся ночью. Если при операции были сохранены наружные половые органы и цервикальный канал, то характерны сукровичные или водянистые выделения, которые являются более специфичными признаками возобновления рака.

Лечение
Терапевтическая тактика зависит от локализации возобновившегося ракового процесса. Если во время первой операции матка с придатками не была удалена полностью, и рецидив развился в оставшейся части органа, то обязательно производят полное его удаление. К сожалению, во многих случаях распространение опухоли происходит на соседние органы, прямую кишку и мочевой пузырь. Поэтому одновременно производится оперативное вмешательство и на них, что значительно ухудшает прогноз и качество жизни пациенток, так как происходит хирургическое формирование стом (искусственных каналов) на мочевом пузыре или прямой кишке.
Следующими этапами лечения становятся химиотерапия и лучевая терапия. Эти же способы используются и в тех случаях, когда у пациентки уже удалена матка и придатки, а рецидив развился в отдаленных внутренних органах, в клетчатке или лимфоузлах. Применение химиотерапии и облучения показывает относительно хорошие результаты. Эти методы позволяют снизить интенсивность болевого синдрома, улучшить самочувствие пациентки и качество жизни в целом, но, к сожалению, не способны окончательно остановить развитие повторной опухоли матки. Их использование должно учитывать стадию и локализацию патологического процесса, общее состояние женщины, наличие сопутствующих заболеваний.
Профилактика рецидива
Главные мероприятия по профилактике повторного появления рака после проведенного лечения первичной опухоли матки – это регулярные углубленные осмотры. Женщина должна в первый год после операции дважды пройти урологическое обследование, затем – один раз в год. При необходимости назначаются ангиография и лимфография. Гинекологические осмотры должны быть ежеквартальными.
Очень важно, чтобы пациентка придерживалась здорового образа жизни, отказалась от вредных привычек, отрегулировала режим дня и питания. Физические нагрузки должны быть щадящими, а питание полноценным и сбалансированным.
Прогноз и выживаемость
Несмотря на современные способы лечения, рецидив рака матки имеет очень неблагоприятный прогноз. Всего 15% пациенток даже при комплексной терапии, состоящей из хирургического вмешательства, химиотерапии и облучения, способны прожить еще 1 год. Большая же часть больных погибает в течение нескольких месяцев, особенно при поздней диагностике и применении только симптоматических средств.
Читайте также:

