Рак легкого клиника диагностика лечение профилактика
Рак легких занимает по заболеваемости и смертности первое место среди всех опухолей (согласно мировой статистике). В России занимает третье место, у мужчин – первое.
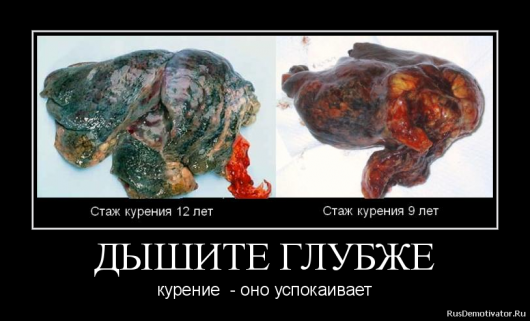
В основе любой онкологии – повреждающее действие факторов среды на ДНК клеток. В случае легких к основным факторам относят курение (в том числе пассивное), вдыхание эфиров, коксов, смол, вредное производство, действие вирусов (цитомегаловирус, вирус папилломы). Вредные соединения, попавшие в легкие с сигаретным дымом, оседают в них навсегда, образуют скопления, не способны выводиться наружу и рассасываться. Играет определенную роль наследственный фактор. Наличие хронической патологии легких повышает риск.
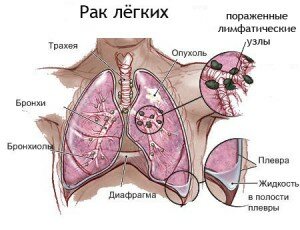
Рак центральный – карцинома крупных бронхов.
Периферический – из мелких бронхов или альвеол.
Атипичные формы . Медиастинальная – метастазы в лимфоузлы без выявленного первичного очага. Диссеминированная – множественные очаги в легочной ткани.
Также онкологическое заболевание подразделяют по гистологическому строению и степени дифференцировки.
На ранних стадиях симптоматика не слишком специфичная, что затрудняет своевременную диагностику. Центральная форма проявляется раньше, чем периферическая.
Первые признаки болезни:
Вторичные проявления возникают при распространенном процессе и затрагивают соседние органы, или обусловлены метастазированием.
Долгое время себя не проявляет. Характерные симптомы: боли в грудной клетке, не связанные с дыханием, одышка. Прорастание опухоли в сосуды приводит к легочным кровотечениям.
Прогноз при онкологических заболеваниях зависит от стадии процесса и гистологической структуры.
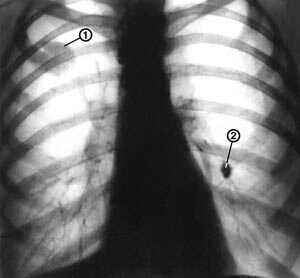
Для скринингового исследования населения применяется рентгенограмма или ежегодный флюорографический снимок.
Более точную информацию дают следующие методы:
- Определение в крови онкомаркеров.
- Бронхоскопия – осмотр внутренней части дыхательных путей и взятие образца ткани.
- Биопсия лимфоузлов (пункционная).
- Трансторакальная пункция.
- Компьютерная томография – относительно новое в медицине исследование, позволяющее определить области, в которых развивается рак, и обнаружить даже маленькие очаги.
- Химиотерапия – прием специальных лекарств, приостанавливающих рост раковых клеток или убивающих их. Назначается несколькими курсами.
- Радиотерапия – облучение опухоли. Показана при невозможности проведения операции и переходе процесса на лимфатические узлы.
Эти методы часто назначают в сочетании для большей эффективности лечения. - Хирургическое лечение. Удаление легкого, его части, самой опухоли. Для борьбы с оставшимися раковыми клетками операцию дополняют радио- или химиотерапией.
В разработке находятся новые методы разрушения опухолевых клеток: диатермия, криохирургия, фотодинамическая терапия, препараты, препятствующие развитию новых сосудов.
Паллиативная терапия заключается в эффективном обезболивании, коррекции дыхательных нарушений, лечении сопутствующих заболеваний, оперативном устранении влияния опухоли на другие органы,
Большой популярностью пользуется лечение рака в зарубежных клиниках. Особого внимания заслуживает медицина Израиля, которая добилась больших достижений в области онкологии.
- Рак плевры: этиология, классификация, клиника и лечение
- Что такое злокачественная опухоль?
- Мезотелиома: классификация, этиология, диагностика, клиника и лечение
- Рак легкого
- 15 самых крупных клиник в Израиле
Если Вам понравилась эта статья, подпишитесь на обновления сайта.
- Анализы
- Болезни
- Акушерство и Гинекология
- Аллергология и Иммунология
- Гастроэнтерология
- Гематология
- Генетика
- Дерматовенерология
- Диетология
- Инфекционные болезни
- Кардиология
- Неврология
- Нефрология
- Онкология
- Психиатрия
- Пульмонология
- Ревматология
- Токсикология
- Урология
- Хирургия
- Эндокринология
- Интересные факты
- История
- МКБ 10
- Наука
- Нетрадиционная медицина
- Новости медицины
Сайт "Медицинская практика" посвящен врачебной деятельности, в котором рассказывается про современные методы диагностики, описаны этиология и патогенез заболеваний, их лечение
Каждый день человек идет за своей мечтой, ставит цели и достигает их. Пока он здоров и полон сил, ему любая гора по плечу. Но все резко может измениться, если человек заболел и болезнь является смертельной. Профилактика, лечение, диагностика и клиника рака легкого далее. Ну а пока стоит подробнее узнать об этом органе.
Что такое легкие?
Легкие – это парный орган воздушного дыхания у человека, млекопитающих, птиц, пресмыкающихся. Рак легкого – это злокачественная опухоль, которая развивается в эпителиальной ткани или в бронхах. Отличается такое новообразование от других онкологических заболеваний тем, что на ранних стадиях отсутствуют симптомы. Второе значимое отличие этой опухоли от других заключается в том, что имеется прямая связь между развитием рака легкого и курением. У 95 % больных причиной является именно курение. Рак легкого значительно чаще встречается у мужчин, которые к своему здоровью относятся невнимательно. По статистике представители сильной половины человечества курят чаще, чем женщины. Табачный дым содержит большое количество канцерогенов, которые провоцируют появление раковых опухолей.

При постоянном раздражении легких табачным дымом происходит перерождение клеток. Если первоначально раковая клетка одна, то в дальнейшем год за годом происходит рост опухоли и уже на первой стадии она может насчитывать миллионы клеток. Этот процесс может занимать десятки лет, поэтому, если болезнь обнаружена, то нужно принимать меры незамедлительно, потому что дальше процесс ускоряется. Но не только курящие люди находятся в зоне риска, также серьезной угрозе подвергаются так называемые пассивные курильщики, то есть люди, которые на прямую не курят, но вдыхают табачный дым. У курильщиков в 23 раза больше шансов заболеть, чем у людей, ведущих здоровый образ жизни.

В большинстве случаев рак легкого развивается бессимптомно. Но когда появляются первые признаки, то это говорит о достаточно развившейся опухоли. В первую очередь появляется кашель, одышка, редко бывает кровохарканье. Наблюдается похудение, повышенная температура тела, слабость, отек шеи, лица, могут быть боли в суставах. Это говорит о продвинутых стадиях рака легкого. Кашель может быть как сухим, так и с откашливанием какого-то количества мокроты. Ранние стадии (первая или вторая) чаще всего выявляются при профилактических осмотрах или случайно. Среди методов диагностики наиболее распространен рентген легких. Но данное исследование не является очень информативным, потому что маленькие опухоли на ранней стадии могут быть незаметны. Более эффективным вариантом является компьютерная томография.

Стадии злокачественной опухоли
В развитии клиники рака легкого можно проследить несколько стадий:
- На первой пациент не предъявляет никаких жалоб. Выявить опухоль на данной стадии развития можно только при проведении специальных обследований, не обычных профилактических осмотров, а рентгеновского облучения или эндоскопического исследования.
- Вторая стадия развития и клиники рака легкого характеризуется рентгенологическими проявлениями, то есть на этой фазе болезнь можно выявить при профилактической флюорографии или рентгеновском исследовании.
- Третья фаза характеризуется бурным проявлением клинических симптомов. На этой стадии диагноз, как правило, не вызывает никаких затруднений не только у врачей онкологов, но и у специалистов общей практики и, к сожалению, на этой фазе развития злокачественную опухоль легкого лечить очень проблематично. Поэтому для выявления болезни на ранних стадиях нужно в обязательном порядке проходить профилактические осмотры. Это позволит провести своевременное, правильное и адекватное лечение.

Симптомы
Немаловажно знать клинические рекомендации рака легкого. Профилактические осмотры должны проходить все люди ежегодно без исключения, особенно лица старше 45 лет. Регулярные обследования включают в себя обязательную флюорографию, а при подозрении на какие-то изменения в легких назначают детальное рентгеновское исследование и консультацию врача-онколога. Не следует забывать о том, что рак легкого проявляется специфическими симптомами и если у человека возникло подозрение на онкологию, он должен обязательно обратиться к своему участковому терапевту.
Симптомы проявления заболевания:
- Одышка, которая усиливается. Связанно это с тем, что опухоль занимает большую часть легкого и уменьшает объем дыхательной поверхности. При росте новообразования в бронхах часть органа, а бывает что и все легкое, выключается из дыхания.
- Еще один симптом – это боль, которая локализуется в грудной клетке. Она может беспокоить слева, справа, в межлопаточной области, за грудиной.
При возникновении боли нужна обязательная консультация врача для определения причины возникновения симптома.

Ежегодно в мире регистрируют более одного миллиона случаев данного заболевания, которое занимает лидирующие позиции в общей сумме злокачественный новообразований. Основными причинами рака легкого являются: канцерогены, хронические заболевания дыхательной системы, экологическая обстановка, профессиональные недуги. Канцерогены – это химические вещества, которые при накоплении способны вызывать онкологию. Основным канцерогеном является табачный дым, в котором находятся бензопирены и нитроземины, которые накапливаясь в организме, способствуют повышению риска развития заболевания.
В связи с этим важно, сколько человек выкуривает сигарет в день и продолжительность самого курения. Полный отказ от привычки со временем позволяет уменьшить риск развития рака легких. Экологическая обстановка влияет на рост заболеваемости, ведь крупные частицы пыли не могут самостоятельно покинуть организм. Имеет значение для данного недуга и генетическая предрасположенность - наличие родственников с подтвержденным диагнозом сразу говорит о том, что человек находится в зоне риска и ему нужно постоянно проходить профилактические обследования. Клиническая симптоматика данного заболевания зависит от локализации опухоли, а также от стадии онкологии. По локализации рак легкого бывает центральный и периферический.
Центральный
Клиника центрального рака легких следующая. Он развивается в крупных бронхах и проявляет себя достаточно рано. Пациент может ощущать недомогание, у него появляется непродуктивный кашель, снижается масса тела. С прогрессированием заболевания симптоматика становится ярче: усиливается кашель, потом появляется мокрота, которая может быть либо бесцветная, либо с прожилками крови, осиплость в голосе, боль в груди.

Периферический
Согласно клинике периферического рака легкого, на начальных стадиях он может протекать абсолютно бессимптомно, поэтому его легко перепутать с другими легочными заболеваниями. Для своевременного выявления онкологии необходимо регулярно проходить скрининговое исследование.
Диагностика
Способы выявления рака легких можно разделить на две группы: лабораторные и инструментальные. Своевременная диагностика очень важна, так как на ранних стадиях онкологию можно перепутать с другим легочными заболеваниями.
Инструментальные методы
При подозрении на заболевание и клинику рака легких у мужчин и женщин, первым делом нужно сделать рентгеновское исследование, которое в 80 % случаев позволяет визуализировать локализацию опухолевого процесса.
Для уточнения размера новообразования используют компьютерную томографию. В развитых странах данный способ диагностики давно заменил даже рентгеновское исследование и может использоваться как скрининговый метод.
При подозрении на рак легкого также назначают бронхоскопию. Она позволяет визуализировать опухолевый процесс, а также сделать забор тканей для морфологического исследования.
При невозможности проведения бронхоскопии назначают пункцию – прокол грудной клетки под контролем компьютерной томографии для забора материала для морфологического исследования, то есть для биопсии.
ПЭТ КТ (позитронно–эмиссионная компьютерная томография) – это специфический метод исследования внутренних органов человека. При проведении диагностики пациенту внутривенно вводят радиоактивные препараты на основе глюкозы. Последняя накапливается в опухолевых клетках, что позволяет визуализировать новообразования даже до 1 сантиметра.
Лабораторные методы
Если говорить о лабораторных методах, то золотым стандартам диагностики любого опухолевого процесса является биопсия. После получения материалов для исследования его изучают с помощью генетических тестов и иммуногистохимии. Данный метод позволяет индивидуально согласно генетическому строению опухоли подобрать терапию. Одним из самых современных методов лабораторной диагностики онкологических процессов является метод СТС.
Для проведения данного исследования необходимо всего десять миллилитров крови человека. Принцип СТС состоит в том, что опухолевые клетки постоянно находятся в кровотоке и могут определяться с помощью специальных антител. СТС может определить одну опухолевую клетку в миллиардах здоровых кровяных телец. Также этот метод позволяет более эффективно подходить к индивидуальным программам лечения онкологических заболеваний.
Типы рака
Смертность от злокачественных новообразований в легких превышает 85-90 %. По гистологической классификации различают следующие типы рака легкого:
- мелкоклеточный – около 20 % случаев заболевания;
- крупноклеточный – около 80 %.
Стоит ли удалять часть органа?
Стоит знать клинические рекомендации при раке легкого, которые подскажут, стоит ли удалять часть органа.
Легкое – это очень крупный орган, опухоль развивается медленно и пока не зажимает бронх и не попадает в плевру, больные ничего не чувствуют. Существует конвенциональный метод оперирования легких межреберным вскрытием грудной клетки и современный с использованием видеокамеры. Последний также требует вскрытия грудной клетки, особенно при удалении легочной доли, которая у взрослого человека даже без воздуха достигает размера грейпфрута.
Частичное или полное удаление органа - это обширная и рискованная операция, которая может понести за собой серьезные осложнения, поэтому такая она проводится при полном мониторинге пациента. По завершении хирургического вмешательства и пробуждения от наркоза, для возобновления самостоятельного дыхания пациента переводят на один день в реанимационное отделение. Затем примерно на неделю его помещают в хирургию. Первые дни после операции человек подключен к дренажным трубкам и катетеру. После выписки пациентам рекомендуют проводить регулярные прогулки на свежем воздухе.
Стадии
В клинической картине рака легкого определяют на 4 стадии:
- 1 - опухоль маленького или небольшого размера;
- 2 и 3 – новообразование распространилось на ближайшие области;
- 4 – опухоль метастазировала на другие части тела.
Если же онкология распространяется на другие части организма, рак называется вторичным или метастатическим.
Клинические группы
Все пациенты, которые болеют онкологическими заболеваниями, делятся на 4 клинические группы рака легкого:
- 1 группа. Сюда относят больных, клиническая картина которых неясна, у которых только подозрение на рак. В течение 10 дней эти пациенты проходят детальное обследование.
- 2 группа – это пациенты со злокачественными опухолями, которые можно полностью вылечить после применения современных методов терапии.
- 3 группа – это пациенты, которые прошли радикальное лечение, и у них нет признаков рецидива.
- 4 группа – это больные с опухолями, когда радикальное лечение невозможно, им нужна паллиативная помощь – подход, который позволяет улучшить качество жизни пациента при опасных заболеваниях, которые грозят летальным исходом.
Рак лёгких — группа злокачественных опухолей легочной ткани, возникших из клеток, выстилающих бронхи или легкие. Для этих опухолей характерен быстрый рост и раннее метастазирование (образование удаленных опухолевых узлов).
Факторы риска рака легких:
Главная причина развития рака легких — вдыхание канцерогенов. Около 90% всех случаев заболеваний связано с курением, точнее с действием канцерогенов, содержащихся в табачном дыме. При выкуривании двух и более пачек сигарет в день вероятность рака легких возрастает в 25—125 раз.
К раку легких имеет самое непосредственное отношение загрязнение атмосферы. Например, в индустриальных районах с горнодобывающей и перерабатывающей промышленностью люди болеют в 3—4 раза чаще, чем в глухих деревушках.
Контакт с асбестом, радоном, мышьяком, никелем, кадмием, хромом, хлорметиловым эфиром.
Застарелые болезни легких: пневмония, бронхит, туберкулез.
Классификация рака лёгкого по стадиям
Согласно отечественной классификации, рак лёгкого подразделяется на следующие стадии:
I стадия — опухоль до 3 см в наибольшем измерении, расположена в одном сегменте лёгкого или в пределах сегментарного бронха. Метастазов нет.
II стадия — опухоль до 6 см в наибольшем измерении, расположена в одном сегменте лёгкого или в пределах сегментарного бронха. Наблюдаются единичные метастазы в пульмональных и бронхопульмональных лимфатических узлах.
III стадия — опухоль больше 6 см с переходом на соседнюю долю лёгкого или прорастанием соседнего бронха или главного бронха. Метастазы обнаруживаются в бифуркационных, трахеобронхиальных, паратрахеальных лимфатических узлах.
IV стадия — опухоль выходит за пределы лёгкого с распространением на соседние органы и обширными местными и отдалёнными метастазами, присоединяется раковый плеврит.
Согласно TNМ-классификации, опухоли определяют:
T — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли либо опухолевые клетки обнаружены только в мокроте или промывных водах бронхов, но не выявлена бронхоскопией и/или другими методами
Т0 — первичная опухоль не определяется
Тis — неинвазивный рак (carcinoma in situ)
Tl — опухоль до 3 см в наибольшем измерении, окружённая лёгочной тканью или висцеральной плеврой без прорастания проксимальнее долевого бронха при бронхоскопии (главный бронх не поражён)
Т2 — опухоль более 3 см в наибольшем измерении или опухоль любого размера, прорастающая висцеральную плевру, или сопровождающаяся ателектазом, или обструктивной пневмонией, распространяющаяся на корень лёгкого, но не захватывающая всё лёгкое; По данным бронхоскопии, проксимальный край опухоли располагается не менее 2 см от карины.
ТЗ — опухоль любого размера, переходящая на грудную стенку (в том числе опухоль верхней борозды), диафрагму, медиастинальную плевру, перикард; опухоль, не доходящая до карины менее чем на 2 см, но без вовлечения карины, или опухоль с сопутствующим ателектазом или обструктивной пневмонией всего лёгкого.
Т4 — опухоль любого размера непосредственно переходящая на средостение, сердце, крупные сосуды, трахею, пищевод, тела позвонков, карину (отдельные опухолевые узлы в той же доле или опухоль со злокачественным плевральным выпотом)
N — регионарные лимфатические узлы
Nx — недостаточно данных для оценки состояния регионарных лимфатических узлов
N0 — нет признаков метастатического поражения регионарных лимфатических узлов
N1 — имеется поражение перибронхиальных и/или лимфатических узлов корня лёгкого на стороне поражения, включая непосредственное распространение опухоли на лимфатические узлы.
N2 — имеется поражение лимфатических узлов средостения на стороне поражения или бифуркационных лимфатических узлов.
N3 — поражение лимфатических узлов средостения или корня лёгкого на противоположной стороне: прескаленных или надключичных узлов на стороне поражения или на противоположной стороне
М — отдаленные метастазы
Мх — недостаточно данных для определения отдалённых метастазов
М0 — нет признаков отдалённых метастазов
M1 — имеются признаки отдалённых метастазов, включая отдельные опухолевые узлы в другой доле
G — гистопатологическая градация
Gx — степень дифференцировки клеток не может быть оценена
G1 — высокая степень дифференцировки
G2 — умеренная степень дифференцировки
G3 — низкодифференцированная опухоль
G4 — недифференцированная опухоль
Согласно гистологической классификации рак лёгкого подразделяется на следующие виды:
I. Плоскоклеточный (эпидермоидный) рак
б) умеренно дифференцированный
Мелкоклеточная карцинома лёгкого.
II. Мелкоклеточный рак
а) овсяноклеточный, веретёноклеточный
IV. Крупноклеточный рак
V. Смешанный рак
плоскоклеточный и аденокарцинома
аденокарцинома и мелкоклеточный и т. д.
Гистологическая характеристика рака лёгкого достаточно условна, поскольку клиническое течение может сильно различаться даже для опухолей с одинаковой структурой. Медленнее всего растёт дифференцированный плоскоклеточный рак; для недифференцированного рака характерно быстрое течение с обширным метастазированием. Мелкоклеточный рак лёгкого принадлежит к числу самых злокачественных опухолей. Он отличается коротким анамнезом, скрытым и быстрым протеканием, ранним метастазированием, плохим прогнозом.
Клинические проявления рака лёгкого существенно зависят от локализации первичного опухолевого узла.
Центральный рак лёгкого. Опухоль, происходящая из слизистой оболочки крупного бронха, проявляет себя довольно рано. При своём росте она раздражает слизистую оболочку бронха, вызывает нарушение бронхиальной проходимости и вентиляции сегмента, доли или всего лёгкого в виде гиповентиляции и ателектаза. В дальнейшем прорастая нервные стволы и плевру, опухоль вызывает болевой синдром и нарушение иннервации соответствующего нерва (диафрагмального, возвратного или блуждающего), а также картину вовлечения плевры в опухолевый процесс. Присоединяющееся местное метастазирование приводит к появлению вторичных симптомов со стороны пораженных органов и систем.
Когда опухоль прорастает в бронх, появляется кашель, вначале сухой, затем со светлой мокротой, иногда с примесью крови. Возникает гиповентиляция сегмента лёгкого и затем его ателектаз. Мокрота становится гнойной, что сопровождается повышением температуры тела, общим недомоганием, одышкой. Присоединяется раковая пневмония, которая сравнительно легко излечивается, но часто рецидивирует. К раковой пневмонии может присоединиться раковый плеврит, сопровождающийся болевым синдромом.
Если опухоль прорастает блуждающий нерв, присоединяется осиплость ввиду паралича голосовых мышц. Поражение диафрагмального нерва вызывает паралич диафрагмы. Прорастание перикарда проявляется болями в области сердца.
Поражение опухолью или её метастазами верхней полой вены вызывает нарушение оттока крови и лимфы из верхней половины туловища, верхних конечностей, головы и шеи. Лицо больного становится одутловатым, с цианотичным оттенком, набухают вены на шее, руках, грудной клетке.
Периферический рак лёгкого. Периферическая опухоль в начальной стадии протекает бессимптомно ввиду отсутствия болевых окончаний в лёгочной ткани. В дальнейшем опухолевый узел увеличивается, прорастает бронхи, плевру и соседние органы; впоследствии в центре опухоли могут возникнуть распад и кровотечение.
При раке лёгкого могут наблюдаться следующие местные симптомы: кашель, выделение крови с мокротой, осиплость голоса, синдром сдавливания опухолью верхней полой вены и смещения средостения, симптомы прорастания опухолью соседних органов. Особенно характерной клинической картиной, в связи с локализацией, проявляется рак верхушки лёгкого с синдромом Панкоста.
При раковом плеврите присоединяется синдром сдавливания лёгкого экссудатом.
В запущенных стадиях присоединяются симптомы метастатического поражения жизненно важных органов, а также присоединяющиеся к опухолевому росту процессы распада опухоли и лёгочной ткани, бронхиальной непроходимости, ателектазы, тяжёлые лёгочные кровотечения.
При клиническом обследовании определяют внешнюю симптоматику развития рака лёгкого:
Первичные ранние симптомы (кашель, кровохарканье, одышка и боль в груди)
Вторичные, более поздние симптомы, обусловленные осложнениями при развитии опухоли (воспалительные процессы, прорастание соседних органов, метастазы)
Общие симптомы, характерные для влияния злокачественных опухолей на организм (общая слабость, утомляемость, снижение работоспособности и т. д.)
Рентгенологическое исследование является одним из основных методов диагностики опухолей лёгкого и позволяет своевременно обнаружить его у 80 % больных. В качестве скринингового метода используется флюорография, которая обычно проводится во время профилактических медосмотров. При выявлении изменений (солитарный лёгочный узел, ателектаз и т.д.) на флюорограмме или при наличии клинических показаний применяют рентгенографию в двух проекциях и компьютерную томографию. Кроме того, компьютерная томография является наиболее информативным методом диагностики метастазов в других органах
Бронхоскопия позволяет визуально исследовать трахею, главные, долевые, сегментарные, субсегментарные бронхи и, в некоторых случаях, бронхи 6-го, 7-го и более порядков. При этом можно непосредственно увидеть опухоль и осуществить её биопсию. Бронхоскопия считается обязательной при подозрении на рак лёгкого.
Трансторакальная пункционная биопсия применяется при невозможности проведения других методов (бронхоскопия, катетеризация бронхов, анализ мокроты). Показаниями к её проведению являются:
округлое образование в любой зоне лёгкого
подозрение на метастаз в лёгком опухоли с другой локализацией
множественные внутрилёгочные шаровидные тени
При трансторакальной пункции проводят прокол грудной клетки, отбирают пробу непосредственно из опухоли и исследуют клетки под микроскопом. Такой метод диагностики позволяет подтвердить диагноз у значительного числа больных (62-87 % случаев в зависимости от локализации опухоли). Наиболее частым осложнением (до 50%) данной процедуры является закрытый пневмоторакс, требующий дренирования плевральной полости.
Ультразвуковое исследование является эффективным методом выявления врастания злокачественной опухоли в структуры стенки, масштабного затемнения лёгочной ткани (из-за её уплотнения, плеврального выпота и др.), а через ткань безвоздушного лёгкого получается увидеть непосредственно опухолевый узел.
Такая диагностика является безопасной, простой и сравнительно недорогой. Она позволяет определить опухолевое поражение органов средостения: верхней полой вены, перикарда и камер сердца, правой и левой лёгочных артерий, лёгочных вен, аорты, пищевода, левого предсердия, а также степень применимости хирургического лечения опухоли.
Хирургическое вмешательство подразделяется на:
При радикальной операции удалению подвергается весь опухолевый комплекс: первичный очаг, регионарные лимфатические узлы, клетчатка с путями метастазирования. К условно-радикальной операции добавляют лучевую и лекарственную терапию. Следует учитывать также и то, что часть первичной опухолевой ткани и метастазы иногда не могут быть хирургически удалены ввиду угрозы кровотечения или процессов распада в ателектазе.
Противопоказаниями к радикальной операции являются:
нерезектабельность — распространение опухоли на соседние ткани и органы, при котором технически невозможно радикально удалить опухоль.
нецелесообразность ввиду наличия отдалённых метастазов.
недостаточность функций сердечно-сосудистой и дыхательной систем
декомпенсированные заболевания внутренних органов
Хирургическому удалению опухоли часто сопутствует широкое удаление корневых, трахеобронхиальных лимфоузлов, клетчатки и лимфоузлов средостения, резекция грудной стенки, перикарда, диафрагмы, бифуркации трахеи, предсердия, магистральных сосудов (аорты, верхней полой вены), мышечной стенки пищевода и других тканей, проросших опухолью.
Лучевое лечение рака лёгкого проводится при его неоперабельных формах, в случае отказа больного от оперативного лечения, при наличии серьёзных противопоказаний к оперативному вмешательству, а также в индукционном режиме, позволяющем уменьшить объём операции. Наибольший эффект наблюдается при лучевом воздействии на плоскоклеточные и недифференцированные формы рака лёгкого.
Лучевое вмешательство применяется как для радикального, так и паллиативного лечения. При радикальном лучевом лечении облучению подвергают как саму опухоль, так и зоны регионального метастазирования, то есть корень лёгкого, средостение, надключичные зоны общей дозой 60-70 Гр.
При немелкоклеточном раке лёгкого химиотерапия проводится при наличии противопоказаний к хирургическому и лучевому лечению. При этом назначаются следующие препараты: доксорубицин, цисплатин, винкристин, этопозид, циклофосфамид, метотрексат, блеомицин, нитрозилмочевина, винорелбин, паклитаксел, доцетаксел, гемцетабин и др., применяемые курсами с интервалами в 3-4 недели (до 7 курсов, последний нередко назначается излечившемуся в виде контрольного).
Частичное уменьшение размеров первичной опухоли и метастазов наблюдается не у всех больных, полное исчезновение злокачественного новообразования происходит редко. Химиотерапия при отдалённых метастазах в печени, костях, головном мозге не приводит к излечению, а только снижает тяжесть проявлений заболевания.
Читайте также:

