Протоколы для лечения лимфомы беркитта
c-MYC – ген, транскрипционный фактор, протоонкоген
CD – кластеры дифференцировки
FISH – флюоресцентная гибридизация in situ
IGH – ген, кодирующий тяжелую цепь иммуноглобулина
IGL - ген, кодирующий легкую цепь иммуноглобулина
MYC – белок, кодируемый геном c-MYC
TP53 – ген, кодирующий транскрипционный фактор, регулирующий клеточный цикл, антионкоген
ВААРТ – высокоактивная антиретровирусная терапия
В-ОЛЛ – В-острый лимфобластный лейкоз
ВИЧ – вирус иммунодефицита человека
ВЭБ – вирус Эпштейна-Барр
КМ – костный мозг
КТ – компьютерная томография
ЛБ – лимфома Беркитта
MРT – магнитно-резонансная томография
ОПН – острая почечная недостаточность
СМЦО – синдром массивного цитолиза опухоли
ТГСК – трансплантация гемопоэтических стволовых клеток
ЦНС – центральная нервная система
1. 2016 Клинические рекомендации "Лимфома Беркитта у взрослых" (Национальное гематологическое общество, Российское профессиональное общество онкогематологов).
Алгоритм лечения
Медикаментозная терапия
Самая быстро растущая из всех злокачественных новообразований ЛБ отличается высокой химиочувствительностью. У 80-90% больных удается получить длительные полные клинико-гематологические и цитогенетические ремиссии при проведении программ интенсивной высокодозной полихимиотерапии (ПХТ), однако терапия рецидивов остается нерешенной проблемой.
Показанием к началу специфической терапии является установленный диагноз ЛБ. Лечение должно быть начато в кратчайшие сроки и проводиться в режиме оказания неотложной медицинской помощи. Необходимо экстренное купирование имеющихся хирургических осложнений (кишечная непроходимость, кровотечения, перфорация), коррекция электролитных нарушений, купирование инфекционных осложнений, болевого синдрома. При наличии ОПН химиотерапия должна быть начата на фоне ежедневных сеансов гемодиализа.
Рекомендуется проведение короткой импульсной высокоинтенсивной химиотерапии +/- ритуксимаб (основной метод лечения ЛБ в настоящее время).
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
При редко встречающихся локальных стадиях заболевания количество курсов химиотерапии редуцировано в соответствии с протоколами. К факторам плохого прогноза, требующим интенсификации терапии, относят: поражение костного мозга и центральной нервной системы, повышение ЛДГ > 2 верхних границ нормальных значений, поражение почек, костей (мультифокальные очаги), размер опухоли более 10 см. Большинство больных ЛБ на момент начала лечения имеют генерализованные стадии заболевания и факторы плохого прогноза.
Основным правилом в терапии ЛБ является соблюдение принципа “интервал-дозы”, т.е. проведение курса в полных дозах с соблюдением межкурсового интервала. За исключением ситуаций развития жизнеугрожающих осложнений не рекомендуется прерывать начатый курс химиотерапии. В исключительных случаях при наличии тяжелых инфекционных осложнений, с которыми не удалось справиться к окончанию межкурсового перерыва, возможно увеличение интервала между курсами.
- Рекомендуется в первой линии лечения применение интенсивных протоколов ПХТ.
Уровень убедительности рекомендаций II (уровень достоверности доказательств – A)
В разных странах предложены программы риск-адаптированной терапии ЛБ приблизительно одинаковой эффективности, основой которых являются протоколы, разработанные в педиатрической практике в 80-90 гг. XX века.
- Рекомендованы в настоящее время для лечения ЛБ следующие протоколы ПХТ [все – III, B]: R-Hyper-CVAD, ЛБ-М-04+/-R, LMB 95, CODOX-M/IVAC+/-R, R-NHL-BFM 90/95, B-НХЛ 2004 маб. Пациентам старшей возрастной группы без поражения ЦНС (не кандидатам для интенсивной ПХТ) может быть проведено лечение по протоколу R-DA-EPOCH.
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
- Рекомендуется терапия ЛБ у пациентов, инфицированных ВИЧ, проводится по аналогичным протоколам на фоне постоянного приема высокоактивной антиретровирусной терапии (ВААРТ). Также могут использоваться программы R-DA-EPOCH, R-CDE, SC-EPOCH-RR, особенно у пациентов с тяжелой сопутствующей патологией.
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
- Не рекомендуется в связи с увеличением количества инфекционных осложнений и высоким риском смерти от них ритуксимаб вводить ВИЧ-инфицированным пациентам при количестве CD4 клеток менее 100/мкл.
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
- Рекомендуется обязательная профилактика нейролейкемии путем интратекального введения 3 препаратов (цитарабин 30 мг, метотрексат 15 мг, дексаметазон 4 мг) 1 раз за курс в течение всего периода терапии.
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
Лечение нейролейкемии проводят в соответствии со стандартными правилами: люмбальные пункции с введением цитостатиков выполняют 3 раза в неделю до получения 3 нормальных анализов ликвора. На последующих блоках химиотерапии (после санации ликвора) люмбальные пункции с интратекальным введением цитостатиков проводят дважды за курс.
- Рекомендовано всем пациентам с ЛБ установление центрального венозного катетера.
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
- Рекомендовано при проведении первого курса терапии к обязательному выполнению профилактика и лечение синдрома массивного цитолиза опухоли: аллопуринол 10 мг/кг/сут. р.о. + инфузионная терапия 3 л/м2/сут. с защелачиванием р-ром соды 40-80 ммоль/л под контролем диуреза и плановым назначением фуросемида, лабораторным контролем кислотно-основного состояния.
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
- Рекомендовано при применении высоких доз метотрексата контроль его элиминации (определение концентрации в сыворотке!) и коррекция дозы кальция фолината.
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
При наличии первично резистентной ЛБ (прогрессирование заболевания, ранний рецидив) эффективность терапии второй и последующих линий минимальна.Рецидивы ЛБ, как правило, развиваются в первые 6-9 мес. после завершения лечения , поздние рецидивы крайне редки.
- Рекомендуется, в качестве терапии второй линии к возможному использованию режим R-ICE (при эффективности показано проведение трех курсов), либо других курсов интенсивной иммунохимиотерапии, содержащей препараты, ранее не использовавшиеся у больного. При лечении рецидивов необходима профилактика нейролейкемии по той же программе, что и при лечении первичных больных.
Уровень убедительности рекомендаций IV (уровень достоверности доказательств – D)
В настоящее время описаны единичные случаи достижения второй ремиссии с последующей эффективной ауто/аллогенной трансплантацией костного мозга. Большинство рецидивов ЛБ инкурабельны.
- Рекомендуется высокодозная химиотерапия и трансплантация костного мозга при достижении 2-й ремиссии.
Уровень убедительности рекомендаций IV (уровень достоверности доказательств – D)
В первой ремиссии трансплантация костного мозга не показана.
В процессе терапии перед каждым курсом необходимо оценить локальный и системный ответ на лечение . Выполнение КТ/МРТ показано после каждых 2 курсов терапии с акцентом на области инициального поражения. При вовлечении КМ в дебюте заболевания проводят его исследование после каждого курса до достижения гематологической ремиссии (обычно санация КМ происходит после первого курса). Контроль объемных образований требуется до достижения полной редукции, при сохранении остаточного образования необходимо проведение его биопсии и ПЭТ-исследования. При отсутствии данных за активный опухолевый процесс следует продолжать терапию по протоколу, при диагностике остаточной опухоли – решить вопрос об изменении терапии и проведении трансплантации гемопоэтических стволовых клеток (ТГСК).
Немедикаментозная терапия
Лучевая терапия и поддерживающая терапия больным ЛБ не проводится.
Лечение отдельных групп пациентов
Рекомендуется со всеми больными детородного возраста обоих полов обсуждать вопрос о возможности криоконсервации спермы или ткани яичника перед началом терапии.
Уровень убедительности рекомендацийI(уровеньдостоверности доказательств–A)
Химиотерапия и облучение области таза могут привести к необратимой стерильности пациента.
- Рекомендуется с женщинами детородного возраста обсуждать вопрос о необходимости гормональной защиты от беременности, а также о методах возможной гормональной защиты яичников при проведении интенсивных программ лечения .
Уровень убедительности рекомендаций I (уровень достоверности доказательств – A)
Лимфома Беркитта (ЛБ) — высокоагрессивная В-клеточная лимфома, описанная впервые R. J. Lukes и R. D. Collins как лимфома из мелких клеток с неизвитым ядром. Первое упоминание было в работах A. Cook как об опухоли верхней челюсти детей в Уганде и относится к 1897 г. Опухоль имеет ряд четких специфических характеристик: отчетливую связь с инфицированием вирусом Эпштейна — Барр (ВЭБ), географические особенности [эндемический вариант (80 %) встречается в Африке, Новой Гвинее и спорадический тип (20 %) наблюдается в других частях земного шара], транслокацию (8; 14), реаранжировку гена с-тус, экспрессию CD19, CD20, CD22, CD10 — общего антигена ОЛЛ, большую фракцию роста, очень короткое время удвоения опухолевого клеточного клона и своеобразную клинику: большая частота поражения экстранодальных зон или развития острого лейкемического поражения костного мозга.
Эндемический (африканский) вариант лимфомы Беркитта возникает в детском возрасте (пик заболеваемости 4—7 лет), в 2 раза чаще у мальчиков. Регионы заболеваемости эндемическим типом лимфомы Беркитта в Африке совпадают с областями высокой заболеваемости эндемической малярией.
Спорадический вариант лимфомы Беркитта описан в разных областях земного шара, везде чаще возникает у детей и подростков, составляя 1,2 % от всех лимфом в странах западной Европы и США и 30—50 % от всех лимфом детей. Средний возраст взрослых больных — 30 лет с преобладанием мужчин в 2 или 3 раза. В некоторых регионах (Южная Америка, Северная Африка) встречаются оба варианта болезни.
Низкий социально-экономический статус страны в сочетании с ранним инфицированием ВЭБ ассоциируется с высокой частотой развития ВЭБ-позитивной лимфомы Беркитта.
Лимфома Беркитта, ассоциированная с иммунодефицитом, развивается у больных СПИДом (с частотой 25—40 % обнаружения ВЭБ), при других иммунодефицитных состояниях развивается значительно реже.
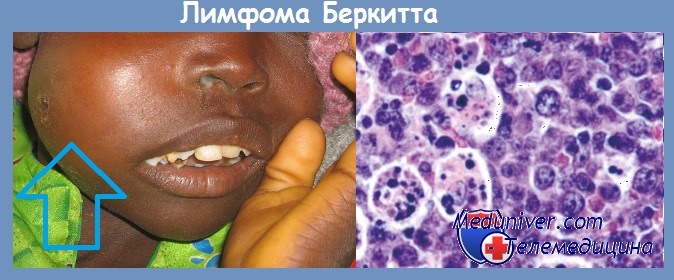
Наиболее частое расположение опухолей — экстранодальные зоны. При некоторых различиях в клинических проявлениях вариантов лимфомы существует одинаковый и очень высокий риск поражения ЦНС у всех больных. Африканскому варианту присуще поражение челюстей (70 %) и других костей лицевого скелета (у половины больных), тонкой и толстой кишки и/или большого сальника (60 %), яичников, яичек, почек, орбиты, молочных желез.
Нередко вовлекаются в опухолевый процесс обе молочные железы в пубертатном периоде или во время ранней беременности. При спорадическом варианте поражение челюстей встречается значительно реже; более характерно возникновение больших опухолевых масс в брюшной полости и ретроперитонеальном пространстве (с развитием компрессии спинного мозга и нижней параплегии). Часто вовлечение илеоцекального угла кишечника; опухоли других экстранодальных зон выявляются с той же частотой, что и при эндемическом варианте. Могут поражаться периферические лимфатические узлы, чаще у взрослых; вовлечение лимфатического аппарата глоточного кольца Вальдейера и медиастинального пространства — редкие проявления болезни. Лейкемическая фаза развивается у больных с опухолями больших размеров, но в редких случаях заболевание дебютирует с развития острого лейкоза (лейкемия Беркитта, ОЛЛ/LЗ по FAB-классификации.
Лейкемия Беркитта встречается лишь в 2 % случаев среди всех ОЛЛ, но развивается у 30 % больных с лимфомой Беркитта. При лимфоме Беркитта у больных с иммунодефицитом частота нодальных проявлений и поражения костного мозга одинакова; при этом в 2/з случаев поражение костного мозга сочетается с вовлечением ЦНС (наиболее часто в виде менингеальных проявлений, однако могут встречаться, хотя и реже, все возможные типы поражения ЦНС). Достаточно часто отмечается сочетание поражения оболочек и черепно-мозговых нервов (преимущественно зрительного и лицевого — в 30 %). Распространенность процесса определяется в соответствии с системой S. Murphy и Н. Hustu и модифицированной системой I. Magrath.
Массивное интраабдоминальное поражение сопровождается высокой частотой грозных осложнений: кишечная непроходимость, перфорация, кровотечения, венозная компрессия с тромбообразованием и тромбоэмболией, нарушение функции почек за счет сдавления мочеточников и др.
При изолированном абдоминальном поражении единственным диагностическим методом является лапаротомия. Но следует подчеркнуть, что при лимфоме Беркитта положительно влияет на прогноз максимальное хирургическое удаление опухолевых масс: снижается риск развития осложнений и улучшаются результаты лечения. Однако это вмешательство не сдерживает продолжающегося роста опухоли, если химиотерапия не будет начата в ближайшие 48 ч (хотя это и увеличивает риск развития послеоперационных инфекционных осложнений).
Опухоль растет диффузно и состоит из мономорфных В-клеток средних размеров (крупнее малого лимфоцита и меньше клеток при крупноклеточных лимфомах) с круглым ядром (содержит 2— 5 нуклеол) и умеренно базофильной цитоплазмой. Выделяется классический морфологический тип лимфомы Беркитта (присущ эндемической форме и встречается у большинства больных при спорадической форме — особенно у детей) и варианты: с плазмоцитоидной дифференцировкой (может встречаться у детей, но чаще развивается у пациентов с иммунодефицитом) и атипичная, или беркиттоподобная, лимфома (в отличие от классического типа наблюдается большой полиморфизм размера и формы ядра).
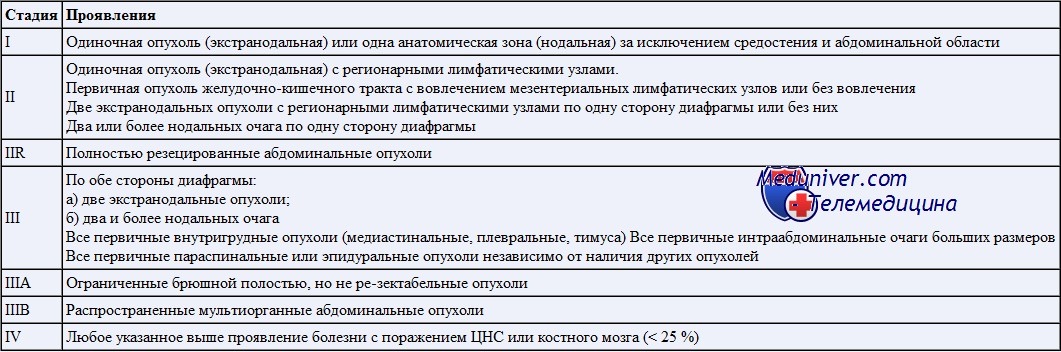
Опухолевые клетки экспрессируют поверхностный IgM и В-клеточные антигены (CD19, CD20, CD22), CD10, BCL-6. Клетки CD5 и CD23 негативны. BCL-2 не экспрессируется. CD21, рецептор C3d, может экспрессироваться только при эндемической форме. Монотипические интрацитоплазматиче-ские иммуноглобулины могут присутствовать при плазмоцитоидном варианте. Отличительной чертой является большая доля фракции роста: почти 100 % клеток Ki-67 позитивны. Инфильтрация Т-клетками менее выражена, чем при ДККЛ.
В опухолевых клетках происходит реаранжировка генов тяжелых и легких цепей иммуноглобулинов.
Характерными молекулярными признаками лимфомы Беркитта являются транслокация с-тус с q24 хромосомы 8 в q32-регион Ig тяжелых цепей хромосомы 14 [t(8,14) (q24; q32)] и его активация в 80 % случаев. Это классическая генетическая поломка при эндемической лимфоме Беркитта. В 15 % случаев происходит транслокация 8q24 в регион IgK легких цепей 2р хромосомы 11 [t(2;8)] и в 5 % случаев наблюдается транслокация с-тус в регион Igh легких цепей 22q хромосомы 11 [t(22;8)]. Инактивация р53 встречается в 30—40 %, достаточно закономерна делеция 6q.
Основным лечебным мероприятием является химиотерапия. Лучевая терапия (даже в виде локального воздействия при поражении яичек или наличии опухолевых узлов в веществе головного мозга) не улучшает результаты адекватной системной лекарственной терапии. Столь же ненадежен хирургический метод: радикальное удаление абдоминальных опухолевых масс улучшает качество жизни, но не влияет на прогноз; однако диагностическая лапаротомия бывает необходима при спорадическом варианте болезни, поскольку поражение абдоминальных лимфатических узлов является первым и единственным проявлением болезни у подавляющего большинства больных.
Уже в 60-е годы XX в. была показана недостаточная эффективность монохимиотерапии. Полихимиотерапия является методом выбора. Поскольку значительную долю больных составляют подростки, предпочтение отдается коротким интенсивным курсам с целью снижения риска развития отдаленных токсических эффектов (развитие вторых опухолей, бесплодия, нарушение роста и т. д.). Обязательным компонентом лечения является профилактика поражения ЦНС. Исключение составляет I стадия болезни или состояние после радикального иссечения интраабдоминальных опухолей, так как в этих клинических ситуациях риск вовлечения ЦНС минимален. Прогноз лимфомы Беркитта у взрослых значительно хуже, чем у детей. Терапия без включения высоких доз метотрексата допустима только в случае радикального оперативного иссечения одиночных опухолевых образований (прогностически — низкий риск).
При промежуточном риске (в костном мозге менее 70 % опухолевых клеток) используется 3 г/м2 метотрексата, а при высоком риске (содержание опухолевых клеток в костном мозге более 70 %) доза метотрексата увеличивается до 8 г/м2. Кроме того, при высоком риске необходима более агрессивная консолидация и поддерживающая терапия четырьмя месячными курсами. Применение лечения по протоколу BFM-86, BFM-90 или режимам CODOX-M и IVAC обусловливает достижение практически одинаковых результатов. Использование высокодозной химиотерапии с трансплантацией костного мозга в 1-й линии изучается. Строго обязательна профилактика туморлизиссиндрома. Основным видом профилактики поражения ЦНС является интратекальное введение метотрексата, цитарабина и преднизолона.
Лучевая терапия (краниальное или краниоспинальное облучение) лимфомы Беркитта не является адекватным профилактическим мероприятием и не имеет преимуществ перед химиотерапией — констатировано развитие большого числа ранних рецидивов в ЦНС и увеличение отдаленных токсических повреждающих эффектов.
При достижении частичной ремиссии после индукционной терапии лимфомы Беркитта, но без прогрессирования болезни можно добиться стойкого положительного ответа использованием высокодозных режимов. Рецидивы развиваются в основном в первые 8 мес. Отсутствие рецидива в эти сроки позволяет надеяться на благоприятный прогноз. При африканском эндемическом варианте у всех больных рецидивы реализуются в течение первого года. Лечение рецидива осуществляется с обязательной сменой комбинации химиопрепаратов и включением в схемы препаратов платины или осуществления высокодозной химиотерапии с аллогенной ТКМ (DHAP, ESHAP и др.). Особенно плохой прогноз у пациентов при развитии нечувствительного рецидива — больные не переживают 9-месячный срок.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2012 (Приказы №883, №165)
Общая информация
Неходжкинские лимфомы (НХЛ) – это гетерогенная группа злокачественных лимфопролиферативных опухолей, различающихся по биологическим свойствам, морфологическому строению, клиническим проявлениям, ответу на терапию и прогнозу (ВОЗ, 2001 г.).


Классификация
(CD5 – CD10 –/+ CD19 + CD20 + Cd21 + CD22+ Cd23 +/– CD24 + CD103 – FMC-7 + cCd38 – BCL6 + BCL-2 –/+; иммуноглобулины sIg чаще положительные, cIg – чаще отрицательные).
Медиастинальная (тимическая) В-крупноклеточная лимфома.
Диагностика
Жалобы обусловлены расположением опухолевых очагов. При поражении лимфатических узлов шеи и средостения – часто сухой кашель, если есть сдавление крупных сосудов грудной полости – цианоз и отечность верхней половины тела и лица с нарушениями дыхания и тахикардией. При поражении лимфатических узлов брюшной полости и забрюшинного пространства – может быть развитие кишечной непроходимости, отеки нижних конечностей, желтуха, нарушение мочеотделения.
При поражении носоглотки – затруднение носового дыхания. При поражении молочной железы – диффузное уплотнение молочной железы. При поражении ЦНС – резкая головная боль, тошнота, рвота. При поражении ЖКТ – похудание, тошнота, рвота, снижение аппетита.
Дифференциальный диагноз
Лечение
Через 24 ч. после метотрексата
| В-клеточные лимфомы | Классификация | Терапия | Рекомендованные схемы | Комментарии |
| Индолентные | 1. ХЛЛ/В-мелкоклеточная лимфоцитарная лимфома | I линия | R-FC | Интервал 28 дней, 6-8 курсов |
| II линия | R-CHOP-14,21 R-COP R-CID | Для достижения более быстрого сокращения размера лимфоузлов и селезенки у больных, у которых нежелательно или невозможно применить флударабинсодержащие режимы | ||
| Лимфомы маргинальной зоны: |
1. Фолликулярные лимфомы I-II, цитологический тип
2. Лимфомы селезенки
Переводчикова Н.И., "Руководство по химиотерапии опухолевых заболеваний", 3-е издание, Практическая Медицина, 2011.
После облучения органов грудной клетки в пременопаузе, особенно в возрасте до 25 лет, женщинам должен проводиться скрининг на вторичный рак молочной железы клинически, а после 40-50 лет выполняться маммография.
Перечень основных медикаментов
Госпитализация
Информация
Критерии оценки для проведения мониторинга и аудита эффективности внедрения протокола: комиссионное проведение контроля за внедрением протокола.
Рецензенты:
1. Кожахметов Б.Ш. – зав. каф. онкологии Алматинского государственного института усовершенствования врачей, д.м.н., проф.
2. Абисатов Г.Х. – зав. каф. онкологии, маммологии Казахстанско-Российского медицинского университета, д.м.н., проф.
Лимфома Беркитта – опухоль высокой степени злокачественности, относящаяся к группе неходжкинских лимфом. Первичный очаг может локализоваться не только в лимфоузлах, но и в различных органах и тканях: в костях лицевого скелета, желудке, кишечнике, молочных железах и т. д. Характерен агрессивный местный рост и быстрое метастазирование. Лимфома Беркитта проявляется деформацией лица и костей скелета, лихорадкой, желтухой, диспепсией и неврологическими расстройствами. Диагноз выставляют на основании осмотра, данных биопсии и других исследований. Лечение – химиотерапия, лучевая терапия, хирургические операции.
- Этиология и патогенез
- Симптомы лимфомы Беркитта
- Диагностика
- Лечение лимфомы Беркитта
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Лимфома Беркитта – крайне агрессивное злокачественное новообразование, преимущественно экстранодальной локализации; разновидность В-клеточных лимфом. Быстро распространяется за пределы лимфатической системы, после чего в процесс вовлекаются внутренние органы, ЦНС и костный мозг. Эндемическая форма лимфомы Беркитта составляет около 80% от общего количества случаев заболевания, спорадическая – около 20%. Эндемической формой преимущественно страдают дети, проживающие в Южной Африке и Новой Гвинее. Пик заболеваемости приходится на возраст 4-7 лет, болезнь вдвое чаще обнаруживается у мальчиков.
Спорадическая форма лимфомы Беркитта выявляется в разных странах мира, составляет чуть больше 1% от общего количества лимфом, диагностируемых в США и странах Западной Европы. Средний возраст пациентов около 30 лет, соотношение мужчин и женщин – 2,5:1. Обе формы лимфомы Беркитта нередко возникают на фоне СПИДа. Большинство пациентов инфицированы вирусом Эпштейна-Барр. В России данное заболевание практически не встречается. Лечение лимфомы Беркитта осуществляют специалисты в сфере онкологии, гематологии, отоларингологии, стоматологии, челюстно-лицевой хирургии, офтальмологии, ортопедии, гастроэнтерологии и т. д.

Этиология и патогенез
Причины развития лимфомы Беркитта точно не выяснены. Несмотря на частое сочетание данной патологии с инфицированием вирусом Эпштейна-Барр, большинство исследователей считают, что лимфома Беркитта возникает под влиянием нескольких факторов, в числе которых – низкий уровень иммунитета, контакт с канцерогенами и ионизирующая радиация. Специалисты отмечают корреляцию между уровнем социального неблагополучия региона и количеством ВЭБ-положительных лимфом Беркитта, указывая на возможную связь между неблагоприятными условиями жизни и ролью вируса Эпштейна-Барр в развитии этого заболевания.
Вирус Эпштейна-Барр относится к семейству герпесвирусов. Согласно современным представлениям, наряду с другими вирусами, входящими в это семейство, принимает участие в возникновении опухолевых клеток. Широко распространен, выявляется у половины детей и у 90-95% взрослых жителей Северной Америки. В большинстве случаев никак не проявляется. В список заболеваний, ассоциированных с этим вирусом, включают не только лимфому Беркитта, но и другие неходжскинские лимфомы, лимфогранулематоз, инфекционный мононуклеоз, герпес, рассеянный склероз, синдром хронической усталости и некоторые другие заболевания.
Вирус Эпштейна-Барр связывается с определенными рецепторами на поверхности В-лимфоцитов, выступая в роли активатора мутации. Кроме того, этот вирус изменяет В-клетки, стимулируя их постоянную пролиферацию. Ученые предполагают, что именно такие измененные клетки в последующем становятся основой для формирования первичного очага лимфомы Беркитта. Отмечено также, что мужчины, страдающие данным заболеванием, часто имеют наследственную аномалию Х-хромосомы, что обуславливает неадекватный иммунный ответ при попадании в организм вируса Эпштейна-Барр.
Симптомы лимфомы Беркитта
Для классического варианта лимфомы Беркитта характерно появление одного или нескольких узлов в области челюсти. Узлы быстро увеличиваются в размере, прорастают близлежащие органы и ткани, вызывая видимую деформацию лица. Лимфома Беркитта разрушает кости лицевого скелета, поражает щитовидную железу и слюнные железы, вызывает выпадение зубов, затрудняет дыхание и глотание. Появление узла сопровождается гипертермией и явлениями общей интоксикации. В последующем лимфома Беркитта метастазирует, поражая кости и центральную нервную систему, становясь причиной развития патологических переломов, деформаций конечностей и неврологических расстройств. Возможны парезы, параличи и нарушения функции тазовых органов.
При абдоминальной форме лимфомы Беркитта первично поражаются внутренние органы: желудок, поджелудочная железа, кишечник, почки и пр. Эта форма болезни отличается быстрым прогрессирующим течением и представляет значительные трудности в процессе диагностики. Клетки лимфомы Беркитта быстро распространяются по различным органам, вызывая боли в животе, диспепсию, желтуху и лихорадку. При поражении кишечника может развиваться кишечная непроходимость.
При лимфоме Беркитта также могут наблюдаться массивные кровотечения, перфорация полых органов, сдавление мочеточников с последующим нарушением функции почек и сдавление вен с тромбэмболией. При образовании крупных конгломератов в забрюшинном пространстве лимфома Беркитта может осложняться поражением позвоночника и спинного мозга с развитием нижней параплегии. Со временем опухоль метастазирует в отдаленные лимфоузлы. При этом лимфатические узлы средостения и глоточного кольца при обеих формах болезни обычно остаются интактными.
В 2% случаев первым проявлением лимфомы Беркитта становится лейкемия. При прогрессировании заболевания лейкемическая фаза возникает у каждого третьего пациента (чаще – при новообразованиях больших размеров). Вовлечение в процесс центральной нервной системы считается прогностически неблагоприятным признаком. Обычно проявляется в виде менингеальных симптомов. Поражение мозговых оболочек при лимфоме Беркитта нередко сочетается с нарушением работы черепно-мозговых нервов. Чаще всего страдают лицевой и зрительный нерв. При отсутствии лечения лимфома Беркитта быстро прогрессирует. Летальный исход наступает в течение нескольких недель или месяцев.
С учетом распространенности процесса выделяют следующие стадии лимфомы Беркитта:
- I стадия – поражается одна анатомическая область.
- IIа стадия – поражаются две смежных области.
- IIб стадия – поражается более двух областей, расположенных с одной стороны диафрагмы.
- III стадия – поражения выявляются с обеих сторон диафрагмы.
- IV стадия – в процесс вовлекается ЦНС.
Диагностика
Диагноз выставляется на основании жалоб, анамнеза, результатов внешнего осмотра и данных объективных исследований. Пациентам с подозрением на лимфому Беркитта выполняют биопсию лимфатического узла с последующим гистологическим исследованием. Назначают ИФА, РТ-ПЦР и ПЦР. Проводят рентгенографию черепа, КТ, МРТ, УЗИ внутренних органов и другие исследования для оценки поражения ЛОР-органов, органов брюшной полости, других органов и систем. По показаниям осуществляют стернальную пункцию. Дифференциальную диагностику проводят с другими злокачественными лимфомами.
Лечение лимфомы Беркитта
Основным методом лечения лимфомы Беркитта является полиохимиотерапия. Поскольку данным заболеванием чаще страдают дети, химиотерапию обычно проводят короткими курсами, чтобы уменьшить риск возникновения отсроченных токсических эффектов (нарушений роста, бесплодия, развития других злокачественных новообразований). Во всех случаях, кроме лимфомы Беркитта I стадии и состояния после радикального удаления опухоли, расположенной в брюшной полости, осуществляют профилактику поражений ЦНС с использованием метотрексата, преднизолона и цитарабина.
Химиотерапию дополняют приемом иммуномодуляторов и противовирусных средств. Назначают большие дозы интерферонов, фоскарнет и ганцикловир. Возможность применения других противовирусных препаратов для лечения лимфомы Беркитта пока находится в стадии изучения. В некоторых источниках сообщают об использовании комбинации химиотерапии и лучевой терапии, однако, исследования показывают, что облучение не повышает эффективность терапии с использованием лекарственных препаратов.
Радикальное хирургическое удаление опухоли, расположенной в брюшной полости или забрюшинном пространстве, рассматривается как вспомогательный метод лечения лимфомы Беркитта, улучшающий качество жизни пациентов, но не оказывающий влияния на прогноз. Операции при опухолях челюстей (даже сопровождающихся выраженной деформацией) не показаны из-за обильной васкуляризации лимфомы Беркитта и высокого риска развития массивного кровотечения. Иногда хороший эффект дает своевременная пересадка костного мозга.
Прогноз и профилактика
Прогноз зависит от стадии лимфомы Беркитта. При раннем начале лечения возможно полное выздоровление. При распространении процесса на ЦНС, костный мозг и внутренние органы прогноз в большинстве случаев неблагоприятный. Больные погибают от осложнений, вторичных инфекций и нарушений деятельности жизненно важных органов. Лимфома Беркитта склонна к рецидивированию. Как правило, рецидивы развиваются в течение года после окончания лечения. Особенно прогностически неблагоприятными считаются рецидивные опухоли, резистентные к химиотерапии. Продолжительность жизни больных в таких случаях обычно не превышает 8-9 месяцев. Профилактика лимфомы Беркитта на разработана.
Читайте также:

