Прорыв в лечении рака мозга
Исследования на людях начнутся в ближайшие годы
В московском Институте общей физики представили уникальный мозговой имплант для лечения онкологических заболеваний. По словам ученых, их разработка позволит блокировать появление раковых очагов в мозге на самых ранних этапах.
Глиобластома головного мозга: самую агрессивную опухоль, какая только может развиться у человека, нельзя ни вылечить, ни удалить. Но, возможно, уже в ближайшее время у пациентов с таким диагнозом появится шанс. Новый уникальный метод контроля очагов глиобластомы - фотодинамическую терапию с флуорисцентным мозговым имплантом разработали в Институте общей физики в Москве.
"Все наши эксперименты мы планировали, совещаясь с институтом нейрохирургии им. Бурденко. Они очень заинтересованы в этой технологии. Они помогали ставить нам эксперименты. Но пока все эксперименты были проведены только на животных. И крысы выживали в течение длительного времени и погибали уже по естественным причинам. Таким образом, мы перевели это заболевание из разряда смертельного в разряд хронического", - говорит младший научный сотрудник, кандидат физико-математических наук Института общей физики РАН Юлия Маклыгина.
В мозг пациентов ученые предлагают вживлять специальный биосовместимый имплант с оптическим волокнами, которые смогут доставлять вглубь мозга лазерное излучение. Это необходимо для выявления новых раковых очагов и их подавления с помощью фотодинамической терапии.
Принцип фотодинамической терапии работает следующим образом: в раковые клетки вводят фотосенсибилизаторы. Затем на них воздействуют лазером. В этот момент кислород в раковых клетках становится активным. Клетки окисляются и гибнут.
Фотодинамическая терапия уже доказала свою эффективность в борьбе с раком. В одной только Москве счёт успешных операций, проведённых с применением данного метода, перевалил за тысячу. Благодаря прицельному удалению пораженных клеток врачам часто удается сохранить в целости жизненно важные органы.
"Здесь введён фотосенсибилизатор за 2 часа до начала операции. Этот фотосенсибилизатор имеет избирательное действие только на опухолевые клетки, ну или практически только на опухолевые клетки. Он в них накапливается. И мы видим и флуоресценцию, по флуоресценции мы ориентируемся в пространстве, и мы можем сделать фотодинамическую терапию. То есть вылечить, разрушить эти клетки и пациент будет здоров", - объясняет руководитель лазерной биоспектроскопии института Виктор Лощенов.
Чаще всего фотодинамическую терапию проводят на участках тела с открытым доступом для проникновения лазера. Например, на коже, в полости рта, в области половых органов. С внедрением импланта-проводника лазерного импульса врачи смогут добраться до новообразований даже в таких труднодоступных местах, как головной мозг.
"После удаления опухоли в ложе опухоли вводится вот этот имплант, после чего клетки изнутри начинают расти наружу по этим оптическим волокнам. Здесь мы видим оптические волокна, по которым распространяются раковые клетки", - говорит Маклыгина.
Остановить развитие метастазов у лабораторных крыс учёным удалось по сигналу о появлении всего одной-двух раковых клеток. Получится ли добиться таких же результатов в лечении глиобластомы у людей, покажут клинические исследования на добровольцах. Их планируют провести уже в течение ближайших 2 лет.
Татьяна Сидорова, Михаил Бахтияров. "ТВ Центр".
Израильские ученые разработали новый метод лечения рака мозга с помощью нуклеиновых кислот, которые тормозят действие белка, ответственного за деление злокачественных клеток. Данный метод предназначен для борьбы особо агрессивными раковыми опухолями. В отличие от стандартной химиотерапии новая методика не наносит вреда здоровым клеткам организма.
Мультиформная глиобластома — раковая опухоль головного мозга с высокой степенью злокачественности, которая представляет около 50 % всех видов новообразований мозга. На сегодняшний день не существует эффективного метода лечения этого заболевания. Продолжительность жизни большинства пациентов с данной опухолью составляет 6-18 месяцев со дня обнаружения.
Исследование проведенное в Тель-Авивском университете под руководством профессора Дан Пеера и доктора Цви Коена, заведующего отделением нейрохирургической онкологии клиники Шиба, дает надежду пациентам страдающием этим тяжелым и не поддающимся лечению заболеванием.
В течение нескольких лет доктор Коен проводил экспериментальное лечение пациентов с глиомой, которое включало такие новейшие методы как генетическую терапию, лечение с помощью ядов микробов и ультразвуком высокой мощности, — но ни один из них не был достаточно эффективен для борьбы с заболеванием.
Профессор Пеер занимался разработкой лекарств с наночастицами, доставляющими к опухоли малые интерферирующие РНК (разновидность нуклеиновых кислот, из которых состоит ДНК клеток) — молекулы, способные выключить гены, отвечающие за деление злокачественных клеток.
Для лечения глиобластомы в современной медицине применяют хирургический метод с целью максимально вырезать опухоль, а также химиотерапию и лучевую терапию, к которой большинство новообразований оказываются устойчивыми.
Исследование проводилось на мышах, пораженных мультиформной глиобластомой. Одной группе грызунов вводились наночастицы, которые содержат обычные нуклеиновые кислоты, а второй — специальные, способные выключать гены злокачественных клеток. По словам профессора Пеера, результаты были более чем впечатляющие. Через 100 дней 60 % мышей, которым было введено лекарство, остались в живых и нормально функционировали, в то время как все мыши в контрольной группе умерли через 30-40 дней.
Подобное исследование проводилось также с контрольной группой мышей, которой с помощью наночастиц подавалось лекарство химиотерапии, используемое на сегодняшний день при лечении глиобластомы. Все мыши этой группы также умерли через 30-40 дней, подобно как в первом опыте.
Переход от лабораторных исследований на грызунах к клиническим испытаниям нетривиален, но доктор Пеер убежден, что в ближайшее время все больше лекарственных средств с использованием наночастиц и коротких интерферирующих РНК будут принимать участие в клинических исследованиях на людях.
Результаты научной работы были опубликованы в американском научном журнале ACS Nano.
Возможно ли обмануть рак? Ученые уверены, в арсенале организма есть антитела, способные расправиться со смертоносными клетками. Но, если бы все было так просто… Болезнь и сама может обмануть организм, замаскировавшись под здоровые клетки. В результате, частичное или полное отсутствие болевых синдромов позволяет онкозараженным клеткам развиться до неоперабельной стадии. Только в минувшем году онкология забрала юмориста Михаила Задорнова, всемирно известного оперного баритона Дмитрия Хворостовского, американского певца Чарльза Бредли, композитора Владимира Шаинского и еще тысячи людей по всему миру.

Данные о ежегодном росте числа онкобольных шокируют. Согласно статистике, через 15 лет каждый житель планеты будет болен раком. Об этом в интервью Пятому каналу рассказал Юрий Покровский, кандидат медицинских наук.

Самый распространенный вид борьбы с раком — хирургическое вмешательство. Удаление пораженного органа может излечить пациента, если только опухоль не пустила метастазы, тогда грядет череда курсов химиотерапии и постоянное беспокойство — поможет ли…
Открытие, способное уничтожить одну из самых опасных форм онкологии — рак головного мозга, сделали ученые из лондонского Университета Лидса и Института изучения рака. Именно рак мозга убил певицу Жанну Фриске и баритона Дмитрия Хворостовского. Ученые выяснили, что с опухолью могут бороться некоторые типы вирусов. Об этом сообщил журнал Science Translational Medicine. В ходе исследования реовирусов, оказалось, что они способны преодолевать гемато-энцефалический барьер, защищающий мозг позвоночных от микроорганизмов.

Девять онкопациентов получали капельницы с реовирусом, после курса им удалили опухоли хирургическим путем. Ученые исследовали удаленные клетки рака и установили, что вирус смог размножиться и атаковать пораженные клетки, тем самым активировав иммунную систему на борьбу с опухолью. Принцип действия нового метода раскрыл соавтор исследования профессор Алан Мельчер:

Вирус быстро распознал рак, и иммунитет начал свою борьбу с ним. Исследователи полагают, что вирусные капельницы станут хорошим подспорьем в сочетании с другими методами лечения. Идею высоко оценил Евгений Черемушкин, старший научный сотрудник Института клинической онкологии ОНЦ РАМН.


Видео: youtube / New Scientist
Победа над болезнью не всегда позволяет вернуться к прежней жизни. В петербургском онкоцентре постоянно ведется работа по реабилитации пациентов, победивших недуг. Специалисты этого медучреждения изобрели инновационный метод голосового протезирования, который уже называют главным достижением 2017 года. Врачи вернули голос 80 пациентам, пережившим рак гортани, при котором полностью удаляется трахея и человек теряет способность говорить.

Действительно, ученые доказали, что не только банальное курение может вызвать рак, но и, например, увеличение груди, а именно, воздействие силиконового импланта на организм. Злую шутку могут сыграть и лекарства. Так Минздрав предписал указывать на некоторых препаратах для лечения аденомы простаты и облысения, что они могут привести к раку груди у мужчин, так как содержат опасное вещество финастерид. Таких примеров много. Спровоцировать меланому — рак кожи — может агрессивное солнце. Опасность повсюду и надо быть на чеку.
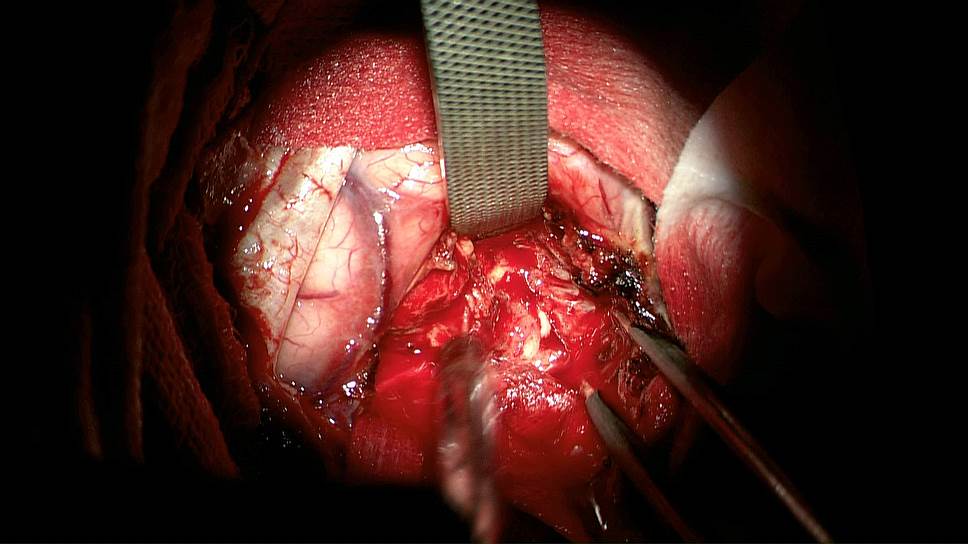
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
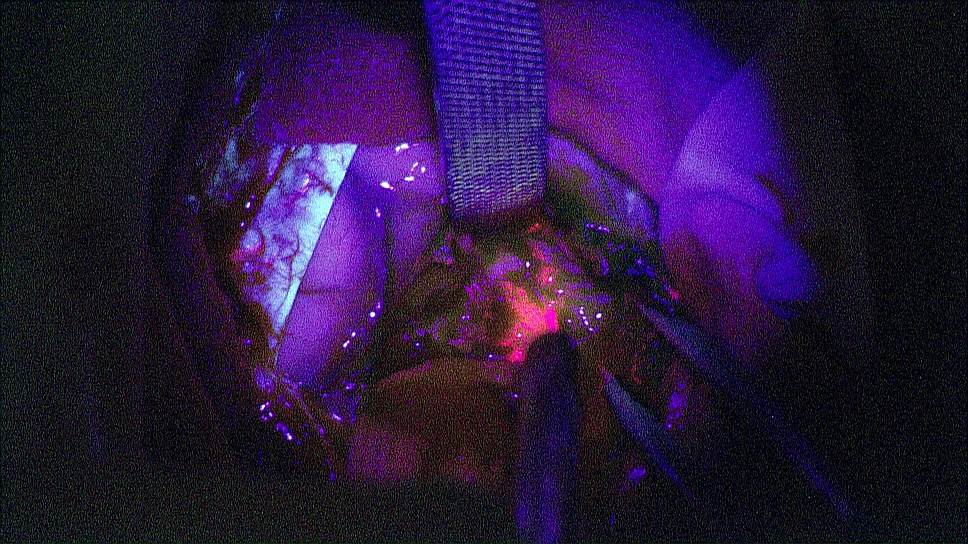
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко


фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
фото предоставлено НМИЦ нейрохирургии им. академика Н.Н. Бурденко
Глиома — это аномальное разрастание опухолевой структуры в мозговой ткани человека. Это образование представлено совокупностью очень разных клеток, это "гетерогенная опухоль" по терминологии ученых. Особенностями глиомы считают ее отличное от других опухолей происхождение и отсутствие метастазирования. Однако ее опухолевые клетки обладают способностью мигрировать в здоровую ткань мозга, что значительно усложняет ее лечение. Глиобластома — самая агрессивная стадия глиомы.
Традиционные подходы: хирургическое удаление опухоли, лучевой метод и химиотерапия, к сожалению, не очень продлевают жизнь пациентам. Хирургическое вмешательство не позволяет полностью удалить опухолевые клетки, так как, во-первых, нейрохирург не может удалить лишнее, щадя жизненно важные ткани мозга; во-вторых, опухоль представляет собой неровную структуру без четких границ, и неизвестно, сколько опухолевых клеток уже проникло в ткани здорового мозга. Лучевое лечение и химиотерапия способны лишь притормозить рост опухоли, но не остановить его.
Развитие молекулярных методов позволило изучить глиомы на уровне генов. Результатом исследований явилось изменение классификации Всемирной организации здравоохранения в 2016 году, куда вошли понятия о ключевых для развития глиом мутациях нескольких генов. Классификация стала более четкой и основанной не на визуальных особенностях клеток опухоли, а на их молекулярных характеристиках.
Но и это не очень продвинуло терапию заболевания и не улучшило перспективы пациентов. Ученые во всем мире создают международные консорциумы для поиска решения.
Она объединила специалистов в области медицины, биологии, химии, физики и биоинформатики, которые разрабатывают новые подходы к диагностике и лечению глиомы. Физики, химики, биологи и медики активно ищут отличия между различными формами злокачественности глиомы.
Предполагается, что успех может быть достигнут при трех условиях: 1) максимально ранней диагностике, 2) усовершенствовании технологий, позволяющих четко визуализировать опухоль и максимально полно удалить ее, 3) индивидуальной терапии для целевого подавления опухолевых клеток на основе анализа молекулярных характеристик опухоли.
Демаркация границ опухоли
При хирургическом удалении опухоли крайне важно не затронуть жизненно важные зоны мозга. Одна из передовых технологий — это операция на головном мозге с пробуждением пациента во время удаления опухоли. В мозге нет болевых рецепторов, и достаточно местного обезболивания. Врач во время операции разговаривает с пациентом и просит его решать простые задачки. Нарушение поведения пациента говорит о том, что врач вторгся в опасную зону. Подобный подход позволяет оперировать опухоли, которые раньше считались неоперабельными.
К успешным достижениям в этой области можно отнести разработку российских нейрохирургов и физиков, которые используют методику интраоперационной нейровизуализации глиом. Перед операцией пациенту вводят перорально 5-аминолевулиновую кислоту (5-АЛК), которая совершенно безопасна для человека, поскольку является промежуточным продуктом обмена в организме. Эта кислота превращается во флуоресцирующее вещество протопорфирин IX.
«Одна из задач, поставленных перед наукой руководством России,— найти эффективные способы диагностики, обнаружения и лечения онкологических заболеваний, среди которых выделяются глиомы головного мозга человека. Российский фонд фундаментальных исследований в кратчайшее время создал соответствующее направление в своей работе: за несколько месяцев был сформирован рубрикатор, собран пул экспертов, проведены конкурсы и открыто финансирование.
Удивительным кажется тот факт, что это флуоресцирующее вещество накапливается именно в опухоли, делая ее видимой при использовании нейрохирургами специальной приставки к операционному микроскопу. Подобная технология позволяет максимально полно удалить опухоль.
На сегодня самый значительный технический прорыв наблюдается в области дооперационной диагностики опухоли. Магнитно-резонансная томография (МРТ) позволяет охарактеризовать расположение и объем опухоли еще до операции. Используют МРТ с контрастным усилением в трех проекциях и в трех режимах.
Также используют МРТ-спектроскопию для оценки метаболизма в опухоли и установки степени анаплазии (потеря клеткой внешних характеристик, по котором ее можно отнести к какому-нибудь типу), а МРТ-перфузию — для определения объема крови, проходящего через опухоль.
Появилось очень важное для пациента исследование — функциональное МРТ-картирование, которое необходимо для определения близости двигательных, речевых, зрительных зон мозга к опухоли. Это необходимо для того, чтобы нейрохирург мог рассчитать, как ему удалить опухоль, нанеся минимальный урон пациенту.
Всемирная организация здравоохранения в 2007 году ввела принцип классификации глиом, разбив их по степени злокачественности и по характеристикам клеток опухоли на четыре группы, которые назвали степенями (Grade). Самая доброкачественная I Grade, самая агрессивная IV Grade, или по-другому — глиобластома. Классификация использовала гистологические характеристики опухолевых клеток. В 2016 году ВОЗ вводит новую классификации глиом, которая требует при постановке диагноза опираться не только на гистологические особенности клеток опухоли, но и на результаты иммуногистохимии и FISH-анализа и секвенирования. Требуется оценивать мутации IDH1/2 и ТР53, делеции ATRX и ко-делеции 1p/19q.
Молекулярный паспорт опухоли
Но одних этих достижений оказывается недостаточно. Опухоли сильно отличаются друг от друга на генетическом уровне. Современные молекулярные подходы позволили характеризовать глиомы по ряду маркеров, однако ученые находят все новые генетические нарушения, которые влияют на чувствительность опухоли к терапии. Вполне вероятно, что через некоторое время ВОЗ предложит новую классификацию опухолей, основанную на большей выборке генетических нарушений и более приближенную к индивидуальной медицине.
Кроме того, растет понимание, что важны не только мутационные исследования генома пациента, но также нужно обратить внимание на транскриптом (результат прочтения генов в данном организме) и протеом опухолевых клеток (набор белков в них, синтезированных в результате прочтения их генома). Они сильно меняются и могут служить как диагностическим фактором, так и терапевтической мишенью. Так, например, обнаружено, что в опухоли часто изменяются транскрипты (молекула РНК) известных генов, подобное нарушение может приводить к продуцированию измененного белка или вовсе к тому, что белок не будет продуцироваться. Эти изменения могут служить для диагностики степени злокачественности, а также могут войти в панель прогностических признаков.
Новые направления в лекарственной терапии глиомы
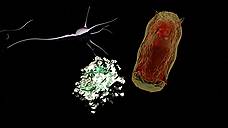
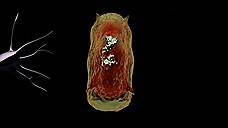

Фото: предоставлено проф. А,В Головиным
Фото: предоставлено проф. А,В Головиным
Фото: предоставлено проф. А,В Головиным
Современные препараты химиотерапии стимулируют гибель опухолевых клеток. Но они также уничтожают и нормальные активно делящиеся клетки организма, что ухудшает общее состояние пациента. При этом не достигается полная гибель опухолевых клеток глиомы. Подобное лечение не позволяет продлить жизнь пациенту на длительный срок. Нужно искать новые подходы. Один из векторов таких исследований — это таргетная терапия, которая увеличивает вероятность доставки терапевтических молекул-киллеров непосредственно к клеткам опухоли. Например, есть разработки по использованию наночастиц, которые позволяют доставлять к клеткам глиомы пониженные дозы токсических веществ.
Как определить, преобладание какого типа клеток наблюдается в той или иной глиоме? Как понять, какое лекарство на нее подействует и насколько оно будет эффективно? Можно поставить еще много вопросов, ответы на которые можно дать, получив клеточные культуры из опухолевой ткани пациента. По ним мы можем проанализировать состав опухоли, оценить маркеры, характерные именно для этой опухоли, оценить способность клеток мигрировать и охарактеризовать их. Все современные технологии и новые лекарства могут быть проверены на клеточных культурах глиомы человека. Наконец, можно подобрать вариант терапии (условия лучевой терапии, химиотерапию), которые будут лучшими именно для этого пациента, а это большой шаг к индивидуальной терапии для каждого пациента.
Другой подход предполагает использование онколитических вирусов, которые могут как стимулировать апоптоз (образно говоря, принуждение к самоубийству) опухолевых клеток, так и вызывать иммунный ответ, который также приводит к гибели клеток опухоли. Несмотря на ряд недостатков этой терапии, известно, что некоторые из подобных вирусов уже проходят первую и вторую фазы клинических испытаний.
Появилось новое направление по применению структурированных малых молекул ДНК и РНК, называемых аптамерами, которые предполагают использовать в терапии глиом вместо антител, а также для диагностики опухолей. И такие разработки ведутся у нас в стране. Выбирается мембранный белок, наиболее характерный для опухолевой клетки, и подбирается к нему высокоточный аптамер (как ключ к замку). Подобный аптамер может служить для терапии, диагностики, а также для таргетной доставки другого лекарства.
Нельзя не упомянуть развитие иммунотерапии опухоли, за что была вручена Нобелевская премия по медицине 2018 года. Разрабатываются антитела, которые способны заставить клетки собственно иммунной системы пациента узнавать опухоль и уничтожать ее, как все чужеродное.
Понять происхождение глиом
Он не бессмертен.
Галина Павлова, доктор биологических наук, профессор РАН, заведующая лабораторией нейрогенетики и генетики развития Института биологии гена РАН
PDF-версия
- 18
- 19
- 20
На днях в журнале "Nature Мedicine" вышла публикация о методе Adoptive T cell therapy, широко освещенная в СМИ и назывемая ими первым в своем роде прорывом в лечении рака.
Как израильский врач, специализирующийся в области лечения новейшими иммунными препаратами, могу сказать, что описанный способ – это лишь один из современных видов персонифицированной иммунотерапии. Я применяю иммунотерапевтические методики около трех лет, практически с момента их появления. И действительно, у меня есть немало пациентов, которых удалось с помощью данного метода ввести в ремиссию. Причем даже тех из них, которые находились на четвертой, терминальной стадии рака.
Постараюсь коротко и простым языком описать прорыв, произошедший в данной области.
Многие десятилетия одним из основных способов неоперативного лечения онкологических заболеваний являлась химиотерапия. Но проблема в том, что данный метод оказывает влияние на весь человеческий организм, уничтожая не только раковые, но и здоровые клетки. Отсюда как пример, выпадение волос при лечении химиотерапией.
Примерно пятнадцать лет назад произошел первый прорыв в онкологии – биологические препараты. Революционность их заключалась в том, что лекарства эти действовали точечно – уничтожая только генетически измененные раком клетки организма и не затрагивая при этом здоровые клетки.
И самое главное, что данный метод в связке с недавно появившимися генетическими тестами открыл эру полноценной персонализированной медицины, когда лечат не болезнь в общем, а подбирают лекарство для конкретного вида рака конкретного человека, в соответствии с обнаруженной у него генетической мутацией.
К слову, данный метод, названный CAR-T был изобретен израильским ученым Зелигом Эшхаром. Принцип действия протокола таков: из крови пациента изымаются Т-лимфоциты (клетки иммунной системы), и отправляются в лабораторию, где в них внедряют ген рецептора. Вооруженный таким образом Т-лимфоцит, вернувшись к своему хозяину-пациенту, присоединяется к раковой клетке, уничтожая ее, не влияя при этом на здоровые клетки, как, это делает химиотерапия. Каждая модифицированная клетка Т-лимфоцита способна убивать до 100 000 раковых клеток.
С тех пор, меньше чем за год, данный метод генной иммунотерапии стал применяться для лечения многих других заболеваний. Причем не только онкологиических. Подробнее я пишу об этом здесь.
А что касается широко освещаемого в пресcе нового метода Adoptive T cell therapy, то принцип его работы таков: из опухоли пациента изымаются Т-лимфоциты (клетки иммунной системы), после чего по особой технологии отбираются те из них, которые способны видеть 4 основные мутации данной опухоли. Затем в лаборатории эти клетки разможают и активируют, после чего возврашают в организм пациента, где они начинают "охоту" за раковыми клетками. Что и приводит к излечению.
Таким образом, как я уже сказал, метод, опубликованный в журнале "Nature Мedicine", можно причислить ко второму поколению иммунотерапии.
Возможно ли применение этого метода в России?
Если речь идет об уже применяющихся в кличнической практике методах, разрешенных американским, либо европейским регулятором, (как, например, метод CAR-T, описанный выше), то это лишь вопрос их сертификации в РФ. В случае же методов, находящихся на стадии клинических испытаний, (к их категории относится протокол, опубликованный в журнале "Nature Мedicine)", то при обращении России к разработчикам, Россия может стать частью базы для клинических исследований, производя их на своей территории и давая безнадежным пациентам возможность участвовать в исследовании, тем самым давая им шанс на излечение. Данная практика принята во многих странах мира.
Я очень рад, что имею возможность не только наблюдать за появлением все новых и новых революционных изменений в медицине, но и немедленно применять их на практике, давая пациентам надежду на жизнь. Особенно тем из них, кто ее уже утратил.

Другие мои статьи о современной медицине можно прочитать здесь.

В 2018 году медики в России выявляли в среднем по 47 000 новых случаев онкологических заболеваний ежемесячно — таковы данные Минздрава, с января по август обнаружено 379 351 новых случаев злокачественных опухолей.
В последние годы данный показатель стабильно рос: если в 2012 году в РФ было зафиксировано около 526 тысяч заболевших раком, то по итогам 2017 года эта цифра составила уже свыше 617 тысяч человек.
Федеральное агентство новостей обратилось в Министерство здравоохранения РФ и в ведущий профильный исследовательский центр, НМИЦ радиологии, с вопросом: когда рак в России перестанет быть непобедимой болезнью? В ответ Минздрав и ученые рассказали о передовых технологиях лечения рака в нашей стране, однако точных дат эксперты не назвали.
Дело в том, что медицина за последнее время изучила десятки тысяч разновидностей злокачественных опухолей. У каждой — своя локализация, сценарии лечения и прогнозы выживаемости — и найти рецепт или изобрести вакцину от всего сразу невозможно. Но ответы все равно получились обнадеживающими. По некоторым из видов рака доля прошедших успешное лечение и вернувшихся к обычной жизни пациентов уже сейчас составляет 99,6%.
Еще пару десятилетий назад в лечении онкологических заболеваний все было относительно просто. Врачи различали виды рака только по органам, в которых он образовался, — например, лечили рак поджелудочной железы, не вдаваясь в подробности, какой вид мутации клеток в какой части органа вызвал опухолевый процесс. Весь спектр способов терапии чаще всего сводился к двум основным: химиотерапии и операции по удалению органа или его части.
Сегодня стало намного легче запутаться: тысячи видов рака, десятки методов воздействия на неправильные клетки, вплоть до редактирования генетического кода, — плюс еще большее количество комбинаций различных технологий, персонифицированных под каждого отдельный случай.
Впрочем, показатель общего числа смертей от рака при этом пока заметно не изменился. Если в 2012 году на 100 тысяч населения России приходился 201 случай смерти от онкологических заболеваний, то в прошлом году он составил в среднем 197,7 летальных исходов на то же число россиян. Получается, что медикам все чаще удается продлевать жизнь больным на несколько лет, но доля полностью выздоровевших пациентов пока ощутимо не выросла.

Протонный ускоритель, гамма-нож и лечение светом
Специалисты не исключают, что в ближайшее время удастся изменить показатели выживаемости и смертности при онкологических заболеваниях. Ведь с учетом современных темпов развития технологий, российская медицина образца января 2018 года уже серьезно отличается даже от нынешнего положения дел.
Важнейшим событием этого года в Минздраве РФ считают открытие в Обнинске Центра высокоточной радиологии Gamma Clinic.
Кроме того, Андрей Каприн отмечает еще одно достижение специалистов на базе Медицинского радиологического центра им. А.Ф. Цыба в Обнинске: там начали применять протонный ускоритель для воздействия на раковые клетки.

Еще одним значимым событием профессор называет начало производства отечественных радиоизотопов на базе одной из разновидностей йода. За эту работу коллектив ученых из НМИЦ радиологии и Физико-энергетического института им. Лейпуновского был удостоен премии правительства РФ в области науки и техники.
Сегодня метод брахитерапии, в котором используются радиоактивные фармпрепараты, применяют на целом ряде злокачественных новообразований: предстательной железы, матки, молочной железы, печени. Впервые в России он начал использоваться и при раке поджелудочной железы.

Кроме того, по словам медика, с помощью протонного ускорителя в России все чаще лечат опухоли головного мозга, легких и молочных желез. Активно развиваются комбинированные и комплексные методы лечения с использованием методик ядерной медицины: это адронная, протонная, нейтронная, радионуклидная терапии.
Российская система здравоохранения берет на вооружение и все последние достижения мировой науки. Одним из по-настоящему прорывных направлений в этой области является таргетная терапия, в том числе с использованием иммунных препаратов.
По мнению Андрея Каприна, проблемы онкозаболеваний нужно решать, объединяя усилия нескольких разнопрофильных специалистов и структур.

Совместно с учеными ИМЕТ РАН и МГУ в НМИЦ радиологии учатся восстанавливать вырезанные вместе с опухолью части органов и тканей, заново отпечатывая на 3D-принтере трехмерные импланты нужных параметров из биоматериалов и насыщая их необходимыми препаратами для лечения и восстановления утраченных функций.
На вопрос о том, когда будет найдено универсальное оружие для победы над раком, все специалисты единогласно отвечают: это невозможно.
Впрочем, по словам представителей ведомства и самих медиков, отсутствие универсального оружия еще не означает, что враг непобедим.
К слову, упомянутая медиком программа предполагает переоснащение около ста региональных учреждений в России для помощи онкобольным, формирование сети протонных центров для развития ядерной медицины, кластеров по подготовке радиохимиков, медицинских физиков, радиофизиков, амбулаторных онкологических служб на межрайонном и межмуниципальном уровнях.
Наиболее перспективной стратегией, по мнению специалистов Минздрава РФ, станет соединение различных подходов к лечению: от таргетной терапии до радиолучевого воздействия, а также персонализация лечения — выявление наиболее эффективных методов воздействия для каждого отдельного пациента.
Если с вектором движения и даже первыми успехами на этом пути в целом уже понятно, то с ответом на вопрос, когда рак больше не будет приговором, все сложнее. Впрочем, и здесь есть ориентиры, которые Министерство здравоохранения обозначило в своем ответе ФАН.
Есть шанс, что статистика следующих пяти лет будет заметно отличаться от нынешней в лучшую сторону. С точки зрения современного развития технологий, 2019 год может ознаменоваться переходом к новой эре оказания медицинской помощи онкобольным: каждый месяц практикующие врачи, ученые, фармацевты, инновационные предприниматели всего мира делают пусть незначительный, но шаг вперед к одной общей цели — победе человечества над раком.
Читайте также:

