Папиллярный рак щитовидной железы что это такое как лечить
В этой статье вы узнаете:
Папиллярный рак щитовидной железы, называемый также папиллярной карциномой, считают самой частой разновидностью злокачественных опухолей в этом органе. К счастью, она же и самая безопасная, насколько это вообще возможно для рака. 
Симптомы заболевания
Все признаки рака, врачи делят на 2 группы: появляющиеся из-за самой опухоли и из-за метастазов.
- Образуется сперва небольшой узел в щитовидке, но он растет быстро. Раковая опухоль давит и прорастает в трахею, и человек начинает задыхаться. Голос меняется из-за повреждения нервов шеи. Если на груди появились заметно расширенные вены, то рак пророс глубоко в грудь, и полностью его хирургически не удалить.
- Сначала рак дает свои метастазы в лимфоузлы груди и шеи. В запущенных случаях они увеличиваются настолько, что это заметно при взгляде на человека.
Примерно 8% больных папиллярным карциноидом имеют метастазы в легких. Это может вообще никак не проявляться, но крупные могут заставить человека задыхаться, кашлять кровью.

Несколько реже появляются метастазы в плоских костях (череп, таз, грудина и ребра, позвоночник), что обычно не вызывает никаких симптомов. Кость становится более хрупкой, и иногда на этом месте без видимой причины появляется перелом.
Есть два признака, которые должны заставить здравомыслящего человека заподозрить у себя рак щитовидной железы и обратиться к врачу:
Достоверно установить, что рак в щитовидной железе именно папиллярный можно только после изучения его кусочка под микроскопом. Для этого берут биопсию или используют материал, полученный при удалении щитовидки.
Лечение рака
Эта болезнь является одной из немногих злокачественных опухолей, при которых возможно излечение. Более того, вероятность выздоровления или, по крайней мере, стойкой ремиссии при этом заболевании необычайно велика.
Главный и наиболее действенный метод лечения папиллярного рака щитовидной железы – хирургический. При операции любой разновидности рака всегда необходимо удалять не только саму опухоль, но и значительную часть окружающих тканей. Это позволяет избежать повторной хирургии по тому же поводу и, главное, значительно продлевает жизнь. Объем удаляемых тканей всегда зависит от размера опухоли, наличия/отсутствия метастазов и их местоположения: 
- Папиллярная форма карциноида наименее агрессивна, поэтому при опухоли до 1 см и отсутствии метастазов у молодых людей, можно оставить не пораженную раком долю щитовидки. Перешеек и другую долю, где выросла злокачественная опухоль, удаляют.
- Если размер раковой опухоли меньше 4 см, допустимо оставить лишь небольшую часть щитовидной железы. Это делается для того, чтобы ограничить прием щитовидных гормонов после операции, а то и вовсе воздержаться от него.
- При более крупном папиллярном карциноиде без метастазов щитовидную железу удаляют целиком.
- Если есть метастазы в лимфоузлах, их необходимо тоже удалить, иначе рак будет распространяться. Чем дальше от щитовидной железы метастаз рака, тем больше лимфоузлов приходится удалять.
После операции, особенно если она была щадящая, щитовидную железу облучают. Для того, чтобы злокачественная опухоль выросла снова, достаточно одной не удаленной клетки. Лучевая терапия убивает рак.
Введение радиоактивного йода в организм считается достаточно эффективным при папиллярном карциноиде, даже с метастазами. Йод накапливается в этих местах, облучает их своей радиоактивностью и убивает этим раковые клетки.
Если перед началом лечения исключить йод на 10–30 дней из диеты, то он лучше будет накапливаться и, соответственно, будет эффективнее. В течение первых трех суток рекомендуют побольше пить. Радиоактивный йод выводится с мочой, а частое мочеиспускание позволяет свести время облучения мочевого пузыря к минимуму.
Химиотерапию в лечении папиллярного рака назначают только в случае очень крупных опухолей, когда хирургическое лечение не имеет смысла.
Все описанное выше лечение проводят курсами, повторяя их несколько раз, чередуя и в различных комбинациях.
Лечение папиллярной формы рака проходит тяжело, но должно быть длительным: только тогда оно дарует надежду на выздоровление.
Продолжительность жизни
| Форма рака | 10-летняя выживаемость | 20-летняя выживаемость |
|---|---|---|
| Папиллярный | 75 – 90% | Описаны случаи выздоровления |
| Медуллярный | 63% | 44% |
| Анаплазированный | 16% | Единичные случаи |
Понятие 10-летняя продолжительность жизни 75% означает, что по истечении 10 лет живы 75% больных папиллярным раком щитовидной железы. Для ракового заболевания эти цифры очень оптимистичны.
Каждый рак, в том числе и папиллярный, принято разделять на стадии в зависимости от наличия, отсутствия метастазов и их местоположения. Первая стадия самая легкая, вообще без образований. Четвертая стадия предполагает метастазы не только в лимфоузлах, но и в легких, костях, других органах.
| Стадия папиллярного рака | Процент 5-летней выживаемости |
|---|---|
| 1, 2 стадия | Почти 100% |
| 3 стадия | 95% |
| 4 стадия | 45% |
Особенно хороший прогноз для молодых пациентов. У них даже в случае рецидива опухоли после операции (происходит примерно у 10%) и последующего облучения, вероятность выживания по статистике не меняется. Чего, увы, нельзя сказать о пациентах более старшего возраста. Кроме того, среди них выше процент превращения папиллярной опухоли в анаплазированную, при которой продолжительность жизни значительно ниже.
Папиллярный рак щитовидной железы (ПРЩЖ) – это самый распространенный вид рака среди всех существующих онкопроцессов в щитовидной железе. Несмотря на распространенность имеет благоприятные прогнозы. Но оставлять без внимания данную патологию нельзя. Чем раньше начато лечение, тем легче избавиться от болезни.
- О болезни
- Виды
- Причины
- Симптомы
- Стадии
- Диагностика
- Лечение
- Профилактика
- Видео по теме
- Сколько живут с диагнозом ПРЩЖ?
О болезни
Существует несколько видов РЩЖ, обладающих как скрытым течением (микрофокусы), которые медленно прогрессируют (высокодифференцированная форма папиллярного и фолликулярного рака), так и агрессивным развитием (анапластический рак щитовидной железы).
Папиллярный рак щитовидной железы образовывается из клеток (тироцитов) щитовидной железы. Представляет собой плотный одиночный узел. Размеры его могут достигать пяти сантиметров. Редко, но встречаются и множественные узлы. Образование при гистологическом обследовании представляет собой структуру, напоминающую ветвящиеся стебли. Этот вид опухоли растет медленно, редко метастазирует, затрагивая только ткани и лимфоузлы, находящиеся рядом с органом.
ПРЩЖ также носит такие названия папиллярная карцинома, папиллярная аденокарцинома, сосочковый рак, злокачественная папиллома.
Как показывает медицинская статистика, данная патология в основном развивается после 30 лет. Папиллярный рак щитовидной железы диагностируется и у детей. У данной категории пациентов болезнь протекает агрессивнее, чем у взрослых.
Ведущие клиники в Израиле



Папиллярный рак подразделяют на инкапсулированный и неинкапсулированный виды. В первом случае опухоль находится внутри капсулы и практически не распространяется на окружающие ткани. Неинкапсулированный же вид обладает агрессивными качествами и имеет более плохие прогнозы.
По гистологическим признакам папиллярный рак щитовидной железы имеет несколько типов:
- микрокарцинома – размер узла не более 1 см, растет медленно и практически не увеличивается до больших размеров. Прогноз для данного вида карциномы являются благоприятными;
![]()
папиллярно-фолликулярная карцинома составляет 30% из числа всех диагностированных ПРЩЖ. Является инкапсулированной опухолью. Не обладает способностью метастазировать на отдаленные органы;- солидный ПРЩЖ в основном развивается у людей, которые подвергались радиационному облучению. Часто метастазирует и проникает в ближайшие ткани. Раковые клетки способны по кровотоку оседать на других органах. Данный процесс свойственен именно данному виду папиллярного рака щитовидной железы;
- онкоцитарный – редкий вид папиллярной карциномы щитовидной железы, отличающийся агрессивностью и способностью метастазировать в отдаленные органы. Встречается в 5% случаев от всех диагностированных папиллярных карцином щитовидной железы;
- диффузно-склеротический – диагностируется в основном у детей в возрасте 7-14 лет. Отличается большими размерами узлов, образует множественные очаги по всей щитовидке и фиброзно-кистозные изменения. Лимфатические узлы и легкие подвержены образованию метастаз больше чем другие органы;
- светлоклеточный вид мало изучен, в медицинской практике встречается редко. В ходе исследований установлено, что данный вид часто метастазирует в почки;
- высококлеточный — отличается быстрым разрастанием на другие органы человека, причем на отдаленные от щитовидной железы;
- смешанный вид в своей структуре имеет все виды клеток в равных количествах (папиллярных, солидный, фолликулярных). Выявляется в 50% случаев папиллярного рака щитовидной железы.
Причины
Причины развития папиллярного рака щитовидной железы однозначно не установлены.
Существует несколько факторов, являющихся толчком к образованию данной патологии:
- генетическая предрасположенность к болезни;
- в некоторых случаях папиллярный рак щитовидной железы может вызвать мутации генов BRAF (обнаруживается у 50-70% пациентов), и RET/PTC (выявляется у 20% больных). Патология с модификацией генов BRAF считается более агрессивной;
- воздействие радиации на организм в больших дозах;
- снижение иммунитета, вызванное злоупотреблением вредными привычками (алкоголизм, курение, неполноценное питание);
- наличие доброкачественных опухолей, воспалительных процессов, которые не были выявлены и излечены;
![]()
недостаток йода в организме. Систематическая нехватка йода может спровоцировать папиллярный рак;- плохая экологическая ситуация в проживаемой местности;
- частые депрессии и стрессы всегда отрицательно влияют на весь организм, в том числе и на работу щитовидной железы;
- сбои в гормональной системе в период климакса и беременности;
- при применении лучевой терапии в связи с другими онкологическими заболеваниями;
- злокачественные и доброкачественные образования в молочной железе, которые приводят к гормональному дисбалансу в организме.
Женщины данным заболеванием болеют чаще, нежели мужчины. Это связано с особенностями работы всей эндокринной системы женщины, кроме того женщины чаще всего изнуряют себя диетами, тем самым лишая себя полезных микроэлементов, что также может привести к различным патологиям в щитовидной железе, в том числе и папиллярному раку.
Симптомы
В течение долгого периода папиллярный рак может никак себя не проявлять. Первым проявлением рака может стать уплотнение, которое нащупывается в области шеи. Изначально опухоль плотная, гладкая. Увеличиваясь в размере, становится бугристой.
Дальнейшее распространение папиллярного рака приводит к следующим изменениям в организме:
- увеличиваются лимфоузлы на стороне поражения;
- в дальнейшем, при увеличении узла начинает сдавливаться пищевод и трахеи, от чего нарушается процесс дыхания и глотания;
- набухают шейные вены;
- появляется беспричинный кашель;
- меняется голос;
- возможно повышение температуры тела;
- человек быстро утомляется, ощущает слабость, при этом потеря веса практически не наблюдается.
Стадии
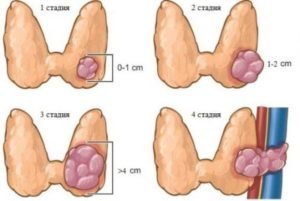
Папиллярный рак щитовидной железы делится на 4 стадии:
![]()
образуется узел размером до 2 см, не метастазирует и не прорастает на другие ткани и органы. 1 степень трудно диагностируется, однако успешно лечится;- при 2 стадии узел достигает размеров до 4 см, но не смотря на внушительные размеры, еще не наблюдаются метастазы в близлежащих тканях. Вторая стадия болезни подразделяется на:
- стадию 2а, при которой метастазы отсутствуют;
- стадию 2б, наблюдаются метастатические изменения в лимфатических узлах.
На данной стадии специалисты также дают благоприятные прогнозы на излечение;
- на 3 стадии заболевания размер узла может быть более 4 см. Опухоль разрастается за пределы щитовидной железы и сдавливает близлежащие органы и ткани. У пациента появляются нарушения функций органов дыхания;
- щитовидная железа на 4 стадии неподвижная, т.к. опухоль увеличивается до больших размеров и деформирует орган. Опухоль на данной стадии метастазирует в ближайшие и дальние ткани.
Диагностика
При осмотре пациента, врач-эндокринолог осуществляет пальпаторное обследование, в ходе которого может обнаружить узлы и уплотнения в области щитовидной железы.
Далее для диагностики папиллярного рака щитовидной железы проводятся ряд лабораторных и инструментальных исследований:
- пальпаторное обследование;
- УЗИ органа помогает определить размер узла, степень распространенности, а также позволяет определить структуру узлов;
- магнитно-резонансная и компьютерная томографии позволяют установить степень патологических изменений в органе;
- для точного и окончательного диагноза проводится тонкоигольная аспирационная биопсия. Под наблюдением аппарата УЗИ тонкая игла вводится в полость щитовидной железы для забора клеток. Данный биоматериал направляется на гистологическое обследование, которое называется цитограммой. Для полноценной диагностики материал для исследования можно взять во время хирургической операции;
- обязательным этапом при постановке диагноза является проверка уровня некоторых гормонов (тиреотропный, паратиреоидный гормоны, трийодтиронин, тироксин), выделяемых щитовидной железой;
- на наличие онкопроцессов указывают онкомаркеры;
- радиоизотопное сканирование – позволяет определить степень изменения функциональных способностей щитовидной железы.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Лечение
После диагностирования папиллярного рака щитовидной железы определяется вид терапии:
![]()
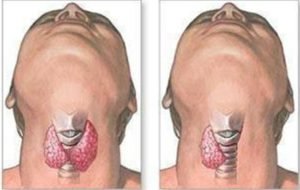
самым эффективным и часто используемым методом лечения считается хирургическое вмешательство по удалению образования. Если размер опухоли не превышает 1 см, проводится частичная тиреоидэктомия — удаляется пораженная часть железы и перешеек. Оставшаяся часть щитовидной железы способна полноценно вырабатывать жизненно-важные для организма гормоны. Но при данном методе есть опасность рецидивирования болезни;- если опухоль внушительных размеров и приобрела агрессивные качества, то применяется тотальная тиреоидэктомия – это процедура полного удаления щитовидной железы. При необходимости удаляются пораженные лимфоузлы.
Хирургическая операция по удалению новообразования или, по необходимости, всей щитовидной железы, длится от 1 час до 3 часов. Операция осуществляется под общим наркозом. После операции пациенту предписывается постельный режим и назначается заместительная гормонотерапия, чтобы восполнить гормоны, которые вырабатывались щитовидной железой. После полного удаления щитовидной железы, принимать гормональные препараты в назначенной дозировке придется всю жизнь;
- если опухоль внушительных размеров, многоузловая или метастазировала в ближайшие ткани и лимфоузлы, то после хирургической операции проводится терапия с использованием радиоактивного йода. Данная процедура применяется с целью ликвидации оставшихся клеток папиллярного рака. Механизм действия радиоактивного йода заключается в том, что щитовидная железа обладает свойством поглощать йод, благодаря чему будут разрушаться раковые клетки. Для эффективности процедуры радиоактивным йодом, за 5 недель до начала лечения отменяется заместительная терапия гормонами. Это делается для того, чтобы повысить уровень гормона ТСГ, так как он способствует поглощению радиоактивного йода клетками рака. Возможно назначение синтетического вида данного гормона. Но высокий уровень ТСГ может спровоцировать гипотиреоз. Чтобы этого избежать пациенту следует принимать гормон Т3, а также витамин D и препараты кальция. Данного рода лечение не имеет побочных эффектов на другие органы.
- лучевая и химиотерапия применяется как дополнительное лечение папиллярного рака щитовидной железы для предотвращения и профилактики распространения метастаз.
Рецидивы болезни возможны в тех случаях, когда опухоль не была полностью удалена. Хотя нередки случаи, кода спустя много лет, болезнь вновь возвращается, даже если опухоль удалили полностью.
Врачи рекомендуют пациентам после лечения остерегаться облучений любого вида, а также избегать физических и эмоциональных нагрузок.
Профилактика
Для профилактики данной патологии нужно придерживаться некоторых рекомендаций:
- по возможности избегать всякого рода облучения;
![]()
на сегодняшний день возможно проведение генетического анализа, который может выявить предрасположенность к болезни. Но такого рода анализы не всегда достоверные;- в рационе человека всегда должны присутствовать йодсодержащие продукты. Или, после консультации врача, принимать препараты йода;
- нельзя оставлять без внимания воспалительные заболевания, а также гормональные сбои в организме;
- необходимо вовремя отдыхать, избегать переутомлений, стрессов, нервных напряжений.
Видео по теме
Сколько живут с диагнозом ПРЩЖ?
В целом, прогнозы на жизнь при папиллярном раке щитовидной железы благоприятные. В случае отсутствия метастаз, пятилетняя выживаемость с того момента, когда диагноз был установлен, достигает 97%, до десяти лет могут прожить 88% пациентов, до пятнадцати лет — 75% больных, перенесших ПРЩЖ.
Чем позже обнаружена болезнь, тем ниже продолжительность жизни. Так, пятилетняя выживаемость на второй стадии болезни составляет 55%. При третьей стадии – 35%. На четвертой стадии – 15%.
Смерть наступает у больных чаще всего из-за метастазов в других органах, а также после рецидивирования опухоли.

Папиллярный рак щитовидной железы – самая распространенная разновидность карциномы щитовидной железы. Характеризуется относительно благоприятным течением. Первым проявлением обычно становится безболезненный узел в области поражения. При прогрессировании процесса возможны затруднения глотания и дыхания, першение и боли в горле, увеличение шейных лимфоузлов. При постановке диагноза используют данные радиоизотопного сканирования, УЗИ щитовидной железы, биопсии и других исследований. Лечение – полная или частичная тиреоидэктомия, послеоперационная терапия с использованием радиоактивного йода, заместительная гормонотерапия.

- Причины
- Патологическая анатомия
- Классификация
- Симптомы папиллярного рака щитовидной железы
- Диагностика
- Лечение и прогноз при папиллярном раке щитовидной железы
- Цены на лечение
Общие сведения
Папиллярный рак щитовидной железы – самый распространенный и наиболее благоприятно протекающий тип онкологического поражения щитовидной железы. Отличается медленным ростом и низкой склонностью к метастазированию (за исключением метастазов в регионарные лимфоузлы, которые, по различным данным, обнаруживаются у 30-60% больных). Составляет около 75% от общего количества карцином щитовидной железы. Может возникать в любом возрасте, в том числе, в раннем детском. Чаще всего диагностируется у пациентов 30-50 лет. Мужчины страдают в 2,5 раза реже женщин.
Папиллярный рак щитовидной железы считается прогностически относительно благоприятным онкологическим заболеванием, средняя продолжительность жизни после проведения хирургического вмешательства составляет 10-15 и более лет. У детей отмечается более агрессивное течение по сравнению с взрослыми, нередко выявляются метастазы не только в лимфоузлы, но и в отдаленные органы. Лечение проводят специалисты в области онкологии и эндокринологии.

Причины
Причины возникновения папиллярного рака щитовидной железы точно не выяснены. Установлено, что в подавляющем большинстве случаев развитие опухоли вызывается соматическими мутациями. В отдельных случаях выявляются врожденные генетические аномалии. Наиболее распространенными генными модификациями при папиллярном раке щитовидной железы являются мутации генов BRAF и RET/PTC. Мутация RET/PTC обнаруживается у 20%, мутация BRAF – у 40-70% пациентов. В настоящее время проводятся исследования по выявлению и изучению других измененных генов, провоцирующих образование папиллярной аденокарциномы щитовидки.
В числе факторов, повышающих риск развития рака, специалисты указывают доброкачественные опухоли щитовидной железы (пролиферирующую цистаденому, аденому, зоб), дефицит йода в организме, проживание в районах с неблагоприятной экологической обстановкой, предшествующую лучевую терапию по поводу других онкологических заболеваний, гормональные нарушения, женский пол и наследственную предрасположенность.
Злокачественное новообразование обычно одиночное, в отдельных случаях выявляются множественные узлы. Опухоль имеет смешанное папиллярно-фолликулярное строение, ее диаметр колеблется от нескольких миллиметров до 5 и более сантиметров. Капсула обычно отсутствует. При гистологическом исследовании папиллярного рака щитовидной железы выявляется структура, напоминающая ветвящиеся стебли. Основа стеблей представлена васкуляризированной соединительной тканью. Стебли выстланы цилиндрическим и кубическим эпителием с крупными ядрами. Отмечается незначительное количество митозов.
В некоторых стеблях сосуды отсутствуют, эпителиальные клетки имеют признаки атрофии. В центральной части папиллярного рака щитовидной железы могут обнаруживаться рубцы и участки кальцификации. Метастазирование осуществляется преимущественно лимфогенным путем. Клетки неоплазии могут распространяться по лимфатическим сосудам как внутри щитовидной железы, так и за ее пределами, поражая регионарные лимфоузлы. Отдаленные метастазы при папиллярном раке щитовидной железы выявляются редко, их основой обычно становится фолликулярная часть опухоли. Паппиллярные элементы новообразования не выделяют гормонов, фолликулярные могут проявлять гормональную активность.
Классификация
В клинической практике используют традиционную четырехстадийную классификацию:
- I стадия – определяется локальная опухоль, не вызывающая внешней деформации органа и не распространяющаяся на капсулу щитовидной железы. Метастазы отсутствуют.
- IIа стадия – папиллярный рак щитовидной железы вызывает внешнюю деформацию органа, но не распространяется за его пределы. Метастазы отсутствуют.
- IIб стадия – выявляется одиночный узел в сочетании с лимфогенными метастазами на стороне поражения.
- III стадия – папиллярный рак щитовидной железы прорастает капсулу либо сдавливает близлежащие органы (гортань, пищевод), определяются двухсторонние метастазы в регионарных лимфоузлах.
- IV стадия – новообразование прорастает соседние органы, обнаруживаются лимфогенные и гематогенные метастазы.
Симптомы папиллярного рака щитовидной железы
Новообразование достаточно долго может протекать бессимптомно. Поводом для первого обращения к врачу нередко становится случайно обнаруженный узел в области щитовидной железы. Папиллярный рак достаточно часто образуется на фоне доброкачественных неоплазий, поэтому начальные стадии заболевания могут пройти для больного незамеченными. Иногда подозрение на развитие злокачественной неоплазии возникает при проведении очередного осмотра, когда эндокринолог обнаруживает быстрое изменение размера и структуры доброкачественной опухоли.
Обычно папиллярный рак щитовидной железы выявляется в нижней части одной из долей, реже пальпируется в области перешейка с распространением на обе доли. Неоплазии размером менее 1 см могут не прощупываться. На начальных стадиях опухоль подвижная, плотная, с гладкой или немного неровной поверхностью. При прогрессировании процесса узел увеличивается в размере, становится бугристым, распространяется на значительную часть щитовидки и теряет подвижность. При сдавлении органов, расположенных за щитовидной железой, возникают затруднения глотания, одышка, першение в горле и изменения голоса.
При дальнейшем распространении папиллярного рака щитовидной железы возникает увеличение лимфоузлов на стороне поражения. Иногда увеличенные лимфоузлы становятся первым симптомом болезни. Как правило, регионарные метастазы долгое время остаются покрытыми капсулой, поэтому сохраняют подвижность. В результате местного агрессивного роста в процесс вовлекаются мягкие ткани шеи. Возникает внешняя деформация, отмечается расширение подкожных вен. На поздних стадиях у некоторых пациентов выявляется отдаленное метастазирование в кости и легкие.
Диагностика
Диагноз устанавливают с учетом жалоб, данных осмотра, лабораторных и инструментальных исследований. Поводом для направления больных на обследование служит появление бугристого узла в области щитовидной железы или быстрое увеличение уже существующей доброкачественной опухоли. Пациентам с подозрением на папиллярный рак назначают УЗИ щитовидной железы и радиоизотопное сканирование с использованием радиоактивного йода. Обе методики дают возможность подтвердить наличие опухолевидного образования и оценить его распространенность, но не позволяют определить степень злокачественности.
Окончательный диагноз папиллярный рак щитовидной железы выставляется на основании тонкоигольной биопсии с последующим определением морфологической структуры полученного образца ткани. Биопсию проводят под контролем УЗИ. В отдельных случаях при отсутствии выраженной клинической симптоматики и отрицательном результате цитологического исследования забор материала выполняют во время хирургического вмешательства. Ткань отправляют на срочное гистологическое исследование, по результатам исследования определяют объем операции.
Анализ крови на гормоны в подавляющем большинстве случаев неинформативен, поскольку гормональную активность проявляют всего около 1% папиллярных раков щитовидной железы. Для оценки распространенности первичной опухоли выполняют ларингоскопию. Паралич голосовой связки на стороне поражения является признаком прорастания возвратного нерва. При проведении бронхоскопии оценивают выраженность сужения трахеи. По показаниям проводят контрастную рентгенографию пищевода. При подозрении на отдаленное метастазирование больных направляют на сцинтиграфию костей скелета, рентгенографию и КТ органов грудной клетки.
Лечение и прогноз при папиллярном раке щитовидной железы
Лечение хирургическое. В зависимости от распространенности онкологического процесса выполняют полную или частичную тиреоидэктомию в сочетании с одно- или двухсторонней лимфаденэктомией. В послеоперационном периоде пациентам с папиллярным раком щитовидной железы назначают терапию с использованием радиоактивного йода. Данная методика позволяет уменьшать вероятность развития местных рецидивов, в ряде случаев устранять метастазы в легких и существенно замедлять рост вторичных очагов в костной ткани. На поздних стадиях папиллярного рака щитовидной железы иногда применяют лучевую терапию. При выраженном сдавлении трахеи осуществляют трахеостомию. Больным, перенесшим тотальную тиреоидэктомию, до конца жизни требуется заместительная гормонотерапия тироксином.
Прогноз при папиллярном раке щитовидной железы достаточно благоприятный. При отсутствии отдаленных метастазов до 5 лет с момента постановки диагноза удается дожить 97% больных, до 10–88% больных, до 15–75% больных. При метастазировании в кости и легкие прогноз ухудшается, однако у многих пациентов удается добиться продолжительной ремиссии. Летальный исход в возрасте до 50 лет наблюдается редко. Смерть обычно наступает при рецидивировании первичной опухоли. Больным, перенесшим папиллярный рак щитовидной железы, необходимо проходить регулярные осмотры эндокринолога, УЗИ и анализы крови на гормоны (для определения адекватности заместительной терапии и выявления гормонально активных отдаленных метастазов).
Читайте также: