Новообразование радужки глаза где лечат в россии

Официальная страница группы Ретинобластома в России в социальной сети ВКонтакте.
Глаз, как и любой другой орган человека, подвержен различным заболеваниям, в том числе и развитию в нем опухолевой патологии. Традиционно все опухоли делятся на доброкачественные и злокачественные, последние их которых могут угрожать не только зрению, но и в ряде случаев жизни больного.
При неотложном состоянии и отсутствии записи на прием в ближайшее время вы можете обратиться в приемный кабинет отделения для решения вопроса.
- новообразования органа зрения,
- псевдоопухолевые процессы,
- глазные проявления некоторых системных заболеваний (идиопатический склерит, гранулематоз Вегенера, эндокринная офтальмопатия, халязионы век и пр.)
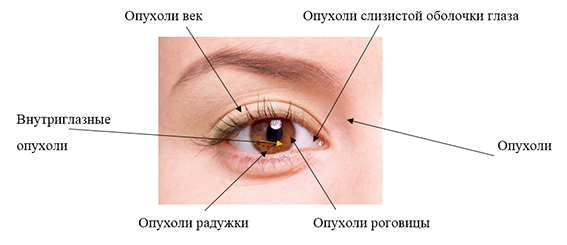
Виды опухолей:
В случае назначения вам лечения в условиях нашего стационара необходимо иметь консультации специалистов и анализы: для взрослых, для детей
При лечении амбулаторно (без госпитализации) вам необходимо иметь анализы на ВИЧ, RW, гепатиты В и С (при положительном результате - справка от инфекциониста о возможности лечения в стационаре). Срок годности анализов и заключений специалистов – 1 месяц, флюорографии (рентгенографии легких) – 1 год.

Перед началом лечения для уточнения диагноза и определения наиболее оптимальной тактики ведения пациента проводятся консилиумы в составе врачей отделения, при необходимости – с участием докторов из других отделов, врачей других специальностей.
Отделение оказывает помощью как в рамках ОМС (территориальные страховые фонды г. Москвы, московской область, регионов РФ) и ВМП (квоты), так и на платной основе (по желанию пациента, при отсутствии направления для обследования и лечения, иностранным гражданам).

Лечение по квотам (ВМП) оказывается пациентам всех регионов России при наличии специальных документов и анализов, а также при соответствии профилю пациента по диагнозу и виду лечения (злокачественные и доброкачественные опухоли орбиты, злокачественные опухоли глаза).

Отделение офтальмоонкологии и радиологии находится на втором этаже Главного корпуса клиники, располагает 25 койками, имеется 2 одноместные палаты и 5 палат на 4 пациентов (блок 2+2).


ПАМЯТКА ПАЦИЕНТУ

ВАШИ ВРАЧИ

УВЕАЛЬНАЯ МЕЛАНОМА. Брошюра для пациентов

Приглашаем посетить официальную страницу группы Ретинобластома в России в социальной сети ВКонтакте.
(495) 506 61 01
Рак глаза представляет собой группу редко встречаемых опухолей злокачественного характера, которые развиваются непосредственно в тканях глаза, а также в его придатках. Чаще всего злокачественные новообразования такого рода классифицируют по месту локализации: придатки глаза (веко и слезная железа), сетчатка, орбита (глазница), сосудистая оболочка, конъюнктива.
Онкология глаза: причины развития
В настоящее время причины, по которым развивается злокачественное поражение глаза, все еще не до конца изучены и установлены. Это говорит о том, что данный патологический процесс может развиться у любого человека. Однако исследователями было изучено, что возникновение рака глаза в некоторых случаях было связано с неблагоприятными экологическими условиями. Кроме того, была замечена наследственная склонность к развитию этой болезни, что подтверждается случаями, когда данный недуг поражал несколько поколений в рамках одной семьи. Помимо этого, были зафиксированы случаи образования опухоли глаза на фоне ВИЧ-инфекции. Что касается вторичной опухоли глаза, то ее развитие является следствием метастатического распространения новообразований других органов.
К числу причин развития рака глаза, по мнению многих специалистов, относится влияние ультрафиолетового облучения. Именно по этой причине люди, преодолевшие рубеж в тридцать лет, не должны пребывать под воздействием прямых лучей солнца на протяжении длительного времени.
Виды рака глаза
Чаще всего опухоль глаза поражает веко – до 80% случаев. При этом на возраст 55-75 лет приходится пик заболеваемости. В этом случае развитию новообразования предшествуют следующие предраковые заболевания:
- Эпителиома Боуэна;
- Пигментная ксеродерма;
- Кожный рог;
- Старческий кератоз.
Существенно реже, в 5-10% случаев, объектом поражения становится конъюнктива, при этом чаще остального прогрессирование опухоли обнаруживаются в районе перилимбальной конъюнктивы. Нечасто раком поражается орбита глаза, радужная оболочка, сосудистая оболочка, ресничное тело. На поздних этапах рака орбиты болезнь может распространиться на череп и соседние синусы.
Существуют следующие виды новообразования глаза и придатков: ретинобластома, карцинома, меланома, саркома.
В большинстве случаев саркома возникает в орбите глаза. Ее основной симптом – развитие экзофтальма, он быстрыми темпами увеличивается в течение короткого временного промежутка. Подвижность глазного яблока больного нарушается, возникают болевые ощущения, отекает веко, зрительный нерв постепенно атрофируется. Выделяется не одна разновидность саркомы глаза: рабдомиосаркома, ангиосаркома Капоши, хондросаркома, фибросаркома.
Меланома представляет собой достаточно распространенное онкологическое заболевание, отличительная особенность которого – стремительное прогрессирование и быстрое метастазирование в другие органы. В большинстве случаев меланома образуется в хориоидее, цилиарном теле и радужке глаза. Если болезнь поражает радужную оболочку, возникает сильное раздражение глаза, появляется пигментное пятно, которое быстро растет, развивается вторичная глаукома. Выявление опухоли сосудистой оболочки и цилиарного тела сопрягается с определенными трудностями, вследствие чего появляется необходимость в применении дополнительного диагностического оборудования. Очень часто меланома поражает сосудистую оболочку глаза. В данном случае первоначальная симптоматика может полностью отсутствовать. Пациент проявляет беспокойство лишь после снижения остроты и поля зрения, нередко становится хуже боковое зрение. Распространенной опухолью глаза (45-85% случаев) является карцинома. Как правило, эта болезнь поражает женщин, перешагнувших 50-летний возрастной рубеж. Карцинома подразделяется на плоскоклеточную и базальноклеточную.
Плоскоклеточный рак глаза менее опасен для жизнедеятельности пациента, чем базальноклеточный рак. Он редко провоцирует возникновение метастазов. Во многих случаях развитие опухоли происходит на пограничной области слизистой оболочки и эпидермиса нижнего века и (или) внутреннего угла глаза. В первую очередь на коже века образуется небольшое уплотнение, которое имеет как язвенную, так и узловую форму. Со временем оно увеличивается, когда в его центральной части возникает корочка. В ряде случаев наблюдается разрастание опухоли до больших размеров, а также ее переход на конъюнктиву и кожу щеки. Также возможны метастазы в шейных и подчелюстных лимфатических узлах.
В большей части случаев базальноклеточный рак глаза поражает нижнее веко и (или) внутренний угол глаза. Важно своевременно обратиться к врачу, потому как заболевание скорыми темпами прогрессирует, захватывая глазное яблоко, придаточные пазухи носа, орбиту глаза, глубокие отделы века.
Формы базальноклеточного рака:
- Поверхностно-склеротическая;
- Разрушающая;,
- Узловая;
- Язвенная.
Диктиома, то есть ретинобластома передается по наследству и, как правило, обнаруживается у детей младше пяти лет.
вторичная глаукома: появление слепоты; расширение зрачка; косоглазие.
Последняя стадия этой формы рака отличается развитием экзофтальма, проявляющегося в характерном смещении глазного яблока вперед. Если опухолью прорастает головной мозг и орбита, возможно смещение глазного яблока в сторону.
Симптомы онкологии глаза
Признаки злокачественной опухоли глаза находятся в непосредственной зависимости от конкретного вида рака. Новообразование конъюнктивы проявляется прежде всего быстрым ростом опухоли, которая визуально может напоминать плотную белесую пленку или выглядеть как выросты или узелки.
При злокачественной опухоли века формируются утолщения и папиломатозные грязно-розовые разрастания на конъюнктиве. Если заболевание находится на запущенной стадии, на веке появляется разрушающая язва, также может наблюдаться смещение глаза.
Характерный признак рака слезной железы обнаруживает себя в дискомфортных ощущениях, возникающих в районе орбиты, а также сильным отеком век. На позднем этапе рассматриваемой болезни наблюдается опущение и смещение глазного яблока, при этом его подвижность ограничивается.
На рак сетчатки глаза указывает прогрессирующее косоглазие и болевые ощущения. На поздних стадиях происходит потеря знания и отслоение сетчатки.
Диагностика новообразования глаза
В ходе диагностики онкологии глаза врач в первую очередь собирает анамнез и проводит опрос пациента. После этого он в обязательном порядке проверяет остроту зрения больного, осматривает глазное яблоко и определяет поля зрения. Помимо этого, в онкологическом центре в Москве проводится офтальмоскопия, то есть детальный осмотр глазного дна. Важный момент исследования – проведение УЗИ орбиты глаза и глазного яблока.
Известны случаи, когда опухоль глаза диагностируется случайным образом, во время профилактического осмотра. Обнаружить новообразование глаза на раннем этапе достаточно сложно. Если рост опухоли происходит внутрь глазного яблока, возможно изменение цвета глаз. В таких случаях диагностика осуществляется благодаря повышению внутриглазного давления, выпячиванию роговицы, расширенным зрачкам.
Диагностика онкологии глаза происходит во время наружного осмотра и анализа глазного дна. Что касается дополнительных исследований, то они включают:
- Исследование спинномозговой жидкости и костного мозга;
- Позитронно – эмиссионную томографию;
- Ядерно-магнитный резонанс;
- Компьютерную томографию;
- Тонкоигольную биопсию;
- Флуоресцентную ангиографию сосудов глаз.
Лечение рака глаза
Принципы лечения онкологии глаза отличаются разнообразием. Однако следует отметить тот факт, что все методы лечения рассматриваемого заболевания в онкологическом центре в Москве направлены на подавление патологического процесса и удаление опухоли, с одной стороны, и на максимально полное сохранения органа зрения и его функций с другой. Именно по этой причине сегодня центр ПЭТ КТ в Москве предлагает разнообразные методики лечения новообразования глаза.
Для лечения этой болезни практически во всех случаях применяется лазер. До проведения операции в глаз закапывается анестезирующее вещество, а также накладывается специальная повязка на него, которая необходима, чтобы избежать перекрестной фиксации и рассеивания внимания. Кроме того, врач устанавливают векорасширитель, который представляет собой специальную скобку, не допускающую моргания. При помощи специального препарата высушивается глазная поверхность. Компьютер управляет лазерным лучом, которые иссекает опухоль и близлежащие ткани, после чего глаз на трое суток защищается специальной повязкой. На протяжении этого времени пациент может испытывать неприятные ощущения, однако спустя 2-3 недели острота зрения восстанавливается полностью.
После иссечения опухоли показана лучевая терапия. Данный метод особенно актуален, если имеется подозрение на широкое распространение больных (раковых) клеток. Помимо этого, для лечения опухоли глаза в онкоцентре в Москве используют специальное контактное облучение – брахитерапию. Также назначается наружное и внутритканевое облучение узким протонным лучом. Метод брахитерапии осуществляется с использованием специального офтальмологического аппликатора, для которого характерна высокая проникающая способность и точность направленных лучей. При этом максимальный диаметр облучения равен 22 мм. Немалое значение имеет тот факт, что брахитерапия может применяться в качестве отдельного метода излучения.
Онкологический центр в Москве предлагает больным раком глаза криотерапию – лечение холодом. Данный метод предполагает использование локальной подачи жидкого азота, замораживающего опухолевые клетки. Криотерапия может быть назначена как самостоятельный метод лечения, если опухоль не достигла больших размеров, а также как вспомогательный метод, если проводится лазерное вмешательство.
В некоторых случаях особенно эффективной оказывается термотерапия. Суть данного метода заключается в следующем: опухоль нагревается (температура превосходит 45 градусов по Цельсию), через внутреннюю часть глаза (склеру) или зрачок осуществляется воздействие на новообразование. Несомненное достоинство этого метода: опухоль разрушается быстрее, чем при брахитерапии. Но стоит иметь в виду, что его использование возможно только при определенной локализации и размере пораженных тканей. Термотерапия отличается безболезненностью и может повторяться 4-5 раз.
Принципиально новым способом лечения злокачественной опухоли глаза является фотодинамическая терапия. В основе этого метода лежит активация фотосенсибилизатора, накопившегося в опухоли, светом. В результате образуется фотохимическая реакция, разрушающая раковые клетки. Основные преимущества этого способа: возможность строгой направленности, эффективность, безболезненность.
Для лечения онкологии глаза в центре ПЭТ КТ в Москве врач может назначить химиотерапию. Такой метод предполагает использование комплекса препаратов, которые подавляют развитие и распространение раковых клеток. При злокачественной опухоли глаза химеотерапия применяется, как правило, при метастазировании. Также может использоваться в качестве комбинированного послеоперационного лечения при ликвидационном удалении глаза.
Наконец, наиболее радикальным методом лечения рассматриваемого заболевания является удаление глаза. Необходимость в его применении возникает при обширном поражении глаза. Удаление органа зрения предполагает дальнейший подбор протеза на операционном столе и формирование подвижной опорной культи. В целях формирования радужки применяется компьютерный подбор структуры и цвета радужки. Современные методики эндопротезирования позволяют изготавливать глазной протез высокой подвижностью, который создает ощущение присутствия абсолютно здорового глаза.
(495) 506-61-01 - срочная организация лечения в клинике
В онкоцентре SOFIA в Москве проводится онкологическая диагностика инновационным методом однофотонной эмиссионной компьютерной томографии - ОФЭКТ.Подробнее
От всех новообразований в организме человека опухоли глаз составляют до 4,3%. Новообразования конъюктивы и век обнаруживаются в 60% случаев. Достаточно редко диагностируются опухоли орбиты - до 25%. Внутриглазные опухоли встречаются – до 33% случаев. Отмечено, что доброкачественные новообразования встречаются немного реже.
Если вы обнаружили подозрительное новообразование на коже век – не стоит паниковать. Это может быть доброкачественная опухоль, которая легко удаляется хирургическим путем. Злокачественные опухоли также поддаются успешному лечению.
Опухоли глаз – это доброкачественные или злокачественные новообразования, образовавшиеся из глазных тканей.










Обратите внимание на другие 20 клиник России, которые работают и помогают пациентам по направлению Офтальмология
Ни одного вопроса не задано

Бытовые вопросы
Обращаясь в частную клинику, пациент может рассчитывать на внимательное отношение, качественную медицинскую помощь и поддержку в ходе реабилитации.
Чтобы попасть на лечение, необходимо обратиться в администрацию медучреждения, направить необходимые документы, изучить варианты лечения и прибыть в указанный день.
Информацию об условиях обслуживания и иных организационных вопросах всегда можно получить в регистратурах или информационных отделах при клинике.
Список дополнительных услуг определяется клиентской политикой выбранного медучреждения, но практически все крупные центры в Москве и Петербурге идут навстречу своим пациентам во всем, что касается бытового и психологического комфорта.
Опухоли сосудистой оболочки составляют более всех внутриглазных новообразований, встречаются в возрасте от 3 до 80 лет.
В радужке и цилиарном теле локализуется около 23 % от всех опухолей, остальные — в хориоидее.
Гистогенез их разнообразен, но основная часть имеет нейроэктодермальное происхождение (пигментные и непигментные опухоли), меньшая часть их относится к опухолям мезодермального происхождения (сосудистые новообразования).
До 84 % опухолей радужки относятся к доброкачественным, большинство из них имеет миогенную природу, что было доказано в 1973 г. Э.Ф.Левкоевой. Несколько ранее Heals (1952) и Ashton (1963) показывали меньшую частоту миогенных опухолей в радужке (2,3-14,5 %). Г.Г.Зиангирова (1980) на большом материале и при длительном наблюдении за больными убедительно доказала преобладание миом (54 %) среди всех опухолей радужки.
Подтверждение ее данных мы нашли в своих многолетних наблюдениях над 476 больными с опухолями радужки и цилиарного тела, среди которых доброкачественные опухоли составили 83,23 %, а миогенные среди них — 62 %. Злокачественные опухоли представлены в подавляющем большинстве меланомой и метастатическими опухолями.
Лейомиома
Опухоль развивается из элементов зрачковых мышц, характеризуется крайне медленным ростом, В зависимости от присутствия пигмента в опухоли выделяют беспигментную и пигментную лейомиомы.
Такое деление объясняется различной клинической картиной. Опухоль диагностируется практически одинаково часто у мужчин и женщин, преимущественно на 3-4-м десятилетии жизни. В последние годы участились случаи обнаружения лейомиом у девушек 16-20 лет.
Беспигментная лейомиома
Растет локально в виде желтовато-розового, полупрозрачного, проминирующего узла. Опухоль может локализоваться по зрачковому краю, в зоне крута Краузе, в прикорневой зоне (в области цилиарных крипт). Границы лейомиомы достаточно четкие, консистенция рыхлая, студенистая (рис. 6.1).

Рис. 6.1. Беспигментная лейомиома радужки
На поверхности ее видны полупрозрачные выросты, в центре которых находятся сосудистые петли. Эти новообразованные сосуды могут быть источником рецидивирующих кровоизлияний в переднюю камеру в процессе роста опухоли.
При беспигментной лейомиоме в зоне цилиарных крипт одним из первых симптомов, заставляющих больного обратиться к врачу, является повышение внутриглазного давления (ВГД) со всеми типичными для него признаками. Нередко таким больным устанавливают диагноз односторонней первичной глаукомы.
Пигментная лейомиома
Имеет окраску от светло-коричневого до темно-коричневого цвета, может быть узловой, плоскостной или смешанной формой роста (рис. 6.2).

Рис. 6.2. Лейомиома радужки. а — внешний вид пигментной лейомиомы; б — гистопрепарат
Чаще локализуется в цилиарном поясе радужки. Характерно изменение формы зрачка, его удлинение за счет выворота пигментной каймы, направленной в сторону расположения опухоли. Консистенция пигментной лейомиомы более плотная, поверхность бугристая, новообразованные сосуды не видны.
Прорастание опухоли в угол передней камеры более чем на 1/3 окружности ее приводит к появлению вторичной внутриглазной гипертензии. Учитывая крайне медленный рост лейомиомы, важно знать признаки прогрессии опухоли.
К ним относятся:
1) сглаженность рельефа радужки вокруг опухоли вследствие перифокальной атрофии ее ткани;
2) появление зоны распыления точечного пигмента вокруг опухоли и образование пигментных дорожек в стороны от периферических границ опухоли;
3) изменение формы зрачка с нарушением его реакции в этой зоне на свет и милриатики;
4) появление сосудистого венчика в радужке вокруг опухоли.
Лейомиомы радужки, как правило, в своем росте ограничиваются передней камерой и в заднюю камеру прорастают крайне редко. При распространении в структуры угла передней камеры и цилиарное тело наблюдается выход опухоли и в заднюю камеру со смещением и помутнением хрусталика.
Многие годы в литературе продолжается дискуссия о гистогенезе лейомиом. Высказываются суждения о редкости этой опухоли, указывается большая частота меланом в радужке. Между тем Г.Г.Зиакгирова в 1980 г. писала, что понять морфологические особенности мышечных опухолей можно только при сопоставлении их с морфогенезом радужки: зрачковые мышцы радужки формируются из наружного слоя пигментного эпителия иридоцилиарного зачатка.
В эмбриогенезе клетки сфинктера зрачка продуцируют меланин к миофибриллы, в постнатальной жизни эта способность исчезает. Дилататор зрачка сохраняет свою способность синтезировать меланин и в постнатальиом периоде.
Этим можно объяснить отсутствие пигмента в лейомиомах, развивающихся из сфинктера зрачка и присутствие его в лейомиомах, формирующихся из элементов дилататора зрачка. Гистологически для лейомиом характерно наличие длинных, веретенообразных, хорошо дифференцированных клеток. Ядра овальной или палочковидной формы, без включений и ядрышек. Характерно наличие миофибрилл.
В беспигментных формах видны тонкостенные новообразованные, телеангиэктатически расширенные сосуды. В пигментных лейомиомах находят нейроэпителиальные клетки, их тем больше, чем сильнее выражена пигментация. В цитоплазме присутствуют большие конгломераты пигментных гранул.
Диагноз лейомиомы устанавливают на основании данных биомикроскопии и гониоскопии. Диафаноскопия информативна и при беспигментных формах, когда на фоне желтоватого узла опухоли хорошо виден дефект в радужке. Флюоресцентная ангиография (ФАГ) имеет характерные для лейомиомы признаки. Иммуногистохимические исследования достоверно документируют диагноз лейомиомы
Учитывая возможность прогрессирования опухолевого роста с развитием вторичной глаукомы, катаракты, лейомиомы подлежат хирургическому лечению — локальному удалению с окружающим блоком здоровых тканей. При удалении не более 1/3 окружности радужки целость ее может быть восстановлена наложением микрошвов (рис. 6.3).

Рис. 6.3. Лейомиома радужки. а — внешний вид глаза до лечения; б — тот же глаз после удаления опухоли с одномоментной пластинкой радужки
Многолетний опыт свидетельствует о том. что восстановление целости радужки, как диафрагмы, резко сокращает степень и частоту хрусталикового астигматизма, уменьшает световые аберрации (рис. 6.4).

Рис. 6.4. Функциональные исходы после локального удаления опухолей иридоцилкарной зоны
Прогноз для жизни благоприятный. Прогноз для зрения зависит от исходных величин опухоли. Чем меньше опухоль, тем с большей вероятностью пациенту можно обещать сохранение нормального зрения.
Эпителиома
Опухоль локализуется преимущественно в цилиарном поясе радужки. Эпителиома, как правило, имеет интенсивно темный, почти черный цвет (рис. 6.5. а, б).

Рис. 6.5. Эпителиома радужки. а — внешний вид опухоли. б — распространение опухоли в структуру глаза. в — гистопрепарат
В процессе роста опухоль смещает кпереди атрофичную строму радужки и прорастает ее. Как правило, эпителиома представлена одиночным узлом с приподнятыми краями, иногда края опухоли постепенно переходят в здоровую ткань радужки, что делает ее похожей на меланому.
По краям опухоли могут наблюдаться небольшие пигментные кисты. Растет эпителиома медленно, может прорастать в заднюю камеру, смещая и сдавливая хрусталик, что приводит к формированию катаракты. Эпителиома часто прорастает в структуры угла передней камеры, что осложняется вторичной глаукомой.
Диагноз эпителиомы устанавливают на основании данных биомикроскопии и гониоскопии. ФАГ и радиофосфорный тест не информативны. Окончательный диагноз подтверждается при гистологическом исследовании.
Несмотря на медленный рост, эпителиомы радужки подлежат локальному удалению. С учетом доброкачественного характера роста локальная эксцизия с замещением дефекта тканей возможна при распространении опухоли и на эписклеру.
Прогноз для жизни хороший. Опухоль не метастазирует. Сохранность зрения зависит от размеров опухоли и имеющихся осложнений.
Медуллоэпителиома (диктиома)
На поверхности радужки опухоль имеет вид полупрозрачных беловато-серых хлопьев, рыхло связанных между собой, что создает условия для их перемещения по передней камере. При этом могут обтурироваться пути оттока камерной влаги или закрываться область зрачка с развитием вторичной глаукомы.
A.Moonis и A.Gamer (1975) описали случай медуллоэпителиомы радужки у 3-летнего ребенка, имеющей вид изолированной интенсивно пигментированной опухоли с бугристой поверхностью, заполняющей нижнюю половину передней камеры и спаянной с задним эпителием роговицы (ЗЭР). Опухоль может расти вдоль задней поверхности радужки, преимущественно в ее нижней половине, и выходить в переднюю камеру через зрачок.
Медуллоэпителиома происходит из примитивного зародышевого эпителия.
Диагноз устанавливают на основании биомикроскопии. В особо затруднительных случаях возможна тонкоигольная аспирационная биопсия (ТИАБ).
Дифференциальный диагноз следует проводить с ретинобластомой, беспигментной меланомой, метастазом, воспалительной гранулемой, асептическим абсцессом передней камеры.
При локализованном узле показана блокэксцизия. Опухоли, занимающие более половины окружности радужки и распространяющиеся на цилиарное тело, сетчатку или выходящие за пределы фиброзной капсулы, могут быть излечены только энуклеацией.
Прогноз для жизни хороший даже при обнаружении в гистопрепаратах атипичных клеток и митозов. Опухоль не метастазирует. Сохранность зрения зависит от размеров опухоли и вовлечения в процесс соседних тканевых структур.
Гемангиома
Гемангиома — редкая врожденная опухоль. Клинически проявляется как в первые годы жизни, так и после 2-3-го десятилетия. Описаны гемангиомы радужки у больных на 6-7-й декаде жизни. В наших 6 наблюдениях гемангиома обнаруживала себя после 20 лет, чаще у мужчин.
Есть основание полагать, что ока сочетается с сосудистым системным поражением органов и тканей. Как и сосудистые опухоли другой локализации, в радужке наблюдаются капиллярные, кавернозные и рацемозные гемангиомы.
Капиллярная гемангиома — это опухоль новорожденных или детей первых лет жизни. Представлена в виде переплетающихся сосудов, врастающих в радужку. Цвет опухоли красновато-синюшный, занимает от одного квадранта радужки до половины се поверхности. Такие гемангиомы могут самостоятельно регрессировать. При продолжающемся росте развивается вторичная глаукома.
Кавернозная гемангиома располагается чаще у зрачкового края, представлена коричневато-желтым или красноватым узлом. В зависимости от заполнения полостей опухоли кровью проминенция ее меняется. Характерны транзиторные гифемы. При гифеме более 1/2 объема передней камеры повышается ВГД, появляется отек роговицы.
Рацемозная гемангиома в радужке встречается крайне редко, проявляется резко извитыми, расширенными, переплетающимися сосудами, располагающимися в толще радужки и уходящими в угол передней камеры. Рано развивается вторичная внутриглазная гипертензия.
Являясь пороком развития, гемангиома гистологически представлена новообразованными тонкостенными сосудами, находящимися на разных стадиях развития.
Диагноз устанавливают на основании биомикроскопии.
Дифференциальный диагноз проводят с неоваскуляризацией радужки, меланомой, ювенильной ксантогранулемой, саркондозом, беспигментной лейомиомой и метастазом.
Локальное лечение эффективно при кавернозной гемангиоме в виде лазерной коагуляции опухоли. Капиллярные гемангиомы могут самопроизвольно регрессировать. Рацемозные гемангиомы практически не подлежат лечению.
Прогноз для жизни хороший. Для зрения благоприятен при кавернозной гемангиоме. При капиллярной и рацемозной гемангиомах прогноз для зрения неопределенный.
Невус
Истинные невусы относят к меланоцитарным опухолям, которые встречаются как у детей, так и у взрослых. Обнаруживаются, как правило, случайно. При беседе с больными удается выяснить, что пятнышко на радужке заметили в детстве, Среди наблюдаемых в нашей клинике 476 больных с опухолями радужки и цилиарного тела невусы составили 2,5 %.
Невус представлен участком гиперпигментации радужки, цвет которого варьирует от желтого до интенсивно коричневого. Поверхность опухоли бархатистая, слегка шероховатая. Иногда невус слегка выступает над поверхностью радужки. Границы его четкие, рисунок радужки на поверхности невуса сглажен (рис. 6.6).

Рис. 6.6. Невус радужки
В центральной части опухоль более плотная и рисунок радужки отсутствует. Размеры невуса колеблются от 2-3 мм до крупных очагов, занимающих до одного квадранта радужки. Стационарные невусы десятилетиями не меняют своих размеров, формы и окраски.
При появлении признаков прогрессии опухоль темнеет, увеличиваются размеры, вокруг невуса появляется распыление не наблюдаемого ранее пигмента, границы образования становятся менее четкими, появляется венчик расширенных сосудов вокруг опухоли.
Невусы радужки являются производными неврального гребешка, морфологически представлены скоплением зрелых меланоцитов, веретенообразных клеток, подобных шванновским элементам, и крупных плотных полигональных клеток. В цитоплазме клеток много гранул меланина. Рост опухоли диффузный, но ограничивается поверхностными слоями радужки или наружными слоями стромы.
Лечения стационарных невусов не требуется. При прогрессировании невуса показано локальное иссечение.
Прогноз для жизни и зрения хороший.
Меланоцитома
В диагностике помогает биомикроскопия. В трудных случаях может быть использована ТИАБ.
Дифференциальный диагноз проводят с меланомой, эпителиомой и пигментной лейомиомой.
В лечении, как правило, больные не нуждаются. При повышении ВГД возможна локальная эксцизия опухоли.
Прогноз для жизни и зрения благоприятный.
Ирис-невус-синдром
Синдром Когана-Риса — ирис-невус-синдром — встречается чаше у женщин, характеризуется появлением в радужке на фоне аномальной пигментации (гетерохромии) множественных невусоподобных узелков на ножке.
Типичным является развитие периферических передних синехий, разрастание эндотелия роговицы по поверхности радужки, появление односторонней глаукомы со снижением зрения. В отличие от мезодермальной дистрофии радужки при ирис-невус-синдроме не бывает разрежения стромы. М.Khalil и M.Finlayson (1980) морфологически у такой больной обнаружили эктопический роговичный эндотелий, покрывающий переднюю поверхность радужки.
В последней обнаружено скопление меланофагических клеток. По мнению T.Makley (1988), единственным методом лечения при ирис-невус-синдроме следует признать антиглаукоматозную операцию, которая, к сожалению, приводит к временному успеху.
А.Ф.Бровкина, В.В.Вальский, Г.А.Гусев
Читайте также:

