Можно ли вылечить рак спидом

Сегодня мы знаем, что наличие ВИЧ-инфекции несет повышенные риски возникновения некоторых онкозаболеваний. Тут просто нужно сложить 2+2: некоторые виды рака связаны с вирусными поражениями, а ВИЧ-инфекция поражает наши системы защиты. Другие виды рака могут более или менее успешно контролироваться иммунной системой, а у нас именно там проблема. Все более чем очевидно. Но тут же возникает логичное предположение: а если мы начали лечение ВИЧ-инфекции очень рано, иммунная система существенно пострадать не успела, защита от вирусов не отличается от таковой у здорового человека, что же будет в таком случае?
Многие формы рака все же являются редким заболеванием, и качественное исследование в области онкологии требует длительного времени наблюдения, а также очень большого объема участников. В нашем случае - людей без ВИЧ, и это не проблема, и людей с ВИЧ, которые начали терапию рано или очень рано и многие годы поддерживали высокий уровень супрессии вируса. И вот со второй группой у нас большие проблемы. Таких людей недостаточно даже в масштабах планеты. Впрочем, некоторые ориентиры все же есть.
Департамент по делам ветеранов в США и большая группа исследователей изучили данные, полученные с 1999 по 2015 годы у 42441 человека с ВИЧ, и сравнили эти данные с показателями в группе 104712 ветеранов без ВИЧ-инфекции за тот же период. Набросок этой картины выглядит так: не подавленная вирусная нагрузка повышает риск онкозаболеваний в 2,35 раза по сравнению с людьми без ВИЧ. Своевременное начало эффективной терапии снижает риск, но он все равно почти в 2 раза выше. Более или менее своевременное начало терапии и длительное подавление еще больше снижают риски, но они все равно в 1,5 раза выше. Много? Как посмотреть… с одной стороны, в 1,5 раза выше, с другой, это то же самое, что 10 из 1000 против 15 из 1000 человек. Второе сравнение уже не выглядит столь трагичным.
Однако важно понимать, что это исследование проводилось не в России, и оно не отражает наших реалий. В реальной жизни мы крайне часто видим очень поздно выявленную ВИЧ-инфекцию, выраженный иммунодефицит, ситуации, когда саркома Капоши диагностируется в 500 раз чаще, чем без ВИЧ, неходжкинская Лимфома – более чем в 10 раз чаще, и даже рак шейки матки в 3 раза чаще. Другое ограничение этого и подобных исследований в том, что они не дают понимание потенциала и рисков тех случаев, где все сделано идеально и крайне своевременно. Есть огромные основания полагать, что в таких случаях разница рисков для людей с ВИЧ и без ВИЧ будет минимальна, а часто и вовсе будет отсутствовать.
Рассмотрим два сценария. Первый: ВИЧ-инфекция выявлена довольно рано, наблюдается высокий иммунный статус. Это грандиозный шанс снизить мешок рисков одним ударом. Начало терапии так быстро, как это возможно, без всяких остановок и перерывов позволит отодвинуть за горизонт широчайший спектр серьезных рисков, и риски онкозаболеваний тут даже не главные. Печально, но есть довольно высокая вероятность, что в СПИД Центре не оценят ваше рвение к раннему началу терапии, а то и будут откровенно не рады, учитывая большое число пациентов и весьма ограниченные возможности Центров СПИД. Не без исключений, иногда вы встретите понимание со стороны врача и даже получите более современный режим терапии, но так будет очень нечасто. Иногда разумным выбором будет самообеспечение препаратами и наблюдение в частном порядке как минимум в некотором периоде.
И в обоих сценариях есть общий знаменатель – устранить все факторы риска, которыми можно управлять. Курение – враг номер один. Устранить гепатит С, если есть. Избавиться от Helicobacter pylori, копнуть и иные потенциальные инфекционные проблемы в желудочно-кишечном тракте и также разобраться. Есть проблемы с вирусными кожными поражениями – тоже устранять, возможно, победа придет и не сразу, но руки не опускать. Для женщины очень важно наблюдаться у грамотного современного гинеколога, который позволит свести практически к нулю риски рака шейки матки. У мужчин свои проблемы, и они тоже не должны оставаться без решений, задвигаться в долгий ящик. И так далее, полный список составить невозможно, риски и решения нужно оценивать индивидуально. Но не забываем: чем дольше мы миримся и сосуществуем с фактором риска, тем вероятнее, что риск превратится в проблему.
Выглядит, на первый взгляд, все сложно и дорого, но лишь на первый взгляд. Под руководством грамотных врачей запутанный клубок проблем легко превращается в понятный алгоритм несложных действий. Для врачей H-Clinic это обычная каждодневная работа, как и для многих наших коллег по всей стране, коих не так много, но они есть, мы их знаем и гордимся ими.
- Park LS. и др. Association of Viral Suppression With Lower AIDS-Defining and Non-AIDS-Defining Cancer Incidence in HIV-Infected Veterans: A Prospective Cohort Study. Ann Intern Med. 2018 Jun 12. PMID: 29893768.
- Hernández-Ramírez RU и др. Cancer risk in HIV-infected people in the USA from 1996 to 2012: a population-based, registry-linkage study. Lancet HIV. 2017 Nov;4(11):e495-e504. PMID: 28803888.
Рак и СПИД – пожалуй, два самых страшных диагноза, которые приходится слышать человеку. Оба неизлечимы, приносят много страданий и требуют гигантских усилий, чтобы хоть немного продлить жизнь. Стоит ли говорить о плачевности ситуации, когда злокачественное новообразование и ВИЧ обнаруживаются вместе у одного пациента.
ВИЧ и онкология
- саркома Капоши (геморрагический саркоматоз);
- рак шейки матки (обусловлено в первую очередь инфицированием папилломавирусом у ВИЧ-больных);
- неходжкинские лимфомы;
- лимфома центральной нервной системы.
Наличие этих диагнозов у ВИЧ-инфицированного больного говорит о терминальной стадии иммунодефицита – СПИДе. Так же есть группы заболеваний, частота возникновения которых выше у ВИЧ-положительных пациентов независимо от степени угнетенности иммунитета:
- рак прямой кишки;
- рак ротовой полости и глотки;
- новообразования кожи;
- рак легких.
По статистике до 40% больных ВИЧ имеют какое-либо злокачественное новообразование.
Риск развития рака и ВИЧ-инфицирование
Крупные научные исследования показали, что риск развития рака при ВИЧ для конкретных нозологий в несколько, а порой и в несколько десятков раз выше, чем у ВИЧ-отрицательных пациентов. Так, например, риск опухоли прямой кишки выше в 55 раз, а саркомы Капоши – в 200. Ученые отмечают, что ВИЧ и рак, как вторичное сопутствующее заболевание, чаще встречается у наркоманов, алкоголиков или людей, отказавшихся от антиретровирусной терапии. Курение при ВИЧ увеличивает риск развития рака губы, глотки или легких в несколько сотен раз.
Особенности терапии ВИЧ при раке
Если ВИЧ-позитивный онкобольной получает химиотерапию или лучевую терапию, то это в первую очередь отражается на иммунитете – токсическое действие проводимого лечения влияет на состав крови, обновление клеток и уровень лимфоцитов. Это чревато снижением эффективности антиретровирусной терапии. С другой стороны, у пациентов с ВИЧ наблюдается низкая толерантность к химиотерапии – больше и тяжелее осложнения, меньше лечебный эффект. При одновременном приеме АРВТ и препаратов для лечения онкологии (иммунотерапия, биотерапия, химиотерапия, антибактериальные средства) возможно их химическое взаимодействие, что приводит к:
- увеличению нагрузки на печень и почки;
- снижению эффективности лекарственных средств;
- возможному образованию токсичных соединений.
Онкологические операции при ВИЧ
Анализ крови на антитела к ВИЧ является обязательным перед проведением любого хирургического вмешательства. Но ВИЧ-позитивный статус больного не является противопоказанием к операции, а просто требует дополнительных мер безопасности для медицинского персонала. Хирургическое лечение онкологических заболеваний при ВИЧ проводится по тем же стандартам, что и у ВИЧ-отрицательных больных, но имеет некоторые особенности:
- оценка уровня CD4-лимфоцитов для определения стадии иммунодефицита и способности организма к восстановлению после операции;
- обязательный контроль сопутствующих инфекций – если заболевание находится в острой фазе, то необходима антибактериальная (противовирусная, противогрибковая – в зависимости от возбудителя) терапия до оперативного вмешательства и стабилизация процесса;
- оценка степени тяжести состояния пациента и наличия сопутствующих хронических патологий органов сердечно-сосудистой и выделительной системы.
Восстановление после операции при иммунодефиците проходит несколько тяжелее – дольше заживают разрезы, часто гноятся и воспаляются, медленнее приходят в норму функциональные показатели. Но хирургическое лечение рака при ВИЧ, на сколько это возможно, продлевает жизнь пациента и улучшает качество жизни.
Тем не менее, в последние десятилетия адекватная противовирусная терапия позволила не только улучшить результаты противоракового воздействия, но и в разы уменьшить вероятность развития злокачественного процесса у ответственного пациента.
Когда при ВИЧ появляются злокачественные опухоли
Рак и другие злокачественные опухоли развиваются при переходе ВИЧ-инфекции в позднюю стадию болезни, когда концентрация иммунных клеток устремляется к минимальной, позволяя активно и почти беспрепятственно размножаться разнообразной микрофлоре — от простейший и грибов до бактерий и вирусов.
Всё, что происходило в организме инфицированного пациента ранее, было обычной ВИЧ-инфекцией, появление рака или других опухолей, а также тяжёлых распространённых инфекций — это уже СПИД.
Благодаря лечению период от заражения вирусом иммунодефицита до последней стадии болезни растянулся почти на три десятилетия, тогда как в конце 1980-х годов занимал несколько лет.
Какие раки развиваются при ВИЧ-инфекции
В конце ХХ века выявление определённых, практически не встречающихся при нормальном иммунитете заболеваний и злокачественных процессов, позволяло ставить диагноз ВИЧ/СПИД без сложных лабораторных исследований. Такие процессы обозначили как ассоциированные с вирусом иммунодефицита или, по-современному, СПИД-индикаторные. В этот список наряду с необычными инфекциями включены инвазивный рак шейки матки, саркома Капоши и злокачественные лимфомы, вероятность которых у инфицированного пациента возрастает в сотни раз.
Значительно чаще, но не в сотни раз, при ВИЧ-инфекции вероятно развитие плоскоклеточного рака анального канала и рака вульвы, карциномы лёгкого и злокачественных опухолей яичка, плоскоклеточного рака головы и шеи, меланомы и рака кожи.
Для большинства злокачественных процессов доказана основополагающая патогенетическая роль вирусов, в первую очередь, папилломы человека (ВПЧ) и гепатита В, С и D. Способствует раннему развитию злокачественных новообразований носительство вирусов герпеса, особенно 4 типа — вируса Эпштейна-Барр. Традиционно значимы у ВИЧ-инфицированных факторы риска злокачественного перерождения клеток бронхолегочной системы — курение и наследственная предрасположенность.
Как ВИЧ-инфекция влияет на течение рака
Однозначно — очень неблагоприятно, усугубляя скорость прогрессирования и увеличивая массив опухолевого поражения. И хотя рак у ВИЧ-инфицированного пациента возникает много раньше, чем в общей популяции, практически в молодом возрасте, пациенты не могут похвастать исходным хорошим здоровьем.

Как ВИЧ сказывается на переносимости химиотерапии
В большинстве случаев злокачественный процесс на фоне ВИЧ-инфекции течёт агрессивнее, поэтому на первом этапе требует системного лечения с использованием противоопухолевых препаратов, гарантирующих разнообразный спектр токсических реакций. При этом ни в коем случае нельзя отказываться от специфической противовирусной терапии, также изобилующей неблагоприятными проявлениями.
В итоге переносимость противоракового лечения, проводимого на фоне ВААРТ, ухудшается, а продолжительность жизни пациентов не в пример короче, чем это могло быть в отсутствии ВИЧ. При активной противоопухолевой и противовирусной терапии больше года после выявления опухоли живёт только каждый четвёртый, пятилетку — всего 19%.
Существует ещё одна серьёзная проблема — клинического изучения эффективности противоопухолевой терапии у ВИЧ-инфицированных не проводится из-за малочисленности групп пациентов и, следовательно, сомнительной достоверности результатов. Поэтому очень важно в этот тяжёлый период найти клинику и специалистов одинаково высоко компетентных в вопросах лечения ВИЧ и противораковой химиотерапии.
Как лечат рак у ВИЧ-инфицированных
В большинстве случаев терапия рака не должна отличаться от таковой у пациентов с нормальными показателями иммунитета.
При технической возможности хирургической операции ВИЧ-пациенту от неё нельзя отказываться, поскольку излечение возможно только при удалении всех очагов рака. Если для злокачественной опухоли лимфатической системы признана необходимость высокодозной химиотерапии с трансплантацией стволовых клеток, то и инфицированный вирусом пациент должен получить программное лечение. При раке шейки матки практически невозможно обойтись без лучевой терапии.
ВИЧ-компрометированному пациенту потребуется ВААРТ и гораздо более серьёзное сопроводительное лечение. Чтобы провести химиотерапию без сокращения доз и интервалов необходима индивидуальная программа реабилитационного воздействия. Кроме того, пациент должен получать множество препаратов для лечения грибковых поражений и сдерживания вирусов герпеса, разнообразные антибактериальные средства, каждое из которых имеет собственную токсичность.

Такое комплексное воздействие способна осуществить только команда врачей разных специальностей, блестяще ориентированная как в потребностях онкологического пациента, так и в возможностях организма инфицированного.
Рак у ВИЧ-инфицированных

ВИЧ влияет на иммунную систему организма, специфически воздействуя на клетки CD4, которые являются типом белых кровяных клеток.
Как правило, чем выше количество клеток CD4 у человека, тем лучше. Низкий уровень клеток CD4 делает организм уязвимым для инфекций. Исследования 2016 года также показывают, что более низкие уровни клеток CD4 снижают способность организма бороться с ранними формами рака.
Люди с ВИЧ подвергаются более высокому риску определенных видов онкологии по сравнению с людьми без ВИЧ. Рассмотрим наиболее распространенные виды онкологии среди людей с диагнозом ВИЧ.

Данный вид онкологии развивается в шейке матки. Большинство случаев рака шейки матки возникают в результате заражения вирусом папилломы человека (ВПЧ).
На ранних стадиях заболевания в слизистой оболочке шейки матки начинают расти предраковые клетки. Если их не лечить, они могут развиться в злокачественные раковые клетки и углубиться в шейку матки. Врачи называют это инвазивным раком шейки матки.
Статистика показывает, что, например, в США женщины с ВИЧ на 66 процентов чаще заболевают раком шейки матки, чем женщины без него.
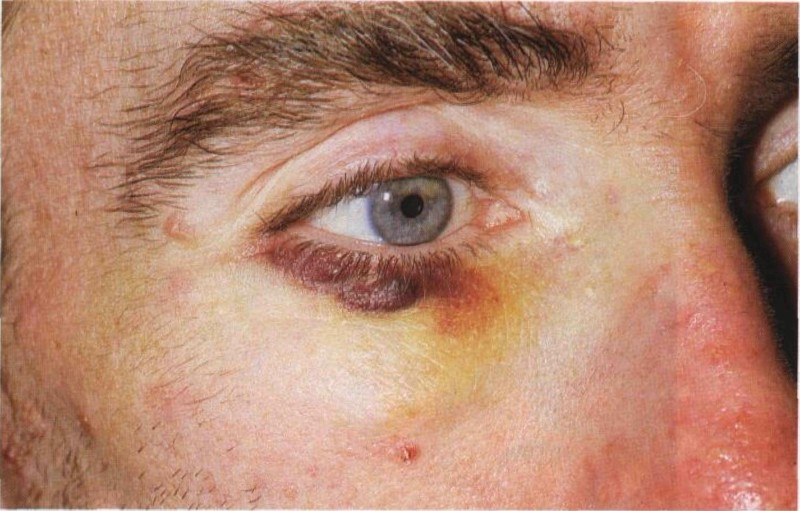
Саркома Капоши — это редкая форма рака, которая развивается в клетках, которые выстилают рот, нос, горло и кровеносные сосуды.
Это вызывает красные или коричневые опухоли или повреждения на коже или слизистых оболочках. Эти опухоли могут появляться и в других областях тела, таких как ноги, лимфатические узлы и пищеварительный тракт.
Саркома Капоши, чаще всего, встречается у людей с ВИЧ. По данному заболеванию врачи могут диагностировать ВИЧ-инфекцию 3 стадии или СПИД.

Лимфома — это форма рака крови, которая воздействует на лимфатическую систему организма. Лимфома развивается в лимфоцитах, которые являются типом лейкоцитов.
Лимфома может поражать любую часть тела, где присутствует лимфатическая ткань, включая:
- костный мозг;
- лимфатический узел;
- селезенка;
- гланды;
- тимус;
- пищеварительный тракт.
Существует два основных типа лимфомы:
- Лимфома Ходжкина относится к лимфомам, которые продуцируют определенный тип клеток, называемых клетками Рида-Штернберга. Лимфома Ходжкина обычно начинает развиваться в В-клетках, которые представляют собой особые лимфоциты, продуцирующие антитела;
- Неходжкинская лимфома относится к любому типу лимфомы, в которой отсутствует клетка Рида-Штернберга. Неходжкинская лимфома обычно начинается в лимфатической ткани, но может влиять и на кожу. Как и в случае с саркомой Капоши, врачи диагностируют СПИД по наличию у пациента неходжкинской лимфомы.
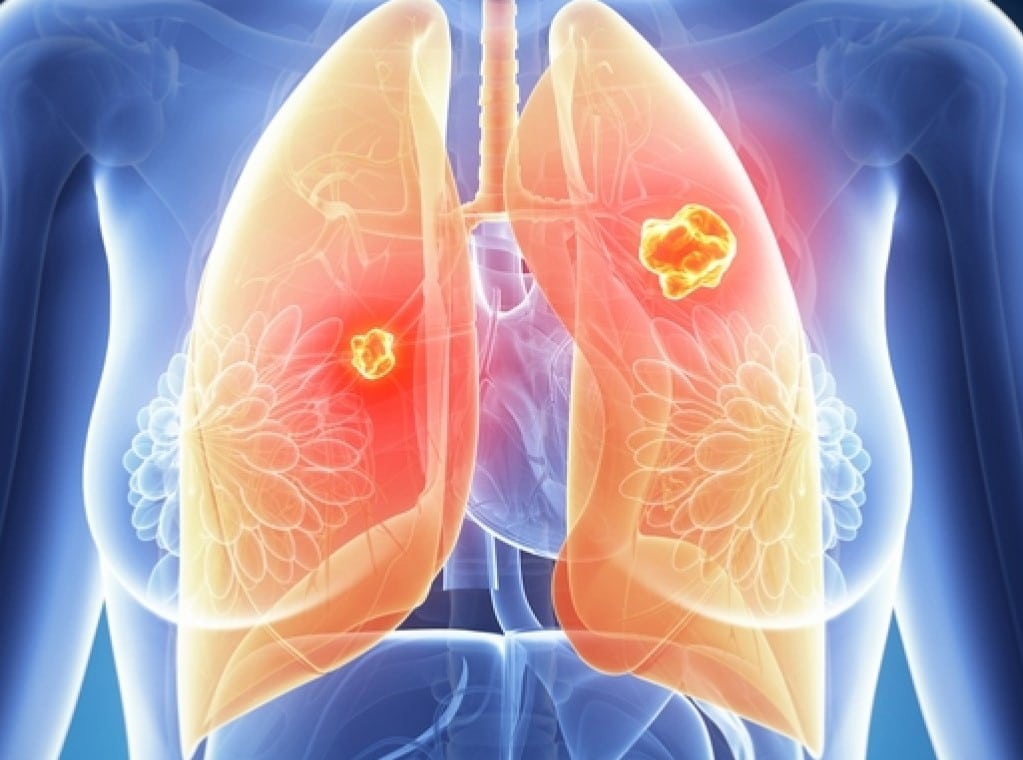
Рак легких развивается, когда клетки в легких человека мутируют и бесконтрольно растут, образуя опухоли. Эти опухоли продолжают расти и разрушают здоровые клетки, которые составляют слизистую оболочку легких.
Любой может заболеть раком легких. Генетика и воздействие опасных химических веществ и загрязнение воздуха являются факторами риска развития данного заболевания.
Тем не менее, курение является основной причиной рака легких. По данным исследований, курение является причиной 90 процентов случаев рака легких.

Рак ануса развивается в клетках и вокруг заднего прохода. Хотя анальный рак встречается относительно редко среди населения в целом, он чаще встречается среди людей, живущих с ВИЧ.
Исследование, проведенное в 2012 году, в котором изучались уровни анального рака среди людей с ВИЧ и без ВИЧ, показало, что мужчины, имеющие гомосексуальные половые контакты, имеющие ВИЧ, подвергаются наибольшему риску возникновения рака ануса.
По оценкам исследовательской группы ANCHOR , у 1 из 10 мужчин, имеющих гомосексуальные половые контакты и живущих с ВИЧ, в течение жизни развивается рак ануса.
Факторы риска развития онкологии

Люди с ВИЧ подвергаются более высокому риску определенных форм рака из-за воздействия, которое вирус иммунодефицита человека оказывает на иммунную систему.
Помимо этого, существуют факторы, которые увеличивают риск развития онкологии среди людей, живущих с ВИЧ. К ним относятся:
- курение;
- употребление инъекционных наркотиков;
- употребление алкоголя;
- нездоровое питание.
Многие виды рака, которым подвержены люди с ВИЧ, связаны с другими вирусами. Например, существует связь между:
- саркома Капоши и вирусом герпеса;
- рак анального канала/ рак ротовой полости/ рак глотки и ВПЧ.
Коинфекции, возникающие, когда человек заражается двумя или более отдельными вирусами, чаще встречаются у людей с ВИЧ.
Согласно исследованию 2016 года, треть людей с ВИЧ также имеют вирус гепатита С. Исследование 2017 года показало, что существует связь между вирусом гепатита С и повышенным риском рака печени, поджелудочной железы и рака ануса среди пожилых людей.
Снижение риска развития онкологии

Хотя люди с ВИЧ могут подвергаться более высокому риску некоторых видов рака, есть несколько способов снизить этот риск.
Для того, чтобы снизить риск развития рака, людям с ВИЧ необходимо:
- исключить из своей жизни курение и потребление табачных изделий;
- не употреблять наркотики, в особенности, инъекционные;
- ограничить потребление спиртных напитков;
- принимать лекарства от ВИЧ согласно всем рекомендациям лечащего врача;
- периодически проходить скриннинг рака;
- регулярно заниматься спортом;
- придерживаясь сбалансированного и здорового питания.
Лечение рака у ВИЧ-инфицированных

Лечение рака у людей с ВИЧ улучшилось благодаря достижениям в лечении ВИЧ. В прошлом, врачи с редко назначали полноценные дозы химиотерапии или лучевой терапии пациентам с ВИЧ, из-за воздействия этих методов лечения на иммунную систему.
Сегодня люди, живущие с ВИЧ, как правило, получают такое же лечение, как и любой другой человек. Тем не менее, врачи внимательно отслеживают количеством клеток CD4 у людей, которые получают как лечение от ВИЧ, так и химиотерапию.
Раннее выявление и лечение ВИЧ также значительно снижает риск развития у человека рака, такого как саркома Капоши и неходжкинская лимфома.
ВИЧ-инфекция — один из факторов, который во много раз повышает вероятность развития рака. Выяснили, какие именно онкозаболевания чаще всего могут возникать при положительном ВИЧ-статусе, как их вовремя обнаружить, и на какие факторы риска еще нужно обратить внимание людям, живущим с ВИЧ.
Главная мишень вируса — CD4-Т-лимфоциты. Они передают сигнал другим клеткам, которые защищают организм от рака. В результате вмешательства вируса количество CD4-T-лимфоцитов постепенно уменьшается. Критически низкий уровень этих клеток - одна из причин отсутствия согласованной работы между звеньями иммунитета и главный механизм, приводящий к развитию СПИДа.
Иммунитет человека с ВИЧ-инфекцией перестает контролировать процессы избыточного клеточного деления и злокачественной трансформации клеток. Вместе с уменьшением количества CD4-T-лимфоцитов происходит накопление раковых клеток. В результате у человека развиваются несколько видов опухолей, которые называют СПИД-индикаторными: появление такого вида рака с очень большой вероятностью означает наличие у человека СПИДа.
Однако повышается риск появления не только СПИД-индикаторных опухолей, но и тех видов рака, которые развиваются из-за потери иммунного контроля над несколькими онкогенными инфекциями: вирусом герпеса человека 8 типа (ВГЧ-8), вирусом папилломы человека (ВПЧ), вирусами гепатита В и С (ВГВ, ВГС), вирусом Эпштейна-Барр (ВЭБ) и другими.
Все эти состояния развиваются у людей с ВИЧ-инфекцией преимущественно на фоне снижения количества CD4-T-лимфоцитов до уровня менее 200 клеток/мкл (при разбросе в норме от 500 до 1100 клеток), но также могут возникать при нормальном или близком к нормальному уровню CD4-T-лимфоцитов.
Саркома Капоши (СК) — СПИД-индикаторная опухоль, при которой происходит злокачественная трансформация клеток лимфатических и кровеносных сосудов. Риск развития СК у пациентов с ВИЧ-инфекцией увеличивается в несколько сотен раз. Различные белки ВИЧ-1 способны усиливать воспаление и нарушать регуляцию в эндотелиальных клетках. Это приводит к тому, что саркома Капоши может развиться до того, как уровень CD4-T-лимфоцитов упадет ниже 200 клеток/мкл. Еще одно обязательное условие для возникновения СК — наличие в организме вируса герпеса человека 8 типа.
Саркома Капоши развивается в виде папулы, пятна, узелка, бляшки коричневого, розового, красного или темно-красного цвета от нескольких миллиметров до нескольких сантиметров в диаметре. Обычно высыпания концентрируются на ногах, голове, шее, на слизистой оболочке — в области неба, десен, конъюнктивы.
До эры внедрения лекарств от ВИЧ — антиретровирусной терапии (АРТ) 5-летняя выживаемость (с момента диагностики опухоли) пациентов с саркомой Капоши составляла менее 10%. Применение АРТ значительно улучшило ситуацию — сейчас речь идет о 74%, — а также позволило снизить риск развития СК.
Более половины случаев СК (56%) диагностируются сейчас в локальной форме — до того, как опухоль распространится на лимфатические узлы, слизистую ЖКТ, печень, селезенку и другие органы. Прием антиретровирусной терапии помогает значительно замедлить прогрессию болезни и предотвратить распространение СК по всему организму.
К сожалению, обнаружить саркому Капоши до появления симптомов не получится
Однако, человеку с ВИЧ и его амбулаторному врачу-инфекционисту необходимо учитывать несколько факторов риска развития этой опухоли:
- Этническая принадлежность: люди еврейского или средиземноморского происхождения, а также экваториальные африканцы;
- Мужской пол;
- Иммунодефицит: Люди с уровнем CD4-клеток менее 200 кл/мкл, те, кто перенес трансплантацию органов или костного мозга или постоянно принимает глюкокортикостероиды;
- Сексуальная ориентация: мужчины, имеющие секс с мужчинами(МСМ), подвержены более высокому риску развития СК.
К онкологическим заболеваниям, ассоциированным с вирусом папилломы человека, относятся инвазивный рак шейки матки (ИРШМ), сквамозный (чешуйчатый) рак головы/шеи, рак анального канала, вульвы и влагалища. СПИД-индикаторной из них является только ИРШМ.
Распространенность генитальной онкогенной инфекции ВПЧ среди женщин, живущих с ВИЧ, в целом выше, чем у остального населения.
Вирус папилломы человека способен к самопроизвольной элиминации — исчезновению из организма. У ВИЧ-положительных женщин этот процесс занимает больше времени, что увеличивает вероятность появления патологических изменений в шейке матки.
Продолжительный прием АРТ приводит к более низкой распространенности ВПЧ высокого риска и поражений шейки матки и даже предотвращает новые случаи ИРШМ.
Раннее начало антиретровирусной терапии, приверженность лечению обеспечивают снижение вирусной нагрузки — количества вируса в крови. Эти меры очень эффективны в отношении местного иммунитета слизистой оболочки и профилактики ИРШМ.
Скрининг ИРШМ заключается в проведении ПАП-теста и ВПЧ-теста (ПЦР). Женщины с ВИЧ-инфекцией в возрасте от 21 до 29 лет должны пройти ПАП-тест во время первичной диагностики ВИЧ, затем — через 12 месяцев, если анализ не показал патологии. Некоторые эксперты рекомендуют делать следующий ПАП-тест через 6 месяцев после первого. Если результаты трех последовательных мазков без отклонений, повторные тесты следует проводить каждые 3 года. ВПЧ-тест не рекомендуется подключать к ПАП-тесту до 30 лет — высока вероятность положительного результата, при этом оснований для активных действий нет. Лечения ВПЧ не существует, а для развития РШМ требуется, как правило, от 10 лет.
После 30 лет ПАП-тест и ВПЧ-тест проводятся совместно
У пациентов с ВИЧ-инфекцией повышается риск развития:
- гепатоцеллюлярной карциномы (ГЦК), связанной с вирусами гепатита С и В (ВГВ и ВГС) — в три раза;
- рака желудка, ассоциированного с инфекцией H.pylori;
- лимфомы Ходжкина — 8-13 раз. Риск связан с сопутствующей Эпштейн-Барр-инфекцией. Важно, что повсеместное внедрение АРТ не повлияло на показатели заболеваемости лимфомой Ходжкина в популяции людей с ВИЧ.
К факторам риска развития ГЦК у пациентов с ВИЧ относятся: цирроз печени, ожирение, диабет, возраст старше 60 лет, мужской пол.
Скрининг ГЦК проводится с помощью анализа крови на альфа-фетопротеин (АФП), который может продуцироваться раковыми клетками, или инструментальных методик диагностики — УЗИ, КТ, МРТ.
В последние годы всё чаще используется фиброскан для оценки стадии фиброза и близости к циррозу, независимому фактору риска ГЦК.
Предотвратить появление гепатоцеллюлярной карциномы можно с помощью своевременной вакцинации и ревакцинации от вирусного гепатита В и контроля вирусной нагрузки.
Несмотря на появление АРТ, НХЛ остаются актуальной проблемой для людей, длительное время живущих с ВИЧ. Хотя в большом количестве случаев неходжкинские лимфомы являются СПИД-индикаторными, они способны развиваться при нормальном уровне CD4-клеток и являются одной из наиболее частых причин смерти среди ВИЧ-положительных.
Общая выживаемость у пациентов с этим диагнозом низкая: более половины умирают в течение пяти лет от момента постановки диагноза
Отсюда возникают факторы риска развития НХЛ при ВИЧ-инфекции:
- наличие ко-инфекции вирусными гепатитами В, C, H.pylori;
- наличие вирусной нагрузки вируса Эпштейна-Барр или цитомегаловируса;
- наличие аутоиммунных заболеваний до постановки диагноза ВИЧ-инфекция;
- наличие специфических изменений в протеинограмме до или во время ВИЧ-инфекции;
- наличие минимальной вирусной нагрузки ВИЧ, несмотря на АРТ;
- снижение CD4-Т-лимфоцитов.
К скринингу неходжкинских лимфом относятся мониторинг вирусной нагрузки ВЭБ, ВГС, ВГВ и проведение инструментальной диагностики (КТ, МРТ, УЗИ, ФГДС).
С помощью контроля факторов риска и своевременного скрининга можно не только найти опухоль на ранней стадии, но и предотвратить заболевание.
Если рак все же обнаружили, ни в коем случае нельзя прерывать антиретровирусную терапию — она проводится по жизненным показаниям, что означает высокую вероятность неблагоприятного исхода противоопухолевой терапии без сопутствующего противовирусного лечения.
Читайте также:

