Минимально инвазивное лечение опухолей
Хирургическое удаление опухолей печени предлагает лучший шанс на излечение. К сожалению, опухоли печени, часто бывают слишком большими или поражают крупные кровеносные сосуды, а также другие жизненно важные структуры. Это делает операции слишком рискованными или нецелесообразными. Хирургическое удаление невозможно у более 30-40% первичных больных и у 90% пациентов с вторичным раком печени.
Исторически сложилось так, что лекарственные препараты неэффективны при лечении рака печени. Поэтому существует ряд методик, позволяющих бороться с этим заболеванием.
Первичный рак печени: Наиболее распространенной формой первичного рака является гепатоцеллюлярная карцинома (ГЦК). Это опухоль, которая начинается в основных клетках печени. Первичный рак печени в два раза чаще встречается у мужчин, чем у женщин. ГЦК чаще возникает у тех, кто болен циррозом печени.
Метастатический рак печени: Рак может передаваться от любой части тела в печень. Там раковые клетки могут расти в течение нескольких месяцев или лет, прежде чем они будут обнаружены. Метастазы в печень часто бывают при опухолях толстой и прямой кишки. Пациенты с другими типами рака также подвержены риску развития рака печени.
Печень выступает в качестве отправной станции для раковых клеток, циркулирующих в кровотоке. Эти клетки могут расти и образовывать опухоль. Считается, что 70% всех больных с неконтролируемым раком получают в конечном итоге вторичную опухоль печени или метастазы (опухоли, образованные первичными раковыми клетками, которые распространились из других локализаций рака).
Есть ряд тестов, которые могут помочь в диагностике рака, в том числе анализы крови, физическое обследование и различные методы визуализации, включая рентген, компьютерную томографию (КТ), магниторезонансную томографию (МРТ) и ультразвук.
Обычно, окончательный диагноз не может быть поставлен до тех пор, пока не сделана биопсия. Изучив образец биопсии, эксперты могут определить, какой рак присутствует и как быстро он может распространятся. Эта информация важна при принятии решения о типе лечения.
Опухоли нужно кровоснабжение, чтобы она активно генерировала, прокормила себя и росла. Радиологи совместно со специалистами в области сосудистой хирургии доставляют целевые препараты, введенные в кровеносные сосуды через катетер, по всему телу.
При лечении больных раком, радиологи могут атаковать опухоль влияя на нее с помощью эмболизации и радиоволн. Эмболизация хорошо разработанный метод интервенционной радиологии, который используется для лечения травмированных с массивным кровотечением, контроля кровотечения после родов, уменьшения кровопотери до операции и для лечения опухолей.
При лечении больных раком, эмболизацию используют для сокращения подачи крови к опухоли, доставки радиации (радиоэмболизация), или сочетают этот метод с химиотерапией, чтобы доставить лекарство от рака непосредственно к опухоли (химиоэмболизация).
Кроме того, раковые клетки убивают тепловыми методами (радиочастотная абляция) или замораживают опухоль (криоабляция).
Химиоэмболизация является минимально инвазивным лечением рака печени, которое может быть использовано как самостоятельно, так и в сочетании с другими процедурами. Химиоэмболизация обеспечивает введение высокой дозы химиоэмболизата непосредственно в орган, лишая опухоль ее кровоснабжения путем блокирования или эмболизации артерий, питающих опухоль. Используя показания сканера в качестве руководства, интервенционный радиолог вводит крошечный катетер в бедренную артерию. Используется большая доза препарата, так как действует процедура избирательно и, соответственно, меньше препарата циркулирует в здоровых клетках организма. Химиоэмболизация обычно включает в себя пребывание в больнице от двух до четырех дней. Пациенты, как правило, возвращаются к нормальному образу жизни в течение месяца.
Химиоэмболизация чрезвычайно эффективна в лечении злокачественных новообразований печени, особенно в сочетании с другими методами лечения. Химиоэмболизация показала многообещающие результаты в лечении метастатических опухолей. Именно этот тип лечения одобрен FDA для лечения метастазов.
Радиоэмболизация очень похожа на химиоэмболизацию, но с использованием радиоактивных микросфер. Эта терапия используется для лечения как первичных, так и метастатических опухолей печени. Используются эмболические сферы радиоактивного изотопа иттрия-90, чтобы доставить радиацию непосредственно в опухоль. Каждая сфера размером в пять красных кровяных клеток в ширину. Эти гранулы вводятся через катетер в паху и вызывают гибель клеток. Техника обеспечивает более высокую, локальную дозу облучения, без риска для здоровых тканей.
Это относительно новая терапия, которая была эффективна в лечении первичных и метастатических раковых заболеваний печени. У нее меньше побочных эффектов по сравнению со стандартными методами лечения рака.
Для неоперабельных опухолей печени, радиочастотная абляция предлагает нехирургическое локализованное лечение, которое убивает опухолевые клетки теплом, щадя здоровые ткани печени. Таким образом, это лечение намного легче для пациента, чем системная терапия. FDA одобрило РЧА для лечения опухолей печени.
В небольшом числе случаев, РЧА может продлить жизнь пациентов. В зависимости от размера опухоли РЧА может сжать или убить опухоль, увеличивая время выживаемости пациента и значительно улучшая качество их жизни. Потому как это местное лечение и не вредит здоровой ткани, лечение может повторяться так часто, как необходимо, чтобы держать пациентов в комфортной зоне. Это очень безопасная процедура, с частотой осложнений порядка от двух до трех процентов, и была доступна с конца 1990-х.
Интервенционная радиология играет важную роль в разработке новых методов, которые могут улучшить лечение рака в будущем, в том числе с использованием магнитных частиц и доставки генетического материала, называемого генной терапией, чтобы бороться или предотвратить рак. Эти методы по-прежнему исследуемы и они дают новую надежду в войне против рака.
"Магнитная" химиотерапия
Интервенционные радиологи в настоящее время исследуют новую технику, в которой используют магниты, чтобы втянуть химиотерапевтический препарат в опухоль. Микроскопические магнитные частицы присоединены к лекарственному средству и доставляются через катетер в кровеносный сосуд, который питает опухоль. Редкоземельный магнита располагают над телом пациента непосредственно над локализацией опухоли. Магнит притягивает частицы так, что они попадают в опухоль. Хотя техника все еще является экспериментальной, но очень перспективна. Врачи надеются, что она будет поддерживать эффекты химиотерапии, избегая некоторых её побочных эффектов, таких как выпадение волос и тошнота.
Генная терапия
В последние годы ученые получили новое понимание о генах — основных биологических единицах наследственности и роли, которую они играют в образовании болезней. Это знание заложило основу для медицинской науки — генной терапии. Хотя наука еще в начале экспериментальной стадии, исследователи надеются, что в будущем она может быть использована для:
Одна из проблем генной терапии находить безопасные и эффективные способы доставки генов или генетически измененных клеток в опухоль.
Медики возлагают большие надежды на новые разработки и их скорое применение во врачебной практике.
Самым эффективным методом лечения рака до сих пор является удаление опухоли хирургическим путем. В каких случаях возможна операция и какие методы малоинвазивной хирургии применяют израильские врачи?
Автор Юлия Дубчак

Принципы хирургического лечения злокачественных опухолей - когда и как удаляют новообразование?
Хирургическая операция используется при лечении и доброкачественных, и злокачественных опухолей. Она назначается в случае, когда новообразование является сформированным: если онкологические клетки распространены по всему организму (при миеломе или лейкозе, например), иссечь их скальпелем невозможно. Операция может также проводиться с целью удаления части опухоли, облегчения симптомов, продления жизни пациента.
Наибольшей эффективности при хирургическом лечении злокачественных опухолей удается добиться, когда заболевание не успело метастазировать в прилегающие органы, т. е. на 1 и 2 стадии. При помощи операции удаляют лишь единичные метастазы: с множественными в онкологии борются методами лучевой и химиотерапии.
Виды онкологических операций и их особенности.
Биопсия бывает двух видов:
- Инцизионная – из опухоли берут часть тканей для исследования
- Эксцизионная – новообразование удаляют полностью
Оперативным путем удаляются единичные метастазы. Такие хирургические процедуры проводятся реже остальных, поскольку, как правило, метастаз много и они находятся в разных органах. Для борьбы с ними в Израиле применяется химио- и лучевая терапия, метод селективной внутренней радиационной терапии, позволяющий разрушать очаги онкологии таргетно без негативного воздействия на здоровые ткани.

Малоинвазивная хирургия в Израиле для лечения рака
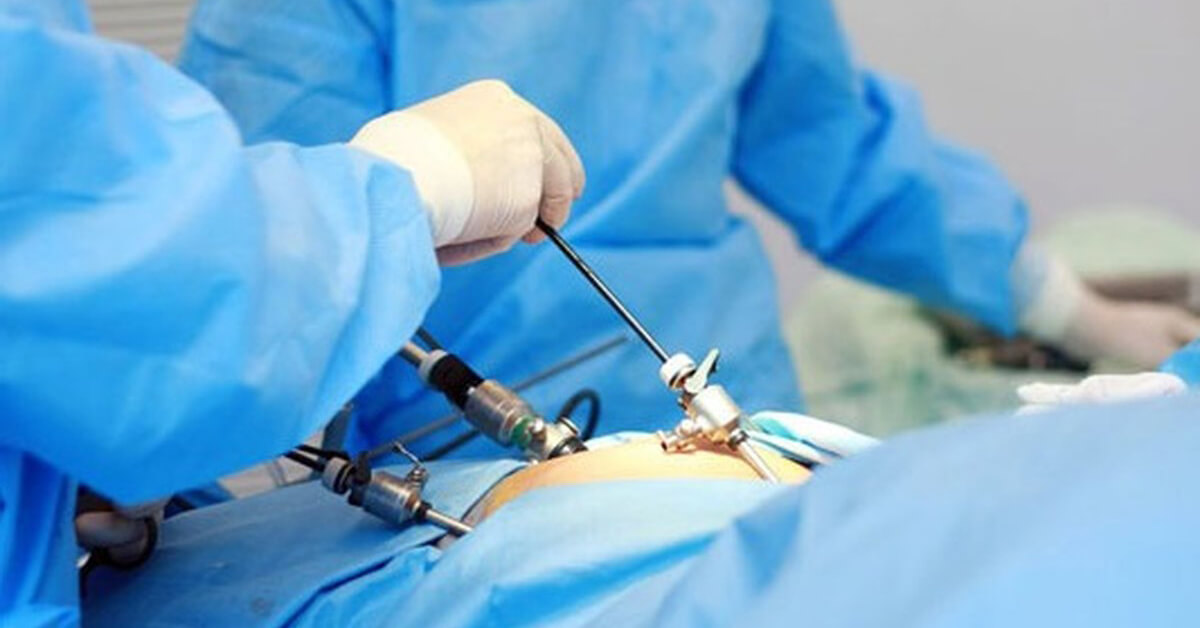
Более 90% операций, связанных с раком разного происхождения, в Израиле выполняются методом лапароскопии. Во время удаления опухоли врач делает 3-4 прокола размером от 5 мм до 1 см, через которые к месту ее локализации вводится источник света и необходимые инструменты. Современные оптические системы дают возможность проводить все действия при 20-кратном увеличении: специалист управляет операцией с монитора компьютера. Таким образом сама процедура проходит на микрохирургическом уровне.
Отдельный плюс лапароскопии – возможность выполнения нескольких операций одновременно. Наиболее часто метод применяется для лечения рака толстого и тонкого кишечника, пищевода, желудка, прямой кишки, печени, почек, матки, предстательной и поджелудочной железы.
- Короткое время восстановления после операции
- Отсутствие тяжелых осложнений и длительного постельного режима
- Небольшие сроки госпитализации
- Исключение рубцов и шрамов
- Меньшая потребность в медикаментах и снижение побочных эффектов
Метод эндоскопии является основным в ранней диагностике рака и изучении параметров опухоли. Сегодня он эффективно применяется для хирургии опухолей совместно с лапароскопией. Какая из техник в конкретном случае более актуальна, а какая является вспомогательной, в ходе хирургического вмешательства, решает оперирующий хирург.
При эндоскопии удается обойтись без разрезов: эндоскоп вводится через рот, прямую кишку, влагалище либо мочеиспускательный канал. Наиболее часто она используется для лечения рака желудка: во время операции орган при помощи специального баллона раздувается воздухом. В него вводятся 3 инструмента диаметром 5 мм для оптики и проведения хирургических манипуляций.
Затем производится иссечение опухоли в пределах здоровой ткани. Само новообразование с помощью различных приспособлений извлекается через пищевод либо гастростомический прокол. Отверстия в желудке ушиваются со стороны слизистой либо серозной оболочки ручным и механическим швами. Подобная внутриполостная и внутриорганная техника позволяет резецировать опухоли размером до 10 см.
- Доброкачественные опухоли большого размера (7-10 см) с широким основанием (4-6 см)
- Ранние формы онкологии
- Дивертикулы
- Подслизистые опухоли
- Точно определить локализацию онкологического очага
- Создать прекрасную экспозицию внутренних органов для проведения лапароскопической операции
- Контролировать иссечение опухоли в пределах здоровой ткани
Абластика, антибластика и удаление лимфоузлов при раке
Врач перевязывает питающие опухоль сосуды, затем при необходимости производит удаление пораженных лимфоузлов. Подобная операция при раке называется лимфодиссекцией. Если во время хирургического вмешательства у специалистов возникают сомнения, успели ли атипичные клетки атаковать лимфатические узлы, сразу же выполняется сентинель-биопсия, или биопсия сторожевого лимфоузла.
В опухоль вводится краситель, проникающий в лимфосистему. Первый узел, в который попадает раствор, называется сторожевым. Именно в него быстрее всего должны проникнуть раковые клетки. Узел удаляют и сразу же исследуют. При положительном результате проводится лимфодиссекция.
Далее следует антибластика – манипуляции по окончательному уничтожению очага онкологии. Для этого используются различные лекарственные препараты, лазеры, курсы химиотерапии опухоли.
Проведение лучевой и химиотерапии непосредственно во время операции
Как правило, данные виды лечения проводятся до или после хирургического вмешательства, чтобы уменьшить опухоль в размерах либо закрепить результат хирургического вмешательства. Однако курсы лучевой и химиотерапии при раке в онкологии могут быть выполнены непосредственно в момент операции.
Так, во время хирургического вмешательства может проводиться гипертермическая внутрибрюшинная химиотерапия (HIPEC). В отличие от традиционной, HIPEC позволяет доставлять препараты непосредственно к раковым клеткам и использовать более высокие дозы лекарств.
Первоначально врачи выполняют резекцию опухоли. Затем в прооперированную область вводится препарат химиотерапии. Раствор предварительно нагревают до температуры от 41 до 42 градусов Цельсия. Он распространяется по животу примерно на 1 ½ часа, затем лекарство сливают из брюшной полости, и разрез закрывают.
Ранее такая процедура применялась исключительно при полостных операциях, однако сегодня гипертермическая или горячая химиотерапия в Израиле проводится и при лапароскопии.
Также возможно интраоперационное (т. е. в ходе операции) проведение радиотерапии. Когда хирург не может полностью исключить наличие метастаз после удаления опухоли и сохраняется риск проникновения пораженных клеток в окружающие ткани, очаг онкологии однократно подвергают более мощному, целенаправленному радиационному облучению.
Это позволяет окончательно удалить раковые клетки в конкретном месте, не затрагивая соседние органы, и снизить риск рецидива заболевания в будущем. Наиболее часто лучевая терапия во время операции в Израиле используется при раке груди.

Послеоперационные осложнения и риски
Основная задача операции при раке – добиться полного излечения заболевания либо продолжительной ремиссии. Наилучшие прогнозы можно строить при хирургическом удалении опухоли на 1 или 2 стадии: отсутствие любых признаков болезни в течение пяти лет в онкологии приравнивается к полному излечению.
Возможными осложнениями непосредственно в послеоперационный период могут быть: болевые ощущения, нарушения в работе прооперированного органа, повышение температуры, сложности с оттоком лимфы при удалении лимфатических узлов и т. д. Все эти состояния со временем проходят: в восстановительный период вам назначается необходимая медикаментозная терапия.
Более детально на вопросы о ходе операции, процессе восстановления и возможных ограничениях вам ответит лечащий врач, поскольку строить прогнозы, не имея перед собой полной картины заболевания, невозможно.

Раковый процесс в организме развивается постепенно. Вначале первичная опухоль ограничена лишь эпителиальной тканью и не прорастает в другие слои и оболочки органа. В таких случаях говорят о неинвазивном раке. Обнаружить его – большая удача, так как эффективность лечения и прогноз для пациента будут самыми оптимистичными.
Сложность заключается в том, что неинвазивный рак соответствует первым стадиям опухолевого процесса, которые имеют скрытую симптоматику или вовсе не проявляют себя. Поэтому неинвазивный рак достаточно часто выявляется во время профилактического осмотра или обследования пациента по другим поводам.
- Неинвазивный рак молочной железы
- Неинвазивный рак мочевого пузыря
- Неинвазивный рак шейки матки
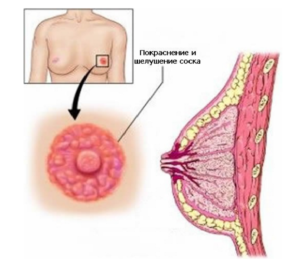
Неинвазивный рак молочной железы
- Отсутствие беременности.
- Беременность наступила в относительно поздние сроки (после 30 лет).
- Продолжительный прием гормональных препаратов.
- Позднее наступление менопаузы.
- Наследственная предрасположенность к раку молочной железы.
- Раннее начало менструации.
Снизить риск развития рака молочной железы можно за счет отказа от вредных привычек, поддержания активного образа жизни, соблюдения принципов правильного питания и др. Однако полностью исключить вероятность развития злокачественной опухоли молочной железы невозможно. Поэтому отдельное внимание стоит уделить раннему выявлению рака на неинвазивной стадии. Для этого необходимо регулярно выполнять самообследование молочной железы, консультироваться с врачом и проходить маммографию или другие диагностические тесты.
Кроме того, протоковая карцинома может иметь разную степень дифференцировки клеток, начиная от низкой и заканчивая высокой. Высоко дифференцированные клетки сильно похожи на естественные клетки молочной железы, поэтому эффективность лечения и прогноз для жизни будут выше. Если же карцинома является низкодифференцированной, то ситуация меняется на противоположную. Поэтому при диагностике рака молочной железы крайне важно своевременно приступить к лечению, пока болезнь не начала прогрессировать.
Наиболее распространенный метод лечения неинвазивного рака – хирургическая операция лампэктомия. Суть ее заключается в удалении сектора молочной железы, в котором была обнаружена опухоль. Дополнительно может назначаться радиотерапия или химиотерапия. В некоторых случаях выполнить органосохраняющую операцию не удается. Тогда назначается более радикальное вмешательство – мастэктомия, которое подразумевает полное удаление молочной железы. Такой метод позволяет максимально увеличить вероятность того, что раковые клетки будут удалены полностью. В последующем для восстановления формы молочной железы назначается реконструктивная операция маммопластика.
При условии своевременного и эффективного лечения, пятилетняя выживаемость при неинвазивном раке молочной железы приближается к 100%, в то время, как при выявлении рака на последних стадиях этот показатель снижается в несколько раз.
Неинвазивный рак мочевого пузыря
Наиболее часто данная разновидность злокачественных опухолей выявляется у мужчин, чей возраст составляет от 60 до 70 лет. При этом, около половины всех случаев приходится на неинвазивную форму, когда опухоль поражает только внутренний слой мочевого пузыря. Причины заболевания могут быть связаны с экологией, наследственностью, вредными условиями труда, образом жизни и др. Токсические и канцерогенные вещества могут проникать не только с жидкостью или пищей, но и через легкие. Например, при курении вредные вещества из табачного дыма попадают в легкие, затем в кровь и после фильтрации и очистки крови они выводятся с мочой, но прежде попадают в мочевой пузырь.

Симптомы рака мочевого пузыря на ранних стадиях могут быть стертыми, либо отсутствовать вовсе. Среди наиболее ранних неспецифических признаков можно отметить:
- Появление крови в моче.
- Боль в области поясницы.
- Боль при мочеиспускании.
- Частое мочеиспускание
При появлении таких симптомов будет не лишним проконсультироваться с урологом, особенно при наличии предрасполагающих факторов.
Для того чтобы определить стадию рака мочевого пузыря, назначается комплексное обследование, в которое могут быть включены такие методы, как цистоскопия, КТ, МРТ, УЗИ, анализы мочи и крови. Неинвазивная опухоль соответствует стадиям Та, Тis и Т1. Также на диагностическом этапе часто определяют степень дифференцировки опухолевых клеток, которая может быть низкой, средней и высокой. После получения необходимой информации составляет план лечения.
Выбор методов лечения зависит от локализации опухоли, количества первичных очагов, их размера и точного вида рака мочевого пузыря. При неинвазивных формах часто назначается малотравматичное хирургическое лечение, которое подразумевает удаление участка пораженных тканей. Такая операция называется трансуретральной резекцией мочевого пузыря. Она обладает рядом достоинств, но не лишена недостатков, наиболее существенным из которых является относительно высокий риск рецидива. Поэтому такой вид лечения назначают только при благоприятном течении рака, который характеризуется низкой вероятностью рецидива.
В качестве дополнительного лечения при неинвазивной опухоли может быть назначена внутрипузырная химиотерапия, иммунотерапия или другие методы консервативной терапии. При невозможности проведения малотравматичного лечения, либо в тех случаях, когда оно оказывается неэффективным, применяется радикальное удаление мочевого пузыря – цистэктомия. Она сопровождается определенными сложностями и требует последующей реконструкции мочевыводящих путей, однако очень часто именно такой метод позволяет спасти жизнь пациенту.
Неинвазивный рак шейки матки
В структуре онкологической заболеваемости у женщин во всем мире рак шейки матки занимает второе место. Именно поэтому данной проблеме уделяется не меньше внимания, чем раку молочной железы. Благодаря развитию диагностики и осведомленности женщин о возможных рисках, отмечается увеличение показателей активного выявления рака шейки матки на ранних стадиях, в том числе и неинвазивных.
Среди факторов, которые увеличивают вероятность развития рака шейки матки, отмечаются:
- Раннее начало половой жизни.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Длительный прием оральных контрацептивов.
- Беспорядочные половые связи.
- Хронические заболевания мочеполовой системы и др.
Как и в других случаях, неинвазивный рак шейки матки склонен к длительному бессимптомному течению, поэтому выявить его можно лишь при прохождении профилактических осмотров у гинеколога. Если регулярно показываться специалисту, то можно выявить так называемые предраковые состояния, например, цервикальную неоплазию. Эта болезнь является доброкачественной, но в некоторых случаях может трансформироваться в рак. Среди первых признаков опухоли шейки матки, могут отмечаться такие состояния, как дискомфорт во время интимной близости, выделения белого или прозрачного цвета, незначительные кровотечения.
Первичная диагностика проводится в кабинете у гинеколога. При помощи кольпоскопии врач может рассмотреть слизистую оболочку шейки матки под увеличением, выполнить различные пробы и взять образец материала для последующего цитологического и гистологического исследования. Среди дополнительных методов диагностики могут быть назначены: УЗИ, цистоскопия, рентген, КТ, МРТ и др.
Лечение неинвазивного рака, при возможности, проводится малотравматичными методами. Одним из них является конизация шейки матки. Данный метод подразумевает удаление патологического участка тканей с сохранением органа. Дополнительно женщине может быть назначена химиотерапия, лучевая терапия, иммунотерапия и др. Если рак перешел в инвазивную стадию, показана операция по удалению всей шейки матки, а в некоторых случаях и самой матки с придатками.
При проведении правильного и эффективного лечения неинвазивного рака шейки матки, пятилетняя выживаемость может достигать 95%. Если же злокачественная опухоль выявляется на терминальных стадиях, то в течение 5 лет выживает лишь 15% пациентов.
Таким образом, неинвазивный рак различной локализации хорошо поддается лечению и позволяет обойтись малоинвазивными операциями, однако его сложно выявить ввиду отсутствия заметных симптомов. Для того чтобы увеличить шансы на раннюю диагностику необходимо регулярно проходить профилактические осмотры и соответствующих профильных специалистов.
Во время инвазивного рака выделяют начало роста опухоли – стадию микроинвазивного рака (микрокарцинома), она характерна прорастанием за границы базальной мембраны в глубину до 5 мм. Микроинвазия – этап развития раковой опухоли, наиболее благоприятный для лечения.
Между инвазивным раком и карциномой наблюдается однозначная связь – после разрыва базальной мембраны клетками опухоли карцинома трансформируется в инвазивный рак.
- Что такое инвазивный рак молочной железы и причины его формирования
- Виды инвазивного рака
- Неспецифицированная форма инвазивного рака
- Симптомы инвазивного рака
- Стадии
- Что такое инвазивный рак шейки матки и факторы его появления
- Симптоматика инвазивного рака шейки матки
- Диагностирование
- Диагностика инвазивного рака шейки матки
- Лечение заболевания
- Прогноз заболевания
- Вопрос — ответ
Что такое инвазивный рак молочной железы и причины его формирования
Ведущие клиники в Израиле



Инвазивный рак чаще возникает у людей, в анамнезе которых есть такие заболевания и состояния:
- прерванная абортом первая беременность. При формировании беременности изменения происходят не только в половых органах, но и в молочных железах. Резкое прерывание такого процесса является предпосылкой к развитию такого рака;
- мастопатия. Полости, в которых присутствует жидкость (кисты), и фиброза (очаги ткани соединительного типа) появляются из-за гормонального дисбаланса. Являясь скоплением измененных клеток, они представляются удобным очагом для формирования раковой ткани;
- фиброаденома. Наличие упругих узелков соединительной ткани, которые появились из-за гормонального сбоя в организме, может способствовать возникновению рака. Чтобы подобного озлокачествления не произошло, надо своевременно лечить фиброаденому, не давая ей возможности увеличиться и трансформироваться;
- отказ от кормления грудью. В груди у женщин, которые не вскармливают ребенка, могут возникать различные уплотнения, которые впоследствии способны перерасти в инвазивный.
Также развитию инвазивного рака могут поспособствовать следующие виды факторов:
- Хронические патологии репродуктивной системы женщин, как правило, те, которые привели к полному или частичному бесплодию;
- Долгое отсутствие или нерегулярность половой жизни;
- Присутствие подобного заболевания у ближайших родственников.
Виды инвазивного рака
Обычно выделяют три типа подобной патологии:
- Протоковая карцинома (инвазивный протоковый рак). При этом виде патологии первые аномальные клетки появляются в одном из протоков, по которым течет молоко при лактации. Подобный тип считается самым опасным и самым часто встречающимся видом маммарной карциномы. Раковые клетки этой карциномы быстро попадают в системный кровоток или лимфоток. Клетки этого вида рака способствуют появлению разных аномальных выделений из соска, деформируют сам сосок. Возраст пациенток с такой патологией обычно больше 55 лет.
Инвазивная протоковая карцинома бывает различных степеней дифференцировки:
- Высокая степень. Строение ядер таких раковых клеток идентично. Это наименее злокачественная степень;
- Промежуточная. Строение клеток опухоли и их функции напоминают неинвазивный рак малой злокачественности;
- Низкая. В данном случае клетки сильно отличаются по строению друг от друга и очень быстро распространяются по протоку, проникая в соседние структуры;
- Прединвазивный протоковый рак. Пока еще не распространяется в соседние ткани, развитие свое берет из клеток молочных протоков. Но шансы перехода этой стадии в инвазивный тип очень высоки;
- Инвазивный дольковый рак. Образуется из долек железы клетки. Среди инвазивных раков встречается в 10-15 % случаев. Этот тип рака может быть в виде одной опухоли, так и в виде нескольких узелков. При таком типе рака возможно двустороннее поражение. Также он отличается затруднительной диагностикой, из-за того, что не имеется явных проявлений в виде выделений из сосков или наличия шишек.
Эта форма инвазивного рака характерна своей невозможностью определения типа – протоковая карцинома это или дольковая. Инвазивный неспецифицированный маммарный рак может быть следующих видов:
- Медуллярный тип. Этот тип считается наименее инвазивным из всех типов, а это значит, что он проникает в близлежащие ткани не очень быстро, как другие виды, но быстро увеличивается в объеме в границах собственной структуры. Диагностируется почти в 10% случаев;
- Инфильтрирующая протоковая опухоль. Такой тип карциномы скоро прорастает в близлежащие структуры и начинает давать метастазы. Около 70% случаев злокачественных образований груди составляют опухоли этого типа;
- Воспалительная карцинома. Признаки, характерные для этого типа схожи с симптомами мастита – в груди появляется уплотнение, над которым начинает краснеть покровная ткань. Такой тип встречается в 10% случаев;
![]()
- Рак Педжета. Местом поражения этого рака является сосково-ареолярная область груди. Внешне это напоминает экзему (хроническое воспаление с пузырьками и мокнущей поверхностью, постоянно зудящее).
Общим моментом всех этих видов рака является то, что в большей своей части (60-70%) они гормонозависимы – имеют рецепторы к эстрогенам, то есть для их лечения хорошо подойдет гормонотерапия. Если рак образовался в предменопаузе, то таких рецепторов у него нет.
Также можно отметить, что медуллярный тип опухоли при инвазивном раке наиболее благоприятен, в отличие от протоковой и дольковой карциномы и рака Педжета.
Симптомы инвазивного рака
В зависимости от стадии заболевания инвазивный рак по-разному проявляется. До распространения раковых клеток за границы структуры многие пациентки ничего не ощущают, кто-то жалуется только на дискомфортные ощущения и боли при ощупывании молочных желез. Морфологические признаки раннего инвазивного рака практически отсутствуют. Только при дальнейшем развитии опухоли начинают проявляться следующие симптомы:
Стадии
Что такое инвазивный рак шейки матки и факторы его появления
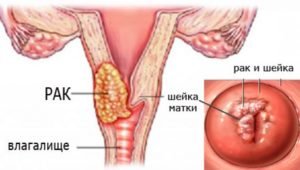
Злокачественное образование в шейке матки находится на втором месте по частоте диагностирования после рака молочной железы. В зависимости от стадии формирования он бывает неивазивным и инвазивным. Переход одного типа в другой может проходить длительный период.
Инвазивный рак матки обычно встречается у лиц женского пола после 40 лет, пик этого заболевания приходится на возраст 48-55 лет. До 30 лет шанс заболеть таким заболеванием довольно низок – 7%, также невысок риск получить инвазивный рак матки, перешагнув 70-тилетний рубеж (16%).
На развитие заболевание могут оказывать влияние множество факторов. Среди них – заражение вирусом HPV (папилломавирус человека). Но даже его присутствие в организме женщины не всегда свидетельствует об обязательном начале ракового процесса. Среди факторов, влияющих на развитие раковой опухоли инвазивного типа, надо отметить следующие:
- венерические заболевания, также ВИЧ;
- непостоянный партнер, имеющий большое количество половых связей с различными партнершами;
- беспорядочная половая жизнь;
- половая жизнь, начатая в раннем возрасте;
- большое количество родов;
- употребление гормональных средств;
- перенесенное онкологическое заболевание мочеполовой системы;
- активное и пассивное курение.
Также риск возникновения возрастает, если есть заболевания:
- эрозия шейки матки;
- дисплазия;
- лейкоплакия.
Своевременное обнаружение подобных заболеваний поможет вовремя начать лечение и не дать перейти в рак.
Также принято разделять протекающие трансформации в шейке матки на такие виды:
- Дисплазия шейки матки (сюда причисляют такие патологии, как полипы, псевдоэрозии, лейкоплакию, кондиломы)
- Предраковый процесс (это дисплазия шейки матки в разных стадиях), считается обратимым процессом;
- Прединвазивный (или неинвазивный). Этот этап характеризуется завершением изменений эпителия и завершением инфильтративного роста;
- Инвазивный рак. Происходит распространение раковых клеток.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Самыми частыми признаками инвазивного рака шейки матки обычно считаются кровотечения во время полового акта, нестабильные менструации, водянистые выделения с неприятным запахом, боли внизу живота, проблемы с мочеиспусканием. Эти признаки обычно указывают на наличие опухоли и относятся к специфичным. Но также могут возникать и общие признаки, характеризующие общее состояние здоровья пациентки – слабость, головокружение, потеря аппетита, повышенное потоотделение и т. д.
Хотя это заболевание и является клинически выраженным раком, инвазия на ранней стадии в онкологии не всегда может иметь ярко выраженные симптомы, чтобы давать прогноз заболеванию. Обнаружить такое заболевание можно при гистологии, а также подтвердить при помощи биопсии.
Диагностирование
Чтобы вовремя выявить инвазивный рак молочной железы, рекомендуется раз в год (начинать такие регулярные осмотры стоит после 20 лет) проходить скрининговые исследования – рентгенологическую маммографию или ультразвуковое сканирование.
Если такое исследование подтверждает присутствие опухоли, то назначают более точное обследование, которое состоит из:
- МРТ молочных желез;
![]()
- Позитронно-эмиссионной томографии;
- Дуктографии (рентген желез с использованием контрастных Х-лучей веществом).
Но точный диагноз возможен только после исследования клеток, полученных методом пункции, также исследуют выделяемое из сосков. С полученными клетками проводят иммуногистохимические тесты, чтобы определить чувствительность к половым гормонам, для подбора гормонотерапии.
Для точного установления стадии инвазивного рака проводят томографию регионарных лимфоузлов, костей, легких. Если там находят опухолевые клетки, то они также изучаются методом биопсии.
Для определения скорости роста опухоли проводят классификацию по Глисону, которая основывается на изучении участка злокачественного образования, который получен методом биопсии. При исследовании считают недифференцированные цепочки клеток, и по результатам подсчета относят к одной из категорий:
- G1 – высоко дифференцированный рак;
- G2 – умеренно дифференцированный рак;
- G3 – карцинома низкой дифференцировки (если этот рак относится не к дольковому виду, а к протоковому, он имеет максимальную способность пронизывать структуры, которые отличаются от собственных);
- G4 – крайне злокачественный вид, недифференцированный;
- Gx – степень дифференцированности установить нельзя.
Чем ниже степень дифференцированности рака, тем тяжелее вылечить, тем больше вариантов лечения придется испробовать для излечения.
Если гистологический анализ подтвердил наличие опухоли, то назначают следующие исследования:
- Пиелография (тест, чтобы обнаружить наличие проблем в мочевой системе);
- Рентген грудной клетки;
- Цистоскопия;
- Ректороманоскопия.
Также, назначают дополнительно:
- КТ, МРТ;
- Биопсию.
Лечение заболевания
Для лечения инвазивного рака применяют как локальные (лучевая терапия, удаление опухоли), так и системные (химиотерапия, био и гормональная терапия) методы. Часто используют комбинации из нескольких методов. Выбор лечения основан на:
- Размере опухоли;
- Месторасположении новообразования;
- Стадии заболевания;
- Чувствительности новообразования к эстрогенам;
- Менопаузы (возрасте пациентки).
Обычная схема лечение выглядит так:
- Назначают гормонотерапию для уменьшения размеров опухоли и слитности ее с соседними структурами;
![]()
- При инвазивном раке молочной железы удаляют хирургическим путем саму опухоль. Применяют мастэктомию (полное удаление железы) или лампэктомию (удалении опухоли, подмышечных лимфоузлов и части здоровой ткани по периметру опухоли);
- При инвазивном раке шейки матки удаляют шейку и тело матки (также при этом удаляются яичники и трубы) или удаляют матку, захватывая при этом часть влагалища и лимфатические узлы близкой локализации;
- Проводят лечение химио- и радиотерапией во избежание рецидива заболевания.
Прогноз заболевания
Прогноз при таком типе рака зависит от нескольких моментов:
- На какой стадии было обнаружено заболевание. Начатое лечение на 1 стадии дает 90% на выздоровление, на 2 стадии – 66 %, 3 стадия – всего 41 %, при 4 стадии выживаемость меньше 10%;
- Месторасположения карциномы (при ее расположении в пределах ткани железы с наружной стороны прогноз более благоприятен);
- Диаметра опухоли (пятилетняя выживаемость при опухоли до 2 см – 93 %, 2-5 см – 50-70%);
- Степени дифференцировки опухоли;
- Наличия эстрогеновых и прогестероновых рецепторов;
- Наличия других очагов рака и лимфатического отека молочной железы и руки.
После проведения лечения рака шейки матки пациента должна наблюдаться у врача в течение двух лет раз в три месяца, а позже – один раз в полгода.
Запомните! При раке шейки матки при обнаружении его во время середины срока, есть шанс выносить ребенка, тогда как обнаружение в начале срока беременности влечет за собой аборт. Но в любом случае, решение принимается с учетом всех индивидуальных особенностей.
Вопрос — ответ
Это один из способов определения степени злокачественности раковой опухоли.
Часто в онкологических диагнозах ставят какие-то непонятные сочетания латинских бук и цифр. Что могут означать, к примеру, T4n3m0 или T2н0m0?
Т означает размер опухоли, n (или н) – распространенность в лимфатических узлах, m – наличие метастаз. Чем меньше цифра (лучше 0), тем менее запущена болезнь.
Читайте также: