Методы лечения рака головки поджелудочной железы
Медицинский эксперт статьи

Панкреатодуоденальная резекция при раке головки поджелудочной железы
Решение о выполнении панкреатодуоденальной резекции принимают исходя из результатов клинического обследования больного и визуализационных методов исследования, позволяющих установить стадию рака. Операцию усложняет ограниченный доступ к поджелудочной железе, которая расположена на задней стенке брюшной полости вблизи жизненно важных органов. Лишь небольшая часть больных оказываются операбельными.
Классическим вариантом панкреатодуоденальной резекции является операция Уиппла, которую производят одномоментно, удаляя регионарные лимфатические узлы, всю двенадцатиперстную кишку и дистальную треть желудка. В 1978 г. эту операцию модифицировали, чтобы сохранить функцию привратника и антрального отдела желудка (пилоросохраняющая панкреатодуоденальная резекция). Благодаря этому уменьшаются клинические проявления постгастрорезекционного синдрома и частота образования язв, а также улучшается пищеварение. Выживаемосгь не отличается oт таковой после классической операции. Для восстановления пассажа жёлчи общий жёлчный проток анастомозируют с тощей кишкой. Проток оставшейся части поджелудочной железы также анастомозируют с тощей кишкой. Проходимость кишечника восстанавливают путём дуоденоеюностомии.
Обязательно следует проводить исследование замороженных срезов краёв резецированных органов.
Прогноз определяется размерами опухоли, гистологически выявляемой инвазией кровеносных сосудов и состоянием лимфатических узлов. Наиболее важна гистологическая картина при исследовании лимфатических узлов. Если в них нет метастазов, пятилетняя выживаемость составляет 40-50%, а в случае их выявления - 8%. Прогноз зависит также от гистологических признаков инвазии сосудов (в случае их выявления продолжительность жизни в среднем составляет 11 мес, при их отсутствии - 39 мес).
Методом выбора при раке ампулы также является панкреатодуоденальная резекция. В ряде случаев у таких больных производят локальное иссечение опухоли (ампулэктомию). У неоперабельных больных иногда удаётся добиться ремиссии или уменьшения размеров рака ампулы эндоскопической фотохимиотерапией. Этот метод заключается в эндоскопическом облучении опухоли, сенсибилизированной внутривенным введением гематопорфирина, красным светом (длина волны 630 нм).
Паллиативные вмешательства при раке головки поджелудочной железы
К паллиативным вмешательствам относятся наложение обходных анастомозов и эндоскопическое или чрескожное чреспечёночное эндопротезирование (стентирование).
При появлении на фоне желтухи рвоты вследствие обструкции двенадцатиперстной кишки выполняют холедохоеюностомию и гастроэнтеростомию. При изолированной обструкции жёлчного протока некоторые авторы рекомендуют во время наложения билиодигестивного анастомоза профилактически наложить также гастроэнтероанастомоз. Однако большинство хирургов решают этот вопрос исходя из размеров опухоли и проходимости двенадцатиперстной кишки во время интраоперационной ревизии.
Выбор между хирургическим и нехирургическим методом лечения зависит от состояния больного и опыта хирурга.
Эндоскопическое стентирование оказывается успешным в 95% случаев (в 60% с первой попытки); при этом летальность в течение 30 дней после вмешательства оказывается ниже, чем при наложении билиодигестивного анастомоза. Если эндоскопическая процедура оказывается безуспешной, можно выполнить чрескожное или комбинированное чрескожное и эндоскопическое стентирование.
Результаты чрескожного стентирования, летальность, частота осложнений аналогичны результатам паллиативных операций; при этом средняя продолжительность жизни больных после этих вмешательств составляет соответственно 19 и 15 нед. К осложнениям стентирования относятся кровотечение и жёлчеистечение. Эндоскопическое эндопротезирование реже сопровождается осложнениями и смертью больных, чем чрескожное.
У 20-30% больных в течение 3 мес после установки пластмассовые стенты приходится заменять вследствие обструкции их сгустками жёлчи. Расправляющиеся стенты из металлической сетки вводят как эндоскопически, так и чрескожно. Эти стенты остаются проходимыми дольше, чем пластмассовые (в среднем 273 и 126 дней соответственно). Но, учитывая высокую стоимость таких стентов, их устанавливают в основном у тех больных с нерезектабельным периампулярным раком, у которых во время замены пластмассового стента в связи с закупоркой констатируют медленный рост опухоли и предполагают относительно большую продолжительность жизни.
Стентирование жёлчных протоков без вскрытия брюшной полости особенно показано пожилым больным из групп высокого риска, у которых выявлены крупная нерезектабельная опухоль поджелудочной железы или обширные метастазы. У более молодых больных с нерезектабельной опухолью, у которых предполагается большая продолжительность жизни, можно прибегнуть к наложению билиодигестивного анастомоза.
Согласно современным подходам к лечению рака головки поджелудочной железы, больной не должен умереть с неустранённой желтухой или страдая от невыносимого зуда.
Вспомогательные методы лечения рака головки поджелудочной железы
Результаты предоперационной химио- и рентгенотерапии неутешительны. В некоторых случаях улучшения удаётся добиться, применяя после радикальной резекции комбинированную рентгено- и химиотерапию. При нерезектабельных опухолях никакие схемы лучевой или химиотерапии не дали положительных результатов.
Блокада чревного сплетения (чрескожная под рентгенологическим контролем или интраоперационная) позволяет на несколько месяцев уменьшить боли, однако более чем в половине случаев они появляются вновь.
- Какие виды рака могут возникать в головке поджелудочной железы?
- Стадии рака головки поджелудочной железы
- Факторы риска
- Симптомы рака головки поджелудочной железы
- Методы диагностики. Скрининг
- Лечение рака головки поджелудочной железы
- Прогноз и выживаемость
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
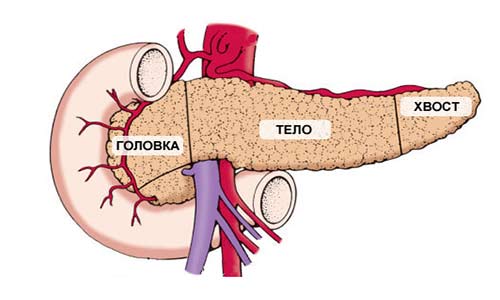
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
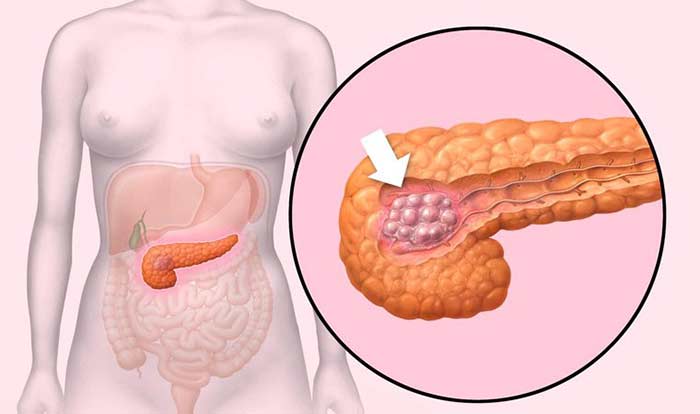
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
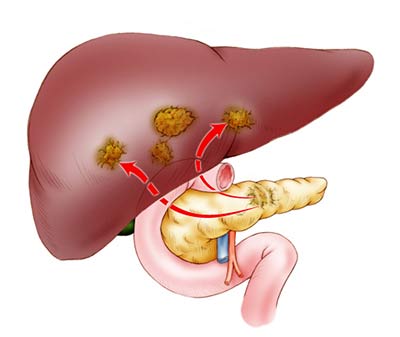
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Рак головки поджелудочной железы — это злокачественные заболевания, поражающие различные структурные компоненты органа: протоки, ацинусы, островки Лангерганса. Среди опухолей, развивающихся в ПЖ, рак головки – самый агрессивный и прогностически неблагоприятный. Из-за позднего выявления болезни в 95% случаев радикальное оперативное вмешательство невозможно. Чаще подвержены патологии мужчины (соотношение с женщинами 8:6), средний возраст пациентов – 65 лет.
Локализация раковой опухоли в поджелудочной железе
Код по МКБ 10 — с.25.0. Злокачественная опухоль локализуется в любой части органа. Чаще всего в процесс вовлекается головка: в структуре онкопатологии ПЖ ее поражение составляет 60-65%. Остальные 35-40% приходятся на онкопроцесс:
- в теле — 10%,
- в хвосте — 5-9%,
- на протяжении всей железы (мультицентрическое расположение) — 20%.
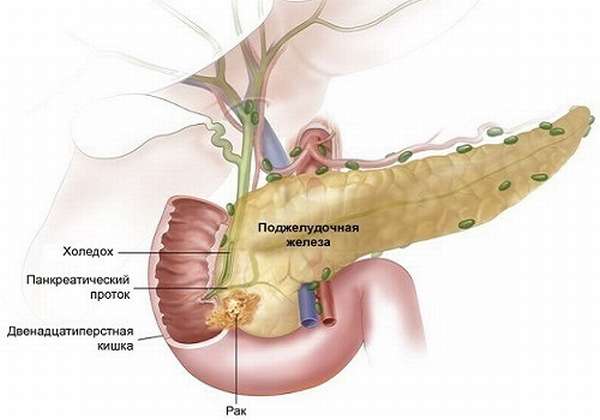
Опухоли головки могут иметь однотипную симптоматику, но исходить при этом из разных анатомических образований:
- фатерова сосочка ДПК или общей ампулы протоков (холедоха и вирсунгова),
- ацинусов,
- протокового эпителия.
Все эти образования объединяются в группу, которая носит общее название – рак головки ПЖ.
Причины появления рака в головке ПЖ
Самое частое образование головки ПЖ – аденокарцинома (более 90% случаев). Считается, что основная причина — мутация гена KRAS 2. Это подтверждается методом ПЦР при пункционной биопсии.
Это самая неблагоприятная онкопатология с учетом поздней диагностики и несвоевременного лечения. Причины не изучены до конца. Но установлены факторы риска, которые провоцируют развитие патологии. К ним относятся:
- Регулярное употребление алкоголя, разрушающего клетки ПЖ.
- Курение: токсины, поступающие с дымом, попадают также в ПЖ. В ее паренхиме и протоках происходят гиперпластические изменения.
- Сахарный диабет — предполагает развитие опухоли в 2 раза чаще.
- Имеющийся хронический панкреатит и холецистит, болезни желчевыводящих путей, в том числе ЖКБ, резекции желудка. Эта патология изначально вызывает изменения в головке ПЖ. При наличии других факторов риска возможно развитие злокачественного образования.
- Неправильное питание — чрезмерное употребление жирной, жареной, копченой еды приводит к высокой функциональной нагрузке на ПЖ. Растительная диета снижает риск развития опухолей.
- Вредные производственные условия (деревообрабатывающее, резиновое).
- Наследственность: наличие у ближайших родственников этой патологии повышают шанс заболевания на 15%.
Существуют косвенные факторы:
- возраст (после 50 лет),
- пол (мужской),
- раса (негроидная).
Во многих случаях рака ПЖ выявить причину не удается.
Симптомы и клиника онкологии головки
В начальных стадиях болезнь протекают бессимптомно, обнаруживается случайно при обследовании по поводу другой патологии. Могут беспокоить:
- дискомфорт в животе,
- ощущение тяжести в правом подреберье, связанное с приемом вредной пищи,
- подташнивание,
- слабость, утомляемость.

Обычно таким жалобам не придается значения, особенно при наличии в анамнезе гастрита, холецистита или панкреатита.
Развернутая симптоматика появляется на этапе, когда прогноз может быть неблагоприятным: степень выраженности жалоб зависит от изменений в железе:
- Интенсивная боль с локализацией в подреберье справа, часто опоясывающего характера – это основное проявление рака головки ПЖ. Она может быть связана с большими размерами опухоли, которая сдавливает ткань и нервные окончания. Усиливается ночью в положении лежа и после вредной еды.
- Тошнота, отвращение к некоторым видам продуктов — характерное проявление неопластического процесса.
- Неустойчивый стул, прогрессирующее снижение массы тела, вплоть до развития кахексии, связаны с функциональной недостаточностью ПЖ, нарушением усвоения белков, жиров и углеводов.
- Снижение работоспособности и постоянная слабость.
- При сдавливании холедоха опухолью развивается механическая желтуха. Она наблюдается у 80% больных: кожа, слизистые, склеры становятся иктеричными, со временем желтушность нарастает. Может проявляться положительный симптом Курвуазье — пальпируется увеличенный безболезненный, наполненный желчью из-за ее нарушенного оттока желчный пузырь. Желчные кислоты в крови вызывают кожный зуд, кал становится ахоличным из-за отсутствия стеркобилина, моча приобретает цвет темного пива из-за наличия уробилина и желчных пигментов.
- Появление асцита связано с метастазированием опухоли в полость брюшины, сдавливанием воротной вены.
- Тромбофлебит без видимых на то причин.
Диагностика опухоли
Для уточнения диагноза используется комплексная диагностика:
- опрос больного с детализацией жалоб,
- выяснение история болезни,
- объективный осмотр,
- лабораторная диагностика,
- функциональные методы исследования.
Топографическое расположение ПЖ не дает возможности ее пропальпировать даже при больших размерах. На ранней стадии низкая выявляемость образования связана и с информативностью КТ, УЗИ и МРТ: она составляет 85% из-за малых размеров опухоли. КТ определяет образование свыше 2 сантиметров.
Точный диагноз не дает даже проведение лапаротомии. Во многих случаях вокруг опухоли образуется воспаление с отеком. Поэтому биопсия поверхностных слоев не является точной.
К лабораторным методам относятся:
- общеклинический анализ крови — определяется лейкоцитоз, лимфоцитоз, анемия, тромбоцитоз, повышенная СОЭ,
- сахар крови,
- биохимические анализы (диастаза, билирубин — общий, прямой, трансаминазы, белок и его фракции, холестерин) – их показатели значительно повышаются,
- кровь на онкомаркеры ПЖ (Са 19-9) — анализ не является строго специфическим, повышенное значение маркера часто бывает при панкреатите,
- анализ кала на стеркобилин — отрицательный при механической желтухе,
- анализ мочи на уробилин и желчные пигменты – положительный,
- копрограмма — кал кашицеобразной консистенции с блестящим блеском, зловонным запахом, непереваренными остатками пищевых волокон и каплями жира.
Для выявления рака ПЖ необходима комплексная диагностика, которая включает несколько функциональных методов и проведение биопсии с последующим микроскопическим исследованием тканей. Благодаря биопсии диагноз рака окончательно подтверждается. Но предварительно проводится:
- УЗИ,
- МРТ,
- КТ,
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) проводится в неясных случаях,
- лапароскопия,
- МРПХ (магнитно-резонансная панкреатография).
УЗИ, МРТ и КТ применяются для выявления:
- новообразования,
- его локализации,
- размеров,
- наличия метастазов.
Самым удобным способом исследования является ультразвуковой. С помощью УЗИ обследуют органы брюшной полости и забрюшинного пространства. Это скриннинговый метод, первым назначается при подозрении на заболевание пищеварительных органов, имеет хороший отзыв врачей всех специальностей. Для более точной информации применяется МРТ, при невозможности ее проведения — КТ, но в этом случае на организм действует высокая лучевая нагрузка. МРТ – более безопасный и точный метод, при его использовании визуализируется детально в трехмерном изображении опухоль от 2 см, обнаруживаются метастазы и измененные лимфоузлы.
При неясном диагнозе или для окончательного подтверждения рака ПЖ используются инвазивные методы.
ЭРХПГ и МРПХ удобны для выявления патологии протоков. В процессе проведения этих методов берется материал для биопсии. Методики имеют побочные действия: существует высокая вероятность обсеменения организма раковыми клетками.
ЭРХПГ – инвазивная манипуляция, заключается во введении через специальный эндоскоп катетера с каналом. Через него подается контраст, поступающий в протоки через фатеров сосочек. Делаются рентгеновские снимки, при необходимости берется материал для биопсии.
Лапароскопия также относится к инвазивным методам, поскольку для ее проведения на передней брюшной стенке делается надрез диаметром 0,5-1 см для введения трубки аппарата. С его помощью берут ткань органа, чтобы провести дифференциальный диагноз и диагностировать: доброкачественный процесс или рак вызвал изменения в ПЖ.
Методы лечения рака головки ПЖ на различных стадиях
Лечение при симптомах данного заболевания напрямую зависит от стадии рака.
- хирургические методы,
- лучевая терапия,
- химиотерапия (составляются специальные схемы лечения),
- обезболивающие препараты.
В случае неоперабельной опухоли применяется консервативное лечение:
- химиотерапия (вводятся химические вещества),
- адекватное обезболивание,
- радиотерапия.
Все методы назначаются индивидуально в условиях специализированной клиники, оснащенной современным оборудованием. Чтобы сделать правильный выбор лечебного учреждения, необходимо ориентироваться на квалификацию специалистов, укомплектованность медицинским оснащением, название и отзывы.
Иногда рак ПЖ пытаются вылечить различными средствами народной медицины. Одно из них – сода, которую рекомендуют принимать ежедневно натощак по определенной схеме. По утверждению пациентов, при соблюдении всех условий можно вылечить даже четвертую стадию болезни. Но нет статистики и исследований доказательной медицины, которые подтвердили бы эффективность метода.
Выбор тактики лечения зависит от состояния больного и опыта хирурга.
Наиболее эффективное лечение опухоли – ее резекция. Метод применяется на ранних стадиях, на более поздних назначается лучевая и химиотерапия. Но только после хирургического иссечения шансы на выживаемость увеличиваются в течение следующих 5 лет. Без операции срок жизни не превышает полугода.
При первой стадии рака в головке ПЖ размер опухоли не превышает двух сантиметров. В этих случаях проводится панкреатикодуоденэктомия, после чего пациенту назначают 6 курсов химиотерапии с применением Фторурацила или Гемзара.
При второй стадии возможно возникновение метастазов в сосуды, лимфоузлы, окружающие нервы. Для лечения застоя желчи, вызванного сдавливанием холедоха и изменениями в печени, используется эндоскопическое стентирование или оперативное вмешательство.
Если опухоль можно удалить технически, то применяют метод Уиппла: резецируют головку, часть тонкой кишки и желудка, также другие органы, которые поражены метастазами.
Операция сопровождается медикаментозным лечением: проводят химиотерапию или лучевую терапию. Это замедляет развитие рака и повышает шансы на выздоровление.
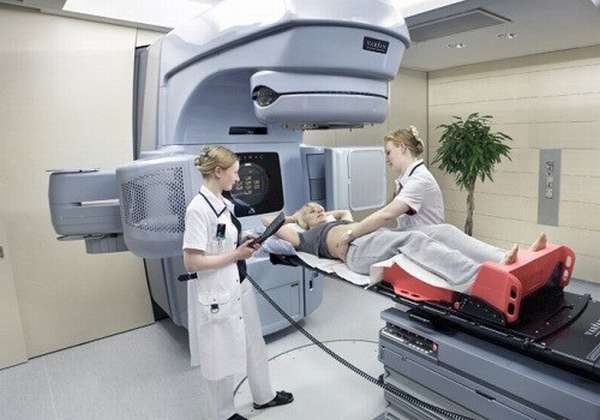
На 3 или 4 стадии рака головки ПЖ проводится паллиативное вмешательство:
- выполняются обходные анастомозы,
- эндоскопическое или чрескожное стентирование.
При появлении на фоне желтухи рвоты, обусловленной непроходимостью ДПК, выполняются:
- холедохоеюностомия,
- гастроэнтеростомия.
При изолированной обструкции жёлчного протока некоторые авторы рекомендуют во время наложения билиодигестивного анастомоза, а с профилактической целью дополнительно — гастроэнтероанастомоз. Но выбор тактики лечения происходит с учетом:
- размеров образования,
- проходимости ДПК.
Проведение химио- и рентгенотерапии перед оперативным вмешательством иногда дает положительный результат. При неоперабельных опухолях схемы лучевой или химиотерапии неэффективны. Выполнение эндоскопического стентирования успешно в 95% случаев (в 60% с первой попытки). При неудачном лечении выполняется чрескожное или комбинированное стентирование.
Результаты стентирования, летальность, частота осложнений аналогичны результатам паллиативных операций. К осложнениям метода относятся кровотечение и желчеистечение. Эндоскопическое эндопротезирование реже сопровождается осложнениями и смертью больных, чем чрескожное.
Стентирование холедоха, которое проводится без вскрытия брюшной полости, применяется у пожилых с высоким риском (наличие неоперабельной опухоли ПЖ или обширные метастазы). У более молодых прибегают к наложению билиодигестивного анастомоза.
В медицинских учреждениях, оснащенных современной аппаратурой, применяются для избавления от рака ПЖ современные методики:
- заморозка опухоли,
- удаление пораженного участка при помощи Кибер-ножа,
- воздействие на пораженную ткань микроволнами, лазером,
- радиочастотное лечение.
Диетотерапия при заболевании
Диета при раке ПЖ необходима для уменьшения функциональной нагрузки на железу. Любые погрешности в еде в этот период приводят к ухудшению состояния в связи с повышенной секрецией панкреатического сока. Если опухоль большая и передавливает вирсунгов проток, ферменты попадают в ткань железы, где активируются, начинается процесс самопереваривания, возникают признаки воспаления. Это значительно утяжеляет состояние пациента и может служить толчком к дальнейшему росту опухоли.

Правила диетического питания зависят от стадии рака, но в целом ограничиваются столом № 5 по Певзнеру. Общие принципы:
- Исключается жирная, острая, жареная, копченая пища.
- Разрешается отварная, паровая, тушеная еда, измельченная до кашицеобразной консистенции.
- Частый прием маленькими порциями.
- Комфортная температура — слишком холодная или горячая недопустима.
Прогноз благоприятного исхода и возможный срок жизни
Сколько будет жить пациент с раком головки ПЖ, зависит от сроков проведения диагностики и от того, какой лечебный метод или средство использовалось. Быстрое прогрессирование и метастазирование новообразования приводит к тому, что после верификации диагноза в течение пяти лет живет небольшое количество пациентов, и 99% из них погибают в короткие сроки. Большая продолжительность жизни отмечается только в случаях, когда опухоль выявлена на ранних стадиях, и можно подобрать эффективный вариант лечения, чтобы предупредить развитие метастазов.
Прогноз на излечение условно неблагоприятный. Операционная летальность составляет 15%, после хирургического вмешательства выживаемость пациентов составляет 10%.
При развитии метастазов полное удаление опухоли невозможно, состояние пациента всегда вызывает рецидив заболевания.
После оперативного лечения пациенты проживают в 3-4 раза дольше людей, которым операцию не делали.
После полного курса терапии средняя 5-летняя выживаемость больных составляет около 9%.
Профилактика онкологии поджелудочной железы
Профилактика ракового заболевания любого органа пищеварительной системы — здоровый образ жизни и питание. Отказ от вредных привычек и неправильной еды, которые вызывают панкреатит и сахарный диабет (основные факторы риска рака ПЖ) — главный метод предупреждения болезни. Особенно это касается людей, у которых в семейном анамнезе были такие заболевания у близких родственников.

Важно при появлении клинических симптомов, которых раньше не было, не заниматься самолечением или полагаться на народный метод, который излечивает все, а сразу обращаться к врачу. Только таким образом возможна своевременная диагностика заболевания и адекватное лечение. Это поможет избежать распространения болезни и перехода ее в конечные стадии, когда даже самые современные способы не смогут восстановить утраченные органы и надолго продлить жизнь.
Играет роль неблагоприятная экология, малоактивный образ жизни, острые и хронические стрессы, недостаточный отдых. Во избежание тяжелой патологии ПЖ необходимо исключить все эти факторы.
Рекомендованные клиники в России и за рубежом
Согласно опубликованным данным Американского журнала Lancet Oncology о состоянии онкологии в России, Китае и Индии в сравнении с Европой и США, летальность от рака в России составляет 15% от всех случаев смерти людей.
Это связано с поздней диагностикой по разным причинам, включая ограниченный доступ к качественной медицинской помощи людей, живущих вдали от крупных центров. Крупные онкоцентры сконцентрированы в Москве и Санкт-Петербурге, но там проживает лишь 12% населения. Помимо этого, не везде есть современное оборудование и специалисты с соответствующей квалификацией.
Ассута (Тель-Авив)— сеть клиник в Израиле, занимается лечением рака ПЖ. Функционирует уже более 80 лет, включает два диагностических центра (Ашдод и Ранаан), центральный госпиталь в столице Израиля.

В Москве – Лечебно-диагностический Центр (ЛДЦ) Патеро Клиник использует ультрасовременные медицинские технологии и ориентируется на европейские стандарты качества лечения. Получила лучший отзыв пациентов с раком ПЖ.
В связи с невиданным ростом смертности от этого заболевания, в последние годы необходимо бережно относиться к своему организму и не допускать развития тяжелых стадий патологии, своевременно обращаясь за медицинской помощью.
Читайте также:

