Мази от саркомы лечение

-
3 минут на чтение

Лечение саркомы представляет собой проведение комплексной терапии, основная задача которой заключается в достижении максимально положительного результата. Еще не так давно единственной эффективной методикой устранения заболевания считалось проведение хирургического вмешательства. Однако в последнее время специалисты стали также применять другие методы, благодаря которым удается вылечить саркому вне зависимости от ее стадии и места локализации.
- Оперативное вмешательство
- Локальное удаление
- Широкое иссечение
- Радикальная резекция
- Ампутация
- Химиотерапия
- Таргетная терапия
- Лучевая терапия
- Саркома лечится или нет
Оперативное вмешательство
Несмотря на современные методики в лечении онкологического заболевания, операция занимает ведущее место в терапии. Суть хирургической процедуры заключается как в иссечении только новообразования, так и окружающих его тканей.
Применение данной методики возможно только в тех ситуациях, когда существует полная уверенность специалиста в том, что распространение метастазов на другие ткани отсутствует. После процедуры, как правило, назначается курс лучевой и химиотерапии, что позволяет уничтожить остаточные раковые клетки и снизить риск повторного развития онкопатологии.
При таком подходе только в 100 процентах случаев отмечается рецидив заболевания. Кроме того, такое лечение возможно только при диагностировании саркомы на ранних этапах.
В таких ситуациях удалению подвергается не только опухоль, но также и рядом расположенные с ней тканевые структуры на расстоянии примерно пяти сантиметров от уплотнения. Рецидив отмечается у 40 процентов больных.
Это вид хирургического вмешательства, суть которого заключается в иссечении опухолевого образования и близлежащих тканей. От вышеописанного данная методика отличается тем, что оно имеет сходство с ампутацией. Как правило, после такой тактики лечения осуществляется протезирование, пластика, имплантация.
Повторное появление онкологического заболевания диагностируется у каждого 5-го больного.
Представляет собой тотальное удаление пораженной конечности или органа. Также иссечению подвергается окружающие его ткани.
Химиотерапия
Это важный этап при лечении саркомы. Противоопухолевые препараты применяют, как правило, после проведения оперативного вмешательства. Основная задача такой терапии заключается в полном уничтожении оставшихся атипичных клеток и предупреждении распространения метастазов на рядом расположенные ткани.
Иногда химиотерапия назначается до операции. В этом случае цель лечения – сократить размеры уплотнения. В большинстве случаев химиотерапевтическая методика используется совместно с лучевой терапией, что позволяет достичь максимально положительного результата.
Основной недостаток процедуры в том, что применяемые медикаментозные средства негативно сказываются не только на раковой опухоли, но также и на здоровых тканях, что может сопровождаться проявлением различных побочных эффектов (приступы тошноты и рвоты, лейкопения, облысение) и осложнений.

- Общее
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Для уменьшения выраженности последствий в большинстве ситуаций специалист изменяет схему лечения.
Эффективность применения противоопухолевых препаратов будет зависеть от стадии течения онкопроцесса, степени распространения опухоли, возрастной категории больного и его общего состояния здоровья.
Таргетная терапия
Это разновидность химиотерапии, суть которой заключается в направленном воздействии. Другими словами, медикаменты, поступающие в человеческий организм посредством внутривенного введения, негативно воздействуют только на очаги злокачественного поражения.
Данный метод является более современным, но достаточно популярным при лечении саркомы, что дает возможность не вовлекать в процесс здоровые тканевые структуры.
Лучевая терапия
Этот метод может применяться до или после оперативного вмешательства. В первом случае основная задача предоперационного облучения заключается в том, чтобы максимально снизить проявление злокачественного новообразования и уменьшить его размеры. В общей сложности на весь курс терапии требуется около 50 Гр очаговой дозировки. Только через 21 день можно выполнять операцию.
В результате такая тактика позволяет создать максимально благоприятные условия, при которых радикальное вмешательство может выполняться без затруднений, что дает возможность уменьшить объем резекции.
Применение данного подхода позволяет существенно снизить вероятность повторного формирования онкологической опухоли. Также стоит отметить, что после использование неадьювантной терапии осложнения в реабилитационный период возникают в несколько раз чаще, что в особенности проявляется некротическими процессами тканей и длительным заживлением ран.

- Общее
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Если морфологическая верификация отсутствует, то такая разновидность лучевой терапии противопоказана.
После хирургического вмешательства радиотерапия назначается при наличии новообразования, размер которой составляет или превышает более пяти сантиметров.
Проводится спустя три недели после оперативного удаления, при условии, что послеоперационный рубец достаточно окреп. Как правило, при таких ситуациях суммарная доза облучения рана примерно 70-ти Гр.
В случае неоперабельности опухоли она является единственным методом, позволяющим продлить жизнь больного.
Саркома лечится или нет
Саркома может быть полностью излечима только при условии выявления ее на ранних стадиях и вовремя начатом лечении.
Если течение заболевания имеет последнюю степень, то комплексная терапия осуществляется только в том случае, если отсутствует метастазирование опухоли. При распространении метастазов по организму вылечить болезнь не представляется возможным. Применяется только симптоматическая терапия, задача которой состоит в подержании состояния пациента и снижения выраженности клинических симптомов.
Выбор тактики лечения саркомы будет зависеть от многих факторов. В целом при комплексном подходе и отсутствии метастазов удается получить положительный результат.
Причины возникновения саркомы Капоши
Саркома Капоши - множественное злокачественное новообразование в структуре дермы, этиология и патогенез которого до конца не изучены. Недавно в опухолевых тканях саркомы Капоши была выявлена ДНК нового вируса - герпесвируса 8 типа. Передается вирус половым путем, с кровью или слюной. По классификации ВОЗ, саркома Капоши (множественная идиопатическая геморрагическая саркома) отнесена к злокачественным опухолям кровеносных сосудов неясного гистогенеза. Болезнь не является настоящей саркомой, это своеобразная патология, обусловленная пролиферативными процессами в эндо- и перителии сосудов с образованием экстравазатов и отложением гемосидерина. Различают четыре основные формы саркомы Капоши:
- классическая;
- иммуносупрессивная (иммунозависимыми);
- ВИЧ-ассоциированная (эпидемическая);
- эндемичная.
Классическая саркома Капоши поражает преимущественно мужчин в возрасте после 50 лет и характеризуется преимущественно симметричной локализацией на нижних конечностях, особенно ступнях. Элементы сыпи: пятна, узелки, инфильтрированы бляшки, узлы, опухоли. Пятна красные, темно-красные, красно-синюшные с фиолетовым оттенком, красно-бурые, со временем цвет меняется на темно-бурый, черный с геморрагическим компонентом, образуются пигментные пятна. Размер пятен сначала от нескольких миллиметров до 1,5 см, они увеличиваются, сливаются, четко отделены, поверхность гладкая, развивается отек конечностей, иногда он предшествует появлению сыпи, а затем становится устойчивым с утолщением ступней и голеней.
Узелки сферические или плоские, диаметром до нескольких миллиметров, розовые, красно-синюшные, бури, размещаются изолированно, группами, могут сливаться в бляшки, напоминающие склеродермию.
Инфильтрированные бляшки круглые или овальные, диаметром 2-3 см и более, на поверхности часто появляются папилломатозные разрастания, цвет тоже красно-синюшный, бурый с различными оттенками.
Опухоли (узлы) полушаровидные, плотные, величиной от горошины до лесного ореха, на поверхности - телеангиэктазии, красно-синюшного или синюшно-бурого цвета, могут сливаться в конгломераты. Отдельные инфильтрированные бляшки и узлы могут спонтанно регрессировать, оставляя атрофию и пигментацию, реже распадаются с образованием глубоких болезненных язв. До образования язв сыпь безболезненна. Упомянутые элементы могут комбинироваться. Кроме типичной локализации на ступнях, голенях, сыпь может локализоваться на разгибательных поверхностях кистей, лице, слизистых оболочках и других участках, иногда затрудняет диагностику. В процессе развития поражаются лимфоузлы (они увеличиваются, становятся плотными), а также внутренние органы (в 10%).
Висцеральные поражения сначала протекают асимптомно. Чаще всего в патологический процесс вовлекаются легкие, желудочно-кишечный тракт, печень, кости, сердце. Соответственно развиваются кишечные кровотечения, одышка, кашель, кровохарканье, аритмии, очаговый остеопороз и т.д. У трети больных классической саркомой Капоши впоследствии развиваются лимфомы. Течение длительное, до 14-15 лет. Сначала общее состояние в течение длительного времени не нарушено, со стороны крови изменений нет. Прогноз в конечном итоге плохой, наступает летальный исход.
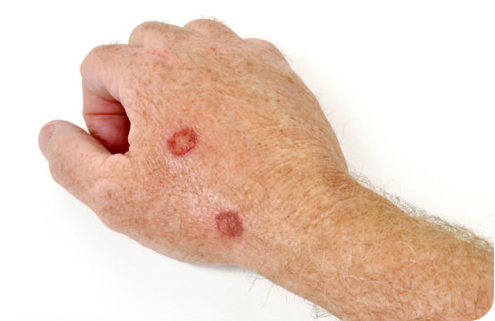
Иммунодепрессивная саркома Капоши развивается у больных, получавших массивную иммунодепрессивную терапию кортикостероидами или цитостатиками продолжительностью от 2 месяцев до 8 лет. В подавляющем большинстве случаев поражается только кожа, сыпь подвержена обратному развитию после прекращения имунодепрессивного лечения.
Эндемическая саркома Капоши встречается среди молодых темнокожих африканцев в тех географических регионах, где болеют лимфомой Беркитта, а также злокачественными опухолями, этиологически связанными с вирусом Эпштейна-Барр и цитомегаловирусной инфекцией. Выделяют несколько типов этой саркомы:
- доброкачественный узловатый тип, клинически идентичен классическому варианту саркомы Капоши;
- агрессивный локализованный тип с большими опухолевыми элементами и вовлечением в процесс подлежащих тканей и костей;
- диссеминированный тип с многочисленными кожно-слизистыми проявлениями и поражением внутренних органов;
- лимфаденопатический тип, поражает чернокожих детей преимущественно 1-3 года и характеризуется внезапным увеличением лимфоузлов, поражением внутренних органов при отсутствии поражения кожи; дети погибают в первые три года.
ВИЧ-ассоциированная саркома Капоши преимущественно оказывается маркером СПИДа.
Клиническая картина саркомы Капоши характеризуется поражением кожи, но распространяется, кроме всего прочего, может и на слизистые оболочки, и на лимфатическую систему, и на внутренние органы (прежде всего легкие и ЖКТ). За несколько месяцев до появления очагов саркомы Капоши в результате присутствия герпесвируса человека типа 8 в крови образуются специфические антитела. Недавно описаны случаи возникновения кожных очагов, по времени совпадающие с сероконверсией/
Как лечить саркома Капоши?
Лечение саркомы Капоши на сегодняшний день считается недостаточно эффективным. Используют рентгенотерапию, химиотерапию (проспидин, винкристин, винбластин и другие), кортикостероиды в различных комбинациях, интрон А. Болезнь полностью не излечивается, рекомендуют противорецидивные курсы.
С целью разрушения отдельных опухолей показана криодеструкция, электрокоагуляция, хирургическое удаление.
Прогноз в конечном итоге не благоприятен для выздоровления и жизни. Прогноз более благоприятный, когда сыпи мало, а давность болезни небольшая. Если саркома Капоши развилась на фоне иммуносупрессивной терапии, то после ее прекращения она может даже регрессировать. Средняя продолжительность жизни для заболевших составляет 10-15 лет, но у 35% больных обнаруживают еще какую злокачественную болезнь, комбинация чего усугубляет диагноз.
С какими заболеваниями может быть связано
Саркома Капоши провоцируется наличием в крови герпесвируса 8-го типа. Развитие саркомы нередко сочетается с другими формами злокачественных образований.
HHV-8 - это герпесвирус, ассоциированный с саркомой Капоши. Было установлено, что он кодирует белки, контролирующие рост и пролиферацию клеток, генетически схож с представителями подсемейства радиновирусов, обладающих трансформирующими свойствами.
Обнаружение саркомы Капоши при ВИЧ-инфекции даёт основание для постановки диагноза СПИД.
Лечение саркомы Капоши в домашних условиях
Лечение саркомы Капоши может длиться годами и десятилетиями, часто болезнь приводится к ремиссии, а затем назначается иммунотерапия, что может происходить и в домашних условиях. Периодичность наблюдения за пациентом устанавливается зависимо от течения болезни у него. Важно каждые три месяца тщательно осматривать кожу, слизистые и лимфоузлы, своевременно реагировать на любые изменения. Посещение медицинского учреждения необходимо для оценки состояния легких и ЖКТ, что осуществляется посредством использования инструментально диагностики каждые 6-12 месяцев. Следует отметить, что пока научно не доказано, но предполагается, что строгое наблюдение способно повысить частоту ремиссий саркомы Капоши.
Какими препаратами лечить саркома Капоши?
- Винбластин - 0,1 мг/кг однократно, затем через 1 неделю и в дальнейшем 1 раз в неделю;
- Винкристин - 1,4 мг/м 2 внутримышечно с интервалом между двумя инъекциями не менее 1 недели;
- Доксорубицин - 60-75 мг/м 2 каждые три недели, вводится однократно в течение цикла; однако цикловую дозу можно разделить на несколько введений; циклы повторяются каждые 3-4 недели;
- Интрон А - 30 млн МЕ/м 2 при введении 3-5 раз в неделю п/к;
- Проспидин - начальная доза составляет 0,05-0,07 г, затем ее увеличивают до 0,1-0,15 г, повторный курс (2-3 курса) с интервалом 1,5-3-6 месяцев; курсовая доза 2-3,5 г;
- Этопозид - дозировка определяется индивидуально.
Лечение саркомы Капоши народными методами
Лечение саркомы Капоши допускает использование народных средств, обычно для местного воздействия на новообразования. Необходимо понимать, что такие средства оказывают преимущественно симптоматический эффект, а полностью устранить болезнь посредством их невозможно. Выбор народного снадобья рекомендуется обсуждать со своим лечащим врачом
Лечение саркомы Капоши во время беременности
Изменения, происходящие в организме при саркоме Капоши, оцениваются как злокачественные, требующие своевременной и адекватной коррекции, а значит, не совсем сочетаются с беременностью. Риски беременности при саркоме Капоши необходимо оценивать индивидуально, равно как и определять медикаментозную терапию.
Саркома Капоши с большей вероятностью развивается на фоне иммунодефицитных состояний, а потому планирование беременности должно учитывать этот фактор. К числу основных профилактических мероприятий саркомы Капоши относится и своевременное, а также правильное лечение имеющихся иммунодефицитных состояний, наличие которых может значительно ухудшить самочувствие пациента. С учетом начатого приема антиретровирусных препаратов, ВИЧ-инфецированные пациенты могут на протяжении длительного периода времени поддерживать правильное функционирование иммунной системы, благодаря чему сводится к минимуму вероятность начала развития саркомы Капоши.
К каким докторам обращаться, если у Вас саркома Капоши
- Дерматолог
- Онколог
Диагностика саркомы Капоши в своей основе содержит клинические особенности болезни и результаты гистологического исследования. Раннюю стадию саркомы Капоши можно заподозрить при наличии в гранулематозной ткани экстравазатов и гемосидерина, в поздних стадиях - ангиоматозных (многочисленных сосудистых просветлений, иногда мешковидных, окаймленных эндотелиальными и перителиальными клетками) или фибробластических очагов с молодыми фибробластами веретенообразной формы. Наличие экстравазатов и зерен гемосидерина отличает саркому Капоши от фибросаркомы.
Дифференциальный диагноз проводят с ретикулосаркоматозом, лимфоцитомами, саркомой.
Лечение других заболеваний на букву - с
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.

Саркома Капоши у ВИЧ-инфицированных пациентов развивается в 20 тысяч раз чаще всех остальных людей, даже при невирусном иммунном дефиците злокачественное поражение кожи встречается в 300 раз реже.
- С чего начинается лечение саркомы Капоши
- Какие хирургические методики применяются при саркоме Капоши
- Когда при саркоме Капоши ВИЧ-пациенту проводится химиотерапия
- Какие схемы химиотерапии используются
- Иммунотерапия при ангиосаркоме Капоши
- Местное лечение кожных проявлений ангиосаркомы
- Можно ли вылечить саркому Капоши
С чего начинается лечение саркомы Капоши
Вначале ВИЧ-эпидемии этот вариант ангиосаркомы поражал практически каждого третьего вирусоносителя, сегодня успехи противовирусной терапии втрое снизили заболеваемость и существенно изменили тяжесть злокачественного процесса.
Основное лечение саркомы — ВысокоАктивная АнтиретроВирусная Терапия или ВААРТ, при которой используется комбинация трёх-четырёх лекарственных средств. С противовирусных препаратов начинают лечение саркомы у ранее не подозревавших об инфекции и у регулярно проходивших специфическую терапию ВИЧ-инфицированных.
Появление саркомы Капоши у инфицированного манифестирует переход заболевания в терминальную стадию — СПИД, но оптимально подобранная ВААРТ способна существенно уменьшить саркоматозные очаги и привести к длительной ремиссии злокачественного процесса.
Какие хирургические методики применяются при саркоме Капоши
Изначально злокачественный процесс имеет распространённый характер, что проявляется образованием опухолевых очагов на обширных участках кожи и нередко во внутренних органах. Даже у не инфицированных ВИЧ этот вариант ангиосаркомы в редких случаях подлежит хирургическому лечению из-за почти 100% вероятности рецидива и многоочаговом поражении.
Тем не менее, при ограниченных очаговых поражениях кожи хирургическая операция может сочетаться с лучевой терапией операционного поля, и обязательно комбинируется с системным лекарственным воздействием — химиотерапией. Нередко хирургическое вмешательство дополняется локальной деструкцией остаточных очагов жидким азотом — криодеструкцией.
У большинства пациентов со СПИД технически невозможно радикальное хирургическое вмешательство.
Когда при саркоме Капоши ВИЧ-пациенту проводится химиотерапия
Химиотерапия у больных СПИД чревата серьёзными осложнениями, поскольку на фоне значительного снижения иммунитета активизируются даже не патогенные для человека микроорганизмы. Как правило СПИД протекает с постоянным воспалением той или иной природы, чаще грибковым и пневмоцистным, генерализацией вирусов группы герпеса, что требует применения высоких доз антибиотиков и других противовоспалительных лекарственных препаратов.
Какие схемы химиотерапии используются
На первом этапе применяют наиболее эффективные цитостатики с меньшей вероятностью тяжёлых осложнений — это заключённые в специальные микрокапсулы антрациклиновые антибитики доксорубицин или даунорубицин. При чувствительной к цитостатикам опухоли достаточно бывает 6 курсов с введениями через две-три недели.
Оба препарата агрессивно действуют на миокард и клетки крови, но за счёт липосомальной формы эти побочные реакции менее выражены, чем у обычных форм цитостатиков.
При неэффективности первой линии — продолжающемся росте саркоматозных элементов - пациента переводят на паклитаксел, имеющий схожий спектр токсичности, но с более интенсивными проявлениями. Препарат вводится по с предварительной подготовкой каждые 2-3 недели, число курсов определяется эффектом.
Иммунотерапия при ангиосаркоме Капоши
С больными злокачественными новообразованиями ВИЧ-инфицированными пациентами проведено очень мало клинических исследований, как правило, только наблюдательные, то есть без подбора сравниваемых групп. Анализ эффективности при наблюдательных исследованиях грешит невысокой достоверностью.
Научное онкологическое сообщество рекомендует проводить ВИЧ-инфицированным больным с раком стандартное лечение, не выделяя их в особую группу.
При всех иных, не ассоциированных с ВИЧ/СПИД, вариантах саркомы Капоши дополнительно к ВААРТ возможно проведение иммунной терапии интерферонами. С оптимальными дозами и стандартными режимами до настоящего времени не определились, но известно, что на результате лечения сказывается численность популяции СД4-лимфоцитов. При традиционном для СПИД содержании менее 200 клеток в миллилитре крови позитивный результат от применения пегилированного интерферона возможен только у каждого десятого пациента.
Местное лечение кожных проявлений ангиосаркомы
Клетки саркомы Капоши реагируют на лучевое воздействие, поэтому дистанционная лучевая терапия или рентгенотерапия активно используются, ограничивает их применение только большая площадь поражения.
Хороший результат достигается при введении внутрь опухолевого узла цитостатиков растительного происхождения — алкалоидов барвинка розового.
В литературе имеются указания на позитивный эффект при локальном использовании ретиноидов, а также ударно-волновой терапии на очаги поражения и даже компрессионного трикотажа при развитии опухоли на фоне лимфатического отёка конечности.
Можно ли вылечить саркому Капоши
Прогноз зависит не только от обширности опухолевого поражения, но в первую очередь, от состояния иммунитета — от количества СД4-лимфоцитов. Нередко эффективная ВААРТ — быстро повышающая численность колонии иммунных клеток, способна контролировать течение саркомы Капоши и привести к ремиссии.
В обязательном порядке СПИД-больным проводится активная сопроводительная терапия, снижающая токсические проявления химиотерапии. После курса лечения необходима реабилитация для быстрейшего восстановления и предотвращения неблагоприятно сказывающегося на результате редуцирования доз и увеличения интервалов последующих курсов.
Течение СПИД сопровождается инфекционными и воспалительными процессами, для купирования которых разработаны стандартные лекарственные режимы, корректируемые в соответствии с особенностями пациента.
Главное для больного — найти не просто хорошего доктора, для лечения СПИД этого недостаточно. Для борьбы с саркомой Капоши, развивающейся на фоне ВИЧ, требуется команда специалистов, владеющих всем спектром оптимальных для пациента методик.
Саркома мягких тканей слабо чувствительна к химио- и лучевой терапии и дает рецидивы при операциях, когда не удается убрать все пораженные ткани. Чтобы лечение было успешно, нужно усиливать действие химиотерапии и избежать резкого всплеска метастазирования и роста саркомы после операции.

Метод общей электромагнитной гипертермии своим высокотемпературным воздействием (от 42,5 °С и выше):
- усиливает действие лучевой терапии и химиопрепаратов;
- стимулирует противоопухолевый иммунитет;
- повреждает жизнеспособность клеток саркомы до операции, что снижает риск метастазирования и рецидива после.
При лечении саркомы мягких тканей гипертермией становится возможным:
- выполнение органосохранных операций, а не ампутаций и травмирующих;
- предупреждение рецидивов болезни;
- уменьшение дозы облучения или отпадает необходимость проведения лучевой терапии.
В клинику “К-тест” больных с саркомами мягких тканей принимают на лечение из любых регионов России и СНГ, Европы. Ознакомиться с условиями размещения пациентов и их сопровождающих можно в соответствующем разделе.
Саркома мягких тканей: результаты лечения гипертермией
Предыстория: Большинство пациентов поступали к нам с устойчивостью к нескольким схемам химиотерапии. Они имели высокозлокачественные опухоли размером более 5 см с метастазами. У 42 % больных первичная опухоль была неудалимой. Другой части больных уже были проведены травмирующие операции, множественные курсы химио- и лучевой терапии. На фоне проводимого лечения наблюдалось только прогрессирование. После радикальных операций метастазирование и неоперабельные рецидивы выявлялись в среднем через 20 месяцев.
Таким образом, мы приступали к лечению крайне тяжелой и малоперспективной категории больных. Общая гипертермия проводилась как последняя попытка добиться ремиссии.
Но и при таких исходных данных гипертермия давала эффект: под действием температуры опухоль некротизировалась, уменьшалась, что позволяло отказаться от ампутации конечностей.
Клинический пример:
Больная О., 53 года. Диагноз: Саркома мягких тканей правой подколенной области.
В феврале 2017 года была обнаружена опухоль в подколенной области. Обратилась за помощью в ЦРБ по месту жительства через 6 месяцев. Выполнена операция – удаление опухоли. Гистология: миксофибросаркома. Через 2,5 мес. появился рецидив опухоли. В январе 18 выполнена химиоэмболизация артерий опухоли. В феврале иссечена рецидивная опухоль. Иммуногистохимия: эмбриональная рабдомиосаркома.
Поступила в клинику К-тест в феврале 2018 года. С незажившей раной, некрозами кости в подколенной области. Больной проведено 5 курсов гипертермии с химиотерапией в период с февраля по август 18 года. После заживления раны в послеоперационном рубце в январе 2019 года выявлен узел 13х10 мм. В феврале 2019 года произведено удаление рецидивной опухоли. Гистология: рабдомиосаркома 3 стадии лечебного патомарфоза. Послеоперационная рана зажила. При контрольных обследованиях признаков рецидива и отдаленных метастазов не выявлено через 3,6 и 9 месяцев.
3 стадия патаморфоза говорит о глубоком повреждении опухоли и о практическом отсутствии потенциала для рецидивирования и метастазирования.
НЕПОСРЕДСТВЕННЫЕ РЕЗУЛЬТАТЫ. 155 больных в выборке:
| Диагноз | Полная регрессия | Частичная регрессия | Стабили зация | Улучшение качества жизни |
| Саркомы мягких тканей T2bN0M1 | 3,6 % | 36,4 % | 47,3 % | 83,6 % |
Подсчет показателей выживаемости проводился по методу Каплана — Майера. Результаты достоверны (P ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ
Достигнутый в результате гипертермии пятилетний рубеж пережили 49,8 % больных саркомами мягких тканей с 4-й стадией.
Выживаемость с саркомами 4-й стадии, прошедших лечение гипертермией
| Диагноз | 1 год | 3 года | 5 лет |
| Саркомы мягких тканей, 4-я стадия | 94,2 % | 68,2 % | 49,8 % |
Подсчет показателей выживаемости проводился по методу Каплана — Майера. Результаты достоверны (P Наилучшие результаты получены при лечении следующих видов сарком мягких тканей:
- лимфосаркомы;
- липосаркомы;
- ангиолейомиосаркомы;
- синовиальные саркомы;
- злокачественные невриномы;
- мезенхимомы;
- злокачественные шванномы;
- миксомы;
- саркомы GIST;
- хондросаркомы.
По локализации наиболее успешно лечатся саркомы желудочно-кишечного тракта, саркомы матки и забрюшинного пространства.
Если после 2-3 курсов проводимой химиотерапии в рамках стандартного лечения по ОМС нет заметной положительной динамики, улучшения самочувствия, уменьшения размеров опухоли и метастазов, то следует задуматься о необходимости усиления химиотерапии нагревом. Дальнейшее продолжение стандартной химиотерапии при отсутствии динамики, даже со сменой химиопрепаратов, приведет только к устойчивости саркомы к лекарствам.
Мы остановились на схемах, наиболее изученных при саркомах мягких тканей. Применяя известные режимы полихимиотерапии (комбинирование нескольких препаратов), мы получили возможность сравнить их эффективность и токсичность в обычных условиях и в условиях гипертермии. Химиопрепараты вводились на высоте максимального нагрева в дозе 50–70 % от курсовой дозы и давали в разы больший эффект, чем без нагрева.
Перспективно также применение на фоне общей гипертермии новых противоопухолевых средств. Нескольким пациентам в ходе гипертермии вводился препарат Йонделис®, мы видим быстрый и мощный эффект, но окончательные выводы пока делать рано.
Что касается осложнений химиотерапии в сочетании с общей гипертермией, то они встречались реже, чем при классической химиотерапии, и были легкими по степени тяжести.
Читайте также:






