Лучшие клиники по лечению рака костей
ЕВГЕНИЙ АЛЕКСАНДРОВИЧ, ПРЕЖДЕ ВСЕГО, ЧТО ТАКОЕ ОНКООРТОПЕДИЯ?
Это раздел клинической медицины на стыке онкологии и хирургии, охватывающий профилактику, диагностику и лечение деформаций и нарушений функций костно-мышечной системы, которые являются результатом опухолевых болезней.
НАСКОЛЬКО ЧАСТО ВСТРЕЧАЮТСЯ ОПУХОЛИ КОСТЕЙ И МЯГКИХ ТКАНЕЙ? ГДЕ ПАЦИЕНТЫ МОГУТ ПОЛУЧИТЬ ОРТОПЕДИЧЕСКОЕ ЛЕЧЕНИЕ?
По сравнению с самыми распространенными злокачественными новообразованиями первичные опухоли костей и мягких тканей встречаются редко. В 2017 г. в России у взрослых был зарегистрирован всего 1451 случай саркомы костей (примерно один пациент на 100 тыс. населения) и 3716 случаев саркомы мягких тканей (два пациента на 100 тыс. населения). Зато частота метастатического поражения скелета остается очень высокой. У 40% онкологических больных развиваются метастазы в кости, которые требуют ортопедической поддержки. В 2017 г. на учете в России состояло 3,6 млн онкологических больных. А это значит, что более 1,5 млн наших соотечественников нуждаются в онкоортопедической поддержке. Пациенты с этой патологией требуют высокотехнологичного лечения и мультидисциплинарного подхода, который может быть обеспечен только в специализированных онкологических учреждениях, где есть возможности накопления клинического материала, проведения сложных исследований. В России лидером в данной области науки является школа онкоортопедии НМИЦ.
ВЫ СКАЗАЛИ, ЧТО ПО СРАВНЕНИЮ С МЕТАСТАТИЧЕСКИМИ ПОРАЖЕНИЯМИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ САРКОМЫ ЭТИХ ТКАНЕЙ ВСТРЕЧАЮТСЯ РЕДКО. ТОГДА ПОЧЕМУ ИМЕННО НА НИХ ВЫ ХОТИТЕ СДЕЛАТЬ АКЦЕНТ В НАШЕЙ БЕСЕДЕ?
ЧТО ЖЕ ИЗМЕНИЛОСЬ, КОГДА ПОЯВИЛИСЬ ДЕЙСТВЕННЫЕ ХИМИОПРЕПАРАТЫ?
С середины 70-х гг. во всем мире стали использоваться новые антрациклиновые антибиотики. Они начали применяться и в отделении опухолей костей, мягких тканей и кожи ОНЦ АМН СССР, руководителем которого в те годы был академик Николай Николаевич Трапезников. Уже к 1981 г. появились результаты, подтвердившие высокую эффективность комбинированного подхода. Более 30% больных переживали пятилетний срок, в то время как после только хирургического или лучевого лечения этот показатель не превышал 7%. Примерно такие же результаты получали и онкологи в западных клиниках.
Радикальное лечение злокачественных опухолей опорно-двигательного аппарата в большинстве своих схем обязательно включало обширные операции, часто калечившие пациентов и приводящие к инвалидности. Поэтому были разработаны принципы восстановительного лечения таких больных, основанные на методиках экспресс-протезирования после ампутаций и эндопротезирования суставов. До этого протезирование крупных суставов при онкологической патологии практически не применялось. Такой подход ускорил реабилитацию пациентов и во многих случаях даже позволил восстановить их трудоспособность. Методики протезирования суставов способствовали прогрессу в онкоортопедии и существенному расширению сферы ее применения. Они начали широко применяться и у пациентов с метастатическими поражениями костей.
Под руководством академика Трапезникова были разработаны оригинальные отечественные титановые эндопротезы коленного, плечевого и тазобедренного суставов. Они полностью восстанавливали функцию конечности. Широкое применение получили также эндопротезы диафиза бедренной кости, проксимального конца плеча из нового изопластического материала. Это позволило решать ряд проблем стабильной фиксации имплантов. Применение разработанных схем химиотерапии при проведении сохраняющих операций по поводу остеосарком позволило повысить пятилетнюю выживаемость больных до 50%. Это было значительным прорывом в терапии сарком для того времени.
ЧТО ОБЕСПЕЧИВАЕТ ПРОГРЕСС ОНКООРТОПЕДИИ СЕГОДНЯ?
Сейчас изучением биологии первичных и метастатических опухолей опорно-двигательного аппарата, их диагностикой и лечением занимаются врачи разных специальностей. И только в результате подобного мультидисциплинарного подхода формируются ключевые направления современной онкоортопедии. К ним относятся комбинированное лечение сарком костей и мягких тканей, опухолей позвоночника и костей таза, а также кожи; эндопротезирование крупных суставов; сосудистая и микрососудистая хирургия, реконструктивно-пластические операции при опухолях опорно-двигательного аппарата. Появились два самостоятельных направления – комбинированное лечение подобных опухолей у детей и реабилитация онкоортопедических больных.
Обобщение опыта лечения больных с саркомами костей, мягких тканей и опухолями кожи показало, что только комбинированные подходы, включающие химиотерапию, хирургическое и лучевое лечение, обеспечивают удовлетворительные результаты. Международный опыт и собственные разработки позволили нам получить уникальные результаты. Выживаемость больных с саркомами костей высокой степени злокачественности удалось повысить до 75%, а органосохраняющие операции у этих пациентов выполняются в 85% случаев. В детской же онкоортопедии выживаемость достигла 85% и органосохраняющее лечение выполняется у 95% детей. И сегодня эти показатели остаются непревзойденными, именно ими характеризуются результаты наиболее грамотного и настойчивого лечения сарком в мировой онкоортопедии.
Особое внимание уделяется разработке органосохраняющих операций, таких как эндопротезирование крупных суставов. Опыт клиники общей онкологии НМИЦ насчитывает уже более 1500 операций эндопротезирования. Разработанные режимы превентивной антибиотикопрофилактики и методы пластики мягкотканных дефектов позволили достоверно снизить частоту инфекционных осложнений после эндопротезирования крупных суставов до 6%. Наряду с эндопротезированием активно внедряются реконструктивно-пластические операции с использованием костных и костно-мышечных аутотрансплантатов на микрососудистых анастомозах.
РАССКАЖИТЕ, ПОЖАЛУЙСТА, ОБ ОБЩИХ ПРИНЦИПАХ ЛЕКАРСТВЕННОЙ ТЕРАПИИ БОЛЬНЫХ С САРКОМАМИ.
ЧЕМ ОТЛИЧАЕТСЯ ОНКООРТОПЕДИЯ ОТ РЕВМАТООРТОПЕДИИ ИЛИ ОРТОПЕДИИ ПРИ ОСТЕОПОРОЗЕ, ГДЕ ТОЖЕ ПРИМЕНЯЕТСЯ СЛОЖНОЕ КОМПЛЕКСНОЕ ЛЕЧЕНИЕ?
Операции, которые выполняются у опухолевых больных, самые сложные. В таких случаях обычно удаляется большой массив разнородных тканей, то есть не только кость, но и мышцы, сухожилия, а в некоторых случаях лимфоузлы, кровеносные сосуды, нервные стволы и другие прилежащие органы. Ничего подобного никогда не происходит при ортопедических операциях, выполняемых у ревматологических больных или пациентов с остеопорозом. Им никогда не устанавливаются так называемые мегапротезы, применяемые в онкоортопедии. Подобные протезы всегда изготавливаются индивидуально, они намного дороже и сложнее, чем конструкции, которые применяются для тех же костей или суставов, но не у опухолевых больных. Поэтому операции больным с саркомами костей и мягких тканей должны выполняться только в специализированных клиниках, сертифицированных по онкоортопедии.

Существует много разновидностей первичных злокачественных опухолей кости: остеосаркома, хондросаркома, саркома Юинга, злокачественная фиброзная гистиоцитома, фибросаркома, гигантоклеточная опухоль, хордома. Но у взрослых такие опухоли диагностируют редко. Намного чаще в костях встречаются метастатические очаги при злокачественных новообразованиях в других органах.

Сергеев Пётр Сергеевич
к.м.н ведущий хирург-онколог, химиотерапевт, зав.отделения онкологии
Методы лечения различаются в зависимости от типа злокачественной опухоли. Здесь мы поговорим об общих принципах и расскажем о том, где можно получить современную помощь в России.
Хирургическое лечение злокачественных опухолей костей
Хирургия – основной метод лечения злокачественных опухолей костей. Врач выбирает объем операции, опираясь на результаты МРТ и биопсии.
Ранее стандартным методом хирургического лечения при раке костей конечностей была ампутация. В настоящее время часто практикуются органосохраняющие операции. К ампутации прибегают, лишь когда не удается сохранить конечность, если в любом случае пришлось бы удалять важные сосуды, нервы и мышцы, что сделало бы пораженную конечность бесполезной.
После любого типа хирургического вмешательства требуется реабилитация. Это даже более сложный этап лечения, чем сама операция. Утраченную конечность замещают протезом, удаленный участок кости – эндопротезом. Обычно восстановительное лечение после органосохраняющих операций занимает больше времени, чем после ампутации. Например, после ампутации ноги многие пациенты могут ходить самостоятельно спустя 3–6 месяцев, а после органосохраняющего вмешательства – в среднем через год.
При раке тазовых костей и нижней челюсти опухоль удаляют, захватывая участок окружающей здоровой ткани, утраченная часть кости может быть замещена трансплантатом.
Злокачественную опухоль позвоночника и костей черепа зачастую сложно удалить, потому что рядом находятся жизненно важные структуры. В таких случаях прибегают к специальным хирургическим методам:
- Выскабливание пораженного участка кости.
- Криохирургия – уничтожение опухолевых клеток низкой температурой с помощью жидкого азота.
- Костный цемент на основе полиметилметакрилата помогает закрыть отверстие, которое осталось после выскабливания и криохирургии, кроме того, при застывании он выделяет тепло, которое уничтожает опухолевые клетки.
Лучевая терапия
Злокачественные опухоли костей непросто уничтожить с помощью облучения. Для этого приходится применять высокие дозы, которые могут повредить соседние органы, сосуды и нервы, поэтому лучевую терапию применяют редко, в основном при саркомах Юинга, которые, как правило, встречаются у людей младше 30 лет.
Лучевая терапия при опухолях костей может преследовать одну из трех целей:
- Борьба с новообразованиями, которые не могут быть удалены хирургически.
- В качестве адъювантного лечения, если по результатам биопсии после хирургического вмешательства получен позитивный край резекции.
- При рецидиве, для того чтобы уменьшить боль и отек.
Как правило, при злокачественных опухолях костей применяют интенсивно-модулированную лучевую терапию. Эта методика позволяет добиться максимального соответствия формы излучения форме злокачественной опухоли и избежать повреждения окружающих здоровых тканей. Иногда применяют протонную терапию, но она доступна только в специализированных центрах, так как требует сложного, дорогостоящего и очень массивного оборудования.
Химиотерапия
Химиопрепараты применяют при остеосаркомах, саркомах Юинга и определенных типах хондросаркомы. Другие злокачественные опухоли костей не очень чувствительны к химиотерапии. Этот вид лечения главным образом применяют в случаях, когда имеются отдаленные метастазы.
Обычно врачи назначают комбинацию 2–3 химиопрепаратов, таких как: цисплатин, доксорубицин, ифосфамид, этопозид, метотрексат, циклофосфамид, винкристин.
Таргетная терапия
В настоящее время при злокачественных опухолях костей в мировой практике есть опыт применения двух таргетных препаратов:
- Иматиниб применяют для лечения запущенных и рецидивировавших хордом. Препарат блокирует сигнальные молекулы, которые активируют размножение опухолевых клеток, на фоне его применения опухоль перестает расти или даже сокращается в размерах. Иматиниб принимают в виде таблеток один раз в сутки.
- Деносумаб используют для лечения неоперабельных и рецидивировавших гигантоклеточных опухолей. Препарат представляет собоймоноклональное антитело, которое ингибируетRANK-лиганд – белок, активирующий разрушение кости остеокластами. Деносумаб вводят подкожно. В течение нескольких месяцев он помогает уменьшить размеры опухоли.
Иммунотерапия
Иногда при гигантоклеточных опухолях применяют интерферон. Препарат можно вводить подкожно, внутримышечно или внутривенно.
Прогноз выживаемости
Средняя пятилетняя выживаемость для всех типов злокачественных опухолей костей у детей и взрослых составляет 70%. Это достаточно неплохой показатель. Можно сказать, что зачастую опухоли костей успешно лечатся. Конечно, большую роль играют такие факторы, как тип опухоли, стадия, степень злокачественности.
Центр Комплексной Медицины сотрудничает с лучшими онкологическими клиниками Москвы, мы знаем, где можно получить наилучшее лечение:
Существует несколько разновидностей рака кости.
Опухоли бывают доброкачественными (нераковыми) и злокачественными (раковыми). Доброкачественные не распространяются за пределы того органа, где они впервые образовались. Злокачественные более агрессивны. Они способны не только расти, но и распространяться по организму.
К доброкачественным опухолям кости относятся:
- остеома (эта раковая опухоль образуется из остеобластов – клеток, формирующих кости);
- остеоид-остеома;
- остеохондрома;
- энхондрома;
- аневризмальная костная киста;
- фиброзная дисплазия кости.
Остеобластома и гигантоклеточная опухоль кости могут озлокачествиться даже в том случае, если поначалу они имели доброкачественную природу. Такие опухоли не распространяются в отдаленные внутренние органы. Они агрессивно растут и разрушают ближайшую костную ткань.
К злокачественным опухолям кости относятся:
- Остеосаркома – это самая распространенная разновидность рака костей. Чаще всего ее диагностируют у детей и подростков в возрасте от 10 до 19 лет. Болезнь Педжета – патология, сопровождающаяся избыточным ростом костной ткани, – также повышает риск развития остеосаркомы.
- Хондросаркома. Ее преимущественно выявляют у взрослых. Рак зарождается в хряще – соединительной ткани, выстилающей суставы, – и распространяется в кости. Хондросаркома обычно локализуется в бедре, тазу или плечах. Эта опухоль растет медленно. Чаще всего ее диагностируют у взрослых старше 40 лет.
- Саркома Юинга обычно образуется в костях таза, грудной стенке, большеберцовой или бедренной кости. Тем не менее, она также может вырасти в таких поддерживающих мягких тканях, как жировая клетчатка, мышцы или кровеносные сосуды. Эта опухоль быстро увеличивается в размере и распространяется в отдаленные внутренние органы, включая легкие. Чаще всего ее диагностируют у подростков в возрасте от 10 до 19 лет. Несмотря на то, что саркома Юинга занимает второе место среди самых распространенных видов рака кости у детей и подростков, встречается эта опухоль очень редко.
- Злокачественная фиброзная гистиоцитома.
- Фибросаркома.
- Хордома. Это очень редкий рак позвоночника. Как правило, такая опухоль образуется у основания позвоночника или черепа и обнаруживается в основном у пожилых людей. Иногда хордому диагностируют у детей и подростков. В таких случаях опухоль начинает расти у основания шеи и черепа.
- Прочие саркомы.
Вторичный рак костей – это самая распространенная разновидность рака костей у взрослых. Вторичные опухоли образуются на фоне онкологического заболевания другой ткани или внутреннего органа. Большинство раковых опухолей способно к распространению в кость. Тем не менее, вторичные опухоли костей чаще всего обнаруживаются у пациентов с раком молочной железы или простаты. Вторичные злокачественные новообразования называются костными метастазами. Вторичный рак костей вызывает боль, переломы и гиперкальциемию, то есть избыток кальция в крови.
Факторы риска
Несмотря на то, что первопричины развития рака костей до сих пор не изучены до конца, эксперты выделяют целый спектр факторов риска, включая наследственную предрасположенность. По мнению специалистов, у людей с такими хроническими воспалительными заболеваниями, как болезнь Педжета, чаще развиваются злокачественные опухоли кости.
Тем не менее, ученые пока не установили, почему один человек заболевает раком костей, а другой – нет. К прочим факторам, повышающим риск развития рака костей, относятся:
- возраст младше 20 лет;
- воздействие радиации, включая лучевую терапию, назначенную в рамках лечения другого онкологического заболевания;
- перенесенная трансплантация костного мозга;
- наличие близкого родственника с раком костей;
- наследственная ретинобластома – рак глаза, который чаще всего диагностируют у детей.
Симптомы рака костей
Первый симптом рака костей – это тянущая, стойкая боль в пораженной части тела. Со временем боль усиливается, а приступы становятся более продолжительными. В некоторых случаях боль кажется почти незаметной. Человек, испытывающий такую боль, по несколько месяцев не обращается к врачам. При саркоме Юинга болевой синдром прогрессирует быстрее, чем при других злокачественных опухолях кости.

К прочим симптомам рака костей относятся:
- опухание пораженной области;
- слабость костей, угрожающая переломами;
- незапланированная потеря веса;
- уплотнение в пораженной области.
В более редких случаях развитие рака костей сопровождается такими симптомами, как лихорадка, озноб и обильное ночное потоотделение.
Диагностика заболевания
Для того, чтобы исключить прочие патологии, врачи назначают пациентам анализы крови. Затем пациент получает направление к специалисту по болезням костей. В рамках диагностики ему могут порекомендовать следующие процедуры:
- Остеосцинтиграфия. Эта методика позволяет проверить, распространился ли рак в другие кости. Она выявляет более мелкие очаги распространения рака по сравнению с рентгенографией.
- КТ. Эта процедура помогает понять, распространился ли рак по организму и где именно находятся метастазы.
- МРТ. Снимки, сделанные по технологии МРТ, демонстрируют контур опухоли.
- ПЭТ. Эта методика позволяет проверить весь организм на наличие раковых клеток.
- Рентгенография. Многие злокачественные опухоли костей проступают на рентгеновских снимках. Рентгенография грудной клетки также помогает понять, распространился ли рак в легкие.
Для того, чтобы определить стадию и степень злокачественности опухоли, равно как и ее природу (доброкачественную или злокачественную), врач может назначить пациенту биопсию. Различают несколько видов биопсии, показанной при подозрении на рак костей. Это:
- Тонкоигольная аспирационная биопсия. Врач извлекает небольшой образец жидкости и клеток из опухоли кости и отправляет его на микроскопическое исследование в лабораторию. Эту процедуру часто проводят под контролем КТ.
- Кор-биопсия. Пользуясь более крупной иглой, врач извлекает больше ткани.
- Инцизионная биопсия. Врач производит забор небольшого образца тканей через разрез в коже. Эта процедура проводится под общей анестезией.
- Эксцизионная биопсия. Врач удаляет всю опухоль целиком и отправляет ее на анализ. Эксцизионная биопсия также проводится под общей анестезией.
Лечение рака костей
Выбор методов лечения зависит от таких факторов, как:
- вид рака костей;
- локализация опухоли;
- степень агрессивности рака;
- наличие или отсутствие метастазов.
Существует несколько разных подходов к лечению рака костей.
Операцию проводят с целью удаления опухоли и части окружающей ее костной ткани. Это традиционный способ лечения рака костей. Если хирургу не удастся полностью удалить злокачественную ткань, опухоль сможет не только вырасти заново, но и образовать метастазы.
Операция с сохранением конечности – это хирургическое вмешательство без ампутации. Тем не менее, для того, чтобы пациент вновь смог пользоваться конечностью, ему, скорее всего, придется лечь на дополнительную реконструктивную операцию. Удаленную кость заменяют искусственным компонентом или костной тканью, извлеченной из другой части тела.
В некоторых случаях раковые клетки можно устранить только методом ампутации конечности. С другой стороны, ампутацию назначают все реже и реже: хирургические техники совершенствуются и все чаще позволяют не только полностью удалить опухоль, но и сохранить руку или ногу.
Лучевая терапия – это стандартный способ лечения большинства онкологических заболеваний. Высокомощное рентгеновское излучение, направленное на опухоль, уничтожает злокачественные клетки. Многим пациентам назначают и хирургическую операцию, и лучевую терапию. Если больному не требуется хирургическое вмешательство, ему могут порекомендовать облучение. Это стандартный способ лечения саркомы Юинга и часть комбинированной терапии, показанной при других злокачественных опухолях кости.
Комбинированная терапия – это сочетание облучения и иного метода борьбы с раком. Считается, что в некоторых случаях такой подход более эффективен, чем стандартные методики.
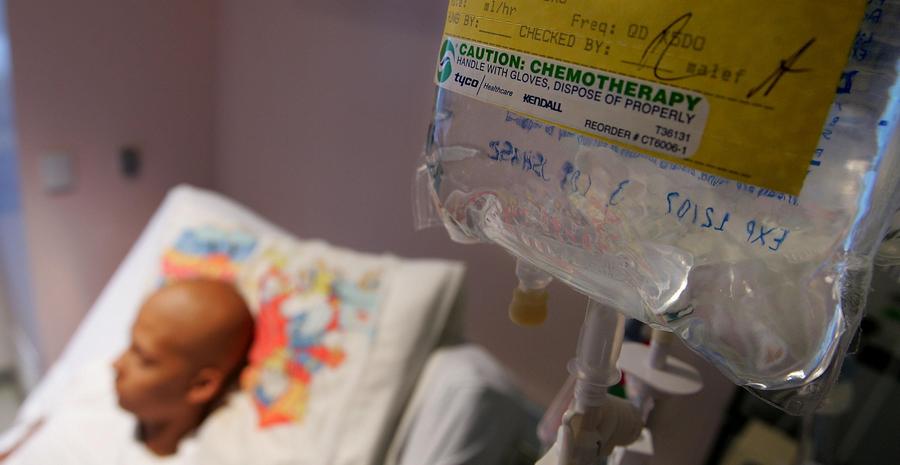
Химиотерапия – это использование лекарственных препаратов с целью уничтожения раковых клеток. Химиотерапию в основном назначают пациентам с саркомой Юинга или впервые диагностированной остеосаркомой. Врач также может порекомендовать комбинацию химиотерапии и облучения.
Это альтернативный способ удаления раковых опухолей кости. Хирург обрабатывает опухолевые ткани жидким азотом, в результате чего они замерзают и разрушаются.
Прогноз при злокачественной опухоли кости зависит в основном от того, распространился ли рак в другие органы и структуры. Пятилетняя выживаемость – это процентная доля больных раком костей (с учетом стадии), имеющих все шансы прожить по меньшей мере пять лет после постановки диагноза. Так, если у пациента локализованная хондросаркома, он с вероятностью в 91% проживет как минимум пять лет после постановки диагноза. Если же рак распространился в отдаленные внутренние органы – например, в легкие, – пятилетняя выживаемость снижается до 33%. С учетом всех стадий эксперты оценивают пятилетнюю выживаемость в 80%.


Процедура проходит без боли и практически без последствий, уже на следующий день после операции пациент может вернуться домой.
Вообще вся деятельность Российского научного центра радиологии и химических технологий опровергает представление о том, что длительная госпитализация - обязательное условие для лечения онкологических заболеваний. Здесь, например, работает дневной стационар, пациенты которого пользуются тем же набором лечебных и диагностических услуг, что и больные, находящиеся под круглосуточным наблюдением врачей.


Здесь же работает уникальное подразделение, выполняющее трансплантацию печени. Единственное в Северо-Западном регионе! Первую трансплантацию печени в РНЦРХТ выполнили в 1998 году, с тех пор число таких операций превысило две сотни. Результаты соответствуют ведущим специализированным клиникам Европы и США.
- Мы лечим пациентов, для того чтобы они могли жить, а не продлеваем жизнь ради лечения, - говорят сотрудники центра
Российский научный центр радиологии и хирургических технологий имени академика А. М. Гранова
г. Санкт-Петербург, поселок Песочный, Ленинградская улица, 70
Центр является крупнейшей в мире нейрохирургической клиникой, отсчитывающей свою историю с 1932 года. В нем оказывают помощь пациентам с заболеваниями центральной и периферической нервной системы. В июле 2017 года на базе Научно-исследовательского института нейрохирургии им. ак.Н. Н. Бурденко создан Национальный медицинский исследовательский центр нейрохирургии.
За год врачи центра делают более 5 тыс. сложных операций взрослым и детям. Большая доля операций связана с лечением онкологических заболеваний головного мозга.
Главный онкологический центр Санкт-Петербурга. Центр занимается не только проблемами экспериментальной и клинической онкологии, но и созданием и внедрением лекарств для лечения онкологических заболеваний. В год в институт обращается более 10 тыс. человек со всех регионов России. Центр является одним из крупнейших федеральных научно-лечебных центров России, деятельность центра направлена на разработку методов профилактики, диагностики и лечения онкологических заболеваний.
Институт онкологии был создан в Ленинграде 15 марта 1927 года. На сегодняшний день считается одним из старейших медицинских учреждений Северо-Запада.
Онкоцентр в Воронеже – одна из лучших медицинских клиник в России, занимающихся диагностикой и консервативным лечением онкологических заболеваний (таких как лейкемия, саркома костей и мягких тканей и других).
Центр был создан по инициативе губернатора Воронежской области, министра здравоохранения России и частных инвесторов. Диагностика и лечение в центре проводятся как бесплатно по системе ОМС, так и на платной основе. Первых пациентов онкоцентр начал принимать с 2012 года. Оснащение межрегионального онкоцентра в Воронеже одно из самых высокотехнологичных в России.

При этом в ОКДЦ не только высокий профессиональный уровень специалистов, но и оборудование экспертного класса. В работе используются принцип доказательной медицины и инновационный подход. А качество и безопасность предоставляемых услуг проводится в соответствии с международной системой менеджмента качества ISO.
Так, ровно десять лет назад произошел огромный скачок в развитии онкогинекологии, когда немецкий ученый Харальд цур Хаузен получил Нобелевскую премию за открытие вирусов папилломы человека. Тогда же, в 2008 году, на базе ОКДЦ был создан и областной центр патологии шейки матки. Здесь не только знают причину развития патологии, но и принимают превентивные меры.
По словам Татьяны Александровны, программа включает в себя все современные лабораторные тесты, способные распознать недуг на самой ранней стадии.
- Специалисты Лаборатории клинической патоморфологии и молекулярно-биологических исследований ОКДЦ своевременно выявляют предраковые заболевания, - продолжает наша собеседница. - Для этих целей берется мазок на жидкостную цитологию и делается тест на ВПЧ, проводятся молекулярно-биологические и иммуноцитологические исследования.
Для забора биоматериала много времени не потребуется: гинеколога придется посетить всего лишь один раз.
- Важно помнить, что инфицирование вирусом папилломы человека и заболевание - это не синонимы! - предупреждает Татьяна Димитриади. - При инфицировании большинство женщин излечиваются в течение нескольких месяцев от момента заражения без проведения лечебных процедур. К сожалению, на каждый миллион инфицированных пациенток - сто тысяч имеют предраковые изменения шейки матки.
Шанс обезопасить свою жизнь пациенткам с уже установленным диагнозом есть. В Отделении рентгенохирургических методов диагностики и лечения ОКДЦ (РХМДЛ) выполняются радикальные оперативные вмешательства при установлении онкологического диагноза в начальных стадиях лапароскопическим доступом согласно международным стандартам.

Областной консультативно-диагностический центр
г. Ростов-на-Дону,
ул. Пушкинская, 127
Крупнейший онкоцентр юга России с лучшим оборудованием и медперсоналом высочайшего уровня. В клинике института проводится диагностика и лечение по всем профилям онкологии, кроме того, РНИОИ располагает мощной научно-экспериментальной и образовательной базой.
В год в институт госпитализируют более 20 тыс. пациентов. Более половины из этого числа получают операционное лечение. Диагностический центр на базе института в год проводит более 120 тыс. обследований. Ростовский центр обслуживает регионы с населением общей численностью более 21 млн человек.
Крупнейшая клиника на востоке России была открыта в 2003 году. Это комплексный Центр высоко технологичной медицины, где на ранней стадии диагностируется и ведется системная борьба с онкопатологией. Ежегодно обслуживает более 5 тыс. пациентов. В работу Центра внедрены новые методы диагностики заболеваний: фотодинамическая диагностика, диагностика с помощью сывороточных и тканевых онкомаркеров. В распоряжении врачей есть видеоцитогистологический комплекс, цифровая рентгенологическая техника, видеоэндоскопическая и информационная система.
История развития учреждения началась с 1 ноября 1945 года. На тот момент учреждение имело всего 20 коек на базе краевой клинической больницы. Сегодня это современное медицинское учреждение является крупнейшим онкологическим учреждением Сибирского Федерального округа.
В онкодиспансере трудится более 190 врачей и более 320 медицинских сестер. С самого начала становления онкологической службы диспансер поддерживает тесную связь с медицинским университетом.
В настоящее время на базе диспансера размещены 5 кафедр КрасГМУ: онкологии и лучевой терапии с курсом ПО, лучевой диагностики ИПО, стоматологии ИПО, акушерства и гинекологии ИПО, общей хирургии.


ГБУЗ "Областной онкологический диспансер" г. Иркутска
г. Иркутск, улица Фрунзе, 32





- Для пациентов работает высококвалифицированный индивидуальный медицинский персонал, предусмотрены ресторанное питание, больные сами выбирают, что им есть, и комфортное размещение - одноместные номера со всеми удобствами, - добавляет Пётр Сергеев. – Родные могут круглосуточно находиться рядом с паллиативным пациентом, личные автомобили они могут разместить на нашей стоянке. Мы подбираем для наших пациентов эффективную обезболивающую терапию. Для нас важно, чтобы нашим пациентам было комфортно всегда, даже в последние дни жизни.
Сайт: medica24.ru
e-mail: reg@medica24.ru



- Мы готовы предоставить пациенту весь спектр хирургической помощи. Но, безусловно, у нас есть приоритетные направления. Одно из них - хирургия печени и поджелудочной железы. Обширные операции на печени с резекцией и пластикой сосудов, ALPPS резекции печени, операции Уиппла - это уникальные вмешательства, на проведение которых решаются далеко не все врачи. Также, часто в нашей клинике проводятся сложные комбинированные, симультанные операции, при которых удаляется и первичная опухоль, и метастазы, - рассказывает главной онколог "Европейской Клиники" Андрей Пылёв, - у нас одни из лучших в России рентгенохирургическое и рентгеноэндоскопическое отделения. Под контролем лучевой визуализации мы проводим весь спектр внутрисосудистых и внутрипротоковых вмешательства. При опухолевых стенозах выполняем сложные стентирования желудочно-кишечного тракта, бронхиального дерева, желчных протоков. Выполняем химиоэмболизации при опухолевых поражениях печени, предстательной железы.
Читайте также:




