Лучевой метод лечения колоректального рака
Сегодня рак прямой и ободочной кишки все чаще объединяют понятием колоректальный рак, поскольку эти состояния имеют в своей природе много общего. Заболеваемость колоректальным раком достаточно высока, например, в странах Запада карциномы ободочной и прямой кишки ежегодно занимают второе место по заболеваемости после рака легкого. Наиболее часто колоректальный рак диагностируется в возрасте 60-75 лет, при этом карцинома ободочной кишки чаще отмечается у женщин, а прямой — у мужчин. По мнению некоторых исследователей, до 70% рака кишечника составляют карциномы сигмовидной и прямой кишок, и до 95% из них — это аденокарциномы, растущие из железистого эпителия.
Причины и факторы риска
Обычно колоректальная карцинома является следствием злокачественного перерождения полипов кишечника и, особенно, зубчатых аденом. До 20% рака кишечника развивается на фоне наследственной патологии. К предрасполагающим факторам традиционно относят хронический язвенный колит и гранулематозный колит, при этом, чем дольше длятся эти заболевания, тем выше риск развития рака.
Повышает вероятность формирования колоректального рака недостаточное употребление в пищу растительных волокон, переизбыток животных белков и жиров. Канцерогены поступают в организм в составе пищевых продуктов или образуются в результате взаимодействия с пищей разнообразных бактерий. Точные механизмы формирования канцерогенов достоверно неизвестны.
Клиническая картина
Колоректальные карциномы растут медленно, поэтому до достижения опухолью значительных размеров и появления клинических симптомов проходит немало времени. Сами симптомы довольно разнообразны и во многом зависят от локализации новообразования и степени его инвазивности.
Если рак растет в правых отделах толстого кишечника, который имеет тонкую стенку и большой диаметр просвета, то он редко вызывает картину кишечной непроходимости. Часто отмечается скрытая кровопотеря, манифестирующая повышенной утомляемостью и слабостью. Зачастую опухоли совсем не беспокоят пациента, пока не достигнут огромных размеров.
Просвет левых отделов толстого кишечника несколько меньше, а каловые массы плотнее. С учетом того, что карцинома здесь в большинстве случаев охватывает всю окружность кишки, это приводит к появлению симптомов частичной или полной кишечной непроходимости. Нередко первыми жалобами пациента выступают коликообразные боли в животе, чередование поносов и запоров, в каловых массах может наблюдаться примесь крови. Прободение стенки кишечника с попаданием его содержимого в брюшную полость сопровождается картиной ограниченного или разлитого перитонита.
При развитии карциномы в прямой кишке ее первым проявлением обычно служит выделение крови из заднего прохода при дефекации. Больного могут беспокоить также ложные болезненные позывы очистить кишечник, чувство неполного его опорожнения, боли в прямой кишке. Нередко колоректальный рак вообще не сопровождается сколь-либо выраженными локальными симптомами и дает знать о себе уже признаками метастатической болезни: увеличением лимфоузлов, печени и селезенки, асцитом.
Стадирование колоректальной карциномы
От стадии опухоли во многом зависит общий прогноз. Так, например, если карцинома ограничивается пределами слизистой оболочки, то 10-летняя выживаемость составляет до 90%, а при наличии отдаленных метастазов — менее 20%. Стадирование осуществляется согласно международной системе ТNM (Т — опухоль, N- вовлечение регионарных лимфоузлов, М — отдаленные метастазы).
Международное медицинское сообщество в марте традиционно стремится привлечь внимание к росту заболеваемости раком ободочной и прямой кишки и повысить осведомленность людей о проблеме. Это важно потому, что вовремя выявленный колоректальный рак излечим. При постановке диагноза на ранней стадии 9 из 10 пациентов могут быть спасены.

- Алексей Викторович, кто и почему заболевает колоректальным раком?
- Этимология данного вида рака, как и многих других онкозаболеваний, до сих пор неясна. Есть предрасполагающие факторы, или факторы риска. Это прежде всего наличие в анамнезе пациента доброкачественного образования толстой кишки (есть такое понятие, как трансформация или перерождение доброкачественного образования в злокачественное). В зоне риска также пациенты с язвенным колитом и болезнью Крона. Чаще других подвержены заболеванию и те, у кого в анамнезе у родственников есть подобные новообразования. Существует фактор генетической предрасположенности, виды наследственного колоректального рака - это семейный аденоматоз толстой кишки и синдром Линча. Эти заболевания передаются по наследству от родителей детям, и пациенты составляют особую группу, поскольку заболевание развивается у них еще в подростковом и даже детском возрасте. В меньшей мере, но тоже играют роль экологические факторы, факторы питания. По данным мультицентрового исследования, проведенного в США, доказано, что курение - один из предрасполагающих факторов к развитию не только рака легких и желудка, но и кишечника.
Основную группу наших пациентов составляют граждане от 60 лет и старше, еще недавно на них приходилось до 95% случаев заболеваний. Но сейчас колоректальный рак стал молодеть, это тренд последнего десятилетия, появляются пациенты от 40 до 50 лет, их где-то 10%.
- Как проявляется заболевание и как ставится диагноз?
- Ранних клинических проявлений колоректальный рак практически не имеет, чем он и коварен, чем и обусловлена его поздняя диагностика. Начальные проявления заболевания дают о себя знать чаще всего болью в животе, появлением крови в кале, отмечается чередование поносов и запоров. На поздних стадиях появляются анемия, потеря массы тела. Онконастороженность у наших пациентов немного притуплена, из-за чего болезнь часто выявляется на 3-й и 4-й стадиях, когда уже проявляются первые симптомы. Поздние симптомы – это кишечная непроходимость, сопровождающаяся отсутствием самостоятельного стула, выраженным дефицитом веса, кахексией.
В диагностике колоректального рака золотым стандартом признана колоноскопия - эндоскопическое исследование толстой кишки и терминального отдела подвздошной кишки при помощи специального гибкого эндоскопа. Только она дает возможность при малейших подозрениях взять у пациента биопсию для верификации выявленных образований. А вспомогательными методами могут быть компьютерная и магнитнорезонансная томография, ирригоскопия и ультразвуковое исследование. В качестве скрининга может использоваться исследование кала на скрытую кровь. Есть еще онкомаркеры - раково-эмбриональный антиген (РЭА) и СА19.9. Но они не всегда коррелируют с наличием опухоли, то есть могут давать как ложноотрицательные, так и ложноположительные результаты. Поэтому онкомаркеры обычно используются для диагностики возможного рецидива у пациентов, которым уже был установлен диагноз и проведено комплексное лечение.
- Каковы показатели смертности и выживаемости от колоректального рака?
- Если лечение включено на ранней стадии, то полное излечение достигается в 97-99% случаев, если больной обращается на 2-й стадии, то в 90-95%. На 3-й стадии результат будет значительно хуже: в зависимости от вида опухоли и ее гистологического строения – около 60-70%, и уже высока частота рецидивов заболевания. При 4-й стадии прогноз еще хуже, выживаемость невысокая и зависит от количества метастазов, характера течения заболевания, характера опухоли.
В нашей стране годичная летальность от колоректального рака все еще высока - в некоторых субъектах достигает 60-65%. И смертность от заболевания высока. Если в год у нас регистрируется около 60 тыс. случаев, то и смертность составляет где-то 50-60 тыс. случаев. Но это не годичная летальность. Половину составляют люди, которым поставили диагноз меньше года назад, а вторая половина - это те, у кого рецидивы возникли на поздних стадиях, они прожили больше года, но все равно пополнили этот список.
- Как лечат этих больных? Какие новые методики применяются?
- Лечение колоректального рака прежде всего хирургическое. Хирургический этап лечения может выполняться врачами-онкологами или колопроктологами. Есть комплексное лечение, включающее предоперационную лучевую терапию, которая особенно актуальна при лечении рака прямой кишки. Есть и комплексная дооперационная и послеоперационная химиотерапия. Дооперационная используется для уменьшения объемов самой опухоли или метастазов. Чаще всего опухоль метастазирует в печень и легкие, и химиотерапия позволяет уменьшить размеры поражения этих органов и открывает возможность радикального удаления метастазов. Что касается послеоперационной комплексной химиотерапии, ее используют при метастатическом колоректальном раке у пациентов с 3-й и 4-й стадиями или когда есть риск развития метастазов. В последние годы активно применяется персонифицированный индивидуальный подход, исследуется эпителиально-мезенхиальный переход, иммуногистохимическое типирование опухоли, по которому с применением четких прогнозирующих критериев определяется, будет опухоль метастазировать или нет. При средних и высоких рисках метастазирования проводится послеоперационная химиотерапия. Если же риск низкий, ее не применяют, поскольку химиотерапия сама по себе токсична, не говоря уже о том, что стоит недешево.
В последние годы в практику широко внедряются лапароскопические технологии. Вместе с лапароскопией стали применяться люминесцентные методы. Это специальное свечение в узком спектре света, при котором видна зона анастомоза, а также метастазы, которые могут быть не обнаружены на глаз и пропущены хирургом. Очень важно их увидеть, потому что увеличивается радикализм операции и снижается риск возможного рецидива. Среди эндоскопических технологий – трансанальная эндомикрохирургия и радикальное удаление опухоли через гибкий эндоскоп, которое можно делать, не совершая разрезы, а внутрипросветно. Но такая технология чаще применяется для колоректального рака на первой стадии.
- Как финансируется лечение и какова его стоимость?
- Общая стоимость лечения колоректального рака на 1-2 стадиях колеблется от 80 до 200 тысяч рублей. Лечение на 3-й стадии дороже - 300-500 тысяч, а на 4-й сумма достигает уже от 500 тысяч до 1,5 миллиона рублей. Названные цифры – это то, во сколько обходится государству лечение каждого пациента. Практически 100% больных получают необходимое лечение в рамках Программы государственных гарантий бесплатного оказания гражданам медицинской помощи. Часть средств получаем по программам ВМП из ОМС, часть идет по программе дополнительного лекарственного обеспечения, которое закупается за бюджетные средства.
- Дайте, пожалуйста, рекомендации: что должно насторожить врача первичного звена при осмотре пациента с колоректальным раком? И каким должно быть взаимодействие врачей разных специальностей в борьбе против этого заболевания?
- На самом деле на данный момент уже выстроена система организации такой помощи, включающая врачей-онкологов, колопроктологов, радиологов, эндоскопистов, химиотерапевтов, ну и в меньшей степени врачей общей практики и некоторых других специальностей.
Мультидисциплинарный подход – ключевой момент в успешности диагностики и лечения рака толстой кишки. По хирургии колоректального рака мы проводили пять лет назад исследование и выяснили, что органосохраняющие операции при раке прямой кишки в основном делают как раз специалисты-колопроктологи, а не онкологи. Последние делают в основном радикальную операцию с удалением сфинктерного аппарата без дальнейшей возможности реконструктивно-восстановительных операций. Поэтому такое взаимодействие очень важно.
Лучевая терапия (ЛТ, радиотерапия) – это вид лечения, при котором используется излучение высокой энергии для уничтожения злокачественных клеток.
Принцип метода основан на том, что раковые структуры более чувствительны к ионизирующему воздействию, чем здоровые. Радиация вызывает повреждение ДНК клеток, в результате деление их прекращается. Опухоль при этом уменьшается в размерах, в идеале можно добиться ее полного исчезновения.
Для лечения рака могут быть использованы различные типы излучений: рентгеновские лучи, гамма-лучи и заряженные частицы.
Почти две трети онкологических пациентов нуждаются в радиотерапии. При некоторых локализациях злокачественных опухолей она применяется более широко, при других – менее.
Лучевая терапия при раке прямой кишки убедительно доказала свою эффективность, это второй по значимости метод лечения после хирургического. Комбинированное воздействие с применением операции, лучевой и химиолучевой терапии позволяет повысить пятилетнюю выживаемость у таких пациентов до 60-70%.
По способу воздействия различают:
- Дистанционную лучевую терапию (ДЛТ). Облучение опухоли при этом производится без соприкосновения с телом пациента, направленным пучком с помощью специальных установок (линейных ускорителей).
- Внутриполостную радиотерапию. При этом методе источник подводится непосредственно к опухоли или же помещается в саму злокачественную ткань.

По отношению к хирургическому вмешательству выделяют: предоперационную (неоадъювантную) и послеоперационную (адъювантную) радиотерапию.
- Лучевая терапия перед операцией проводится с целью уменьшения размеров опухоли и снижение риска рецидивов, расширяет возможности для проведения сфинктеросохраняющих вмешательств.
- Послеоперационное облучение увеличивает шансы на безрецидивное течение после радикальной операции, а также повышает продолжительность жизни при нерадикальных операциях.
По достигаемой цели ЛТ делится на лечебную и паллиативную.
- Задача лечебной лучевой терапии: в рамках комплексного воздействие на опухоль уничтожить оставшиеся после операции раковые клетки в самой прямой кишке, в окружающей клетчатке, а также в регионарных лимфоузлах.
- Паллиативное облучение призвано уменьшить размеры новообразования, устранить опухолевый стеноз, улучшить качество жизни при неоперабельности или при наличии противопоказаний для операции.
Показания
Формируются после тщательного обследования, определения клинической стадии, а также гистологической структуры опухоли, места ее расположения, общего состояния больного.
- При 1-й ст. рака прямой кишки проводится радикальная операция, облучение обычно не требуется.
- При 2-й стадии карциномы, расположенной в верхнеампулярном отделе прямой кишки проводится радикальная операция и адъювантная лучевая или химиолучевая терапия (если имеются сомнения в радикализме операции).
- При 2-3 стадиях рака, расположенном в анальном и нижнеампулярном отделах, проводится предоперационная и послеоперационная лучевая (химиолучевая) терапия.
- При 4-й стадии рака прямой кишки ЛТ используется или как самостоятельный метод, или как дополнение к паллиативной операции.
Подготовка к процедуре
Если определены показания к лучевой терапии, пациент направляется к радиологу. Этот специалист еще раз тщательно анализирует показания и противопоказания к лечению.
Противопоказаниями являются все острые заболевания, лихорадочное состояние, выраженное снижение в крови лейкоцитов, лимфоцитов, тромбоцитов, гемоглобина, кахексия, тяжелые сопутствующие заболевания, воспалительные поражения кожи.
В ряде случаев после некоторой подготовки противопоказания снимаются (например, при анемии возможно переливание крови).
Для того, чтобы эффект от радиотерапии был максимальным, необходимо точно определить границы опухоли. Такой этап подготовки называется визуализацией. Раньше для этих целей применяли рентген (проводили послойные снимки с контрастированием). Сейчас для визуализации опухоли используется в основном компьютерная томография, реже – МРТ или ПЭТ-КТ.
Проводится исследование нужной области в трех измерениях, полученные снимки заносятся в специальную программу для точного расчета направления облучающего фактора.

Важно, чтобы положение тела пациента в момент исследования и облучения было идентичным. Для точности на теле пациента оставляются маркировочные метки.
Также радиолог рассчитывает дозу, необходимую для воздействия на конкретную опухоль. Единицей измерения является Грей (Гр). Суммарную дозу разбивают на фракции для того, чтобы минимизировать риск повреждения здоровых клеток.
На основании полученных снимков и заданий облучения компьютерная система планирования определяет его параметры – энергию, размеры, направление и количество пучков и т.д.
Если планируется неоадъювантное облучение с целью проведения в дальнейшем сфинктеросохраняющей операции, онкологи могут выполнить временное формирование сигмостомы (противоестественного заднего прохода для отведения каловых масс не через прямую кишку).
Техника процедуры
В настоящее время наиболее часто при ЛТ рака прямой кишки применяется дистанционная трехмерная конформная радиотерапия (3D-CRT). При этом методе моделируется зона облучения, с максимальной точностью повторяющая форму опухоли.
Лечение проводится в отделении радиологии. Используются гамма-терапевтические установки или линейные ускорители. Применяется подвижный режим облучения (аппарат вращается вокруг стола) или неподвижный с четырех полей.
Во время сеанса пациент должен находиться в одном положении и не двигаться. Для этого используют различные фиксаторы, вакуумные матрасы. Каждый сеанс длится в среднем около 10 — 15 минут. Боли или дискомфорта при этом пациент не испытывает.
При предоперационном лечении облучению подвергается не только сама опухоль, но и область не менее 4-5 см выше и ниже ее границ, а также клетчатка малого таза. Суммарные очаговые дозы (СОД) колеблются от 20 до 50 Гр. Существуют два основных режима:
- Ежедневное облучение в дозе 2 Гр до суммарной в 40-45 Гр в течение 4-5 недель.
- Облучение в на протяжение 5 дней по 5 Гр до СОД 25 Гр.
Оперативное лечение выполняют через 3-4 недели, что обусловлено развитием отсроченного лечебного воздействия. У пожилых пациентов возможен более пролонгированный интервал (4-6 недель).
Послеоперационная ЛТ проводится после полного заживления раны, в течение 2-3 недель. Применяется режим среднего фракционирования (разовая доза 2 Гр, 5 дней в неделю, СОД – 40-60 Гр). Облучается ложе удаленной опухоли и зона регионарного метастазирования.
В большинстве случаев лучевая терапия сочетается с химиотерапией.
Внутриполостная радиотерапия при раке прямой кишки выполняется реже, чаще в комбинации с дистанционной. Есть сообщения о применении облучения как единственного метода при ранних поверхностных формах карциномы.
При инвазии рака в окружающие ткани и органы радикальную операцию провести нельзя. В этом случае лучевое лечение иногда является единственным способом облегчить страдания больного. Паллиативное облучение способно уменьшить размеры опухоли, замедлить ее рост, ослабить тягостные симптомы, а в ряде случаев перевести новообразование в разряд операбельных.
Осложнения
К сожалению, ионизирующее облучение убивает не только раковые клетки, но и наносит вред здоровым. Поэтому довольно часто развиваются побочные эффекты. Спрогнозировать их у конкретного пациента сложно.
Возможные негативные последствия лучевой терапии при раке прямой кишки:
- тошнота, рвота;
- потеря аппетита;
- диарея;
- поражение кожи в зоне облучения;
- нарушение мочеиспускания;
- развитие лучевого цистита;
- сухость слизистой влагалища;
- бесплодие.
Большинство этих побочных эффектов легко поддаются коррекции и проходят со временем. Вторичный рак, индуцированный излучением, относится к отсроченным осложнениям и развивается примерно через 10 лет.
Для уменьшения нежелательных последствий радиотерапии рекомендовано частое дробное питание. Не рекомендуются острые, соленые, копченые блюда. Ограничивается потребление сахара, цельного молока. В диете должно быть достаточно белковых продуктов (мясо, рыба, яйца, творог, сыр). Пить нужно не менее 2 литров жидкости в сутки.
Тошноту и диарею лечат противорвотными препаратами (чаще всего блокаторами дофаминовых рецепторов).
С побочными реакциями приходится смириться, как с меньшим злом. Реабилитация и восстановление после облучения занимает несколько месяцев, иногда – до года.
Прогноз
ЛТ как часть комбинированного лечения значительно улучшает прогноз при раке прямой кишки, что доказано многоцентровыми исследованиями. При сравнении результатов лечения с облучением установлено безрецидивное течение у 58% больных (против 38% без применения радиотерапии). Общая пятилетняя выживаемость повышается до 60% (против 48%).
Лучевая терапия в настоящее время входит в стандарты лечения больных раком прямой кишки 2-й, 3-й и 4-й стадий.
Радиология – одна из наиболее быстро развивающихся отраслей медицины, в практику внедряются новейшие методы, которые позволяют лечить опухоли с максимальной точностью и с минимумом побочных эффектов.

В последние годы рак толстой и прямой кишки (колоректальный рак) встречаются гораздо чаще. Наиболее подвержены этой патологии лица старше 50 лет. Сегодня в мире каждый год выявляется до 600 тысяч новых случаев колоректального рака, а в России ежегодно регистрируют около 50 тысяч новых пациентов с этой опухолью. В настоящее время выявляемость колоректального рака в нашей стране достигает 70%, но и на последних стадиях колоректальный рак не всегда выявляется.
Лечение колоректального рака обычно включает в себя комплекс методов: хирургическое вмешательство, химиотерапию, а также лучевую терапия. В случаях, когда опухоль операбельна, ключевая роль принадлежит оперативным методам. При этом, в зависимости от стадии опухоли, степени ее злокачественности, наличия метастазов и других факторов операция может дополняться другими методами — химиотерапией и лучевой терапией. Если же опухоль неоперабельна, эти методы могут выступать в качестве самостоятельного метода лечения, а также применяться в качестве паллиативного лечения на последних стадиях опухоли.
Лучевая терапия — метод лечения опухолей, основанный на воздействии радиации на клетки рака. Под действием такого облучения они погибают. В настоящее время для лечения колоректального рака в клиниках Европы применяются как традиционные, так и инновационные методы лучевой терапии. Среди них:
- дистанционная лучевая терапия;
- стереотаксическая радиохирургия;
- лучевая терапия с модуляцией интенсивности;
- радиоэмболизация при метастазах.
Лучевая терапия колоректального рака чаще всего применяется при распространенных формах рака, либо когда опухоль имеет относительно большие размеры, а также при наличии метастазов либо при неоперабельных опухолях.
Когда применяется лучевая терапия?
Показания к применению лучевой терапии при колоректальном раке обычно следующие:
- перед оперативным вмешательством (в том числе в сочетании с химиотерапией) — т. н. неоадьювантная радиотерапия, цель которой — уменьшить размеры опухоли и облегчить проведение операции;
- после операции (т. н. адьювантная радиотерапия), обычно в случае местно-распространенных форм рака, когда опухоль переходит на соседние ткани и органы и у хирурга нет уверенности, что опухоль удалена полностью. Такой тип лучевой терапии способствует снижению риска рецидива рака;
- в качестве интраоперативной лучевой терапии — когда облучение проводится во время операции, обычно после этапа удаления опухоли;
- при неоперабельных опухолях, когда имеются метастазы в печени или костной ткани, с целью предупреждения их роста и распространения, а также уменьшения болей
Традиционный тип лучевой терапии при колоректальном раке — дистанционная. Она заключается в том, что опухоль (или метастаз) облучается специальным устройством. Такое лечение обычно проводится в виде курса в несколько недель, с ежедневными сеансами облучения. Обычно в неделю проводится по 5 сеансов облучения.
Брахитерапия — метод лучевой терапии, при которой радиоактивный препарат вводится непосредственно в полость толстой или прямой кишки, в место локализации опухоли. Она может проводиться в виде полостной брахитерапии, когда в просвет пораженной кишки вводится специальный баллон для проведения высокодозной радиотерапии. Такая методика позволяет некоторым пациентам, особенно пожилого возраста, избежать обширной операции и колостомии. Она может сочетаться с дистанционной лучевой терапией. В Московских клиниках брахитерапия при раке кишечника практически не применяется.
Интерстициальная брахитерапия заключается в том, что радиоактивный материал вводится непосредственно в ткань опухоли на несколько минут. Такая методика отличается применением низких доз радиации, что позволяет избежать негативного воздействия облучения на соседние органы и ткани и соответствующих осложнений.
Стереотаксическая радиотерапия (радиохирургия) — инновационный метод дистанционной лучевой терапии. Среди таких видов лучевой терапии можно отметить технологию кибер-нож. Суть такого метода лечения заключается в том, что специальный аппарат, управляемый сложной компьютерной программой проводит облучение опухоли (или метастаза) тонкими пучками радиации (в том числе протонным излучением) из-под разных углов. Тем самым достигается доставка максимальной дозы радиации в ткань опухоли, а окружающие здоровые ткани подвергаются облучению минимально.
Такая технология очень часто применяется на ранних стадиях колоректального рака и часто позволяет обойтись без хирургического вмешательства. Высокую эффективность показал кибер-нож при лечении метастазов колоректального рака в печени. Он позволяет таким пациентам обойтись без хирургического вмешательства.
Европейская онкологическая клиника — передовое лечебное учреждение в Москве, где используются современные и эффективные методы лечения злокачественных опухолей. Клиника оснащена инновационными методами лечения, которые сегодня применяются в том числе и зарубежных клиниках. Лучевую терапию пациентам клиники проводит ведущий радиолог - доктор Романов Денис Сергеевич. Он успешно занимается лучевой терапией рака простаты. Его конек — методы дистанционной лучевой терапии.
Лучевая терапия при онкологии воздействует на нормальные и на злокачественные ткани. У злокачественных типов отмечается сильная чувствительность к излучению. При помощи радиотерапии удаётся уничтожить множество опухолей. Однако отдельные виды образований вырабатывают устойчивость к радиационной терапии. Подверженность раковых тканей лучам основывается в зависимости от структуры нароста и месторасположения. Наибольшая эффективность лечения наблюдается при воздействии на молодые клетки.
Показания и противопоказания
Курс прохождения терапии рассчитывается персонально для каждого пациента и основывается на степени протекания болезни, общем самочувствии человека и состоянии организма. Продолжительность изменяется от семи дней и до трёх месяцев. В комплексе с прочими методиками лечения во время либо после окончания операции длительность находится в пределах двух-трёх недель. Если облучение выступает самостоятельной технологией излечения для удаления мелкоклеточного или плоскоклеточного рака, назначается несколько курсов, состоящих из 6-7 сеансов. Между отдельными этапами делают паузу, рассчитывающуюся в индивидуальном порядке.
Показания к лучевой терапии:
- Подготовительный этап перед операцией.
- После операции – как метод, закрепляющий эффект, и для предупреждения появления осложнения и рецидива.
- Профилактика при наличии симптомов метастазирования.
- Развившийся рецидив на 2-3 стадии протекания болезни.
- При наличии противопоказаний и запретов к осуществлению оперативных воздействий.
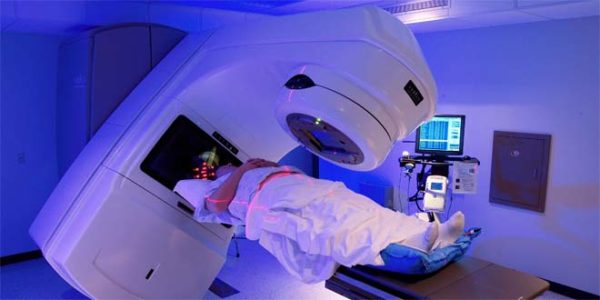
Выделяют такие противопоказания к радиотерапии:
- Новообразование расположено в соединительных тканях прямой кишки.
- Выявлена кахексия.
- Раннее прохождение процедуры в виде терапевтического способа избавления от болезней прочих органов.
- Наличие сопутствующих хронических патологий.
- Лихорадка.
- Нарушение функционирования лёгких с протекающим процессом нагноения.
- Анемия.
- Предрасположенность к диатезу и прочим аллергическим реакциям.
Подготовка к лучевой терапии
Перед лучевой терапией врач проводит ознакомительную беседу, вводя пациента в курс дела. Больной знакомится с технологией лечения. Предварительно назначается подготовка, состоящая из приёма в лечении медикаментов специального спектра воздействия, стимулирующих организм и активизирующих иммунную систему. Все силы организма и препаратов направляются на борьбу с онкологией. До начала проведения процедуры пациент получает необходимую информацию о лечении:
- Разновидность терапии – внутренняя или внешняя радиотерапия.
- Задача процедуры – лечебная или паллиативная.
- Достаточное число сеансов.
- Положительные и отрицательные стороны радиотерапии.
- Побочные реакции краткосрочного и долгосрочного характера.
- Возможные риски и опасности.
- Известные альтернативные методики.
До осуществления лечения больному необходимо соблюдать перечень рекомендаций:
- Ответственное соблюдение правил гигиены.
- Следование распорядку и режиму дня.
- Сбалансированное и полноценное питание.
- Употребление достаточного объёма жидкости.
- Соблюдение щадящего образа жизни.
- Полный отказ от употребления алкогольных напитков и табачной продукции.

При раке ободочной и сигмовидной кишки лучевая терапия не назначается. Перед прохождением процедуры пациенту полностью очищают кишечник. Рекомендуется заранее составить перечень интересующих вопросов касательно лечения и задать их врачу во время консультации. Если женщина находится в детородном возрасте, нельзя беременеть в период терапии. Существует огромная опасность для жизнедеятельности плода под воздействием облучения. При наличии кардиостимулятора, имплантатов в области сердца или кохлеарного имплантата необходимо сообщить об этом доктору. Указанные устройства затрагиваются радиотерапией.
Схема проведения лучевой терапии
Лучевая терапия при раке прямой кишки осуществляется в три режима:
- неоадъювантная, или предоперационная;
- изолированная – лечебная или паллиативная;
- адъювантная, или послеоперационная.
Для лечения рака толстой кишки в большинстве ситуаций прибегают к радиотерапии, проводимой до или после операции. Для пациентов отдельно и персонально рассчитывается достаточный курс. Врач устанавливает количество проводимых сеансов и максимально допустимую дозировку излучения.
Лечение совместно с оперативным вмешательством помогает получить наилучшие итоги касаемо 5-летней выживаемости пациентов. Высокая действенность лечения зависит от перечисленных факторов:
- В предоперационное время раковые ткани наиболее оксигенированные. В результате у опухоли повышается чувствительность к воздействию лучей.
- Клетка новообразований не только уничтожается, также понижается жизнеспособность и жизнедеятельность метастазов. Это сигнализирует об уменьшении распространения поражённых структур в ходе оперативных манипуляций.
- Зачастую неоадъювантная назначается для устранения раковых клеток в области живота в брюшной полости. При этом минимизируется степень травмирования чувствительных структур и органов малого таза, в частности у женщин.
- Достигается частичная регрессия образований, расположенных в дальних местах прямой кишки, благодаря чему хирург осуществляет сфинктеросохраняющую процедуру.

В предоперационный период действуют согласно следующим алгоритмам, применяя гамма-терапевтические приборы либо линейные ускорители:
- Стандартное фракционирование требует средней дозы в 2-2,5 Гр ежедневно при общем излучении поражённых участков и метастазных клеток в 40 Гр. Полноценная территория охватывает помимо самой опухоли близлежащие жировые ткани с регионарными лимфатическими узлами. Оперативное мероприятие проводится через 4-5 недель после завершения процедур.
- Крупного фракционирования – ежедневно на пациента приходится единоразово 5 Гр до суммарного достижения в 25 Гр на участок. При этом операция проходит уже через 2 суток после сеанса.
Ключевой задачей послеоперационной радиотерапии рака прямой кишки является предупреждение появления рецидива. Это относится к больным, имеющим неблагоприятные прогностические факторы – углубление опухолевых клеток в околопрямокишечную структуру или попадание метастазных элементов в лимфатические узлы. Процедура облучения осуществляется согласно конвенциальному или конформному методу в режиме статистики с повышенным объёмом полей спустя месяц после завершения операции. Параллельно терапия проходит в режиме мелкого фракционирования.
Единоразовое излучение достигает дозировки к разметке в 2-2,5 Гр 5 раз в неделю до получения в общем 40-60 Гр. При проявлении послеоперационных последствий радиотерапия откладывается на 10 дней, пока осложнения полностью не устранятся. Для проведения лучевой терапии применяют гамма-установки, линейные ускорители и брахитерапевтические приборы, воздействующие внутриполостно. Внутриполостное назначается в редких случаях совместно с дистанционным действием. Это помогает направить лучи напрямую в опухоль, повреждая поражённые ткани. Однако дозировка при этом уменьшена.
Реабилитация
Реабилитация больного и восстановление организма начинается ещё во время нахождения в стационаре. Отхождение от наркоза проходит под строгим наблюдением и контролем врачей. Врачебный контроль позволяет предупредить появление возможных последствий и купировать кровотечения. Устранить дискомфортные и болезненные ощущения в области живота, вызванные злокачественным видом опухолей, помогут анальгетики.

Для улучшения самочувствия пациента и облегчения состояния организма назначается эпидуральная либо спинальная анестезия. В отдельных ситуациях обезболивающие средства вводятся через капельницу. Для выхода излишней жидкости из оперированного участка больному временно устанавливается специальный дренаж. На вторые сутки после проведения хирургии больной может сидеть. А спустя 5 суток пациент передвигается по коротким расстояниям.
Для ускорения заживления послеоперационных швов и достижению наилучшего результата и выздоровления обязательно носить специальный бандаж. Он способствует снижению нагрузок на мускулатуру брюшного пресса и достигает равномерного давления на брюшные органы. На седьмой день по окончанию операции пациента выписывают. После выписки требуется соблюдать правильное питание и придерживаться строгой диеты.
При возникновении у доктора сомнений в действенности и результативности проведённой операции человек проходит курс химических веществ, блокирующих разделение раковых тканей. На усмотрение врача осуществляется несколько курсов терапии. Лучевая терапия позволяет снизить болевую симптоматику и усилить эффективность химиотерапии.
- Важно обеспечить пациенту полноценное питание. Рацион должен содержать достаточное число необходимых микроэлементов – углеводы, белки и жиры.
- Диета должна быть наполнена продуктами, богатыми полезными витаминами, минералами и микрокомпонентами. Следует добавить в меню и ежедневно употреблять свежие фрукты и овощи, предварительно помыв их.
- Из перечня меню полностью исключают острые, кислые, соленые, копченые, жареные, маринованные, консервированные, перченые блюда и продукты повышенной жирности. Касательно мясной продукции рекомендуется ограничить их употребление, отдавая предпочтение белому мясу, к примеру, курице.
- Нельзя пренебрегать завтраком. Утренний приём пищи следует наполнить полноценными блюдами. Во время еды важно тщательно пережевывать каждые отдельные кусочки.
- В день врачи советуют питаться не меньше пяти раз. При этом контролируется объём каждой порции. Намного полезнее есть небольшими долями, но по нескольку раз в сутки.

Возможные последствия и осложнения
Облучение провоцирует появление побочных реакций и неприятных симптомов. Последствие возникает постепенно. Выделяют такие осложнения после лучевой терапии:
- Утомляемость – в ходе лечения больной отмечает повышенную усталость. Симптом проявляется при радиотерапии, выступая следствием лечения. Важно отдыхать при возникновении необходимости. Рекомендуется ежедневно выполнять ряд лёгких упражнений.
- Диарея – симптоматика снимается и переносится при помощи специальных лекарственных медикаментов. Врачи советуют пить больше жидкости в таких ситуациях.
- Тошнота и рвота – при появлении тошноты отмечается снижение либо отсутствие аппетита, возникает желание пить больше воды. При существовании проблем с употреблением пищи рекомендуется обратиться к напиткам повышенной калорийности.
- Частое мочеиспускание – прямая кишка расположена вблизи мочевого пузыря. При лечении онкологии прямой кишки раздражается слизистая ткань органа. Возникает цистит, инфекционный процесс мочевого пузыря. Пациент ощущает позывы в туалет при опустошенном органе и жжение при мочеиспускании. Важно употреблять побольше жидкости. По завершению сеансов лечения воспалительные процессы мочевого пузыря проходят. При появлении сильных болезненных ощущений следует отправиться к врачу. Боль может сигнализировать о попадании инфекционных бактерий, что требует назначения курса антибиотиков.
- Воспаление или раздражение кожного покрова – радиотерапия при раке прямой кишки способна вызвать дискомфортные ощущения и раздражение эпидермиса в части ануса. Кожа в районе заднего прохода очень чувствительна. Для гигиены потребуется использовать простую воду, мыло без добавок и мягкое полотенце. Доктор прописывает крема и мази для защиты кожи и ускорения заживления. Запрещено пользоваться ароматизированными или лекарственными средствами без предварительной консультации с врачом. По окончанию терапии болезненные симптомы постепенно уменьшаются за несколько недель.
Химиолучевая терапия при раке вызывает долгосрочные побочные эффекты. Перед лечением в онкологии составляется чёткий план для снижения количества вероятных отрицательных последствий. Зачастую состояние организма пациента стабилизируется после окончания терапии. Однако краткосрочное последствие остается на продолжительное время. Даже при устранении временной симптоматики долгосрочные патологии кишечника и в мочевом пузыре не проходят.
Осложнения могут проявиться спустя месяцы после лечения. Среди долгосрочных последствий выделяют:
- диарею;
- частый стул;
- недержание;
- нарушение процесса усвоения питательных элементов в кишечнике, из-за чего снижается масса тела.
Влияние радиотерапии на мочевой пузырь провоцирует:
- недержание;
- нарушение эластичности материала мочевого пузыря, приводящее к частому мочеиспусканию;
- усиленную ломкость кровеносных сосудов, приводящую к выделению кровяных сгустков в моче.
Также под влиянием радиотерапии наблюдаются изменения в сексуальной сфере жизни, приводя к:
- ранней менопаузе;
- нарушению эрекции;
- потере фертильности;
- сухости и уменьшению влагалища, приводящему к болезненным ощущениям во время сексуальных контактов.
При появлении побочных реакций и осложнений следует незамедлительно проконсультироваться с лечащим врачом о жалобах на побочные проявления от облучения. Известна масса методов, помогающих уменьшить и контролировать процессы нарушения. Отдельные мероприятия способны вызвать симптомы, впоследствии вызывающие долгосрочное течение.
Читайте также:

