Лучевая терапия в лечении рака яичников
Исторически лучевая терапия использовалась как самостоятельный метод лечения рака яичника, совместно с хирургическим методом при рецидивах, и иногда в качестве предоперационного мероприятия. В отдельных случаях лучевая терапия назначалась после операции пациенткам, у которых не наблюдалось распространения опухоли за пределы тазовой области. Применялись две основные схемы лучевой терапии.
По первой схеме (для пациенток в I и II стадии заболевания) проводилось облучение области таза в переднезаднем направлении, или с использованием нескольких полей облучения, обычно в дозе 40-50 Гр на протяжении 4-4,5 недель. По второй схеме проводилось тотальное облучение брюшной полости. Технически эта схема более трудновыполнима, поскольку приходится облучать очень большой объем туловища.
При облучении, включающем поддиафрагменную область, объем облучаемого участка простирается от основания таза до купола диафрагмы. Обычно мощность дозы невелика (порядка 1 Гр в день), поскольку у пациенток не должны наблюдаться такие последствия, как тошнота и подавление миелопоэза. Особенно неблагоприятными оказываются последствия после проведения химиотерапии: часто у пациенток развивается нефрит и гепатит. При облучении в дозе 15-20 Гр экранируется область почек и печени.

Доза радиации, приходящаяся на неэкранированный участок, не должна превышать 25 Гр. При ежедневном облучении обычный курс радиотерапии продолжается в течение 5 недель. При этом доза, приходящаяся на область таза, может достигать 40-50 Гр.
Ретроспективные исследования, проведенные на пациентках с опухолью в I стадии, леченных только хирургическим методом и с последующей радиотерапией, имеют один недостаток: подборка групп не дает возможности корректно сравнить полученные результаты. Во многих подобных исследованиях состояние пациенток в группе, получившей после операции сеанс радиотерапии, было гораздо хуже, чем в группе оперированных без последующей лучевой терапии.
Это позволяет заключить, что пациентки первой группы характеризуются повышенной степенью риска, возможно, из-за разрыва кисты или в силу каких-то других причин. Пятилетняя выживаемость для группы пациенток с опухолью на I стадии развития варьировала от 50% до 65% и не зависела от назначения им после операции курса лучевой терапии.
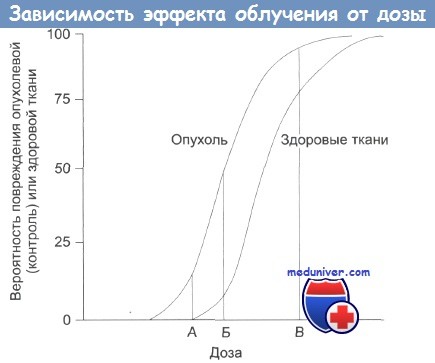
Зависимость терапевтического эффекта от дозы облучения.
А — нижняя безопасная доза;
Б — увеличение дозы: растет поражение здоровых тканей;
В — наивысшая вероятность успешного лечения, но и высокая вероятность поражения здоровых тканей, многочисленные побочные эффекты, некоторые из которых могут проявиться в отдаленном будущем
Начинают появляться результаты сравнения между группами оперированных пациенток и получавших курс лучевой терапии после операции, однако четких различий выявить пока не удалось.
Постоперативное облучение тазовой области у пациенток с опухолью на II стадии развития оказалось эффективным, хотя в таких случаях сейчас обычно используется химиотерапия. Почти во всех группах отмечалось увеличение 5-летней выживаемости, особенно если операция была проведена адекватным методом. Поскольку эти исследования проводились до того времени, как установление стадии развития опухоли превратилось в обязательный элемент первичного обследования, у многих пациенток фактически могла быть III стадия заболевания.
На более поздних стадиях (III—IV) эффективность назначения лучевой терапии после операции кажется сомнительной. Хотя имеются отдельные сообщения об увеличении 5-летней выживаемости пациенток с 5% до 10% после проведения операции и дополнительного облучения, они относятся ко времени, когда еще не были известны эффективные противоопухолевые препараты. Исследования, проведенные в Торонто в 1970-е годы, возобновили интерес к лучевой терапии рака яичников. Было продемонстрировано увеличение выживаемости пациенток с опухолью в стадии Па-Ш, получивших курс лучевой терапии брюшно-тазовой области.
Лечебный эффект проявлялся даже несмотря на то, что столь большая область была облучена в достаточно низкой дозе. Результаты этих исследований, несомненно, отражают адекватность выбранного хирургического метода, причем больший лечебный эффект отмечался у пациенток, у которых после операции не пальпировались уплотнения в области живота, независимо от дальнейшего назначения хи-мио- или радиотерапии. Не вызывает сомнений, что тактика сокращения размера опухоли при первичной операции и, смотря по показаниям, после курса химиотерапии, снижает значимость облучения таза или брюшной полости как терапевтической процедуры.
Более того, частота случаев развития непроходимости кишечника за счет рецидивов опухоли после облучения брюшной полости увеличивается.
Альтернативной формой радиотерапии является внутриб-рюшинное введение радиоактивного коллоидного золота (Au 198 ) или радиоактивного фосфора (Р 32 ). Первоначально метод применяли в лечении диссеминированного рака, однако сейчас для этой цели используется системная химиотерапия.
Рак яичников занимает 5-е место в структуре женской смертности от онкологических заболеваний в мире. Это коварное заболевание, которое характеризуется отсутствием надежных диагностических маркеров и методов эффективного скрининга. Вследствие этого, в развитых странах, где скрининг онкопатологии достаточно отлажен, рак яичников имеет более весомый вклад в общую структуру заболеваемости. Например, в США заболевание обусловливает до 1% всей смертности у женщин и развивается у каждой 70-й представительницы слабого пола. Наиболее часто рак яичника диагностируется в перименопаузальном и постменопаузальном периодах жизни женщины.
Рак яичников может носить как первичный характер, так и быть следствием метастазирования из очагов, расположенных практически в любой части тела. В большинстве случаев патология представляет собой опухоль, растущую из эпителиальной ткани — карциному; гораздо реже новообразование берет начало в клетках стромы или носит другой гистологический характер.
До 75% овариального рака диагностируют уже на поздних стадиях, когда благоприятный исход заболевания очень невысок. На сегодняшний день не более 4-5% женщин с карциномой яичника четвертой стадии переживают пятилетний рубеж.
Факторы риска
Достоверные причины рака яичников неизвестны, однако имеются наблюдения, позволяющие определить факторы риска по развитию заболевания. К таковым относятся:
- отсутствие физиологических родов;
- ранние менархе;
- онкозаболевания толстой кишки, молочных желез, эндометрия у близких родственников;
- поздняя менопауза.
Вместе с тем, установлено, что прием пероральных контрацептивов достоверно снижает риск развития патологии.
Генетическая предрасположенность играет не последнюю роль в развитии рака яичника. Уже сегодня доподлинно известно, что до 10% патологии обусловлено мутацией в гене BRCA, которая обусловливает не менее 50% случаев рака молочных желез. С наследственной овариальной карциномой в меньшей степени связан и ряд других генных аномалий.
Клиническая картина
Сложность ранней диагностики овариального рака во многом связана с его длительным бессимптомным течением. На этом этапе заболевание выявляется лишь случайно при обследовании по поводу той или иной патологии малого таза. Минимальная симптоматика, которая беспокоит часть женщин, обычно не берется ими в расчет и не служит причиной обращения к врачу. Даже при развернутом опухолевом процессе рак может давать знать о себе такими неспецифическими симптомами как чувство раннего насыщения, вздутие живота и дискомфорт в различных его отделах. В ряде случаев боли в животе связывают с хроническим аднекситом и оставляют без внимания, однако иногда, вследствие перекрута, осложненного опухолью яичника, возникает картина острого живота, что служит причиной операции, в которой рак является случайной находкой.
На поздних стадиях можно наблюдать типичные для любого злокачественного новообразования симптомы тяжелой интоксикации организма, повышение температуры тела, резкое похудание, отсутствие аппетита, однако, появление этих симптомов, как правило, связано с резким ухудшением общего прогноза заболевания.
Стадирование
Для определения тяжести и оценки прогноза используется общепринятые в мировой практике системы ТNМ и FIGO.
Новообразование в пределах одного яичника без повреждения капсулы и опухолевого роста на поверхности.
Новообразование в пределах одного яичника без повреждения капсулы и опухолевого роста на поверхности.
Новообразование в пределах одного или двух яичников, с любым из следующих факторов:
● раковые клетки в асцитической жидкости
● раковые разрастания на поверхности
Инвазия в матку и/или в маточные трубы без раковых клеток в асцитической жидкости
Инвазия в другие органы малого таза без раковых клеток в асцитической жидкости
Опухоль в пределах таза с раковыми клетками в асцитической жидкости
Неоплазия одного или обоих яичников с внутрибрюшинными метастазами вне границ малого таза или поражение регионарных узлов.
Внутрибрюшинные микрометастазы за пределами таза
Внутрибрюшинные метастазы за пределами таза до 2 см
Внутрибрюшинные метастазы за пределами таза свыше 2 см в и/или вовлечение регионарных лимфоузлов.
Диагностика
Длительное отсутствие презентабельной симптоматики требует ответственного подхода к скринингу женщин, особенно старших возрастных групп. К сожалению, информативных методов скрининга на сегодняшний день медицинская наука предоставить не может. Практическая значимость широко применяемого исследования крови на маркер СА125 вызывает ряд вопросов, поскольку на ранних стадиях повышение уровня антигена отмечается не более, чем у половины пациенток. На более поздних стадиях повышение концентрации СА125 встречается гораздо чаще, но не является специфичным, поскольку может быть признаком онкопатологии матки, молочных желез, поджелудочной железы кишечника, а также неопухолевых заболеваний, например, эндометриоза или хронического аднексита. Так или иначе, на сегодняшний день повышение уровня СА125 вкупе с пальпируемыми образованиями в области придатков матки являются наиболее весомыми причинами для проведения диагностических мероприятий с целью выявления или исключения рака яичников.
Ультразвуковое исследование получило широкое распространение как метод первичной визуализации опухоли. Дополненная цветовым доплеровским картированием, сонография показывает очень хорошую чувствительность, однако специфичность метода во многом зависит от опыта оператора. По результатам УЗИ специалист может определиться с необходимостью применения средств дополнительной визуализации:
- если характеристики опухоли согласно УЗИ полностью соответствуют доброкачественному течению, дальнейшей визуализации не требуется;
- если результат УЗИ “пограничный”, для его уточнения рекомендовано проведение МРТ;
- если по УЗИ определяются злокачественные признаки новообразования, рекомендованным методом дальнейшего исследования является компьютерная томография с контрастированием, которая позволяет оценить распространение опухолевого процесса и провести неинвазивное стадирование новообразования.
Помимо стандартных процедур КТ и МРТ, в клинической практике начинают применяться так называемые функциональные методы радиологической диагностики: ПЭТ/КТ, диффузионно-взвешенное МРТ (DWI), метод МРТ-перфузии. Эти процедуры показали очень высокую информативность при выявлении даже небольших новообразований, однако имеют ограниченную доступность.
Выполнение биопсии для гистологического исследования в плановом порядке обычно не показано, однако с учетом того, что сегодня все чаще для лечения рака яичников используется неоадъювантная (предоперационная) химиотерапия, пункционная биопсия под УЗ или КТ контролем является вполне оправданной, позволяя подтвердить диагноз и подобрать оптимальный режим лечения. Так или иначе, окончательное стадирование рака яичников выполняется по результатам операции.
Методы лечения рака яичника
Основным методом сколь-либо радикального лечения овариального рака остается хирургическая операция, которая дополняется курсами неоадъювантных и адъювантных (послеоперационных) процедур. Химиотерапия и дистанционная лучевая терапия как методы самостоятельного лечения не используются.
Оперативное лечение показано абсолютному большинству женщин с раком яичников и имеет своими целями:
- стадирование опухоли;
- ее радикальное удаление на ранних стадиях процесса;
- оптимальная циторедукция — удаление опухолевых клеток в максимально возможном объеме.
Объем операции может включать в себя удаление матки и ее придатков, а также проведение множественной биопсии брюшины и лимфатических узлов. Перед любым вмешательством на опухоль проводят смывы с брюшины для цитологического исследования. В некоторых случаях у женщин репродуктивного возраста возможно проведение органосохраняющих операций в объеме одностороннего удаления придатка, при условии точного хирургического стадирования низкоагрессивных типов опухоли. Рекомендации Российской ассоциации онкологов допускают подобные операции только на стадии IA.
Неоадъювантная химиотерапия (НХ) — это дооперационный прием препаратов, которые оказывают губительное влияние на клетки опухоли. НХ активно применяется при раке яичников, поскольку заболевание часто выявляется на поздних стадиях, когда трудно добиться оптимальной циторедукции во время хирургической операции. Кроме того, само по себе выполнение сложных комбинированных операций с учетом тяжелого состояния пациента зачастую невозможно. В этих ситуациях курсы химиотерапии дают шанс ограничить опухолевый процесс до операбельного, хотя и не в каждой ситуации.
Адъювантная химиотерапия — метод послеоперационного лечения пациентов с применением тех же препаратов. Назначается индивидуально. Пациенты с начальными стадиями рака яичников, как правило, не нуждаются в послеоперационном лечении, тогда как при распространенном опухолевом процессе курсы химиотерапии назначаются обязательно и оказывают положительное влияние на общий прогноз.
Таргетная терапия — метод лечения, который подразумевает прием препаратов, блокирующих рост раковых клеток путем вмешательства в механизм действия молекул, необходимых для роста опухоли. Метод пока не получил достаточного распространения в лечении рака яичников. Имеются исследования, показывающие, что совместное применение таргетной терапии с традиционной химиотерапией способствует некоторому увеличению выживаемости у части женщин, однако окончательные выводы о возможностях метода пока еще делать рано.
Томотерапия при раке яичников и маточной трубы
Традиционная лучевая терапия при овариальном раке применяется очень редко, поскольку при наличии выраженных побочных свойств, по эффективности она уступает химиотерапии. Обычно такое лечение показано при рецидиве опухоли и отсутствии эффекта от приема химиотерапевтических средств, а также в качестве паллиативной терапии. Однако при поражении маточных труб лучевая терапия применяется практически всегда.
Вместе с тем, если минимизировать негативное влияние ионизирующего излучения на организм, можно добиться результатов, которые ранее были просто недосягаемы. Именно такими возможностями обладает технология ТомоTherapy, которая позволяет точно позиционировать опухоль и подать в нее необходимую дозу радиации, практически не затрагивая здоровые ткани. В результате:
- повышается его эффективность;
- снижается риск непереносимости и побочных эффектов.
Несмотря на то, что этот метод лечения еще достаточно молодой, в медицинской литературе уже имеются сведения об его высокой эффективности, и ситуации, когда с помощью ТомоTherapy удалось добиться полного регресса опухоли.
Объем и длительность курса лечения определяется врачом после дополнительных диагностических методов исследования.
Стоимость лечения
| Наименование услуги | Цена, руб. | Ед. измерения |
|---|---|---|
| Консультация врача онколога радиотерапевта | 0 | шт. |
| Консультация врача детского онколога | 0 | шт. |
| Повторная консультация специалистов | 500 | шт. |
| Топометрия на специализированном компьютерном томографе первичная | 15 000 | процедура |
| Топометрия на специализированном компьютерном томографе повторная | 7 000 | процедура |
| Дозиметрическое планирование лучевой терапии (томотерапии) первичное | 20 000 | шт. |
| Дозиметрическое планирование лучевой терапии (томотерапии) повторное | 7 000 | шт. |
| Лучевая терапия (томотерапия), включая IMGRT (*) | 223 000 | курс |
| Лучевая терапия (томотерапия) стереотаксическая радиохирургия(*) | 250 000 | курс |
| Лекарственная сопроводительная терапия: внутривенные введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 1 000 | процедура |
| Лекарственная сопроводительная терапия: внутримышечное введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 200 | процедура |
| Топометрическая разметка | 750 | процедура |
Вид лучевой терапии и количество сеансов курса определяется врачебной комиссией индивидуально для каждого пациента исходя из локализации, нозологии опухоли и с учетом анамнеза.
Лучевая терапия при раке яичников
Лучевая терапия – (2-0Й по значимости метод в онкологии) свои позиции при лечении РАК ЯИЧНИКОВ сдала.
Практиковавшееся в 70-80-х годах прошлого века облучение полости таза и живота (Wholе Abdominopelvic Radiation – WAR”) после радикальных операций по поводу ранних раков или циторедуктивных операций при III стадии 90-х годов отставлено, из-за лучшего контроля абдоминальных реЦИД\1ВОВ с помощью химиотерапии. Например, Hreschhshyn et al показали, что рецидивы после адъювантного применения мелфалана (не самого активного препарата), в брюшной полости возникали у 3% женщин, а после WAR- в26%.
Большое исследование, проведенное Северо-Западной Онкологической Группой на больных la-Ib стадиях с G3, а также на больных II стадии показало, что послеоперационная адъювантная химиотерапия (цисплатин+ циклофосфан – 6 циклов – не лучшая по современным меркам схема) привела к безрецидивной пятилетней выживаемости в 74% случаев, а WAR (43,2 Gy на таз и 30 Gy на живот за 24 фракции) обеспечила безрецидивную выживаемость лишь в 50% (Sell, ] 990). Не доказан и консолидационный эффект WAR после успешной химиотерапии и применения этой методики у больных в IY стадии или с рецидивами болезни (Pinover, 2003).
Облучение сохраняет позиции в качестве терапии, облегчающей симптомы рецидивной опухоли.
Метод может также применяться для контроля метастазов, в головном мозге и некоторых других зонах, резистентных к химиотерапии. Симптоматический эффект отмечается у 70% больных (дозы варьируют от 20 до 44 Gy) Corn 1994.
Прекращено также внутрибрюшинное введение рЗ2 при РАК ЯИЧНИКОВ I и II стадии, а также после Secol1d Look лапаротомии из-за неконкурентности с химиотерапией и в связи с высоким процентом желудочно-кишечных осложнений. Pinover, 2003.
Более 95% больных РАК ЯИЧНИКОВ нуждаются в проведении лекарственной терапии.
Она выполняется всем радикально оперированным пациентам, за исключением менструирующих со стадией lа, G-l. Химиотерапия обязательна после циторедуктивных операций, она пока еще главный метод лечения больных, у которых можно выполнить лишь паллиативную операцию, применяется также при рецидивах болезни.
Различают адъювантную химиотерапию, индукционную терапию 1 -ой линии, консолидационную, поддерживающую, неоадъювантную, терапию 2-0Й и 3-ей линий при рецидивах или резистентных опухолях.
Список химиопрепаратов с выявленной противоопухолевой эффективностью в режиме монотерапии при РАК ЯИЧНИКОВ довольно значительный. Он дает возможность врачам широко маневрировать, главным образом, при 2-0Й и последующих линиях терапии, на заключительном этапе жизни заболевших. Рассмотрим эту информацию по группам.
1. Платиновые производные – цисплатин (ООР), карбоплатин (СВОСА), оксалиплатин (Оха) в режиме монотерапии эффективны в диапазоне 2030%. Карбоплатин из этой группы вошел в комбинацию 1 -ой линии при адъювантной и индукционной терапии. Оксалиплатин меньше изучен и, возможно, сохраняет шансы перейти в 1-ую линию. Цисплатин сдал свои позиции в адъювантной терапии и 1-ой линии индукционной терапии, но остается важным препаратом для лечения платиновочувствительных рецидивов (о чем позднее).
2. Прочие алкилирующие препараты мелфалан, циклофосфан, ифосфамид, хлорамбуцил, тиотэф, гексаметилмеламин (алтретамин) эффективны в диапазоне 15-40%. Мелфалан и хлорамбуцил имеют в настоящее время лишь историческое значение в терапии РАК ЯИЧНИКОВ, они использовались в 70-х и начале 80-х годов прошлого века. Циклофосфан при первой линии терапии РАК ЯИЧНИКОВ сдал свои позиции таксанам и антрациклинам, но достаточно высокая его активность в режиме монотерапии (40%) и дешевизна определяют его включение в режимы 1-0Й линии у больных с тяжелым материальным положением. Ифосфамид применяется при рецидивах РАК ЯИЧНИКОВ. Тиотэф назначается редко, пациентам с исчерпанными химиотерапевтическими возможностями. Пероральный препарат алтретамин, удобный для применения, используется во 2-0Й линии в режиме монотерапии или в комбинациях.
3. Антиметаболиты фторурацил, УФТ, гемцитабин обладают эффективностью в режиме монотерапии в пределах 13-20%. Из этой группы лишь Gem активно используется при 2-0Й линии терапии в комбинации с СВОСА, эффект от этой схемы регистрируется в 47,2%, в сравнительной группе от монотерапии карбоплатином – 30,9%, время до прогрессирования соответственно – 8,6 мес и 5,8 мес. Pfisterer, 2004. Перспективы имеет капецитабин, его активность выявлена в 29% при РАК ЯИЧНИКОВ резистентном и чувствительном к платиновым производным.
4. Противоопухолевые антибиотики доксорубицин, липосомальный доксорубицин, эпирубицин, близкий к ним митоксантрон, митомицин эффективны в режиме монотерапии в 23-33%. Доксорубицин в комбинации с платиновыми производными используется в 1-0Й и 2-0Й линиях терапии. Эпирубицин назначается пожилым больным во 2-0Й линии терапии. Митомицин С И митоксантрон могут включаться в режимы последующих линий терапии. Место липосомального доксорубицина в терапии РАК ЯИЧНИКОВ еще не определено, известно, что он обладает меньшей кардиотоксичностью.
5. Антитрубочковые препараты паклитаксел (Тах), доцетаксел (Txt), винорелбин(VгЬ)- важные компоненты лекарственной терапии. Их активность в режиме монотерапии от 20 до 35%. Паклитаксел включен в состав комбинаций в адъювантных и индукционных режимах. Доцетаксел альтернативный компонент в комбинациях скарбоплатином. Винорелбин используется при лечении платиноворезистентных опухолей.
6. Ингибиторы топоизомеразы топотекан, иринотекан, этопозид, эффективны в режиме монотерапии в диапазоне 16-26%. Эти препараты назначаются в комбинациях при ранних возвратах болезни после индукционной химиотерапии с платиновыми производными или у больных с IV стадией в качестве 2-0Й и 3-ей линий терапии. .
• _ Принято консенсусом специалистов, занимающихся проблемой лечения РАК ЯИЧНИКОВ, правило – больным с Ia и Ib стадиями с дифференцировкой G 1 (кроме тех, у кого светлоклеточный рак) не следует проводить после операции адъювантную химиотерапию. Рецидивы болезни в этих подгруппах возникают менее чем в 5% случаев (Ozols, 2005).
Во всех остальных случаях раннего рака lа и lЬ G-2 и G-3, а также при П стадии и светлоклеточном раке Ia и в прочих стадиях, независимо от грейда, выполняется адъювантная терапия, поскольку рецидивы при этих стадиях и грейдах могут возникнуть в 30-40%.
В 90-х годах прошлого века считалось, что адъювантная химиотерапия мелфаланом и некоторые другие режимы, имеющие сейчас лишь историческое значение, способны отсрочить развитие рецидивов болезни, но не в состоянии обеспечить достоверное увеличение медианы выживаемости.
Знаковыми и весьма важными являются сравнительно недавние исследования больших кооперированных групп.
GOG(Гинекологическая Онкологическая Группа) осуществила сравнение эффективности 3 и 6 циклов комбинации паклитаксел (175 мг/м 2 ) + карбоплатин (AUC 7,5) на 457 больных с ранним РАК ЯИЧНИКОВ. Хотя число местных рецидивов в группе получавшей 3 курса терапии было на 8% выше, чем в группе, где пациенты получали 6 циклов терапии, трехлетняя выживаемость в обеих группах составила 88%. Достоверно большая токсичность была зарегистрирована после 6 циклов (нейро-, миелотоксичность, анемия). GOG приняла решение считать стандартом адъювантной терапии 3 цикла Тах + CBDCA, Young, 2000.
Два больших исследования завершены в 2003 году группами ICON (Международное Сотрудничество по Овариальным Новообразованиям) и ACTION (Адъювантная Химиотерапия Овариальных Новообразований). Каждое из исследований проведено на более чем 400 больных. Все больные рандомизировались после радикальных операций по поводу la,B; а-2-3, Ic, Па на группу, получавшую 3 цикла терапии Тах + CBDCA или группу наблюдения. Результаты этих исследований были близкими и потому они суммированы в сообщении Trimbos в 2003 году. Безрецидивная выживаемость при наблюдении> 46 месяцев достигнута в группе с адъювантной терапией в 76%, в группе наблюдения в 65%. Разница в 11 % достоверная (Р=0,008). Общая выживаемость составила соответственно 82% и 74%, разница в 8% достоверна (р=О,ОО 1). Споры возникли лишь о значении оптимальной редукции «0,5 см размер оставшейся опухоли). Высказываются предположения, что для таких больных адъювантная химиотерапия не нужна.
- ·Теперь об индукционной терапии – обязательном компоненте комплексного лечения РАК ЯИЧНИКОВ IП и IV стадий после оптимальной и cубоптимальной циторедукции опухолевых проявлений.
Не было ясности, какому из платиновых производных отдать предпочтение в комбинации с паклитакселом. GOG и европейская группа AGO осуществили сравнение эффективности комбинаций Тах + CBDCA и Тах + DDP. От l-ой комбинации медиана общей выживаемости составила 54 месяца, от второй – 48,7. Относительный риск смерти в группе с CBDCA по сравнению с группой DDP составил 0,84. Кроме того, комбинация Тах +DDP была хуже переносимой. Гастроинтестинальная токсичность IV ст чаще регистрировалась после DDP, нейротоксичность фиксировалась с одинаковой частотой. Ozols, 2002; du Bois, 2003.
Смятения возникли после публикации небольшого исследования группы ICON, в котором сравнивалась эффективность карбоплатина и карбоплатина + таксол. Не было замечено разницы в общей выживаемости. Ozols, 2005. Другими исследованиями ОУ-I0 и GOG 138 эти факты не подтверждены.
В США общепринята установка – 1-0Й линией индукционной терапии
РАК ЯИЧНИКОВ является комбинация Тах (\75 мг/м 2 ) + CBDCA (AUC 7,5). В Европе дозу CBDCA уменьшают (AUC 5-6) Указанный( режим обеспечивает полную ремиссию у больных с оптимальной редукцией опухоли в 95% и с субоптимальной редукцией в 50%. При этом у большинства пациенток рецидив наступает через 38-48 месяцев. Это обстоятельство является причиной продолжающихся поисков альтернативных режимов.
Vasey (2004) обобщил материалы сравнения эффективности индукционной терапии Tax+CBDCA и Txt+CBDCA. При одинаковой выживаемости больных в обеих группах отмечена большая миелотоксичность у получавших Txt и большая нейротоксичность у получавших Тах.
Сравнивался эффект дуплетной комбинации Тах + CBDCA (ТС) и триплетной Tax+EPI+CBDCA (ТЕС). Добавление эпирубицина прибавило токсичности и не улучшило показатели выживаемости. (Kristensen, 2003).
Апробируются новые режимы: TCG (таксол+карбоплатин+гемцитабин); таксол + карбоплатин + липосомальный доксорубицин; карбоплатин + топотекан 4 курса, затем карбоплатин + паклитаксел 4 курса; карбоплатин + гемцитабин 4 курса, затем карбоплатин + паклитаксел 4 курса. Итоги этих исследований ожидаются к концу 2005 года.
В нашей стране продолжается применение в индукционных режимах комбинаций карбоплатин + циклофосфан, цисплатин + циклофосфан, цисплатин + доксорубицин + циклофосфан, карбоплатин + доксорубицин.
- ·У больных с полной ремиссией делались попытки улучшить отдаленную выживаемость с помощью консолидационных методов. Использовал ась высокодозная химиотерапия с трансплантацией стволовых клеток, облучение живота и таза, применение внутриперитонеальной терапии. Пока следует признать, что ни один из упомянутых методов консолидации не улучшил выживаемость больных после циторедукции и индукционной терапии.
В качестве поддерживающей терапии после достижения полной ремиссии применялись итальянскими исследователями паклитаксел 6-12 дополнительных циклов. Изучалось значение топотекана, а также вакцины против Ca-125. При всех этих исследованиях не удалось улучшить ни общую, ни безрецидивную выживаемость.
- ·GOG оценила замену внутривенной индукции комбинированным применением тех же препаратов внутривенно и внутрибрюшинно. Больные делились на 2 группы: l-ую, в которой индукция вызывалась в/в введением DDP (75 мг/м 2 ) и Тах (135 мг/м 2 ) 24-часовая инфузия, и 2-ую, в которой больные получали паклитаксел 135 г/м 2 в/в в 1 день,
60 мг/м 2 внутрибрюшинно В 8-0Й день, DDP 100 мг/м 2 внутрибрюшинно во 2-0Й день. Почти 20% больных с внутрибрюшинным введением препаратов не закончили запланированный режим из-за тяжелой гастро- и миелотоксичности. Хотя риск рецидива сократился до 0,73 в группе с внутри брюшинным введением, выживаемость в обеих группах не различалась. Ozols, 2005.
В совместном исследовании нескольких международных групп SWOGGOG-ECOG по применению для индукционной терапии Ctx 600 мг/м 2 внутривенно и DDP 100 мг/м 2 внутрибрюшинно удалось увеличить общую выживаемость в группе с в/б введением до 44 мес., в то время как в в/в контроле медиана общей выживаемости составила 41 месяц. Результаты этих исследований не были подтверждены. Ozols, 2005 .
- ·Несмотрак яичников не агрессивность хирургии и индукционной терапии, приводящих большинство больных к полной ремиссии, рецидив болезни неотвратим, разнятся лишь сроки его возникновения. Возможны несколько ситуаций:
а) Рефрактерные пациентки к платиновым индукционным комбинациям прогрессируют в течение 1-3 месяцев с момента начала химиотерапии.
б) Резистентные больные к платиновым препаратам прогрессируют в сроки от 3 до 6 месяцев.
в) Умеренночувствительные больные к платиновым комбинациям прогрессируют в сроки от 6 месяцев до года.
г) Высокочувствительные к платиновым комбинациям пациенты прогрессируют спустя год и позже, после индукции.
Больные с рефрактерными и резистентными к платиновым индукционным комбинациям в среднем живут 6-7 месяцев, одна треть выживает менее 4 месяцев, одна четвертая – более года. 40% удается провести 2 линию лекарственной терапии. Больные с рефрактерными опухолями отвечают на химиотерапию лишь в 7%. У пациентов с резистентными опухолями удается добиться объективного эффекта в 10-25%, полные эффекты достигаются крайне редко. Могут при меняться для лечения этих подгрупп больных следующие препараты: доцетаксел (эфф. 35%, ремиссия 5 мес.), алтретамин (эфф. 40%, ремиссия 8 мес.), этопозид внутрь (эфф. 26%), оксалиплатин (эфф. 6%), доксорубицин липосомальный (эфф. 25%, ремиссия 5,7 мес., медиана выживаемости 11 мес.), паклитаксел (в еженедельном режиме эфф. 20%, ремиссия 4,7 мес., медиана выживаемости – 12,4 мес.), винорелбин (эфф. 21%), топотекан (эфф. 14-16%, ремиссия – 8,9 мес., медиана выживаемости – 10 мес.), гемцитабин (эфф. 13%), ифосфамид (эфф. 12%), тамоксифен (эфф. 13%). Тюляндин с.А., 2004.
Обычно комбинации химиопрепаратов этим подгруппам пациентов не назначаются. Довлеет задача не ухудшить качество короткой, оставшейся жизни.
- ·Больные с умеренной и высокой чувствительностью к платиновым индукционным комбинациям отвечают на возобновление терапии в прак яичниковмой зависимости от продолжительности благополучия после окончания начальной терапии. Пациентки, у которых рецидив болезни возник через 2 года, отвечают на терапию карбоплатином или карбоплатином и паклитакселом в 80% случаев.
Нет полной ясности, что предпочтительней – монотерапия карбоплатином или комбинации платиновых производных с паклитакселом, с доцетакселом или гемцитабином. Parmar 2003 г. считает, что комбинация CBDCA + Gem улучшает выживаемость свободную от прогрессирования по сравнению с монотерапией. Возможно применение неплатиновых комбинаций, особенно если ремиссия после индукционной терапии продолжалась от 6 мес. до 1 года.
Следующие комбинации могут применяться при 2-0Й линии терапии у чувствительных к платиновым производным:
Топотекан 1,0 Mг/M 2 1-З дни + карбоплатин АUС-5 д.l
TAX 175 мг/м2 д.1 +DDP 50мг/м2 д.1 + Top 0.6мг/м2 1-5 дни
DDP 50 мг/м 2 д.1 + Top 0.75 мг/м 2 1-5 дни
DDP 50 мг/м 2 Д.1 + Gem 1 1г/M 2 1 и 8 дни
Оха 1ЗОмг/м 2 д.1 +ТХ!75 мг/м 2 д.1
Gem 700 Mг/M 2 1 и 8 дни + липосомальный доксорубицин 30 мг/м 2 д.l, каждые 4 недели.
Особняком выглядит группа больных с персистирующим РАК ЯИЧНИКОВ. ( относят пациентов, ответивших частичной ремиссией на индукционную терапию. у них остаются макроопухоли и повышенный уровень СА-1 таком случае пытаются продлить индукцию (до 12 циклов) или применить консолидационную терапию, о которой выше упоминалось или в крайнем случае перейти на неплатиновые комбинации.
Примыкают к этой категории пациенты запрогрессировавшие через тельные сроки после индукционной терапии. Причем, 1-ым и единственным симптомом у них является повышение Са-125. В этом случае, памятуя важной цели химиотерапии при рецидивах болезни – сохранение качества жизни, возможно отсроченное назначение противоопухолевых лекарств при подъеме уровня маркера до 80-100 Е/мл. Имеет право на существование другая точка зрения – начинать лекарственную терапию при повышении уровня более 30 Е/мл.
Читайте также:

