Лучевая терапия при раке легких презентация
Презентация была опубликована 6 лет назад пользователемЯн Петрунькин
Презентация на тему: " Кафедра онкологии, лучевой терапии и лучевой диагностики ОПУХОЛИ ЛЕГКИХ." — Транскрипт:
1 Кафедра онкологии, лучевой терапии и лучевой диагностики ОПУХОЛИ ЛЕГКИХ
2 В РФ составляет 25% всех случаев заболевания злокачественными опухолями. Ежегодно в России заболевают раком легкого (РЛ) свыше человек; в том числе свыше мужчин. Более 20000, или 34,2%, выявляются в IV стадии заболевания. Ежегодно в России от РЛ погибает свыше человек, что составляет более 20% от всех умерших от злокачественных новообразований. Рак легкого: Ведущими причинами возникновения является: курение; наличие загрязнения канцерогенами окружающей среды; хронические заболевания легких.
3 I. Центральный рак: а. эндобронхиальный рак; б. перибронхиальный узловой рак; в. разветвленный рак. II. Периферический рак: а. узловой; б. пневмониеподобный (бронхиолоальвеолярный) рак; в. рак верхушки легкого (опухоль Пенкоста). III. Атипичные формы: а. медиастинальная; б. костная; в. мозговая; г. печеночная. Анатомо-клиническая классификация рака легкого (А.И.Савицкий 1957):
4 Т1 - опухоль до 3 см без бронхоскопических признаков инвазии проксимальнее долевого бронха. Т2 - опухоль более 3 см или распространяется на главный бронх не менее 2 см от киля бифуркации трахеи, или прорастающая в висцеральную плевру, или сопровождающаяся частичным ателектазом. Т3 - опухоль любого размера, распространяющаяся на грудную стенку, диафрагму, перикард, медиастинальную плевру, но без вовлечения карины, или опухоль с ателектазом всего легкого. Т4 - опухоль любого размера, непосредственно распространяющаяся на средостение, сердце (миокард), магистральные сосуды, трахею, пищевод; или опухоль со злокачественным плевральным выпотом. N1 - метастатическое поражение бронхопульмональных или лимфатических узлов корня легкого. N2 - метастатическое поражение ипсилатеральных лимфатических узлов средостения и или бифуркационных. N3 - поражение контрлатеральных лимфатических узлов средостения и/ или корня легкого и /или надключичных лимфатических узлов. М0 - нет признаков отдаленных метастазов. М1- имеются отдаленные метастазы. Международная классификация по системе ТNM (1997):
5 Гистологическая классификация РЛ (ВОЗ 1981г). Плоскоклеточный рак (высоко, умеренно и низко- дифференцированный) Аденокарцинома (высоко, умеренно и низкодифференцированная) Мелкоклеточный рак Крупноклеточный рак Группировка рака легкого по стадиям. Стадия IА Т1 0М0 Стадия IВ Т2 0М0 Стадия IIА Т1 1М0 Стадия IIВ Т2 1М0, Т3 0М0 Стадия IIIА Т1-3 2М0, Т3 1М0 Стадия IIIВ Т4, любое, М0 Стадия IV Любое Т, любое, М1
7 Внеторакальные симптомы, среди которых можно выделить: симптомы вызванные отдаленным метастазированием; симптомы, связанные с взаимодействием организм - опухоль (слабость, утомляемость, снижение аппетита); симптомы, связанные с гормональным или метаболическим влиянием опухоли на организм (паранеопластические синдромы). Развиваются ПНПС у 10-20% больных. Причина развития в выработке опухолевыми клетками биологически активных веществ способные вызвать гормональные и аутоимунные реакции в различных органах и тканях. Наиболее распространенные ПНПС - дерматомиозит, небактериальный эндокардит, остеоартропатия, герпетиформный кератит, васкулит, перифиреческая нейропатия, миостенический синдром, гломерулопатии. Клиника рака Пенкоста. 1. Боли и атрофия мышц в области плечевого пояса. 2. Синдром Горнера (птоз, миоз, эндофтальм, нарушение слезоотделения). 3. Пальпируемое уплотнение в надключичной области. 4. Рентгенологически определяемое разрушение первого ребра.
8 Рентгенологическое обследование (рентгенография, томография, бронхография). Бронхологическая диагностика. К прямым бронхоскопическим признакам РЛ относятся: опухоли, инфильтраты, разрастание бесформенной ткани, сужение просвета бронха с регидным и стертым рельефом хрящей. Косвенными анатомическими признаками являются: седлообразная утолщенная карина, уплотнение стенки бронха при инструментальной пальпации, рыхлая, легко кровоточащая слизистая оболочка, стертый рисунок хрящей. Косвенные функциональные признаки - неподвижность стенок трахеи или бронхов, локальное выпячивание мембранозной части при ограниченной респираторной подвижности, неподвижность одной из половин гортани. Важным элементом ФБС является применение трансбронхиальной пункционной биопсии медиастинальных лимфатических узлов. Чувствительность метода 50%, специфичность 96%. Цитологическое исследование мокроты, плеврального выпота. Диагностика рака легкого
9 Трансторакальная пункция выполняемая под контролем КТ или рентгеноскопии, является методом выбора для диагностики периферического РЛ. Диагностическая эффективность 80-95%. Медиастиноскопия применяется с целью ревизии лимфатических узлов средостения. Возможные осложнения - кровотечение, повреждение пищевода, пневмоторакс, медиастинит. Противопоказания - синдром сдавления верхней полой вены. Диагностическая парастернальная медиастинотомия применяется с целью исследования лимфатических узлов средостения и взятия их для биопсии. Торакоскопия применяется с целью диагностики метастатического поражения плевры и при периферических опухолях легкого.
11 Лечение рака легкого Выбор метода лечения зависит от стадии заболевания, гистологической структуры опухоли, общего состояния больного, функциональных показателей основных систем организма. Хирургическое лечение является наиболее эффективным. Основными операциями, выполняемыми по поводу РЛ, являются пневмонэктомия, лобэктомия и билобэктомия. Основными условиями выполнения радикальной операции при раке легкого являются: а) удаление легкого или доли вместе с жировой клетчаткой и лимфатичес-кими узлами в пределах зоны регионарного метастазирования без оставления элементов опухоли; б) линия пересечения бронха должна проходить не ближе 1,5 - 2 см от видимого края опухоли; в) при микроскопическом исследовании удаленного препарата опухолевые клетки не должны определяться в краях пересеченного бронха, сосудов, дополнительно резецированных органов и тканей.
12 Угрожающие жизни больного осложнения рака легкого (легочное кровотечение, абсцедирующая пневмония) являются поводом для выполнения паллиативных хирургических вмешательств. Лучевая терапия может носить радикальный и паллиативный характер. Радикальная лучевая терапия проводится пациентам, которым хирургическое лечение невозможно в связи с наличием сопутствующих соматических заболеваний, возраста, общего состояния. Роль паллиативной лучевой терапии сводится к облегчению клинических проявлений опухолевого роста. Внедрение в клиническую практику препаратов платины (цисплатин, карбоплатин), этопозида, таксанов позволило заговорить о лекарственном лечении РЛ.
Как часто встречается рак легких? Рак легких является одной из главных причин смертности на земле. По статистике каждый 14-й человек сталкивался или столкнется с этим заболеванием в своей жизни. Раком легких чаще всего страдают пожилые люди. Примерно 70% всех случаев обнаружения рака наблюдается у людей старше 65 лет. Люди моложе 45 лет редко страдают данным заболеванием, их доля в общей массе больных раком составляет всего 3%.
Какие бывают типы рака легких? Рак легких делится на два основных типа: мелкоклеточный рак легких (МРЛ) и крупноклеточный рак легких (НМРЛ), который в свою очередь делится на:
- Аденокарцинома является самым распространенным типом рака, на ее долю приходится порядка 50% случаев. Этот тип наиболее часто встречается у некурящих людей. Большинство аденокарцином возникают во внешней или периферийной области легких. - Плоскоклеточный рак. На долю этого рака приходится порядка 20% всех случаев рака легких. Этот тип рака чаще всего развивается в центральной части груди или бронхах. -Недифференцированный рак , наиболее редко встречающийся тип рака.
Какие признаки и симптомы рака легких? Симптомы рака легких зависят от местоположения рака и от размера поражения легких. Кроме того иногда рак легких развивается бессимптомно. На снимке рак легких выглядит как монетка, застрявшая в легких. По мере разрастания раковых тканей у больных появляется проблемы с дыханием, боль в груди и кашель с примесями крови. Если раковые клетки поразили нервы, то это может вызывать боль в плече, отдающуюся в руку. При поражении голосовых связок возникает хрипота. Поражение пищевода может привести к затрудненному глотанию. Распространение метастаз в кости вызывает мучительную боль в них. Попадание метастаз в мозг обычно взывает снижение зрения, головные боли, потерю чувствительности в отдельных частях тела. Еще одним признаком рака является производство опухолевыми клетками гормоноподобных веществ, которые увеличивают уровень кальция в организме. Кроме перечисленных выше симптомов при раке легких, также как и при других видах рака больной теряет вес, чувствует слабость и постоянную усталость. Также довольно часто наблюдаются депрессии и резкая смена настроения.
Как рак легких диагностируется? Рентгенография грудной клетки. Это первое, что делается при наличии подозрений на рак легких. В данном случае делают снимок не только спереди, но и с боку. Рентгеновские снимки могут помочь выяснить проблемные места в легких, но они не могут точно показать рак это или что-то другое. Рентгенография грудной клетки является довольно безопасной процедурой, так как пациент подвергается небольшой доле облучения.
Компьютерная томография При помощи компьютерного томографа делают снимки не только грудной клетки, но и живота и мозга. Все это делается с целью определить - нет ли метастаз в других органах. Компьютерный томограф более чувствителен к узелкам в легких. Иногда, для более точного обнаружения проблемных мест, в кровь больного вводят контрастные вещества. Само компьютерное сканирования обычно проходит без всяких побочных эффектов, но ввод контрастных веществ иногда вызывает зуд, сыпь и крапивницу. Также как и рентгенография грудной клетка компьютерная томография только находит проблемы места, но не позволяет точно сказать рак это или что-то другое. Для подтверждения ракового диагноза требуются дополнительные исследования.
Магнитно-резонансная томография. Данный вид исследования применяется, когда необходимы более точные данные о расположении раковой опухоли. При помощи данного метода удается получить снимки очень высокого качества, что позволяет определить малейшие изменения в тканях. Магнитно-резонансная томография использует магнетизм и радиоволны, поэтому не имеет побочных эффектов. Магнитно-резонансная томография не применяется, если человек имеет кардиостимулятор, металлические имплантаты, искусственные клапаны сердца и другие вживленные структуры, так как есть риск их смещения под действием магнетизма.
Цитологическое исследование мокроты Диагноз рака легких всегда должен быть подтвержден цитологическим исследованием. Мокрота исследуется под микроскопом. Данный способ самый безопасный, простой и недорогой, однако точность данного метода ограничена, так как раковые клетки не всегда присутствуют в мокроте. Кроме того, некоторые клетки иногда могут повергаться изменениям в ответ на воспаления или травмы, что делает их похожими на раковые клетки. Препарат мокроты
Бронхоскопия Суть метода заключается в воде в дыхательные пути тонкого волоконно-оптического зонда. Зонд вводят через нос или рот. Метод позволяет брать ткани для исследования на присутствие раковых клеток. Бронхоскопия дает хорошие результаты при нахождении опухоли в центральных областях легких. Процедура очень болезненна и проводится под анестезией. Бронхоскопия считается относительно безопасным методом исследования. После бронхоскопии обычно наблюдается кашель с кровью в течении 1-2-х дней. Более серьезные осложнения, такие как сильное кровотечение, сердечная аритмия и снижение уровня кислорода встречаются редко. После процедуры также возможны побочные эффекты вызванные применением анестезии.
Биопсия Данный метод используют, когда нельзя добраться до пораженного участка легких при помощи бронхоскопии. Процедура выполняется под контролем компьютерного томографа или ультразвука. Процедура дает хорошие результаты, когда пораженный участок находится на верхних слоях легких. Суть метода заключается в воде иглы через грудную клетку и высасывании тканей печени, которые в дальнейшем исследуются под микроскопом. Биопсия проводится под местной анестезией. Биопсия позволяет довольно точно определить рак легких, но только в том случае, когда удалось точно взять клетки из пораженного участка.
Плевроцентоз (пункционная биопсия) Суть метода состоит во взятии для анализа жидкости из плевральной полости. Иногда раковые клетки накапливаются там. Данный метод также проводится при помощи иглы и при местной анестезии. Хирургическое изъятие тканей Если не один из вышеупомянутых способов не может быть применен, то в этом случае прибегают к хирургической операции. Хирургическое вмешательство бывает двух типов: медиастиноскопия и торакоскопия. Для медиастиноскопии используют зеркало со встроенным светодиодом. С помощью этого метода берется биопсия лимфатических узлов и осуществляется осмотр органов и тканей. При торакоскопии происходит вскрытие грудной клетки и взятие тканей для исследования.
Анализы крови. Обычные анализы крови не могут в одиночку позволить диагностировать рак, но они позволяют выявить биохимические или метаболические нарушения в организме, которые сопровождают рак. Например, повышенный уровень кальция, ферментов щелочной фосфатазы.
Какие бывают стадии рака легких? Стадии рака: 1 стадия. Раком поражен один сегмент легкого. Размер пораженной области не более 3 см. 2 стадия. Распространение рака ограничивается грудной клеткой. Размер пораженной области не более 6 см. 3 стадия. Размер пораженной области более 6 см. Распространение рака ограничивается грудной клеткой. Наблюдается обширное поражение лимфатических узлов. 4 стадия. Метастазы распространились в другие органы. Мелкоклеточный рак также иногда делится только на две стадии. Локализованный опухолевый процесс. Распространение рака ограничивается грудной клеткой. Распространенная форма опухолевого процесса. Метастазы распространились в другие органы.
Как рак легких лечится? Лечение рака легких может включать в себя хирургическое удаление рака, химиотерапию и облучение. Как правило, все эти три вида лечения комбинируются. Решение о том, какое лечение использовать, принимается в зависимости от расположения и величины рака, а также от общего состояния больного. Также как и при лечении других видов рака, лечение направлено или на полное удаление раковых областей или в тех случаях, когда это невозможно на облегчение болей и страданий.
Хирургическая операция. Хирургическое вмешательство главным образом применяется только во время первой или второй стадии рака. Хирургическое вмешательство допустимо примерно в 10-35% случаях. К сожалению, хирургическое вмешательство не всегда дает положительный результат, очень часто раковые клетки уже попали в другие органы. После хирургической операции примерно 25-45% людей живут больше 5 лет. Хирургическая операция невозможна, если пораженные ткани находятся рядом с трахеей или больной имеет серьезные сердечные заболевания. Хирургическая операция очень редко назначается при мелкоклеточном раке, потому что в крайне редко такой рак локализуется только в легких. Вид хирургической операции зависит от размера и расположения опухоли. Так может быть удалена часть доли легкого, одна доля легкого или целое легкое. Вместе с удалением тканей легких удаляют пораженные лимфатические узлы. После хирургической операции на легком больные нуждаются в уходе в течение нескольких недель или месяцев. Люди, перенесшие операцию, обычно испытывают затруднение дыхания, отдышку, боль и слабость. Кроме того после операции возможны осложнения из-за кровотечения.
Лучевая терапия Суть данного метода состоит использования излучения для уничтожения раковых клеток. Лучевая терапия применяется, когда человек отказывается от операции, если опухоль распространилась на лимфатические узлы или проведение операции невозможно. Лучевая терапия обычно только сжимает опухоль или ограничивает его рост, но в 10-15% случаев к длительной ремиссии. Людям, которые имеют другие заболевания легких, кроме рака, обычно лучевая терапия не назначается, поскольку излучение может снизить функции легких. Лучевая терапия не имеет рисков как при серьезной операции, но может иметь неприятные побочные эффекты, включая усталость, недостаток энергии, уменьшение количества белых кровяных клеток (человек более восприимчив к инфекции) и низкий уровень тромбоцитов в крови (нарушается свертывание крови). Кроме того могут быть проблемы со стороны пищеварительных органов, подвергшихся радиации.
Химиотерапия.Данный метод также как и лучевая терапия применим при любом типе рака. Химиотерапия относится к лечению, которое останавливает рост раковых клеток, убивает их и не позволяет им делиться. Химиотерапия является основным методом лечение при мелкоклеточном раке легких, так как обхватывает все органы. Без химиотерапии только половина людей с мелкоклеточным раком живет больше 4-х месяцев. Химиотерапия обычно осуществляется в амбулаторных условиях. Химиотерапия проводится циклами по несколько недель или месяцев, с перерывами между циклами. К сожалению, препараты, используемые при химиотерапии, как правило, нарушают процесс деления клеток в организме, что приводит к неприятным побочным эффектам (повышенной восприимчивости к инфекциям, кровотечения и т.д.). Другие побочные эффекты включают усталость, потерю веса, выпадение волос, тошноту, рвоту, диарею и язвы в полости рта. Побочные эффекты обычно исчезают после окончания лечения.
Что является причинами рака легких? Сигареты. Главной причиной рака легких является курение. Курящие люди имеют в 25 раз больше шансов заболеть раком легких, чем некурящие. Особенно высока вероятность появления рака легких у людей, которые курят по 1 и более пачек сигарет в день на протяжении более 30 лет. Табачный дым содержит более 4-х тысяч химических компонентов, многие из которых являются канцерогенами. Курение сигар также является причиной рака легких. У людей бросивших курить риск заболевания раком уменьшается, так как со временем поврежденные из-за курения клетки замещаются здоровыми клетками. Однако, восстановление клеток легких довольно долгий процесс. Обычно полное их восстановление у бывших курильщиков происходит за 15 лет.
Пассивное курение. Как показывают исследования люди, которые сами не курят, но проживают или работают с курящими людьми имеют на 24% больше шансов заработать рак легких.
Загрязнение воздуха. Загрязнение воздуха выхлопными газами, промышленными предприятиями, повышают риск возникновения рак легких. Примерно 1% от всех случаев рака возникает по этой причине. Эксперты считают, что длительное воздействие загрязненного воздуха несет в себе риск аналогичный пассивному курению.
Также к причинам относятся: Волокна асбеста. Волокна асбеста не выводятся из легочной ткани на протяжении всей жизни. В прошлом асбест широко использовался, как изоляционный материал. Сегодня его использование ограничено и запрещено во многих странах. Особенно велик риск развития рака легких из-за асбестовых волокон у курящих людей, более половины таких людей заболевают раком легких. Газ радон. Радон – химически инертный газ, который является натуральным продуктом распада урана. Примерно 12% всех случаев смерти от рака легких связано с этим газом. Газ радон легко проходит сквозь почву и попадает в жилые дома сквозь щели в фундаменте, трубы, стоки и другие отверстия. По оценке некоторых экспертов примерно в каждом 15 жилом доме уровень радона превышает предельно допустимые нормы. Радон невидимый газ, но может быть обнаружен при помощи простых приборов. Наследственная предрасположенность. Наследственная предрасположенность также является одной из причин рака легких. Люди, чьи родители или родственники родителей умерли от рака легких, имеют большой шанс заполучить это заболевания. Болезни легких. Любые болезни легких (пневмония, туберкулез легких и т.д.) увеличивают вероятность возникновения рака легких. Чем тяжелее была болезнь, тем выше риск развития рак легких.
На сегодняшний день очень сильно возросло количество злокачественных опухолей, смертность от которых в нашей стране слишком высока. Одним из эффективных методов лечения злокачественных опухолей является лучевая терапия.
Радиотерапия или лучевая терапия – это метод, связанный с использованием для лечебных целей излучений естественных и искусственных радиоактивных веществ. Основной задачей является обеспечение максимального радиационного воздействия на опухолевые клетки при минимальном повреждении здоровых тканей.
Ионизирующее излучение взаимодействует с молекулами воды, формируя пероксид и свободные радикалы, которые и воздействуют на ДНК.
Скачать:
| Вложение | Размер |
|---|---|
| radioterapiya_ili_luchevaya_terapiya_-_eto_ispolzovanie_s.pptx | 1.76 МБ |
Подписи к слайдам:
Лучевая терапия опухолей
Радиотерапия или лучевая терапия – это метод, связанный с использованием для лечебных целей излучений естественных и искусственных радиоактивных веществ.
Основной задачей является обеспечение максимального радиационного воздействия на опухолевые клетки при минимальном повреждении здоровых тканей.
Лучевая терапия злокачественных опухолей может быть: 1. радикальной; 2. паллиативной; 3. симптоматической.
Также лучевая терапия бывает: 1. Предоперационная. 2. Постоперационная . 3. Интраоперационная .
Фракционирование - это разделение тотальной дозы облучения на несколько меньших долей, с целью снижения токсичности для здоровых тканей. Стандартное фракционирование подразумевает 5 облучений в неделю один раз в день по 200 сГр . Существует два метода фракционирования: 1. Гиперфракционирование . 2. Ускоренное фракционирование.
Аппараты для дистанционной лучевой терапии: Рентгентерапевтические аппараты предназначены для лечения ряда заболеваний тормозным рентгеновским излучением. Они разделяются на: - дальнедистанционные ; - близкодистанционные .
Гамма-терапевтические аппараты для проведения гамма-терапии , с использованием в качестве радионуклидного источника 60 Со, а также 136 С s .
Ускорители частиц – это физическая установка, в которой с помощью электрических и магнитных полей получают направленные пучки электронов, протонов, ионов и других заряженных частиц с энергией, значительно превышающей тепловую, что приводит к повышению скорости частиц.
Виды ускорителей: 1 . линейные ускорители- частицы ускоряются с помощью высокочастотного электромагнитного поля и движутся прямолинейно.
2. Циклические ускорители – ускоряют электроны на постоянной орбите с помощью возрастающего магнитного поля, и движение частиц происходит по круговым орбитам.
3. Микротроны - ускорение происходит на спиральной орбите.
Аппараты для контактной лучевой терапии.
Осложнения лучевой терапии опухолей: I. Общие осложнения: 1.рвота и тошнота; 2. потеря аппетита; 3. постоянная слабость; 4. воспаление ротовой полости; 5. снижение массы тела; 6. выпадение волос; 7. ранняя менопауза; 8. снижение иммунитета к инфекционным заболеваниям; 9. Тахикардия и одышка; 10. В крови лейко -, тромбоцитопения, анемия.
II. Местные осложнения: 1 . Лучевой дерматит (гипертрофический или атрофический); 2. Лучевая некротическая язва; 3. Лучевой индуративный отек; 4. Реактивный эпидермит .
АПАНАСЕВИЧ В.И. ТГМУ

Рак легкого – злокачественное новообразование из эпителиальных клеток легочной ткани.
РЛ является наиболее распространенной формой опухоли у мужчин.
Ежегодно в мире регистрируется 1,2 млн. смертей от этого заболевания.
В США 5-летняя выживаемость больных составляет 14%, в Европе – 8%.
10 лет проживают только 7% пациентов

Предрасполагающие факторы
Курение является наиболее важным фактором химически индуцированного РЛ. Курение является причиной 70-95% случаев РЛ, а риск развития заболевания у курящих в 10 раз выше, чем у некурящих. Ведущее значение в развитии РЛ имеет стаж и интенсивность курения и характер табачных изделий. У членов семьи курильщика РЛ возникает в 1,5 – 2,0 раза чаще, чем в некурящих семьях.
Профессиональные вредности . Асбест, мышьяк, хром, радон, каменноугольные смолы могут быть причиной РЛ.
Загрязненность атмосферного воздуха .
Некоторые заболевания бронхов и легких .
хр. воспалительные процессы в бронхах и легких,
пневмокониоз и силикоз
Наследственная предрасположенность . Вероятность повышена среди членов семей, в которых РЛ наблюдался у 3 и более родственников.

Статистика РЛ
Приморский край 2018г.
Впервые выявлен РЛ у 1038 случая;
Всего – 835 больных
Выявлены активно - 164
Состояло на конец года – 2737
В течение 5 лет и более -1178
Морфологическое подтверждение РЛ у 361 (46%)
Имели стадию: I -142 ( морф. подтв. 6,5%)
II стадия – 184 (морф. подтв. 14,1%)
IIIстадия – 199 (морф. подтв. 30,3%)
IV стадия – 352 (морф. подтв.44,2% )

Методы скрининга РЛ:
Рентгенографии органов грудной клетки
Цитологического исследования мокроты

КТ скрининг РЛ
В 2000 году в шести центрах PLCO (Prostate, Lung, Colorectal, and Ovarian cancer screening trial) начато рандомизированное исследование LSS (Lung Screening Study) по изучению преимуществ низкодозной спиральной ком пьютерной томографии перед рентгенографией органов грудной клетки в скрининге рака легкого. В исследование включено 3318 курильщиков с длительным стажем курения. В течение одного года выявлено при помощи КТ 30 больных РЛ (1,9%) против 7 (0,45%) в группе с рентгенографией грудной
Профессиональный РЛ
Риск развития рака легкого повышен у рабочих, занятых в алюминиевой и литейной промышленности, в производственных процессах газификации и коксования угля.
Согласно классификации МАИР эти производства относятся к канцерогенным для человека. На этих производствах канцерогенными веществами являются ПАУ, в частности бенз(о)пирен.
Канцерогенность литейного производства не ограничивается воздействием ПАУ.
Литейщики могут быть подвержены дей-ствию паров хрома, никеля, формальдегида и кремниевой пыли, которые, также как и ПАУ, являются доказанными канцерогенами для человека.

Прфессиональный рак легкого
Риск рака легкого повышен у шахтеров и представителей других профессий,которые на рабочем месте вдыхают пыль кристаллического кремния.
Доказательство канцерогенности кремния получено в результате эпидемиологических исследований, в ходе
которых было выявлено повышение риска рака легкого с учетом других факторов, а именно курения, ПАУ, радона, асбеста и др.
Риск рака легкого и мезотелиомы повышен у работников, которые контактируют с асбестом при его добыче и обработке, в текстильной промышленности, на верфях, производстве цемента и т.д.
Анализ когортных исследований показал повышение риска рака легкого в 40 из 47 исследований.
Суммарный относительный риск рака легкого, связанный с экспозицией к асбесту, составил 1,7.
ПАТОЛОГОАНАТОМИЧЕСКАЯ
Рак легкого чаще наблюдается в правом легком (52%)
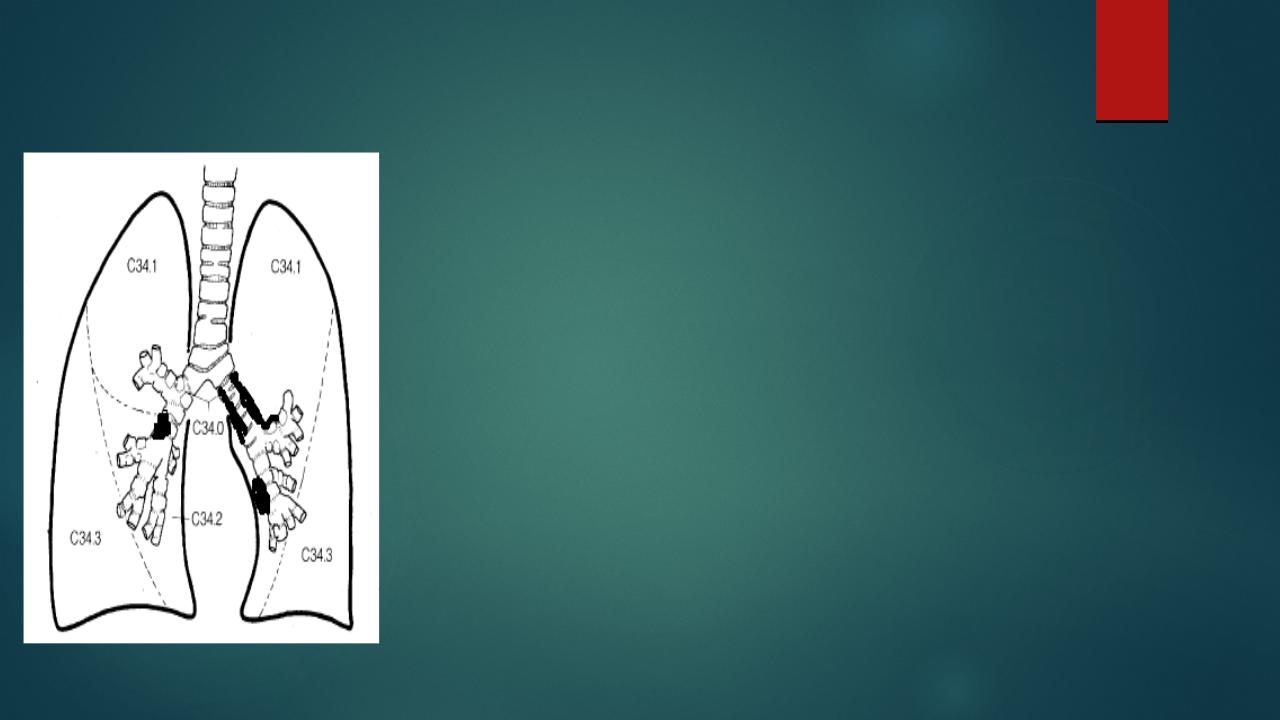
Клинико-анатомическая классификация РЛ (А.И.Савицкий 1957 г.):
Презентацию на тему "Лучевая диагностика новообразований лёгких" можно скачать абсолютно бесплатно на нашем сайте. Предмет проекта: Медицина. Красочные слайды и иллюстрации помогут вам заинтересовать своих одноклассников или аудиторию. Для просмотра содержимого воспользуйтесь плеером, или если вы хотите скачать доклад - нажмите на соответствующий текст под плеером. Презентация содержит 34 слайд(ов).
Слайды презентации

Санкт-Петербургский государственный медицинский университет имени академика И.П.Павлова Кафедра рентгенологии и радиационной медицины
Лучевая диагностика новообразований легких

Рак легкого занимает 1ое место в структуре онкологической заболеваемости у мужчин. Мужчины заболевают в 7-10 раз чаще. Основным фактором риска является курение.

Центральный рак легкого Эндобронхиальный (with lobar atelectasis) Перибронхиальный узловой Перибронхиальный разветвленный Периферический рак легкого Узловой Бронхиолоальвеолярный (пневмониеподобный) Субкостальный рак верхушки легкого (H.K.Pancoast-J.M.Tobias) Субкостальный (субплевральный) других локализаций
Клинико-анатомическая классификация первичного рака легкого

Гистологическая классификация рака легкого (ВОЗ 1981)
Мелкоклеточный Немелкоклеточные: Крупноклеточный Плоскоклеточный Железисто-плоскоклеточный Рак бронхиальных желез Аденокарцинома Карциноиды

Центральный рак легкого
Кашель Кровохарканье Повышение температуры тела и одышка (гиповентиляция или ателектаз) Лихорадка и продуктивный кашель (параканкрозный пневмонит)
Боль в груди Кашель Одышка Клиника абсцесса легкого (при распаде опухоли)
Периферический рак легкого

Данные по отделению торакальной онкологии СПбГМУ ( 30 коек ) за год
Количество больных с первичными опухолями легкого: Центральный рак - 36 Периферический рак - 15 Бронхиолоальвеолярный рак - 4 Рак Панкоста - 2
Общее количество МСКТ - ангиографий выполненных в дифференциально - диагностическом плане - 117

Лучевая семиотика центрального рака легкого
новообразование в проекции крупного бронха расположение новообразования - эндобронхиальное, экзобронхиальное, перибронхиальное, смешанное различные фазы обструкции пораженного бронха (гипервентиляция, гиповентиляция, ателетаз) метастатическое поражение лимфатических узлов региональных групп воспалительный процесс в ателектазированной, либо гиповентилированной доле отдаленные метастазы (поражение костных структур, печени, надпочечников)

Задачи КТ-исследования при центральном раке
Локализация Форма (эндо-, экзо-, перибронхиальная) Размеры Распространенность Поражение лимфатических узлов Поражение легких (гиповентиляция сегмента или доли страдающего бронха, воспалительные изменения в гиповентилированной доле, метастатические отсевы в легких) Распространение на средостение Вторичные очаги отсева (в плевре, костях, надпочечниках, печени, головном мозге)

Больной С., 59 лет. КТ-картина рака верхнедолевого бронха слева с распространением на средостение, левый главный и нижнедолевой бронхи, признаками прорастания в легочную артерию и аорту.

Больной Д., 54 лет. Центральный рак правого нижнедолевого бронха с прорастанием в левое предсердие. Операция: пульмонэктомия с резекцией части левого предсердия

Больной И., 49 лет. Длительно наблюдался с рецидивирующей ТЭЛА, тромбофлебитом вен нижних конечностей. При МСКТ-ангиографии : центральный рак ВДБ спр. Операция: пульмонэктомия.

Осложнения центрального рака легкого
присоединение нагноительного процесса и распад в гиповентилированной доле распад в опухолевом узле прорастание патологических масс в ветви легочной артерии и аорту

Лучевая семиотика периферического рака легкого

Признаки злокачественности периферического новообразования легкого
Быстрый рост (удвоение в течение 3 месяцев) → ретроспективный анализ предыдущих рентгеновских данных (отсутствие быстрого роста не говорит о доброкачественности процесса) Отсутствие обызвествлений (наличие обызвествлений не опровергает диагноз периферического рака) Накопления контрастного вещества при проведении контрастного усиления (более чем на 20HU) Признаки распада в образовании Вовлечение в патологический процесс прилежащей плевры

Больной З., 58 лет. Диагноз: периферический плоскоклеточный рак S-9

Периферический (or subpleuralis as H.Pancoast’s) без плеврита и метастазов в л/узлы

множественные метастазы в бронхопульмональные и медиастинальнве лимфатические узлы


Дифференциально-диагностический ряд периферического рака легкого
гамартома туберкулома метастатическое поражение легких новообразования костных структур (первичные, метастатические)


Больная С., 43г. Гамартома S8 левого легкого

Туберкулома – исход инфильтративного туберкулеза легких, для него характерно: наличие уплотнения легочной ткани неправильной округлой формы включение обызвествлений различной степени выраженности обызвествления в лимфатических узлах региональных групп туберкулез в анамнезе фиброзные изменения в окружающей легочной ткани и наличие очагов вокруг (при реактивации процесса – мягкотканой плотности, при стабилизации процесса – индурированных)

Больная Д.,61г. Туберкулома S1 правого легкого в S1 верхней доли правого легкого участок уплотнения легочной ткани, неправильной округлой формы, с четкими, ровными контурами, окруженный зоной локального пневмофиброза и мелкими плотными очагами. При анализе изображения в мягкотканом электронном окне (б) в структуре новообразования выявляются грубые обызвествления.

Гематогенное метастатическое поражение легких новообразование в легочной ткани расположение на неизмененном легочном фоне часто множественное поражение возможно выявление первичного новообразования в легком поиск первичного внеторакального новообразования

Больная Д.,61г. Остеосаркома нижней челюсти с гематогенным метастазом в S1 левого легкого

Множественные метастазы при раке почки

or Alveolar cell carcinoma of lung)


Больной И., 57л.: Пневмониеподобный (бронхиолоальвеолярный) рак верхней доли правого легкого. В верхней доли правого легкого выявляется опухоль, на фоне которой прослеживаются контрастирующиеся сосуды и просвет верхнедолевого бронха. Имеются метастазы в нижней и средней долях справа.

Больной Е., 73 лет. Рак Панкоста ( появились жалобы на боли в верхней половине грудной клетки справа)
Клинически явная триада Горнера.


Признаки неоперабельности рака легкого
Верифицированный мелкоклеточный рак легкого Отдаленные гематогенные метастазы Карциноматозный плеврит Лимфогенные метастазы на противоположной стороне средостения Поражение нижнего гортанного нерва Сопутствующая патология
Читайте также:

