Лимфомы кожи диагностика и лечение виноградова
Т-клеточная лимфома кожи (ТКЛК) — это разнородная группа заболеваний, относящихся к неходжкинским лимфомам, основной чертой которых является инфильтрация кожи злокачественными моноклональными Т-лимфоцитами.
- Почему развивается Т-клеточная лимфома кожи
- Виды Т-клеточных лимфом кожи и их стадии
- Как проявляется лимфома кожи, симптомы
- Диагностика Т-клеточной лимфомы кожи
- Как проводится лечение лимфомы кожи
- Трансплантация костного мозга и стволовых клеток
- Процесс восстановления после лечения
- Прогноз
Почему развивается Т-клеточная лимфома кожи
Возникновение Т-клеточной лимфомы связано с мутацией зрелых Т-лимфоцитов, что приводит к их бесконтрольному размножению, миграции в кожу и ее инфильтрации. Что именно вызывает мутацию, неизвестно. Предполагается, что она может быть спровоцирована стимуляцией антигенами в результате сбоя работы иммунной системы.
Спровоцировать сбой иммунной системы могут следующие факторы:
- Вирусные инфекции: вирус Эпштейн-Барра, цитомегаловирус, вирус простого герпеса, ретровирусы, лимфотропный вирус человека и др.
- Некоторые химические вещества, которые используются в промышленности, сельском хозяйстве, строительстве и др.
- Ионизирующее излучение, в том числе лучевая терапия в анамнезе.
- Избыточное воздействие УФ-лучей на кожу.
Т-клеточная лимфома кожи может быть первичной и вторичной. Первичные формы начинаются с поражения кожи. При вторичных сначала поражается лимфоидный орган (например, лимфоузлы), в результате чего в нем происходит размножение и накопление лимфоцитов, потом они мигрируют в кожу и инфильтрируют ее.
Виды Т-клеточных лимфом кожи и их стадии
Выделяют следующие виды Т-клеточной лимфомы кожи:
- Грибовидный микоз.
- Синдром Сезари.
- CD30+ Т-клеточные лимфомы — лимфатоидный папулез (ЛП) и кожная анапластическая крупноклеточная лимфома (КАКЛ).
- Панникулитоподобная Т-клеточная лимфома подкожной клетчатки.
- Первичная кожная агрессивная эпидермотропная CD8+ Т-клеточная лимфома.
- Первичная кожная мелко/среднеклеточная CD4+ Т-клеточная лимфома.
Наиболее часто встречаемые первые 2 типа опухоли. При их стадировании заболевания учитываются следующие факторы:
- Степень поражения кожных покровов.
- Вовлеченность в процесс лимфатических узлов.
- Лимфоидное поражение внутренних органов.
- Поражение системы кроветворения.
Их стадирование происходит согласно следующей схеме:
- 1А стадия. Имеются кожные поражения в виде пятен, которые занимают менее 10% кожного покрова, лимфоузлы не увеличены, в крови обнаруживается незначительное количество атипичных клеток Сезари.
- 1В стадия. Помимо пятен на коже, образуются бляшки, но объем высыпаний не превышает 10% от кожного покрова. Остальные признаки такие же, как на 1А стадии.
- 2А стадия. К вышеперечисленным симптомам добавляется поражение лимфатических узлов.
- 2В стадия. На коже появляются узлы.
- 3 стадия. Кожные проявления генерализуются, образуют сливающуюся эритему и покрывают более 90% поверхности тела.
- При 4 стадии, в крови обнаруживается большое количество атипичных клеток Сезари (более 1000 на микролитр), плюс присоединяется лимфоидное поражение внутренних органов.
Пациентов с синдромом Сезари изначально относят к 4 стадии заболевания, поскольку у них имеется обширная эритродермия и большое количество атипичных лимфоцитов в крови.
Остальные нозологии Т-клеточных лимфом, не являющиеся грибовидным микозом и синдромом Сезари, стадируются на основании следующих признаков:
- Т1А — имеется единичный очаг поражения не превышающий 5 см.
- Т1В — единичный очаг поражения, превышающий 5 см.
- Т2 — имеются множественные высыпания кожи, не выходящие за пределы 1-2 зон
- Т2А — зона поражения не превышает 15 см.
- Т2В — зона поражения не превышает 30 см.
- Т2С — высыпания распространяются более чем на 30 см.
- Т3 — имеется поражение кожи, затрагивающее не рядом расположенные зоны, либо высыпания занимают более 3 зон.
Поражение лимфатических узлов:
- N0 — нет увеличения лимфоузлов, ни центральных, ни периферических.
- N1 — поражена 1 группа периферических ЛУ, которые осуществляют лимфодренаж от пораженного участка кожи.
- N2 — поражено более 1 группы ЛУ, липо есть признаки поражения ЛУ, не осуществляющих дренаж вовлеченной области кожи.
- N3 имеются данные за поражение центральных ЛУ.
Поражение внутренних органов:
- М0 — поражения внутренних органов не обнаружено.
- М1 — есть данные за поражение внутренних органов (требуется морфологическое подтверждение).
Как проявляется лимфома кожи, симптомы
Симптоматические проявления будут зависеть от типа Т-клеточной лимфомы.
Симптомы грибовидного микоза:
- Высыпания в виде пятен и бляшек различной формы и цвета. Они носят множественный характер и располагаются на участках кожи, не подвергающихся инсоляции (зона купальника).
- Феномен одновременного прогрессирования и регресса разных элементов сыпи.
- Пойкилодермия — в зоне клеточных высыпаний имеется пятнистая пигментация, расширение кровеносных сосудов и атрофические изменения кожи.
- Наличие зуда.
В зависимости от стадии заболевания, грибовидный микоз будет иметь следующие особенности. На начальном этапе (1 стадия) отмечается наличие множественных или единичных пятен, которые могут достигать размеров в 20 см. Пятна зудят и могут шелушиться. Внешне они напоминают псориаз или экзему. На этой стадии заболевание может существовать годами и даже десятилетиями. Пятна могут спонтанно регрессировать и образовываться снова. Учитывая то, что клиническая картина сходна с другими дерматологическими нозологиями, правильный диагноз сразу поставить сложно, как правило, на это занимает достаточно длительное время.
Для второй стадии пятна начинают трансформироваться в бляшки — пораженная кожа утолщается и как бы приподнимается над здоровой, ее цвет становится красно-синюшным. Бляшки могут спонтанно регрессировать, или, наоборот, увеличиваться в размерах и сливаться друг с другом. На их поверхности может быть шелушение.
На 3 стадии образуются кожные опухоли в виде куполообразных красно-синюшных узлов, с гладкой поверхностью. Узлы увеличиваются в размерах и распадаются, при этом образуются язвы с кровянисто-гнойным отделяемым.
Панникулитоподобная Т-клеточная лимфома подкожной клетчатки проявляется множественными плотными бляшками, либо узлами различного цвета, которые преимущественно располагаются на нижних конечностях. Клинически напоминают панникулит (воспаление подкожной клетчатки).
Первичная CD4+кожная лимфома из мелких/крупных клеток проявляется единичными или множественными узлами синюшно-багрового цвета. В отличие от грибовидного микоза, узлы появляются сразу, без этапа пятна и бляшки.
Клиническим проявлением синдрома Сезари является наличие обширной эритемы (покраснения кожи), которая распространяется не менее чем на 80% покровов тела. Эритема может шелушится, но не обязательно. Характерно увеличение лимфоузлов до размеров ореха. Чаще всего, поражаются паховые и подмышечные ЛУ.
CD30+ Т-клеточная лимфома проявляется рецидивирующими сгруппированными или диссеминированными папулезными высыпаниями. Отдельные элементы могут спонтанно регрессировать в течение нескольких недель, причем на данном фоне могут образовываться новые папулы. В ряде случаев элементы сыпи могут некротизироваться с образованием некротических язв размером от 1 до 4 см, которые самопроизвольно разрешаются с формированием рубца.
Диагностика Т-клеточной лимфомы кожи
Для постановки диагноза необходимо комплексное обследование:
- Осмотр кожных высыпаний.
- Морфологическое и иммунотипическое исследование биоптатов кожи из очагов поражения. Чтобы результаты биопсии были более информативным, необходима отмена всех наружных препаратов, а также системных глюкокортикостероидов за две недели до забора материала. В сомнительных случаях проводят повторную биопсию через 2-4 недели после предыдущей и материал берут из разных очагов.
- Молекулярно-генетические исследования для определения характерных генетических мутаций.
При подозрении на синдром Сезари проводят такое же обследование, как и при грибовидном микозе (ГМ), плюс добавляют следующие данные:
- Определение площади поражения кожи. Если есть узлы, определяют их количество и размер наибольшего из них.
- Производят определение количества клеток Сезари с помощью проточной цитометрии.
Как проводится лечение лимфомы кожи
Для лечения лимфомы кожи используется химиотерапия. Схемы будут определяться типом заболевания и его стадией.
- Топические кортикостероиды. Их необходимо наносить на поверхность пятен и бляшек.
- УФО спектра В — узковолоконное ультрафиолетовое облучение лучами спектра В. Может применяться для пятен и тонких бляшек.
- ПУВА-терапия — псорален + УФО лучами спектра А. Данный вид лечения эффективен при толстых бляшках и фолликулярной форме ГМ.
- Локальная лучевая терапия в СОД 10-20 Гр. Применяется при единичных высыпаниях.
- Тотальная лучевая терапия (ТЛК). Проводится при наличии распространенных высыпаний, которые не реагируют на топические стероиды. Облучение проводится в суммарной очаговой дозе 30-40 Гр с фракционированием разовой очаговой дозы 1,2-1,5Гр. В качестве поддерживающего лечения после ТЛК применяется ПУВА-терапия. Т-клеточная лимфома кожи является чувствительной к облучению опухолью, поэтому лучевая терапия может применяться, как терапия первой линии при лечении ранних и поздних лимфом, так и для лечения рецидивов.
Если наружная терапия лимфомы кожи не оказала эффекта, добавляют вторую линию терапии, в рамках которой могут использоваться следующие системно действующие препараты:
- Ретиноиды.
- Интерфероны.
- Вериностат — ингибитор гистондеацетилазы.
- Цитостатики метотрексат или проспидин.
На поздних стадиях лимфомы кожи используется химиотерапия и электронно-лучевая терапия. Химиотерапия проводится с помощью вориностата. Его необходимо принимать перорально до достижения контроля заболевания (критериями контроля является отсутствие признаков прогрессирования). В случае развития неприемлемых токсических реакций препарат отменяют.
Лечение СС базируется на следующих принципах:
- Комбинированное лечение (наружное и системное) является более эффективным, чем монотерапия.
- По возможности, следует избегать назначения цитостатиков, поскольку они подавляют иммунитет.
- Необходима своевременная диагностика и лечение инфекционных осложнений.
- Поскольку одним из основных симптомов, снижающих качество жизни пациентов, является зуд. Необходимо его эффективное устранение.
Терапия первой линии
Наилучшую эффективность в рамках терапии первой линии у больных с СС показал экстракорпоральный фотоферез (ЭКФ). Из цельной крови выделяют лейкоциты, которые обрабатывают фотосенсибилизирующим веществом и затем обрабатывают светом с заданной длиной волны. Это приводит к их гибели. За одну процедуру можно удалить только часть клеток, поэтому сеансы повторяют с определенной периодичностью — 1 раз в день в течение 2-х дней с последующим 4-х недельным перерывом.
Также может использоваться альфа-интерферон, только в более высоких дозах, чем при лечении ГМ, или метотрексат в низких дозах, при недоступности других видов терапии.
Для достижения лучшего эффекта, эти методы лечения комбинируют с методами наружной терапии, которые используются при ГМ, например:
- Альфа-интерферон + ПУВА.
- Метотрексат + наружные глюкокортикостероиды.
- ЭКФ + ТОК и др.
Терапия второй линии
При отсутствии эффекта от лечения первой линии, переходят ко второй. Здесь уже используются цитостатические препараты:
- Хлорамбуцил.
- Доксорубицин.
- Вориностат.
- Гемцитабин.
- Пентостатин.
- Флударабин+циклофосфамид.
Устранение зуда
Часто больных кожной лимфомой беспокоит зуд. Он может иметь ярко выраженный характер и существенно снижать качество жизни таких людей. Для борьбы с этим симптомом используются следующие препараты и методы терапии:
- Увлажняющие кремы.
- Антигистамины.
- Антибиотики. Доказано, что кожа больных СС обширно колонизирована золотистым стафилококком, поэтому назначение антибактериальных препаратов благоприятно сказывается не только на выраженности зуда, но и на общем течении заболевания.
Если зуд носит нестерпимый характер, назначается габапентин, который используется для лечения боли при нейропатиях. Начинают с дозировки 900 мг/сут, постепенно увеличивая ее до 3600 мг/сут. Для улучшения сна могут назначаться снотворные препараты.
Если имеются многочисленные генерализованные высыпания, используется ПУВА-терапия и низкие дозы метотрексата. Во время терапии наблюдается частичное исчезновение высыпаний, но после отмены лечения, они образуются снова. Полной ремиссии удается достичь редко.
В связи с этим, для контроля лечения необходима поддерживающая терапия с помощью данных методов, но необходимо помнить о возможных осложнениях. Например, ПУВА может спровоцировать развитие рака кожи, а метотрексат — фиброз печени.
Если имеются крупноузелковые элементы (более 2 см), которые не разрешаются самопроизвольно или под действием терапии, их можно удалить хирургически. Тем более при их наличии необходима биопсия для исключения вторичной анапластичной крупноклеточной лимфомы. Альтернативой может стать локальная лучевая терапия. В целом пациенты с ЛП должны пожизненно наблюдаться у врача, поскольку есть вероятность трансформации их заболевания в другие формы лимфом.
При одиночных или сгруппированных высыпаниях показано их хирургическое удаление или локальное облучение. Такая тактика позволяет добиться полной ремиссии у 95% пациентов. Но независимо от применяемого метода лечения, у 40% больных возникают рецидивы. Если они ограничены только кожными проявлениями, без затрагивания лимфатических узлов и внутренних органов, других методов лечения не требуется, можно использовать предыдущую тактику.
Для больных с множественными высыпаниями рекомендованы низкие дозы метотрексата (5-25 мг/нед). Если желаемый эффект не наступает, добавляют терапию альфа-интерфероном. При наличии очагов внекожного проявления необходима системная химиотерапия по протоколу CHOP.
Трансплантация костного мозга и стволовых клеток
При неэффективности других методов лечения, молодым пациентам с поздними стадиями заболевания может быть рекомендована химиотерапия с последующей аллогенной трансплантацией гемопоэтических стволовых клеток (ГСК). Процедура проводится следующим образом.
Первый этап — это химиотерапия, которая призвана уничтожить клон злокачественных Т-лимфоцитов. Этот этап называется кондиционирование. В рамках химиотерапии используются следующие препараты и режимы:
- CHOP — циклофосфамид, доксорубицин, винкристин, преднизолон
- EPOCH — этопозид, циклофосфамид, доксорубицин, винкристин, преднизолон.
- Пентостатин.
- Флурадабин+ интерферон альфа или циклофосфамид.
- Гемцитабин.
Вторым этапом является пересадка гемопоэтических клеток донора. Для реципиента эта процедура не представляет проблем и выглядит как обычное переливание крови. В течение последующих 3-4 недель трансплантат начинает приживаться в костном мозге, о чем свидетельствует повышение уровня лейкоцитов в крови. Генетически, это лейкоциты донора, и они должны полностью заменить иммунную системы больного. Весь этот процесс занимает от нескольких месяцев до года.
Процесс восстановления после лечения
После того как иммунная система восстановится, необходимо будет заново пройти полный курс вакцинации, который выполняется в детском возрасте.
Прогноз
Прогноз заболевания зависит от клинической формы Т-клеточной лимфомы и ее стадии. Для пациентов с ранней стадией ГМ прогноз благоприятный, поскольку эта лимфома кожи очень редко прогрессирует до более серьезных стадий, и средняя продолжительность жизни таких больных составляет 12 лет.
Для пациентов с изначально более поздними стадиями Т-клеточной лимфомы (2В и больше) без признаков поражения внутренних органов, средняя продолжительность жизни составляет 5 лет, при этом для больных с поражением лимфоузлов прогноз несколько хуже, чем при системном обширном поражении кожи. Для больных, у которых лимфома кожи поразила внутренние органы, средняя продолжительность жизни составляет 2,5 года.
CD 30+ Т-клеточные лимфомы характеризуются относительно доброкачественным течением. В частности, лимфоматоидный папулез не влияет на продолжительность жизни больных, за исключением случаев трансформации в другие виды лимфом, в том числе грибовидный микоз, лимфому Ходжкина и др. Трансформация возникает у 4-25% больных и может возникнуть в период дебюта ЛП, после его излечения и даже предшествовать ему. Кожная анапластическая крупноклеточная лимфома также характеризуется благоприятным прогнозом, пятилетней выживаемости достигают 96% больных.
- Медицина
Описание книги
Для бесплатного просмотра предоставляются: аннотация, публикация, отзывы, а также файлы на скачивания.
- Медицина

Ни одной рецензии нет










- ТОП-15 лучших книг 2020 года
- Что в имени тебе моем.
- Заразительное одиночество
- 75 ракурсов Победы. ТОП-ВОВ-75 от ведущих издательств
- Юмор всему голова
- ТОП-20 Новинки ведущих издательств
- Самоизоляция. Как провести время, чтобы оно не провело тебя. Советы от Book24 и Litres
- Вирусы. Пограничники жизни
- Вирус-вдохновитель
- Читаем первыми. ТОП-15 новейших книг 2020 года
- От классического до военного. Заведи свой роман
- Почитаем мультики
- ветеринария
- Исторические книги
- О любви
- 10 книг, которые помогут разобраться в медицине
- юмор
- Нумизматика
- рисование
- Биографии
- Деньги
- Игра Престолов
- Любовь
- sashsha
- F.A.Q.
- О проекте
- Пользовательское соглашение
- Помощь и контакты
- Все 0
- Друзья 0
- Похожие 0
Если у Вас возникли вопросы по работе сайта - напишите нам!



Для восстановления обратитесь к администратору
Уважаемые пользователи!
На нашем сайте происходят большие изменения: мы усиленно работаем над улучшением дизайна и логики сайта, а также пополняем базу новыми книгами.
Администрация сайта приносит свои глубочайшие извинения всем пользователям.
Лимфома кожи – это доброкачественные и злокачественные опухоли, развивающиеся из лимфатических тканей. В случае если лимфома происходит от зрелых лимфоцитов, течение заболевания считают доброкачественным. Такой тип лимфом обладает низкой степенью злокачественности. Развитие лимфомы происходит незаметно для больного, первые признаки – это увеличение размера лимфатических узлов. Если лимфому не лечить, то через время более 20% доброкачественных лимфом перерождаются в саркому.
Лимфома образуется из лимфоцитов, по гистологическому составу классифицируется несколько видов:
- В-клеточные лимфомы из предшественников В-лимфоцитов.
- NK-клеточные и Т-клеточные лимфомы из предшественников Т-лимфоцитов.
- Т-клеточные опухоли из зрелых Т-лимфоцитов.
Среди указанных выше видов лимфом есть агрессивные и медленно прогрессирующие опухоли. Лимфома характеризуется скоплением лимфоидных клеток в лимфатических узлах и во внутренних органах. Детские лимфомы характеризуются агрессивным течением заболевания, но хорошо поддаются терапии. Лимфома у взрослого человека имеет положительный прогноз, если она диагностирована на ранней стадии развития. Неблагоприятный прогноз для больного, если лимфома обнаружена на поздней стадии, обладает выраженной злокачественностью.
Причиной неблагоприятного прогноза могут стать осложнения, возникшие во время лечения, случайно присоединившиеся заболевания, осложняющие течение лимфомы. К злокачественным видам лимфомы кожи относятся грибовидный микоз (Т-клеточная лимфома), ретикулез кожи, ретикулосаркоматоз кожи (В-клеточная лимфома).
Симптомы, фото опухоли
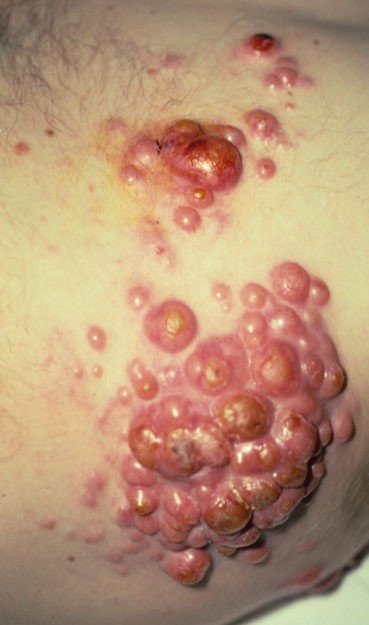
Симптомы заболевания зависят от стадии развития злокачественного процесса и типа лимфомы. Лимфома проявляется появлением на коже очагов поражения, папулами, бляшками, узлами, иногда сопровождается алопецией и муцинорреей (фолликулотропная первичная Т-клеточная лимфома кожи). Встречается редко, чаще болеют взрослые. Первым проявлением первичной Т-клеточной лимфомы кожи может быть эритродермия эксфолиативная – кожа в очаге поражения становится красного цвета, шелушиться, повышается температура тела, больной теряет вес, слабеет, его беспокоит постоянный зуд, развивается дистрофия ногтей, лимфаденопатия, алопеция.
Симптомы лимфомы кожи могут проявиться в виде слабости, повышения температуры, потери веса. Увеличиваются размеры лимфатических узлов, при поражении лимфоузлов шеи может измениться голос, увеличиваются в размере миндалины. Пораженные лимфатические узлы становятся плотными, но при пальпации боль не ощущается. Поражение внутренних органов вызывает нарушение их функций, при поражении ЦНС лимфомой начинаются судороги, падает острота зрения, может наступить частичный паралич. При поражении опухолью области грудной полости появляется чувство распирания, одышка, давление внутри грудной клетки, у больного наблюдается цианоз кожи.
В-клеточная лимфома кожи отличается агрессивным ростом, быстрым прогрессом заболевания. Быстрый рост бляшек на коже сопровождается поражением печени, селезенки, лимфатических узлов.
Фото т-клеточной лимфомы кожи
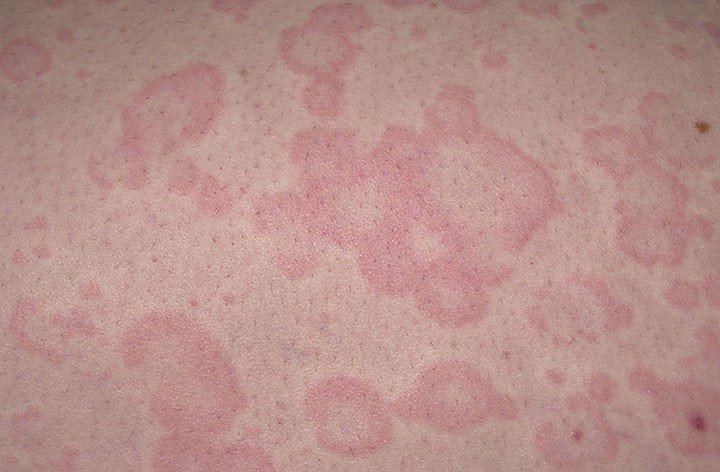
Т-клеточная лимфома кожи – это злокачественное заболевание, разновидность Т-клеточной лимфомы кожи - грибовидный микоз. Заболевание поражает кожный покров и лимфатические узлы, внутренние органы. Относится к патогенным группам лимфопролиферативных заболеваний, обусловленных разрастанием в коже клональных лимфоцитов. Во время развития заболевания кожа покрывается очагами поражения, которые могут представлять собой пятнистые, узелковые образования. Узелки и пятна могут быть покрыты шелушащимися чешуйками.
Разрастающаяся лимфома захватывает новые участки кожи, очаги сливаются, образуют большие бляшки с неровными краями. Кожа больного постоянно зудит, высыпания с течением времени превращаются в опухоль, покрываются язвами. Злокачественная Т-клеточная лимфома может поразить всю поверхность кожи больного.
Диагностика и лечение
Диагностику лимфомы кожи можно пройти в Юсуповской больнице. Лимфоме соответствуют изменения в клиническом анализе крови, для исследования состояния внутренних органов назначают УЗИ, КТ или МРТ. Проводится исследования биоптата, взятого из кожи больного, иммуногистохимическое и морфологическое исследование. Может быть назначена пункция костномозговая, спинномозговая пункция для исследования ликвора на наличие злокачественных клеток. Во время диагностики важно не только выявить лимфому, а также определить ее вид. От вида и стадии развития заболевания будет зависеть прогноз выживаемости для пациента. В больнице проводится лечение лимфомы с помощью химиотерапии и других методов. Записаться на консультацию к врачу можно по телефону.
В книге впервые приводятся данные по распределению первичных кожных лимфом в европейской части России в сопоставлении с данными по Европе и США. Обсуждаются разработанные авторами подходы к терапии Т-клеточных лимфом кожи. Сравниваются результаты стандартных методов противоопухолевого лечения и новых направлений, связанных с применением различных видов эпигенетической терапии, которые позволили улучшить прогноз. Впервые приводятся данные о выживаемости больных с Т-клеточными лимфомами кожи в России. Микрофото подготовлены по препаратам биопсий, предоставленных лабораторией патанатомии ФГБУ "Гематологический научный центр" Минздрава России. Для гематологов, дерматологов, онкологов и других специалистов, занимающихся вопросами диагностики и лечения лимфом.
Издательство: "Практическая медицина" (2014)
| Книга | Описание | Год | Цена | Тип книги |
|---|---|---|---|---|
| Лимфомы кожи. Диагностика и лечение | В книге впервые приводятся данные по распределению первичных кожных лимфом в европейской части России в сопоставлении с данными по Европе и США. Обсуждаются разработанные авторами подходы к терапии… — Практическая медицина, (формат: 60x90/16, 176 стр.) Подробнее. | 2014 | 425 | бумажная книга |
Потекаев, Николай Сергеевич
Потекаев Николай Сергеевич родился 17 сентября 1924 года в деревне Ново-Самарка Сорочинского района Оренбургской области в семье крестьянина. С начала тридцатых годов его отец, Потекаев Сергей Петрович, работал в качестве служащего в финансовых органах районного масштаба; мать, Потекаева Дарья Дмитриевна, была домохозяйка. В 1942 году окончил Переволоцкую среднюю школу, в августе того же года был призван в Красную Армию и направлен на учебу в Краснохолмское военное пехотное училище, которое окончил в мае 1943 года с присвоением звания младшего лейтенанта. Принимал участие в боевых действиях во время Великой отечественной войны. Был тяжело ранен. В мае 1946 года уволен в запас и в сентябре того же года поступил на первый курс лечебного факультета I Московского ордена Ленина медицинского института имени И. М. Сеченова (ныне Московская медицинская академия имени И. М. Сеченова), который окончил с отличием в 1952 году. Под руководством Виктора Александровича Рахманова получил образование как дерматовенеролог в клинической ординатуре (1952-1955 гг.) и аспирантуре (1955-1958 гг.) по кафедре кожных и венерических болезней того же института. Учеба в аспирантуре была закончена успешной защитой диссертации на степень кандидата медицинских наук. Тема диссертации — "Материалы к истории кафедры кожных и венерических болезней 1 Московского ордена Ленина медицинского института имени И. М. Сеченова". В течение одного года — с осени 1958 по осень 1959 гг. — работал старшим инспектором в Министерстве здравоохранения РСФСР. Последующие три года (1959-1962 гг.) — ассистентом кафедры кожных и венерических болезней Рязанского медицинского института. С осени 1962 года работает на кафедре кожных и венерических болезней Московской медицинской академии имени И. М. Сеченова, где последовательно занимал должности ассистента, доцента, профессора и заведующего кафедрой. В 1974 году успешно защитил докторскую диссертацию на тему "Первичный ретикулез кожи". С 1989 года в связи с возрастным цензом — вновь профессор этой же кафедры. Последующие десять лет работал также профессором, факультета Фундаментальной медицины МГУ имени М. В. Ломоносова. В течение 20 лет был главным дерматологом Четвертого главного управления при МЗ СССР, преобразованного теперь в Медицинский центр Управления делами Президента РФ. В настоящее время консультант этого Центра.
Перу Н. С. Потекаева принадлежит свыше 400 научных трудов; он соавтор многих методических рекомендаций, монографий, руководств и справочников по дерматовенерологии, гематологии, инфекционным болезням, онкологии и терапии.
В 1984 году за научные достижения в области вирусных дерматозов удостоен премии Совета Министров СССР В 1988 году избран членом-корреспондентом АМН СССР В 1994 году Московская медицинская академия имени И. М. Сеченова избрала Н. С. Потекаева Заслуженным профессором.
Исследования Н. С. Потекаева оригинальны, глубоки и многогранны. Он первым в мировой практике применил экстракорпоральный метод (гемодиализ) при тяжелых дерматозах, а затем разработал использование при них плазмафереза и гипербарической оксигенации. Ему принадлежит приоритет в описании сочетания язвенного красного плоского лишая, сахарного диабета и гипертонической болезни (синдром Гриншпана-Потекаева); язвенного рецидивирующего герпеса кожи, закончившегося сепсисом с летальным исходом; острой и лихенифицированной руброфитии и руброфитийной эритродермии с тотальной алопецией и рубцовой атрофией кожи волосистой части головы; лепроподобного саркоидоза и шанкриформного ангиита; хронического дерматита пожилых; он выделил совместно с М. А. Пальцевым (патогистологическое обоснование) синдром — приобретенный буллезный эпидермолиз и тромбоцитопения — от воздействия сульфидно-спиртовой барды и совместно с Ю. В. Постновым (патогистологическое подтверждение) лимфоцитомаподобный лейшманиоз кожи. Н. С. Потекаев предложил концепцию регенераторно-пластического дефицита патогенеза истинной пузырчатки.
Н. С. Потекаев — инициатор изучения в России псевдолимфом кожи. Со своими учениками — Ю. В. Сергеевым и О. Ю. Олисовой — доказал, что узелки при чесотке обусловлены гиперплазией лимфоидной ткани (для их обозначения им предложен термин постскабиозной лимфоплазии); выделил в качестве самостоятельного варианта истинную псевдолимфому; показал возможную патогенетическую связь псевдолимфом с дерматофитиями и рецидивирующим герпесом. Установил совместно с Е. А. Шугининой негативное влияние системного антимикотика низорала на различные звенья эндокринной системы. Внес коррективы в патогенез и клинику лучевого рака, люпус-, эритематоз- и псориаз-карциномы. Ввел в дерматологическую практику спектральный анализ как метод диагностики аргирии кожи. Первым в нашей стране клинически выявил больных злокачественным папулезом Дегоса (совместно с О. Л. Ивановым), феогифомикозом и СПИДом (1984 г. — у коренного жителя Африки; а в 1987 г. — у нашего соотечественника). В цикле публикаций Н. С. Потекаева представлены особенности клинических проявлений и течения дерматозов и сифилиса на фоне ВИЧ-инфекции. Н. С. Потекаев первым в нашей стране стал читать клинические лекции по ВИЧ-инфекции студентам и врачам различных специальностей.
С его именем связано внедрение электронных лучей в российскую практику лечения лимфом кожи и саркомы Калоши. Несомненный интерес представляют обстоятельные исследования Н. С. Потекаева по истории отечественной дерматовенерологии.
В последние годы Н. С. Потекаев много внимания уделяет сифилису центральной нервной системы у иммунокомпетентных лиц и у ВИЧ-инфицированных, кожным проявлениям болезни Лайма и совершенствованию лечения дерматомикозов. Им показана, в частности, ценность магнитно-резонансной томографии при распознавании раннего сифилиса головного мозга и высокая эффективность при сифилисе центральной нервной системы на фоне ВИЧ-инфекции и за ее пределами высоких доз пенициллина, вводимого внутривенно; дано определение хронического атрофического акродерматита как патогномоничного проявления поздней болезни Лайма, разработана методика лечения кожных проявлений болезни Лайма ампиоксом; обоснована возможность полноценного лечения ламизилом микроспории детей с поражением волос при непереносимости гризеофульвина; усовершенствована терапия ламизилом онихомикоза у взрослых. Особое место в деятельности Н. С. Потекаева занимает подготовка дерматологов высокого профессионализма. Многие его ученики широко известны в России. К ним можно отнести профессоров Ю. В. Сергеева, С. Г. Лыкову, Н. Н. Шинаева, М. И. Курдину, Н. Г. Кочергина доктора медицинских наук О. Ю. Олисову и доцента Е. А. Шугинину.
В 1984 г. Н. С. Потекаев организовал конференции памяти своего учителя члена-корреспондента АМН СССР проф. В. А. Рахманова. Они проводятся с тех пор ежегодно и получили всероссийское признание как "Рахмановские чтения". В рамках "Рахмановских чтений" в 1988 г. Н. С. Потекаевым была проведена Всесоюзная конференция ВИЧ-инфекции, первая конференция такого масштаба по этому заболеванию.
Н. С. Потекаев состоит во втором браке. Его жена, Потекаева Светлана Архиповна, врач-биохимик, кандидат медицинских наук. Сын от первого брака, Артем, бизнесмен. Оба сына от второго брака дерматовенерологи: Сергей, кандидат медицинских наук, научный сотрудник Федерального центра по профилактике и борьбе со СПИДом; Николай, доктор медицинских наук, профессор Московской медицинской академии им. И. М. Сеченова.
Потекаев, Николай Сергеевич
Член-корреспондент РАМН (1988); родился 17 сентября 1924 г.; работает на кафедре кожных и венерических болезней Московской медицинской академии им. И. М. Сеченова; направление научной деятельности: кожные и венерические болезни.
Читайте также:

