Лечение рака шейки матки схема лечения
Раннее выявление опухоли дает шанс на выздоровление. Лечение рака шейки матки зависит от стадии онкологического процесса. Основными методами являются хирургический, лучевой, противовирусный и комбинированный – для каждой женщины терапия подбирается индивидуально.
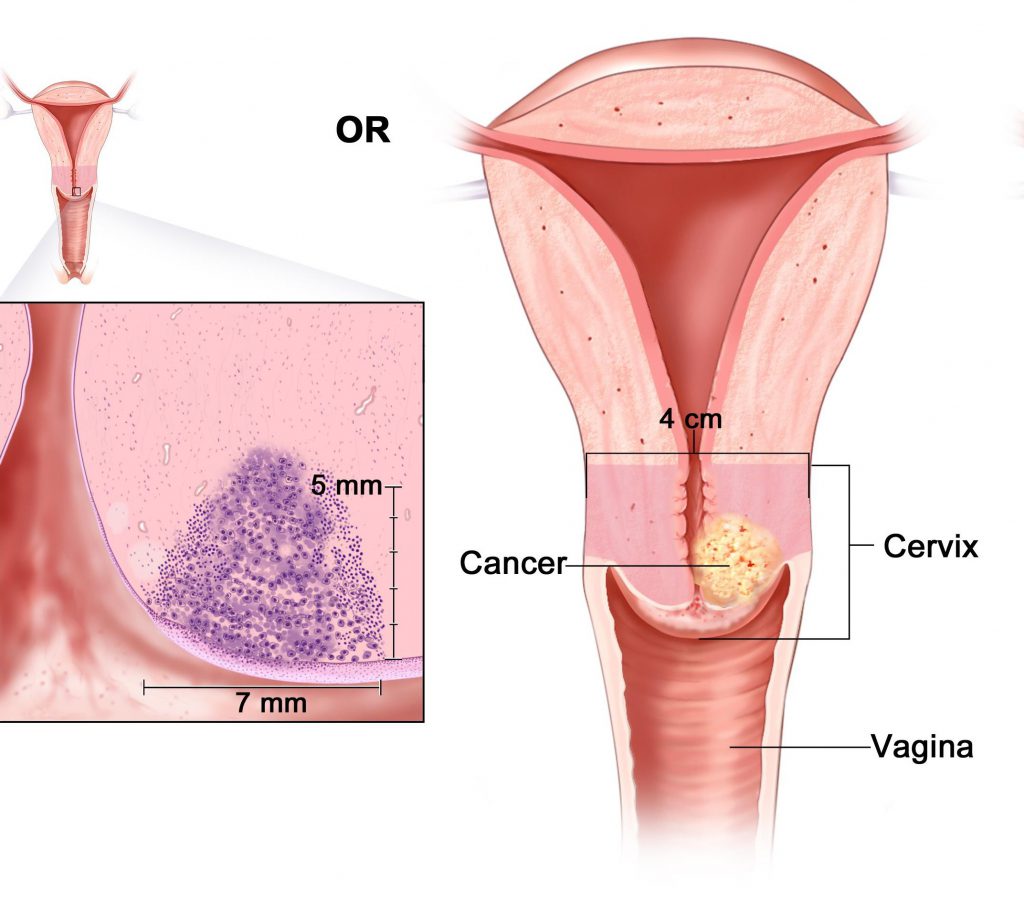
Выбор метода лечения цервикального рака зависит от стадии заболевания
Лечебная тактика при цервикальном раке
Подтвердив диагноз, врач-онкогинеколог назначит лечение рака шейки матки, которое может состоять из следующих вариантов терапии:
- удаление опухолевого очага (операция);
- лучевое воздействие по индивидуально подобранной схеме;
- медикаментозное подавление активности папилломавируса;
- сочетание методик, дополняющих друг друга.
Важнейший прогностический фактор – стадии опухолевого роста: чем раньше обнаружен эндоцервикальный рак, тем больше вероятность полного избавления от опасной болезни.
Необходимость в операции может возникнуть при предраке эндоцервикса – высокая степень вероятности того, что интрацервикальная неоплазия (CIN, дисплазия) может стать злокачественной опухолью, заставляет врача прибегать к хирургическому методу терапии. При дисплазии 3 стадии или карциноме in situ у молодых женщин надо делать конизацию (частичное удаление эндоцервикального канала радиоволновым ножом или с помощью диатермокоагуляции). Показаниями для полного удаления матки (простая гистерэктомия) являются:
- предрак и начальные формы рака у женщин в перименопаузальном возрасте;
- сочетание цервикальной дисплазии с гинекологическими заболеваниями (лейомиома, аденомиоз, киста яичника);
- рецидив предраковой неоплазии;
- техническая невозможность выполнить конизацию.
Радикальная операция является основным вариантом терапии
При обнаружении прорастания опухоли в ткани цервикального канала на глубину более 5 мм даже при отсутствии признаков поражения лимфатических узлов необходимо сделать радикальную операцию. Расширенная гистерэктомия выполняется в следующем объеме:
- удаление матки;
- резекция придатков с обеих сторон (трубы, связки, яичники);
- иссечение верхней трети влагалища;
- максимальное удаление клетчатки малого таза;
- резекция всех лимфоузлов вокруг матки.
При 2-4 стадиях опухолевого роста операция не решит проблему, поэтому в сложных случаях в послеоперационном периоде надо продолжать терапию, подавляющую распространение и прогрессирование раковых клеток.
Облучение при цервикальном раке используют изолированно или в комплексной терапии. Выделяют 2 основных методики:
- Дистанционная;
- Брахитерапия (внутриполостная).
Дистанционное облучение поможет предотвратить рецидив и метастазирование опухоли
В 50% случаев облучение применяется в качестве монотерапии при 2-3 стадии с радикальной или паллиативной целью. Курсовая длительность, схема и суммарная доза радиотерапии подбирается индивидуально. В 25% лучевое лечение рака шейки матки является этапом комплексной терапии (до или после операции).
Методы химиотерапии малоэффективны при цервикальном раке, но воздействие на иммунный статус и подавление активности папилломавирусной инфекции могут стать хорошим подспорьем в комплексном лечении шеечного рака. Обычно используются таблетки и уколы с хорошо выраженным противовирусным и иммуномодулирующем составом.
Сочетание нескольких методик, выполняемых поэтапно, оказывает оптимальный лечебный эффект на заболевание. Комбинированное лечение рака шейки матки является основным вариантом воздействия на опухоль. При дисплазии и минимальном шеечном раке 1 стадии у молодой женщины до и после электроконизации используется противовирусная терапия. При инвазивном раке после гистерэктомии надо сделать несколько курсов радиотерапии с обязательным проведением курса противовирусного воздействия.
Прогноз для жизни
5-летняя выживаемость зависит от стадии опухоли. Статистика неумолима:
- при 1 стадии шансы на жизнь имеются у 80-85% пациенток;
- при 2 – до 65%;
- при 3 – 35-40%;
- при 4 – около 10%.
При обнаружении эндоцервикальной опухоли нельзя медлить и терять время на нетрадиционные народные варианты терапии. Лечение рака шейки матки должно быть комплексным и своевременным – чем раньше удален опухолевый очаг, тем лучше исход заболевания.
Рак шейки матки — наиболее частая злокачественная опухоль женских половых органов, он составляет 6% всех злокачественных опухолей у женщин.
Гистологически чаще всего встречается плоскоклеточный рак (около 90%) и аденокарцинома (около 10%). Крайне редко встречаются аденоэпидермоидный и мелкоклеточный рак. Описаны случаи первичных сарком и злокачественных лимфом шейки матки.
Возрастной пик заболеваемости приходится на возраст 48-55 лет, пик для карциномы in situ — 25-40 лет. Лечение больных раком шейки матки начальных стадий включает оперативное вмешательство и различные способы лучевой терапии.
Поскольку основными методами лечения рака шейки матки являются хирургический и лучевой, роль химиотерапии при данной локализации изучена менее полно. Она применяется у больных с метастазами в тазовые и периаортальные лимфатические узлы, имеющих малые шансы на излечение стандартными методами. Кроме того, химиотерапия может играть роль сенсибилизатора при использовании в комбинации с лучевой терапией. С этой целью чаще используют цисплатин.
Одновременные с лучевой терапией цисплатинсодержащие режимы химиотерапии становятся стандартом при лечении местнораспространенного процесса. Цисплатин используется в дозе 40-50 мг/м2 1 раз в неделю. Изучается также применение карбоплатина в еженедельном режиме, а также нового препарата платины — недаплатина. Наиболее эффективны режимы с гемцитабином (Гемзар) и иринотеканом (Кампто).
В последние годы изучаются новые возможности химиотерапии, в т.ч. внутриартериальная химиотерапия через катетер, введенный по Сельдингеру во внутреннюю подвздошную артерию или во внутреннюю подчревную артерию. При региональной инфузионной химиотерапии используют фторурацил и цисплатин; цисплатин, метотрексат и блеомицин; митомицин, блеомицин и винкристин.
Одним из новых направлений в химиотерапии рака шейки матки является применение ее в качестве неоадъювантной (до операции и лучевой терапии). Теоретическими предпосылками к этому являются лучшая доставка лекарств к опухоли сосудами, неповрежденными вследствие лучевой терапии и операции; возможность уменьшения опухоли с целью большей эффективности последующих методов лечения; вероятность патоморфологической оценки эффекта и эрадикация микрометастазов.
С целью неоадъювантной терапии предпочтительны режимы комбинированной химиотерапии (цисплатин+ гемцитабин или цисплатин+ иринотекан).
Метаанализ 21 рандомизированного исследования неоадъювантной химиотерапии при местнораспространенных стадиях рака шейки матки показал значение дозы и длительности режима цисплатина: интенсивность дозы?25мг/м2/нед. и длительность цикла 14 дней или меньше улучшают показатели выживаемости при применении последующей лучевой терапии, дозы?25 мг/м2/нед. или удлинение цикла?14 дней — не улучшают.
Режимы химиотерапии
Эффективность отдельных противоопухолевых препаратов при раке шейки матки составляет от 10 до 40%: цисплатин — от 15 до 25%, фторурацил — 20%, ифосфамид — 31%, карбоплатин — 28%, паклитаксел — 17%, доцетаксел — 13%, иринотекан (Кампто) — 21% (у больных прежде получавших химиотерапию), гемцитабин (Гемзар) — 11%, эпирубицин (Фарморубицин) — 48%(в дозе 120 мг/м2), топотекан — 19%.
Фторурацил используется в стандартных режимах или в виде длительной в/в или внутриартериальной инфузии по 1 г/м2/сут. непрерывно с 1-го по 5-й день цикла. Циклы повторяют каждые 3 недели.
Цисплатин может быть использован в следующих режимах: а) 75-100мг/м2 в/в капельно однократно каждые 3 недели; б) 20 мг/м2 в/в капельно ежедневно с 1-го по 5-й день каждые 3 недели.
Ифосфамид — 1,2-1,5 г/м2 в/в капельно ежедневно с 1-го по 5-й день каждые 3 недели с уропротектором месной (Уромитексан) из расчета 100% к дозе ифосфамида.
Паклитаксел (Таксол) — 175 мг/м2 в/в 3-часовой инфузией 1 раз в 3 нед. с общепринятой премедикацией дексаметазаном, димедролом и циметидином.
Доцетаксел (Таксотер) — 100 мг/м2 в/в 1-часовой инфузией 1 раз в 3 нед. с общепринятой пре- и постмедикацией дексаметазаном.
Иринотекан (Кампто) — по 250-300 мг/м2 в/в инфузией в течение 90 мин. Каждые 3 недели. У больных старше 70 лет и с общим состоянием, по критериям ВОЗ,? 2 используются дозы менее 300 мг/м2. Другими режимами иринотекана могут быть: 100 мг/м2/нед. 3-4 введения или 150 мг/м2 1 раз в 2 нед.
Топотекан — 1,5 мг/м2/день в/в в течение 5 дней каждые 3 недели.
Гемцитабин (Гемзар) — 1000 мг/м2 1, 8, 15 дни каждые 4 недели.
Комбинированная химиотерапия
Комбинированная химиотерапия с использованием цисплатина и новых лекарств улучшает эффективность лекарственного лечения до 40-60%.
Иринотекан — 180 мг/м2 в/в 90 мин инфузией в 1-й день.
Цисплатин — 75 мг/м2 в/в в 1-й день.
Курс повторяют каждые 3 недели.
Гемцитабин (Гемзар) — 800-1000 мг/м2 в 1-й, 8-й день.
Цисплатин — 80 мг/м2 в 1-й день каждые 21 день.
Цисплатин — 75 мг/м2 в/в капельно в 1-й день.
Фторурацил — 1 г/м2 в/в суточной инфузией непрерывно с 1-го по 4-й день.
Курс повторяют каждые 3 недели.
Винорельбин (Навельбин) — 25 мг/м2 в/в в 1-й и 8-й день.
Цисплатин — 80 мг/м2 в 1-й день каждые 21 день.
Карбоплатин — AUC 4 в/в капельно в 1-й день.
Ифосфамид — 1,5 г/м2 в/в капельно в 1-3-й день с месной.
Паклитаксел (Таксол) — 135 мг/м2 в/в в 1-й день с премедикацией.
Цисплатин — 60-80 мг/м2 в/в капельно с гидратацией в 1-й день.
Доцетаксел (Таксотер) — 75 мг/м2 в/в в 1-й день.
Цисплатин — 75 мг/м2 в/в капельно с гидратацией в 5-й день.
Доксорубицин — 60-75 мг/м2 в/в в 1-й день.
Блеомицин — 15 мг/м2 в/в или в/м в 1-й и 8-й день.
Курс повторяют каждые 3-4 недели.
Блеомицин — 15 мг в/в в 1-й день.
Ифосфамид — 1000 мг/м2 в/в с 1-го по 5-й день (+месна).
Цисплатин — 50 мг/м2 в/в в 1-й день.
Курс повторяют каждые 3 недели.
Режим может быть использован без блеомицина.
Способы лечения рака шейки матки зависят от стадии заболевания и его особенностей. Шейкой матки называется нижняя часть этого органа, выступающая во влагалище. Рак обычно развивается из ее тонкослойной наружной оболочки (плоскоклеточный рак). Реже встречается аденокарцинома, которая образуется из железистых клеток канала шейки матки (цервикального канала). Иногда в образовании опухоли участвуют оба типа клеток.
Доказано, что ведущую роль в возникновении болезни играет вирус человеческой папилломы (ВПЧ), передающийся половым путем. Помимо ВПЧ, к факторам риска развития шейки матки относятся:
- инфекции, передающиеся половым путем,
- ослабление иммунитета,
- курение.
Стадии рака шейки матки
- При лечении рака шейки матки на 1 стадии терапию упрощает то, что рак ограничен самой шейкой. Благоприятный прогноз по излечению, у большинства пациенток удается избежать рецидива (возврата) заболевания.
- На 2 стадии опухоль прорастает в верхнюю часть влагалища. При отсутствии метастазирования в лимфоузлах прогноз тоже благоприятный (стойкая ремиссия, отсутствие признаков заболевания, в до 80% случаев в пятилетнем периоде, в зависимости от вида заболевания).
- Рак шейки матки 3 стадии распространяется вплоть до нижней части влагалища или проникает внутрь боковой стенки тазовой области.
- На 4 стадии обнаруживаются метастазы в близлежащих органах – мочевом пузыре или прямой кишке. Кроме того, рак может мигрировать в легкие, печень или кости. Не смотря на тяжелую форму заболевания и прогноз, даже на этом этапе есть шансы добиться положительной ремиссии.
Способы лечения
К основным методам лечения рака шейки матки относятся хирургическая операция и лучевая терапия. Химиотерапия играет вспомогательную роль и может назначаться на поздних стадиях и в составе комплексной терапии.
Современные технологии в ряде случаев помогают избежать хирургического вмешательства. Радиохирургия одно из направлений лучевой терапии. Основные особенности:
- Высокая интенсивность излучения — позволяет разрушать раковые клетки за один сеанс;
- Высокая точность фокусировки излучения — на здоровые ткани оказывается минимальное воздействие;
- Безболезненна, имеет минимум последствий.
Одни из самых современных систем лучевой терапии, доступных сегодня в России, являются: Кибер-нож (CyberKnife) и TrueBeam.
Лучевая терапия (ЛТ) входит в стандартные методы лечения плоскоклеточного рака шейки матки и аденокарциномы поздних стадий. Перед операцией курс облучения проводится для уменьшения размера опухоли – как отдельно, так и в комплексе с химиотерапией. После операции к ЛТ прибегают для уничтожения оставшихся раковых клеток.
Лучевой терапевт может назначить дистанционное (внешнее) облучение, внутренне облучение (брахитерапию) или их комплекс.
Современные методы дистанционного облучения, такие как лучевая терапия с модуляцией интенсивности (ЛТМИ), позволяют доставить высокие дозы излучения в опухолевые клетки, одновременно снизив лучевую нагрузку на здоровые ткани. При выборе этого метода сводится к минимуму риск появления побочных эффектов и их выраженность.
На ранних стадиях болезни (если обнаружена лейкоплакия или очень маленькая опухоль) может быть проведена конизация – максимально щадящая операция, при которой удаляется небольшой конусовидный участок шейки матки с частью цервикального канала.
В более сложных случаях проводят гистерэктомию – операцию, в процессе которой матка удаляется полностью. Гистерэктомия может привести к полному излечению и является профилактикой рецидива, но после полного удаления этого органа невозможно забеременеть.
Поэтому в некоторых случаях при лечении рака шейки матки может быть принято решение о проведении органосохраняющей операции – радикальной трахелэктомии. Для этого через небольшие разрезы в брюшную полость вводятся специальные приборы, с помощью которых хирург удаляет шейку матки и верхнюю часть влагалища, при необходимости – лимфоузлы. После этого матка соединяется с нижней частью влагалища напрямую. Следует понимать, что проведение трахелэктомии позволяет сохранить надежду на возможность беременности, но и не может ее гарантировать стопроцентно.
Также при гормонозависимом типе заболевания возможно использование гормонотерапии. Гормонозависимость определяют с помощью лабораторных исследований. Как правило, применяют антиэстрогены, снижающие активность женских гормонов, иногда в схеме также используют гестагены. Может назначаться на ранних стадиях при высокой гормонозависимости. Химиотерапия используется в основном как вспомогательный компонент при лечении рака шейки матки на более поздних стадиях, для борьбы со злокачественными клетками распространившихся за пределы матки.
После гистерэктомии может возникать такие преходящие осложнения, как инфекция в области малого таза, кровотечение, появление сгустков крови в моче или кале. К долгосрочным последствиям операции относится возможность укорочения и пересыхания влагалища, что и приводит к появлению боли во время секса. Этот побочный эффект легко корректируется.
После сеанса лучевой терапии женщину изредка могут беспокоить тошнота и чувство усталости.
На послеоперационное восстановление обычно уходит не более 8 недель. В осложненных случаях (например, когда необходима пластическая операция по формированию нового влагалища) восстановление после лечения рака шейки матки может затянуться на несколько месяцев. Для быстрой и полной реабилитации необходимо соблюдать рекомендации врача в отношении личной гигиены и образа жизни.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
1- й этап лечения — дистанционное облучение. Оно осуществляется с двух противолежащих открытых полей (надлобкового и ягодично-крестцового), ширина которых 14—16 см, высота — 16—18 см. В сферу лучевого воздействия включаются первичная опухоли и подвздошные лимфатические узлы, составляющие основной путь метастазирования РШМ. Верхняя граница поля — уровень IV поясничного позвонка, нижняя — середина лонного сочленения или нижний край лона. Ежедневная очаговая доза в точках А и В 2 Гр, суммарная — 30 Гр. После ее подведения делается 2—3-недельный перерыв.
За счет применения на 1-м этапе дистанционного облучения и следующего за ним перерыва удается уменьшить воспалительный компонент, почти всегда сопровождающий опухолевый процесс, достичь значительной резорбции опухоли, уменьшить ее объем, устранить непроходимость цервикального канала, вызванную опухолевой обтурацией, уменьшить признаки интоксикации. Благодаря этому на 2-м этапе создаются условия для внутриполостного облучения.
2- й этап включает сочетанное лучевое лечение, состоящее из дистанционной и внутриполостной гамма-терапии, проводимой по системе чередования — при 3—4 сеансах дистанционного облучения и одной внутриполостной аппликации 60Со в неделю. Дистанционная лучевая терапия используется в дни, свободные от внутринолостной гамма-терапии, и осуществляется по двух- или четырехпольной методике облучения. Главная цель ее на этом этапе состоит в облучении параметральных отделов клетчатки и лимфатических узлов таза (точки В) в суммарных дозах 20-25 Гр.
Первичная опухоль при этом исключается из сферы лучевого воздействия, так как к ней подводится достаточная доза от внутриполостной гамма-терапии. При двухпольной методике область первичной опухоли экранируется свинцовым блоком. Дистанционная лучевая терапия на 2-м этапе молжет проводиться и по методике четырехпольного облучения с двух подвздошных и двух крестцовых полей.
Внутриполостная гамма-терапия выполняется по одной из двух схем, отличающихся способами подведения дозы к опухоли.
Схема 1
Схема 2
Внутриполостное облучение осуществляется по принципу simple afterloading или с использованием общепринятой методики. При этом предполагается введение в полость матки и влагалища радиоактивных источников с суммарной активностью нуклида равной 0,91—1,82 МБк; длительность сеанса облучения — 24—26 ч. Всего проводится 4—5 сеансов лечения, интервалы между ними — 5—7 дней, разовые поглощенные дозы в точках А — 10—12 Гр, суммарные 50—60 Гр.
За весь курс лечения дозы от дистанционной и внутриполостной гамма-терапии на точку А составляют 70—95 Гр, на точку В — 50—65 Гр. По своей суммарной величине они на 10—12% превышают уровни доз, обычно применяемые для лечения по методике непрерывного курса. Необходимость их увеличения при расщепленном курсе возникает в связи с увеличением общего времени лечения.
Сравнительная оценка результатов лечения больных двух идентичных групп с далеко зашедшими формами PШM (по расщепленному и общепринятому непрерывному курсу сочетанной лучевой терапии) показывает, что при использования расщепленного курса ближайшие результаты в 1,2 раза выше, а частота поздних лучевых циститов и ректитов в 3,3 раза ниже, чем у больных, лечившихся в непрерывном режиме.
Больные местно-распространенным РШМ, особенно те из них, у которых нарушены анатомические взаимоотношения органов малого таза, обычно преклонного возраста, ослаблены кровоточивостью и распадом опухоли, а также наличием тяжелых сопутствующих заболеваний. У таких больных непрерывный курс сочетанной лучевой терапии по радикальной программе практически неосуществим и показано назначение лучевого лечения по расщепленному курсу.
Во многих онкологических и радиологических центрах в результате усовершенствования всех компонентов лучевого лечения в течение последнего десятилетии достигнут существенный прогресс при I и II стадиях РШМ. Вместе с тем, по сводным данным FIGO и 93 ведущих клиник, из 4176 больных с III стадией, получавших сочетанное лучевое лечение в 1976-1978 гг., 5-летняя выживаемость составила лишь 28% [Annual report. . 1985]. По-видимому, существуют определенные биологические пределы эффективности лечения указанных больных. Одной из причин неэффективности является трудность излечения местно-распространенной опухоли. Но главная причина неэффективности лечения обусловлена тем, что многие больные имеют не учтенные к началу лучевой терапии регионарные (40—50% в узлах таза) и отдаленные лимфогенные метастазы (20—30% в поясничных узлах).
В связи с этим некоторые клиницисты до начала лучевой терапии выполняют диагностическую лапаротомию для уточнения стадии, а при выявлении метастазов в парааортальных и паракавальных узлах применяют расширенную технику дистанционного облучения. Она заключается в равномерном облучении таза (40—50 Гр) с последующим расщепленным курсом облучения поясничных узлов узким полем 6х10 см (40—45 Гр). Нижней границей поясничного поля является IV поясничный позвонок, верхней — II.
Averelle, Jobson (1981) сообщили, что они провели диагностическую лаларотомию с целью адекватного стадирования у 371 больной РШМ и изменили стадию в 40% случаев. При подтверждении метастазов в поясничных узлах проводилось их облучение с помощью описанной выше техники. Средняя продолжительность жизни больных с аортальными метастазами составила 17 мес.
Piver, Barlow (1977), применив облучение аортальных узлов (60 Гр), в которых при диагностической лапаротомии были подтверждены метастазы, отмечают высокую частоту летальных осложнений и 45% процидивов в этой зоне. Только 4 больных были живы от 16 до 36 мес. Такие же неутешительные данные приводят Wharton и соавт. (1974): из 64 больных, у которых облучалась зона поясничных узлов, только 17% были живы от 13 до 38 мес после лечения.
Можно заключить, что поглощенная доза от дистанционного облученпия в поясничных узлах не должна превышать 45 Гр. Однако убедительных данных, свидетельствующих об улучшении прогноза с помощью дополнительного облучения лимфогенных метастазов за пределами таза, не получено. Это объясняется двумя причинами: далеко зашедшим опухолевым процессом с органными метастазами и относительной резистентностью лимфогенных метастазов к облучению. Последнее обстоятельство имеет значение и у больных РШМ, у которых первичная опухоль классифицируется символами Т1 и Т2, но имеются лимфогенные метастазы. Из этого вытекает актуальность усовершенствования комбинированного лечения, при котором лучевая терапия и операция дополняют друг друга.
Лечение рака шейки матки осуществляется многопрофильной командой, специалистов: онкологов, психологов, рентгенологов и т. д.

План лечения
Режим и план терапии зависит от множества факторов. Некоторые из них включают в себя:
- Стадию заболевания.
- Возраст пациента и желание будущего деторождения.
- Общее состояние больного.
- Личные предпочтения пациента.
Рекомендации, основанные на стадиях рака
- Стадия 0 - это самая начальная (предраковая) стадия. Любые обнаруженные аномальные клетки удаляются. Это можно сделать разными способами, в том числе с помощью лазеров для выжигания клеток или очень холодного инструмента для их замораживания (криотерапия).
- При 1-ой стадии заболевания хирургия является первым и основным выбором. Шейка матки удаляется целиком или частично. Перспектива полного излечения обычно достаточно хороша.
- Этапы 2 и прогрессирующий рак: после операции проводится лучевая терапия, чтобы убить остатки раковых клеток. Перспектива излечения считается умеренной.
- Стадия 3 и начало 4-ой стадии рака: лучевая терапия сочетается с химиотерапией. Полное излечение менее вероятно для данной стадии рака шейки матки.
- Стадия 4 прогрессирующего рака - здесь операция сопровождается как химиотерапией, так и лучевой терапией. Лечение маловероятно для четвертой стадии рака шейки матки.
- Паллиативная помощь - обычно предоставляется при запущенных формах рака, чтобы максимально облегчить симптомы, вероятность излечения очень мала.
Методы лечения
Применяются следующие методы лечения рака шейки матки:
Удаление диспластических или аномальных клеток
Этот метод обычно применяется для предраковых состояний. Лазерная терапия использует лазер или специальные световые лучи, чтобы уничтожить аномальные клетки. Криотерапия или холодная коагуляция замораживает аномальные клетки и убивает их. Биопсия конуса удаляет аномальные клетки с помощью фиктивной операции.
Хирургия
Существует три основных типа хирургии рака шейки матки. Одним из них является радикальная трахелэктомия, при которой шейка матки, окружающие ткани и верхняя часть влагалища удаляются, но матка остается на месте. Лимфатические узлы из таза также могут быть удалены.
При радикальной гистерэктомии удаляются как шейка матки, так и матка. Операция может сопровождаться курсом лучевой терапии, чтобы предотвратить возвращение рака.
Третья и наиболее обширная операция называется тазовое расширение, при котором удаляются шейка матки, влагалище, матка, мочевой пузырь, яичники, маточные трубы и прямая кишка.
Радиационная терапия
Она используется на ранней стадии рака и сочетается с хирургическим вмешательством на втором этапе и с химиотерапией, а также с хирургическим вмешательством на третьем и четвертом этапах рака шейки матки. Лучевая терапия обычно не сочетается с хирургическим вмешательством из-за более высокого риска побочных эффектов.
Курс лучевой терапии обычно длится от пяти до восьми недель. Лучевая терапия имеет несколько побочных эффектов, поскольку она также разрушает окружающие здоровые клетки. Некоторые из побочных эффектов облучения при раке шейки матки включают боль при мочеиспускании, диарею, кровотечение из влагалища и/или прямой кишки, усталость, тошноту, кожные раны, сужение влагалища, приводящее к болезненному общению, бесплодию, менопаузе и повреждению кишечника и мочевого пузыря.
Химиотерапия
Химиотерапия может сочетаться с лучевой терапией и хирургическим вмешательством на 3 и 4 стадиях рака шейки матки. Она помогает замедлить прогрессирование рака и облегчить симптомы. Побочные эффекты большинства химиопрепаратов включают тошноту, диарею, язвы во рту, слабость, анемию, склонность к кровотечениям, склонность к инфекциям, выпадение волос, потерю аппетита.
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.

- Симптомы рака шейки матки
- Причины возникновения
- Разновидности рака шейки матки
- Распространение рака шейки матки в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз при плоскоклеточном раке шейки матки
- Цены на лечение рака шейки матки
Симптомы рака шейки матки

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
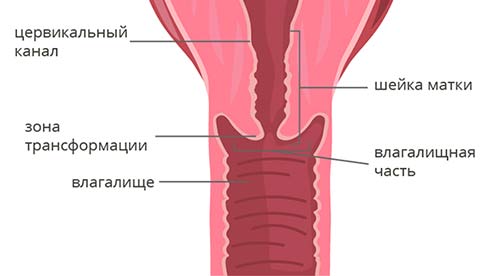
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак - это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма - это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
Читайте также:

