Лечение рака матки в белоруссии
Рак тела матки лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Получить бесплатную консультацию
Ведущие специалисты Центра ответят на ваши вопросы.
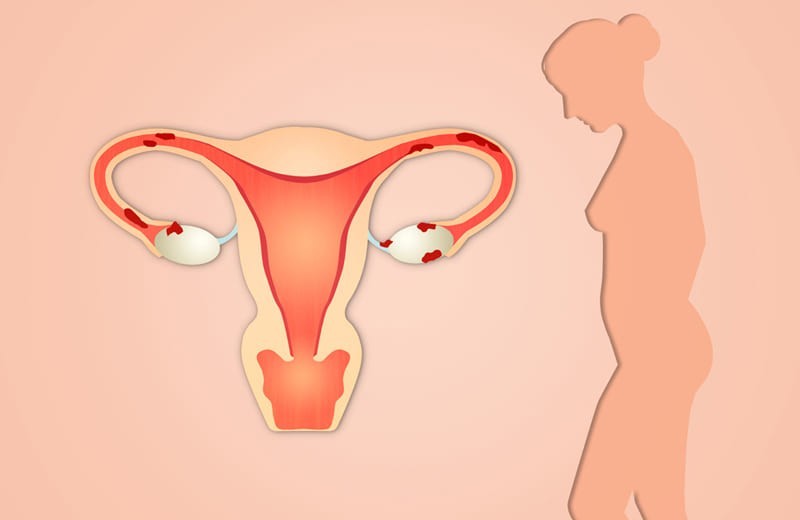
Рак тела матки (рак эндометрия) – это злокачественная опухоль слизистой оболочки (эндометрия), изнутри выстилающей тело матки (со стороны полости матки).
Чаще всего рак тела матки возникает у женщин в постменопаузе (в постклимактерическом периоде), однако в последнее время имеется тенденция к его "омоложению". Все чаще рак тела матки встречается у женщин фертильного возраста до наступления климакса.
У большинства пациенток рак тела матки диагностируется в I стадии заболевания (72 %), на долю II стадии приходится 12 %, III стадии – 13 %, IV стадии – 3 %.
Причины возникновения рака тела матки (этиология) до конца не изучены. В большинстве случаев он развивается на фоне эстрогенизации организма женщины, т.е. на фоне избытка женских половых гормонов – эстрогенов. Это 1-й патогенетический тип рака тела матки. На его долю приходится 75 % всех случаев рака эндометрия.
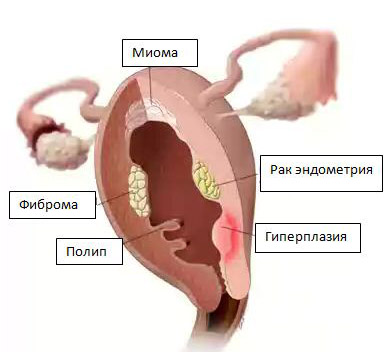
Избыток эстрогенов является, с одной стороны, результатом гормональных нарушений, с другой, сам приводит к усугублению этих гормональных нарушений. На избыток эстрогенов слизистая матки реагирует определенным образом, развивается гиперплазия эндометрия.
Выделяют следующие варианты гиперплазии эндометрия:
- простая гиперплазия эндометрия без атипии;
- сложная (аденоматозная) гиперплазия эндометрия без атипии;
- простая атипическая гиперплазия эндометрия;
- сложная (аденоматозная) атипическая гиперплазия эндометрия.
Два первых варианта относят к фоновым заболеваниям тела матки (эндометрия), 3 и 4 – к предраковым. Причем особого внимания заслуживает сложная атипическая гиперплазия эндометрия, так как вероятность ее перерождения в рак составляет более 80 %.
Указанные варианты гиперплазии эндометрия и рак эндометрия представляют собой разные фазы процесса изменения эндометрия под влиянием избытка эстрогенов.
Таким образом, возможна такая цепь изменений:
- сложная (аденоматозная) гиперплазия эндометрия без атипии;
- сложная (аденоматозная) атипическая гиперплазия эндометрия;
- рак тела матки (эндометрия).
Помимо изменений в слизистой тела матки, 1-й патогенетический тип рак эндометрия характеризуется обменными нарушениями (метаболическим синдромом). Для него характерны:
- ожирение;
- сахарный диабет;
- артериальная гипертензия.
В жировой ткани женщины происходит образование эстрогенов, избыток жировой ткани приводит к избытку эстрогенов. Патологический круг замыкается.
Рак тела матки, развивающийся по 1-му патогенетическому типу, как правило, выявляется на ранних стадиях и характеризуется благоприятным прогнозом.
Второй патогенетический тип рака тела матки развивается на фоне нормального эндометрия без каких либо обменных и гормональных нарушений. На его долю приходится 25 % всех случаев рака тела матки. Опухоли при этом типе имеют высокий злокачественный потенциал. Этот тип рака характеризуется менее благоприятным прогнозом.
Рак тела матки 3-го патогенетического типа
В настоящее время описывают третий патогенетический тип рака эндометрия, который относится к генетически наследуемым формам. Такой рак передается по наследству и сочетается с неполипозным раком толстой кишки.
Симптомы рака тела матки?
Основными симптомами, которые вынуждают женщину обратиться к врачу-гинекологу, являются патологические выделения из половых путей.
При наличии таких жалоб назначается раздельное диагностическое выскабливание слизистой тела и шейки матки или гистероскопия с биопсией патологического очага. Удаленный материал подвергается цитологическому и гистологическому исследованиям.
В большинстве случаев диагноз рака тела матки после указанных манипуляций трудностей не вызывает. После установления диагноза рака эндометрия пациентка должна быть направлена в специализированное онкологическое учреждение.
Нет. Самоизлечения от этой болезни не наступает. При отсутствии лечения болезнь будет прогрессировать, разовьются метастазы, которые будут поражать все большее число органов.
Лечение подавляющего большинства больных раком тела матки на ранних стадиях заболевания позволяет добиться полного излечения. И наоборот, затягивание с началом специального лечения сокращает шансы на полное выздоровление.
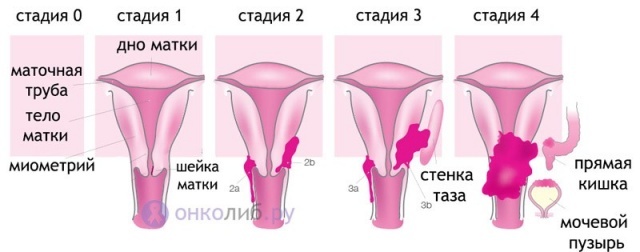
В нашей стране общепринятыми для формулировки диагноза рака тела матки являются классификации Международного Противоракового Союза по системе TNM и классификация Международной Федерации акушеров и гинекологов (FIGO) по стадиям (см. раздел: алгоритмы диагностики и лечения больных злокачественными опухолями).
Стадирование осуществляется только во время хирургического вмешательства. До операции выставляется только предполагаемая стадия заболевания. После операции она может измениться. Окончательной является та стадия, которая выставлена после операции и получения планового морфологического ответа.
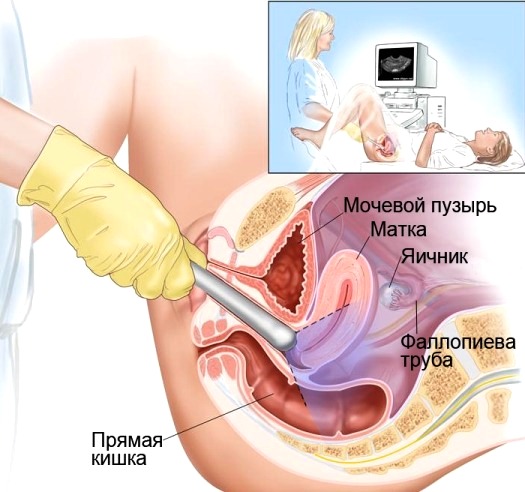
Стандартным набором исследований перед началом лечения являются:
- гинекологический осмотр;
- раздельное диагностическое выскабливание слизистой тела и шейки матки или гистероскопия с прицельной биопсией с последующим цитологическим и гистологическим исследованием полученного материала;
- ультразвуковое исследование органов малого таза и брюшной полости;
- рентгенография органов грудной клетки;
- общий анализ крови и мочи, биохимический анализ крови, коагулограмма.
Остальные исследования назначаются при наличии на это показаний:
- при наличии увеличенного надключичного лимфатического узла назначается ультразвуковое исследование шеи и надключичных областей и пункция увеличенного лимфоузла;
- при жалобах на наличие крови при мочеиспускании назначается цистоскопия (визуальное исследование слизистой мочевого пузыря при помощи оптических систем) и т.д.
Так как чаще рак тела матки встречается у женщин в постменопаузе и чаще это 1-й патогенетический тип, то у женщин могут быть сопутствующие, а иногда и конкурирующие заболевания (гипертоническая болезнь, сахарный диабет, ожирение, ишемическая болезнь сердца) – очень важно провести коррекцию этих заболеваний до начала лечения по поводу рака тела матки.
Перед оперативным вмешательством пациентка обязательно осматривается и консультируется терапевтом, при необходимости кардиологом, а также врачом-анестезиологом. Эти специалисты оценивают функциональное состояние пациентки и риск развития осложнений со стороны сердечно-сосудистой, дыхательной и других систем.
В том случае, если риск развития осложнений во время операции и после нее превышает риск самого рака эндометрия, пациенты направляются для лечения сопутствующей патологии и предоперационной подготовки в лечебные учреждения Республики.
Иногда у пациентки может быть два угрожающих жизни серьезных заболевания: рак тела матки и заболевание сердечно-сосудистой системы, требующее хирургической коррекции.
В такой ситуации онкологи не могут выполнить оперативное лечение онкологической патологии, так как возможны фатальные осложнения со стороны сердечно-сосудистой системы. Кардиохирурги не могут выполнить хирургическое лечение своей профильной патологии, так как во время операции и после нее они назначают таким больным антикоагулянтные препараты (препараты, предотвращающие свертывание крови и образование тромбов). При этом возможно развитие маточного, не поддающегося коррекции кровотечения из опухоли.
В этих случаях мы совместно с кардиохирургами прибегаем к симультанным операциям, то есть одновременно выполняем операцию по поводу рака тела матки и заболевания сердечно-сосудистой системы.
Полностью обследованная пациентка госпитализируется в Республиканский научно-практический центр "Кардиология", где назначается дата симультанной операции. В назначенный день онкологи своей операционной бригадой и хирургическим инструментарием прибывают в РНПЦ "Кардиология", выполняется симультанная операция. Послеоперационный период проходит в РНПЦ "Кардиология", затем пациентки направляются на раннюю реабилитацию.
После окончания периода лечения и реабилитации по поводу сердечной патологии больная должна обязательно прибыть в РНПЦ ОМР им. Н.Н. Александрова для рекомендаций по наблюдению или послеоперационному лечению.
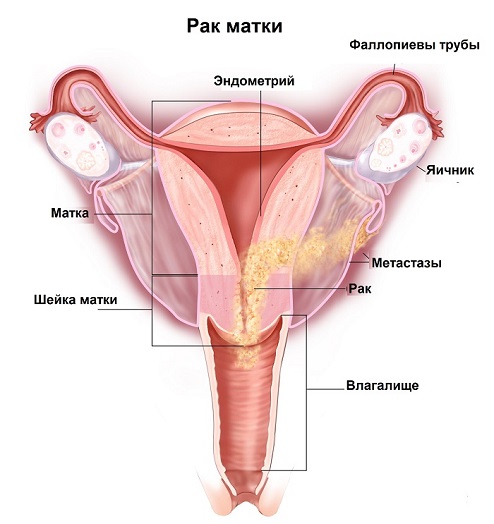
Лечение больных зависит от стадии заболевания и морфологической формы опухоли и проводится в соответствии с приказом № 258 Министра Здравоохранения Республики Беларусь от 2012 года об утверждении некоторых клинических протоколов: "Алгоритмы диагностики и лечения злокачественных новообразований" (см. соответствующий раздел).
Операция начинается с хирургического стадирования. В начале операции проводится тщательная ревизия органов брюшной полости и малого таза на предмет отсутствия или наличия метастазов.
Выполняются:
- смыв из брюшной полости;
- биопсия тазовых и забрюшинных лимфатических узлов.
Это необходимо для окончательного установления стадии заболевания и определения объема операции. После чего выполняется операция, включающая в себя удаление матки и придатков, по показаниям удаляются тазовые и забрюшинные лимфатические узлы, большой сальник. При наличии метастазов в брюшной полости по возможности все они удаляются.
Необходимость послеоперационного лечения зависит от окончательного гистологического ответа и распространенности опухолевого процесса.
Какие осложнения могут быть во время и после операции?
Наличие у больной онкологической патологии, оперативное вмешательство на органах малого таза, сопутствующая сердечно-сосудистая патология являются факторами, усугубляющими этот риск. Поэтому накануне операции больной начинается профилактика трмобэмболических осложнений (медикаментозная тромбопрофилактика). Она заключается в подкожном введении антикоагулянтов прямого действия (гепарин, низкомолекулярные гепарины). Тромбопрофилактика продолжается до периода активизации больной, но не менее 7 суток после операции.
Важным элементом тромбопрофилактики является использование противоэмболических чулков либо бинтование нижних конечностей эластическими бинтами непосредственно перед операцией, особенно у больных с варикозной болезнью сосудов нижних конечностей. Одним из элементов тромбопрофилактики является ранняя активизация больной. Мы разрешаем вставать больным уже на следующий день или через 1 день после операции.
После удаления тазовых или забрюшинных лимфатических узлов могут возникать лимфокисты. Как правило, они либо проходят самостоятельно, либо требуют проведения консервативной противовоспалительной терапии. Если консервативная терапия неэффективна, то под контролем ультразвукового исследования выполняется пункция, опорожнение и дренирование лимфокисты.
После операции могут быть кровянистые выделения из культи влагалища. Обычно это связано с образованием в области культи влагалища гематомы (скопления крови) и ее опорожнением. Раневая поверхность во время операции и после нее какое-то время незначительно кровоточит. Формируется гематома.
Ее формирование может сопровождаться повышением температуры тела до 38-39 градусов по шкале Цельсия. После адекватного дренирования гематомы температура снижается до нормальных цифр.
Повышение температуры тела в первые 5 дней после операции связано с реакцией организма больной на хирургическое вмешательство и не является признаком воспалительного процесса.
Нарушения мочеиспускания (недержание мочи, неполное опорожнение мочевого пузыря – атоничный мочевой пузырь) в послеоперационном периоде связаны с тем, что во время операции, особенно при расширенных вмешательствах, когда необходимо вместе с маткой удалять рядом расположенные ткани (параметрии), приходится выделять мочеточники и отделять от шейки матки мочевой пузырь.
При этом нарушается иннервация мочевого пузыря и мочеточников, часть нервных волокон пересекается. Эти нарушения носят обратимый характер и проходят после восстановления иннервации. Длительное стояние катетера в мочевом пузыре после операции также способствуют развитию атонии мочевого пузыря. И в данном случае ранняя активизация пациентки является профилактикой нарушений мочеиспускания.
Вопросы пациентов
В настоящее время для проведения лучевой терапии в Центре используется новейшее оборудование, которое позволяет минимизировать лучевые реакции и осложнения.
Как правило, назначается дистанционная лучевая терапия на малый таз. Следовательно, возможны лучевые реакции и осложнения со стороны тех органов, которые попадают в зону облучения:
- мочевой пузырь;
- влагалище;
- прямая кишка.
При появлении неприятных ощущений, нарушении функций указанных органов необходимо обратиться к специалисту нашего отделения.
Нельзя. Яичники в обязательном порядке удаляют вместе с маткой. Это гормональный орган, который участвует в патологическом обмене веществ, приводящем к раку эндометрия. Помимо этого, яичники являются одним из основных органов-мишеней, в которые метастазирует рак эндометрия в первую очередь.
Иногда пациентки переживают из-за того, что они после удаления яичников "перестанут быть женщинами". Это не так. Вторичные половые признаки после удаления яичников не исчезнут. Женские половые гормоны все равно будут синтезироваться в организме, но не в таких количествах. Эту функцию на себя берут другие органы внутренней секреции, например, надпочечники.
После удаления яичников у женщин до наступления менопаузы развивается в той или иной степени климактерический (кастрационный) синдром. Как показывает практика, в большинстве случаев он переносится достаточно легко и через определенное время (1-2 месяца) проходит.
Проявляется он в виде вегетативных реакций:
- увеличение частоты сердечных сокращений;
- потливости;
- появления чувства жара или озноба, иногда страха;
- повышения артериального давления.
Эти реакции не несут никакой серьезной угрозы организму, но если они "не дают покоя", приводят к различным невротическим состояниям и снижению трудоспособности, то возможно назначение негормональных препаратов, какие обычно применяются при наступлении физиологического климакса. В таких случаях нужно посоветоваться и получить рекомендации онкогинеколога.
Можно. В большинстве случаев такой вопрос волнует женщину после операции. Если в послеоперационном периоде не назначается лучевая терапия, то половой жизнью можно жить не ранее, чем через 1,5-2 месяца после операции. Перед этим желательно проконсультироваться у гинеколога.
Если в послеоперационном периоде назначена лучевая терапия, то половую жизнь следует начинать не ранее, чем утихнут лучевые реакции. Точных сроков назвать невозможно из-за того, что у организма каждой женщины свой порог переносимости лучевой терапии.
Перед началом половой жизни также необходимо проконсультироваться у гинеколога.
Лечение гинекологических онкологических болезней в клиниках Белоруссии осуществляется различными инновационными и традиционными методами. Врачи, работающие в этой области, добились достаточно больших успехов, поэтому медицинские учреждения Минска предлагают воспользоваться, предоставляемыми услугами жителям и других стран.
Пациенты, которые прошли курсы лечения в Беларуси, оставляют положительные отзывы о работе специалистов и об оказанных ими услугах.
Раковые болезни эндометрия(тела матки) - это образования злокачественного типа, которые возникают на выстилающей матку изнутри слизистой оболочке. Это заболевание характерно для женского организма, переживающего постклимактерический период (постменопаузу). Но, в последние годы эта патология все чаще встречается у женщин более молодого репродуктивного возраста. Статистика наглядно показывает, что рак слизистой матки по стадиям диагностируется у женщин в следующем процентном отношении:
- в четвертой стадии у 3% ;
- в третьей у 13%;
- во второй у 12%;
- в первой у 72%.
То есть болезнь определяется в ранней своей стадии,что позволяет начать лечение вовремя.
Международная Федерация гинекологов и акушеров и Противораковый Международный Союз определили классификацию формулировки диагностирования рака слизистой матки по стадиям, что стало общепринятым для определения диагноза злокачественных образований этого органа по всему миру, равно как и в Белоруссии. Окончательную стадию болезни возможно определить только после проведения оперативного вмешательства и досконального морфологического исследования образцов, полученных во время операции. До окончания этих процессов устанавливается только предположительный диагноз и стадия развитие болезни, поэтому после операции и исследования он может быть изменен.
Перед тем, как начать лечение, должен быть установлен предположительный диагноз болезни, для этого проводятся следующие медицинские манипуляции:
- осмотр у специалиста гинеколога;
- гистологическое и цитологическое исследование материалов, полученных с помощью проведенной прицельной биопсии и образцов выскабливания тканей слизистой шейки и тела матки;
- исследование брюшной полости и области малого таза, используя ультразвук;
- рентгенографическое исследование грудной клетки;
- коагулограмма, биохимические и общие исследования мочи и крови.
Назначаются и другие необходимые анализы, если для них есть показания. 1. Например, если обнаружилось увеличение лимфоузла, расположенного над ключицей, будет назначено исследование этой области ультразвуком, а также взята пункция. 2. Если при мочеиспускании в моче обнаруживаются следы крови, врач назначает цистоскопию - это обследование слизистой оболочки мочевого пузыря визуально с помощью оптики, а также другие исследования.
Как говорилось выше, в период постменопаузы у женщин чаще всего может возникнуть патологическое злокачественное образование тела матки, его первый патогенный тип. Кроме этого параллельно с ним протекают сопутствующие болезни, такие, как сахарный диабет, ишемическая болезнь, ожирение, гипертония, поэтому до начала лечения рака, необходимо лечение в первую очередь конкурирующих болезней.
Перед операцией пациентку должен осмотреть и проконсультировать не только лечащий терапевт, но и кардиолог, а также анестезиолог. Это необходимо для полной оценки риска возникновения осложнений дыхательной, сердечно-сосудистой и прочих систем организма, во время и после операционного вмешательства. Если риск появления таких осложнений велик и превышает развитие злокачественного образования, пациентку направляют на лечение сопутствующих болезней и на предоперационную подготовку в мед. учреждения Беларуси, специализирующиеся на тех патологиях, которые требуют первоочередной корректировки.
Биопсия забрюшинных и тазовых лимфаузлов, а также смывы из брюшной полости обрисуют для врача окончательную картину заболевания, его стадию и объем операции. После получения необходимых данных, производится операция, которая включает резекцию придатков и матки, лимфатических узлов и большого сальника. При метастазировании в брюшную полость, врач старается удалить все распространение болезни. Послеоперационное лечение назначается в зависимости от объема и распространенности опухоли, а также результатов последнего гистологического анализа.
В послеоперационный период может быть назначена лучевая терапия, при ее назначении, половая жизнь возможна только после того, как затихнут лучевые реакции. Организм каждой пациентки реагирует на применение облучения индивидуально, поэтому точных сроков назвать нельзя. Если лучевая терапия не назначалась, то по истечению полутора-двух месяцев после операции возможно возвращение к половой жизни. Но, нужно отметить, что как в первом, так и во втором случае, перед началом обычной жизни необходим осмотр и консультация специалиста. Необходимо сказать о том, что лечение в Белорусских клиниках не отличается от зарубежных медицинских учреждений по методам и качеству, но за то значительно разнится стоимостью процедур.
Цена на все медицинские мероприятия вполне доступна для среднестатистического бюджета семьи.

Раковые заболевания отличаются особым коварством. Они начинаются незаметно, и зачастую пациенты обнаруживают неполадки и обращаются для диагностики уже тогда, когда злокачественная опухоль развивается и распространяет на соседние органы метастазы. Однако есть некоторые онкопатологии, которые удается выявить на ранних стадиях, чтобы провести эффективное лечение. К ним относится рак тела матки.
РАК МАТКИ – РАННЯЯ ДИАГНОСТИКА
ПРИЧИНЫ И СТАДИИ

По-другому заболевание называется рак эндометрия. Причины его возникновения лежат в злокачественном перерождении эндометрия. Клетки слизистой матки подвергаются изменениям, которые ведут к онкологическим заболеваниям.
В большинстве эпизодов при выявлении болезни врачи дают благоприятный прогноз, но связано это напрямую с ранней диагностикой.
- В первой стадии удается обнаружить болезнь у 72 % обратившихся пациенток.
- Во второй стадии процент обнаружения – 12.
- У 13 % диагностируют рак матки третей стадии.
- 4 % больных приходят к врачу лишь тогда, когда заболевание перешло в последнюю, четвертую стадию.




У 25 % диагностируется второй тип патогенетического заболевания. При нем гормональных нарушений может не быть вообще, но опухоли пускают метастазы в лимфоузлы. Данная болезнь вылечивается на пятилетнем сроке только у 60 %.
Развивающиеся современные технологии позволяют сегодня выявить на стадии, поддающейся лечению, и третий патогенетический тип заболевания – наследственный, который часто сопровождается раком толстой кишки.
СИМПТОМЫ

Существует ряд специфических симптомов, заметив которые необходимо незамедлительно обращаться к врачу.
Самым важным и первым из них являются кровянистые выделения. Они начинают идти из половых путей в нарушение законов менструального цикла и без видимых причин. Онкодиагноз ставится после проведения гистологического исследования или цитологического анализа. Для пациентки необходимо пройти гистероскопию, в ходе которой будет сделана биопсия либо диагностическое выскабливание маточной полости.
На данном этапе уже можно предварительно определить стадию опухоли. Затем будут проведены морфологические исследования и лечение посредством хирургического вмешательства.
ЛЕЧЕНИЕ

Любое лечение злокачественной опухоли в теле матки осуществляется хирургическим путем. Проводится операция, результатом которой является уточнение стадии и проверка наличия метастазов. После биопсии диагноз устанавливается окончательно, и наступает следующая стадия лечения – удаление.
Удаляется матка и придатки. Если в брюшной полости присутствуют опухоли, они вырезаются тоже. Если это показано биопсией, может подлежать удалению и брюшной сальник, а также ткани, соседствующие с маткой, тазовые и забрюшинные лимфоузлы.
После операции по удалению, по результатам гистологического исследования, врач составляет план послеоперационного лечения. Оно может включать лучевую терапию и другие процедуры.
РЕАБИЛИТАЦИЯ
Период реабилитационных мероприятий определяется тем, в какой стадии находится заболевание на момент его диагностирования и лечения, а также видом самой злокачественной опухоли.
Большинству пациенток рекомендуется пройти реабилитационную программу. Лечение рака тела матки в Беларуси предполагает прохождение реабилитации в республиканских санаториях и здравницах.
Примечательно, что здесь можно не только восстановиться после операции с помощью современных реабилитационных процедур, но и получить консультации различных специалистов – реабилитолога, онкогинеколога (при выявлении постоперационного климактерического синдрома), психолога и других.
ОСОБЕННОСТИ ПОЛОВОЙ ЖИЗНИ

Даже после такой операции, как полное удаление матки и извлечение придатков, женщина продолжает оставаться женщиной, и у нее нет никаких причин не быть ею. Но для того чтобы продолжать вести половую жизнь, нужно отдохнуть и набраться сил, как и после любого хирургического вмешательства в организм.
Если в послеоперационный период пациентке не требуется лучевая терапия, через полтора-два месяца после операции можно начинать половую жизнь. При назначении в послеоперационный период облучения, прежде чем возобновить половую жизнь, придется подождать, пока пройдут лучевые реакции. Точных сроков нет, поскольку каждый организм реагирует на облучение по-разному. Во всех случаях необходимо предварительно проконсультироваться с гинекологом.
Точные сроки назвать невозможно из-за того, что у организма каждой женщины свой порог переносимости лучевой терапии. Перед началом половой жизни также необходимо проконсультироваться у гинеколога.
ПРЕИМУЩЕСТВА ЛЕЧЕНИЯ В БЕЛАРУСИ
В республике для лечения опухолей матки, имеющих злокачественную природу, создан специальный Республиканский центр онкологии. Это крупное, современное учреждение, в котором работают лучшие специалисты в СНГ. Оснащение центра тоже на высшем уровне. Например, здесь расположен ПЭТ-центр точной диагностики, аналогов которому нет в Европе.
В центре работает две тысячи сотрудников, которые ежедневно спасают тысячи жизней пациентов с диагнозом рак. А персонал обеспечивает комфортное пребывание и ускоряет реабилитацию, сокращая срок возвращения к нормальной жизни.



За последнее время наша медицина сделала огромный рывок вперед. Сегодня наша страна занимает лидерские позиции на постсоветском пространстве по числу проведенных операций в трансплантологической сфере. Кроме того, удалось достичь прекрасных результатов в офтальмологической, травматологической, онкологической, кардиохирургической, ортопедической областях.
Государственные и частные клиники республики оснащены высокотехнологичным оборудованием. С нашими медучреждениями сотрудничают популярные бренды. Работа с всемирно известными производителями ведется также при закупке медматериалов.
О доверии к медицине Беларуси свидетельствует стабильный рост спроса на услуги подобного характера. Это доказывают такие цифры: в 2013 г. пациентами местных клиник стали примерно 160 тысяч иностранцев. А в течение последних 5 лет за медицинской помощью обратились сотни тысяч приезжих. Вследствие этого государство заняло ведущие позиции на рынке оздоровительного туризма среди стран СНГ и понемногу вливается в интернациональную систему.
Медтуризм в Беларуси включает все направления. Наибольшей популярностью пользуются услуги офтальмологов, онкологов, кардиологов, пластических хирургов, трансплантологов и стоматологов. Причем республика предлагает и редкие лечебные технологии. К примеру, это единственное постсоветское государство, в котором осуществляется сложнейшая операция по пересадке глазной роговицы – кератопластика. Среди иностранных граждан наибольшей востребованностью пользуется спелеолечение – лечение легочных заболеваний посредством нахождения в пещере с определенным микроклиматом.
Прежде всего, квалификация наших докторов ничуть не уступает мастерству врачей из Германии и Израиля.
На сегодняшний день Беларусь занимает лидирующие позиции по числу операций, осуществляемых с применением высокотехнологичного оборудования. В республике реализуется приблизительно 30 пересадок тканей и органов на миллион граждан. Эта цифра в разы превышает аналогичные показатели в государствах, расположенных по соседству. Медицинские центры, специализирующиеся на оказании услуг в онкологической и кардиологической областях, и вовсе вне конкуренции.
Все медицинские центры страны оборудованы по последнему слову техники. Здесь представлена продукция популярных мировых брендов:
• Philips;
• Toshiba;
• Olympus;
• Siemens;
• Sony;
• Zepter.
Этот список можно продолжать еще долго.
Здешние цены приемлемы почти для каждого иностранца. Причем есть несколько быстрых и доступных способов добраться сюда: россияне, поляки, литовцы, латвийцы и украинцы могут приехать на поезде или прилететь на самолете (скажем, перелет из российской либо украинской столицы займет не больше часа).
Читайте также:

