Лечение при первичных опухолях легких
Пациент часто узнает о возникновении опухоли легких совершенно случайно, проходя медицинский осмотр, а может, наблюдаясь у врача в связи с лечением по другому заболеванию — на первых стадиях симптомы и признаки опухоли легких практически незаметны. Стоит немного рассказать о карциноме.
Опухоль легких: симптомы, признаки и классификация
Продолжительность периода с отсутствием каких-либо явных внешних признаков может продолжаться по нескольку лет.
Врачи уделяют большое внимание пациентам, относящимся к так называемой группе риска — люди в возрасте после 45 лет, работающие в условиях труда с наличием вредных или опасных факторов, особое внимание нужно уделять людям, страдающим от никотиновой зависимости.
Спустя определенный период проявляются различные признаки опухоли легких, которые не диагностируются при первичном осмотре:
- Увеличение лимфатических узлов с левой стороны;
- Отек лица и набухание вен на шее, груди;
- Редко проявляется нарушение кожных покровов;
- Поздние стадии характеризуются похудением, кахексией;
- Характерно сильное повышение температуры тела.
Опухоли можно классифицировать на следующие три вида:
- Доброкачественные опухоли — они не разрушают органы, не обладают метастатичностью;
- Злокачественные — поражают органы и ткани, дают метастазы. Так, периферическая опухоль легкого обладает высокой степенью злокачественности, а карциноидная опухоль легких – низкой;
- Метастатические — возникают в одних органах, а метастазы проникают в лёгкие.
У пациентов можно наблюдать следующие симптомы опухоли легких:
- постоянный сильный кашель с образованием мокроты, сопровождающееся выделением крови;
- хриплый голос;
- развитие пневмонии, сопровождающееся болями в области груди;
- потеря аппетита, сильная слабость, резкая потеря веса;
- могут возникать признаки невралгии: сужение зрачков, отсутствие чувствительности лица, боли, онемения в руках;
- затрудненное глотание, если расположена возле пищевода, сильный кашель;
- аритмия, опухоль вен на шее и лице, головные боли, потеря зрения;
- на 3 и 4 стадии, метастазы поражают костную ткань, почки, печень.
Быстрота разрушения функционирования бронхов зависит от масштаба развития и интенсивности роста опухоли легких.
Периферический рак легких характеризуется образованием нароста в области альвеол и бронхов. Развивается, как правило, в злокачественной форме.
На первичных стадиях опухоль легких нельзя охарактеризовать конкретными симптомами и признаками, в дальнейшем могут возникать боли в груди, тяжесть дыхания, возможны покалывания в области сердца.
Этот вид опухоли выявить можно в процессе прохождения обычной процедуры флюорографии. Нарост имеет, как правило, однородную структуру, возможно возникновение уплотнений.
Среди огромного количества заболеваний бронхо – легочной системы это проявление достаточно распространено.
Более 90% новообразований появляются в бронхах, их еще называют бронхогенными карциномами.
Характерными признаками карциноидной опухоли легких являются возникновение периодического жара в голове, шее и конечностях, понос, расстройства психики.
Опухоль в легком: операция
Среди методов лечения опухоли легких выделяют:
- операционное вмешательство;
- лучевая терапия;
- химиотерапия;
- радиохирургия.
В наши дни во всем мире применяются способы лечения опухоли легких, отличные от операционного вмешательства и облучения, однако именно вариант удаления опухоли, по мнению медиков, дает перспективы полного излечения.
Лучевая терапия характеризуется достаточной степенью действенности на ранних этапах заболевания.
Химиотерапия в дуэте с облучением при опухоли легких помогает достичь значительных положительных результатов.
Для отдельных болеющих возможно комбинированное лечение, включающего в себя, помимо операбельного, и прочие варианты. При этом необходимо подчеркнуть, что подобный вариант возможен только в случаях, когда процесс осуществляется строго по плану, составленному в самом начале.
Операции необходимо проводить в максимально короткие сроки, именно это помогает избежать трагических последствий.
Если опухоль обнаружена достаточно поздно, необратимые процессы в легких уже начались, ее необходимо удалить вместе с бронхом и пораженным участком легочной ткани.
В отдельных случаях, если опухоль возникает в каком-то органе, а метастазы проникают в легкие, необходимо удалять опухоль повсеместно, в первую очередь оперировать зараженный участок, потом легкое.
Существует перечень противопоказаний к операции таких как заболевания сердца, хронические заболевания, большое количество метастаз в отдаленных участках всех органов.
При таком варианте больной подвергается лучевой терапии. Она уничтожающе воздействует на клетки злокачественных образований, уменьшая очаг поражения и уничтожая. Если у пациента формы опухоли, не удаляемые хирургическим путем, процедура поможет сделать менее сильными боли.
Отрицательным моментом является то, что при лучевой терапии возможно начало воспалительного процесса в здоровых тканях. Часто данный вариант лечения не дает ожидаемого эффекта – опухоль начинает распространяется в самых труднодоступных местах, поэтому возможность операции перестает рассматриваться.
Бороться с заражением способна только химиотерапия. Этот метод помогает продлить жизнь лишь 30% всех пациентов. Ежедневно происходит серьезное ухудшение самочувствия больных опухолью легких. У людей на 3-4 стадиях наблюдаются сильные боли, облегчить которые помогает только прием наркотических веществ.
Опухоль в легких: прогноз
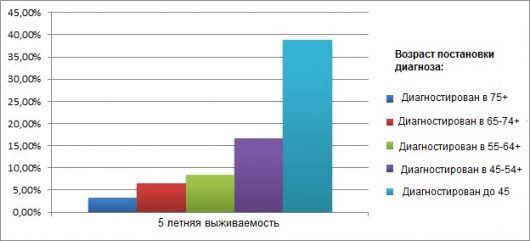
Составить заранее определенный план для лечения опухоли крайне сложно — не известна скорость развития болезни и область распространения. Шанс выздороветь есть как при лечении путем хирургического вмешательства, так и химиотерапии. По публикуемой статистике, среди прооперированных больных более пяти лет выживают лишь трое из десяти человек.
Дать точную гарантию определенного времени жизни с опухолью легкого не сможет не один врач-онколог, однако пользуясь статистикой они прогнозируют возможный порог выживаемости пациентов. При анализе состояния больного огромную роль играют возраст, наличие хронических заболеваний, патологий, стадия заболевания.
- В случаях своевременно назначение процедур лечения, шансы сохранить жизнь можно рассматривать в пределах 60-70%;
- Вторая степень характеризуется разрастающимся масштабом, и проявлением первых метастаз, шанс выжить равен 40-55%;
- Достигая третьей стадии опухоли легких зона поражения становится еще больше, происходит разрушение лимфатических узлов, шансы — 20-25%;
- На последней стадии выживают от 2% до 12%, метастазы поражают печень, почки, скапливается жидкость в легких и вокруг сердца.
Своевременно проведенная операция не является абсолютной гарантией выздоровления, к сожалению, в таких случаях также вероятен летальный исход.
КЛАССИФИКАЦИЯ И ОБЩАЯ ХАРАКТЕРИСТИКА наверх
1. Немелкоклеточный рак (80–85 %) — малочувствителен к химиотерапии:
1) плоскоклеточный — основной причиной является активное или пассивное воздействие табачного дыма, чаще встречается у мужчин, обычно, в крупных бронхах (околокорневых); часто приводит к сужению просвета бронха с ателектазом и воспалительными изменениями в легочной паренхиме;
2) аденокарцинома — чаще всего в мелких дыхательных путях (периферические отделы легких). В меньшей степени, чем плоскоклеточный рак, зависит от воздействия табачного дыма, относительно часто возникает у женщин.
3) крупноклеточный рак — различная локализация, клиническое течение как при аденокарциноме.
2. Мелкоклеточный рак (15 %): агрессивный рост, раннее метастазирование в лимфатические узлы и отдаленные органы; тесно связан с курением табака; первичная опухоль чаще всего около корня легкого, обычно увеличение корневых лимфатических узлов и узлов средостения; у большинства больных на момент постановки диагноза имеются метастазы (наиболее часто в печени, костях, костном мозге, ЦНС), часто паранеопластические симптомы; химиотерапия является основным методом лечения.
3. Редкие новообразования легких ( 1. Системные симптомы: прогрессирующее снижение массы тела и слабость, появляются поздно.
2. Симптомы, связанные с локальным ростом: кашель — наиболее частый симптом (у курильщиков часто изменяется характер кашля), одышка, боль в грудной клетке, кровохарканье, рецидивирующая пневмония (особенно той самой локализации); синдром верхней полой вены →разд. 2.32, плевральная боль, боль в плече и синдром Горнера (опухоль верхушки легкого), нарушения сердечного ритма (при вовлечении перикарда и миокарда), хрипота в результате поражения возвратного гортанного нерва; на поздних стадиях заболевания — объективные симптомы изменений в легких (синдром верхней полой вены, симптомы гидроторакса, ателектаза или пневмонии).
3. Симптомы, связанные с метастазами: увеличение лимфатических узлов надключичных, шейных или подмышечных, боль (или болезненность при пальпации) в костях, реже патологические переломы или компрессионные симптомы; в случае метастазов в ЦНС — головная боль, очаговые симптомы, и другие неврологические симптомы (напр. приступы судорог, нарушения равновесия), изменения в поведении и расстройства личности; в случае метастазов в печени — ее увеличение, боль в эпигастрии, тошнота, желтуха.
4. Паранеопластические синдромы:
1) эндокринологические — синдром Иценко-Кушинга, синдром неадекватной секреции антидиуретического гормона (SIADH), карциноид синдром, гиперкальциемия и др.;
2) нервно-мышечные — периферическая нейропатия, энцефалопатия, дегенерация коры мозжечка, миастенический синдром Ламберта-Итона, полимиозит;
3) кожные — черный акантоз, дерматомиозит, СКВ, склеродермия;
5) сосудистые — мигрирующий поверхностный тромбофлебит, небактериальный тромботический эндокардит;
6) гематологические — анемия, ДВС.
ДИАГНОСТИКА И ОЦЕНКА СТАДИИнаверх
Дополнительные методы обследования
1. Визуализирующие методы исследования: РГ грудной клетки в прямой (переднезадней) и боковой проекциях — опухоль в легочной паренхиме, ателектаз, увеличение прикорневых и средостенных лимфатических узлов, гидроторакс, односторонний подъем купола диафрагмы вследствие ее паралича, изменения, указывающие на непосредственную инфильтрацию или метастазы в костях. РГ грудной клетки в пределах нормы не исключает новообразования легких. КТ грудной клетки — основное исследование, позволяющее оценить выраженность локальных изменений (не всегда позволяет диагностировать ограниченный инфильтрат средостения или стенки грудной клетки, или определить очаг новообразования в зоне ателектаза легочной паренхимы) и увеличения лимфатических узлов (критерий диаметра узла >1 см, как подозрительного на наличие метастаза, — связан с большим процентом ложноположительных и ложноотрицательных диагнозов). ПЭТ — позволяет обнаружить метастазы небольших размеров в лимфатических узлах средостения, и определить распространённость новообразования в пределах ателектаза, а также обнаружить очаг новообразования вне грудной клетки. Позволяет оптимально определить, показаны ли пациенту радикальное хирургическое лечение или радикальная лучевая терапия, а в сочетании с КТ позволяет точно определить площадь облучения. Если у больных — с высокой вероятностью поражения лимфоузлов средостения на КТ — выполнение ПЭТ невозможно, рекомендуется их биопсия при проведении медиастиноскопии, либо под ультразвуковым контролем через стенку бронха или пищевода. МРТ — полезна при оценке некоторых локализаций опухоли, напр., рядом или в пределах позвоночника, а также опухолей верхушки легкого.
2. Цитологические исследования: мокроты (в настоящие время используется реже), плевральной жидкости, промывных вод бронхов, материалов с ТАБ трансбронхиальной, либо чреспищеводной (под контролем УЗИ), или трансторакальной (через стенку грудной клетки, как правило, под контролем УЗИ [или КТ], в случае опухолей в периферических отделах легких).
3. Фибробронхоскопия : оценка распространённости локальных эндобронхиальных изменений, забор материала для микроскопического исследования (биоптаты стенки бронха/опухоли, трансбронхиальная биопсия легкого и лимфатических узлов под контролем эндобронхиального УЗИ [EBUS], промывные воды бронхов).
4. Другие методы: БАЛ или гистологическое исследование периферических лимфатических узлов с подозрением на метастазы (надключичных, в области косых мышц), осмотр средостения (медиастиноскопия), видеоторакоскопия. Если вышеперечисленные методы не дают возможности установить диагноз → обычно необходима торакотомия.
5. Лабораторные исследования: опухолевые маркеры в сыворотке (не применяются для рутинной диагностики рака лёгкого) — раково-эмбриональный антиген (РЭА [CEA], все формы рака), фрагмент CK 19 цитокератина (CYFRA 21.1, плоскоклеточный рак), нейронспецифическая енолаза (NSE, мелкоклеточный рак).
На основании гистологического исследования (предпочтительно) или цитологического материала, полученного из опухоли. Последовательность диагностических исследований:
1) периферическое изменение – биопсия через стенку грудной клетки → бронхоскопия → торакоскопия → торакотомия;
2) прикорневое изменение → бронхоскопия → чреспищеводная биопсия → цитологическое исследование мокроты → торакотомия.
1. Периферические опухоли: доброкачественные новообразования, туберкулома, абсцесс лёгкого, микотические изменения, метастазы опухолей.
2. Увеличенные лимфоузлы средостения: лимфопролиферативные новообразования, туберкулез (реже), саркоидоз (чаще нехарактерное для рака симметричное поражение лимфоузлов корней легких и средостения).
Оценка стадии заболевания
Условием для проведения рационального лечения является точная верификация стадии новообразования. Всегда необходимо выполнить КТ грудной клетки с контрастом (исследование, как правило, распространяется и на верхнюю часть брюшной полости). Другие исследования →см. ниже.
1. Немелкоклеточный рак: МРТ или КТ головного мозга и сцинтиграфия скелета у больных с подозрением на метастазы в этих органах. С целью определения вовлечения лимфатических узлов в грудной клетке → ПЭТ/КТ и/или биопсия лимфатических узлов под контролем УЗИ через стенку бронхов и/или пищевода, либо во время выполнения медиастиноскопии. Анатомическое распространение новообразования определяется согласно классификации TNM →табл. 3.16-1. Степени тяжести заболевания →табл. 3.16-2. На основании гистологического исследования определяется степень злокачественности новообразования (критерий G).
первичная опухоль (T)
опухоль, диагностированная на основании обнаружения злокачественных клеток в бронхиальных смывах, но не визуализируется рентгенологически или при бронхоскопии
нет признаков первичной опухоли
преинвазивный рак ( in situ )
опухоль в наибольшем измерении ≤3 см (≤2 см Т1а; >2–3 см T1b), окруженная легочной тканью или висцеральной плеврой, при бронхоскопии не инфильтрирует главный бронх а
минимально инвазивная аденокарцинома б
опухоль в наибольшем измерении ≤1 см а
опухоль в наибольшем измерении >1 см, но ≤2 см а
опухоль в наибольшем измерении >2 см, но ≤3 см а
опухоль в наибольшем измерении >3 см, но ≤5 см или характеризующаяся одним из следующих признаков:
– инфильтрирует главный бронх, но не достигает бифуркации трахеи
– инфильтрирует висцеральную плевру
– опухоль, приводящая к ателектазу или обтурационной пневмонии, достигающей корня, охватывающей часть легкого или все легкое
опухоль в наибольшем измерении >3 см, но ≤4 см
опухоль в наибольшем измерении >4 см, но ≤5 см
опухоль в наибольшем измерении >5 см, но ≤7 см или характеризующаяся одним из следующих признаков:
– непосредственно инфильтрирует париетальную плевру, грудную стенку (в т. ч., опухоль верхушки легкого), диафрагмальный нерв или перикард
– опухоль с отдельными опухолевыми очагами в пределах той же доли легкого
опухоль в наибольшем измерении >7 см или с одной из следующих характеристик:
– инфильтрирует диафрагму, средостение, сердце, крупные сосуды, трахею, возвратный гортанный нерв, пищевод, бифуркацию, тела позвонков
– опухоль с отдельными опухолевыми очагами в пределах другой доли того же легкого
метастазы в регионарные лимфатические узлы (N)
невозможно оценить регионарные лимфатические узлы
метастазы в регионарные лимфатические узлы не обнаружены
метастазы в перибронхиальных или прикорневых лимфатических узлах на стороне поражения или их непосредственная инфильтрация
метастазы в лимфатические узлы средостения на стороне опухоли и/или в лимфатические узлы под бифуркацией трахеи
метастазы в прикорневые лимфоузлы или лимфатические узлы средостения на противоположной стороне
метастазы в надключичные лимфатические узлы
отдаленные метастазы (M)
невозможно определить наличие отдаленных метастазов
не выявлено отдаленных метастазов
отдельный очаг или очаги рака в другом легком
– очаги рака в плевре или в перикарде, либо перикардиальный или плевральный выпот г
единичные отдаленные метастазы (за пределами грудной клетки) д
множественные отдаленные метастазы (за пределами грудной клетки) в одном или в нескольких органах
а Редкие, поверхностно распространяющиеся опухоли любого размера с инфильтрацией ограничивающейся стенкой бронха (также головного бронха) также классифицируются как T1a.
б Одиночная аденокарцинома ≤3 см, в основном выстилающая межальвеолярные перегородки, с инфильтрацией ≤5 мм в одном из очагов.
в Опухоль T2 с этими характеристиками классифицируются как T2a, если ее наибольшее измерение составляет ≤4 см либо ее размер определить невозможно, и как T2b — если наибольшее измерение составляет >4 см, но ≤5 см.
г Обычно, жидкость в плевральной полости или в полости перикарда, при раке легкого имеет онкологическое происхождение. У небольшой части пациентов микроскопические исследования жидкости из плевральной или перикардиальной полости не определяет наличия раковых клеток, жидкость не содержит крови и не является экссудатом. Если нет клинических предпосылок к связыванию выпота с раком, наличие жидкости в плевральной или перикардиальной полости не следует принимать во внимание при классификации тяжести рака.
д Также относится к одному удаленному (нерегиональному) лимфатическому узлу.
Таблица 3.16-2. Степени тяжести рака легкого (TNM классификация 8-го пересмотра, 2017 года) и методы лечение немелкоклеточного рака легкого
Злокачественные опухоли легких – общее понятие, объединяющее группу новообразований трахеи, легких и бронхов, характеризующихся бесконтрольным делением и разрастанием клеток, инвазией в окружающие ткани, их разрушением и метастазированием в лимфоузлы и отдаленно расположенные органы. Злокачественные опухоли легких развиваются из средне-, низко- или недифференцированных клеток, значительно отличающихся по структуре и функциям от нормальных. К злокачественным опухолям легких относятся лимфома, плоскоклеточный и овсяноклеточный рак, саркома, мезотелиома плевры, малигнизированный карциноид. Диагностика злокачественных опухолей легких включает рентгенографию, КТ или МРТ легких, бронхографию и бронхоскопию, цитологическое исследование мокроты и плеврального выпота, биопсию, ПЭТ.
МКБ-10
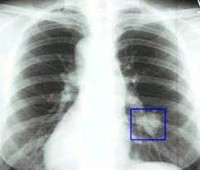
- Причины злокачественных опухолей легкого
- Виды злокачественных опухолей легких
- Классификация рака легкого
- Симптомы злокачественных опухолей легких
- Диагностика злокачественных опухолей легких
- Лечение злокачественных опухолей легких
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Злокачественные опухоли легких – общее понятие, объединяющее группу новообразований трахеи, легких и бронхов, характеризующихся бесконтрольным делением и разрастанием клеток, инвазией в окружающие ткани, их разрушением и метастазированием в лимфоузлы и отдаленно расположенные органы. Злокачественные опухоли легких развиваются из средне-, низко- или недифференцированных клеток, значительно отличающихся по структуре и функциям от нормальных.
Самой частой злокачественной опухолью легких является рак легкого. У мужчин рак легкого встречается в 5-8 раз чаще, чем у женщин. Рак легкого обычно поражает пациентов старше 40-50 лет. Рак легкого занимает 1-е место в ряду причин смерти от рака, как среди мужчин (35%), так и среди женщин (30%). Другие формы злокачественных опухолей легких регистрируются значительно реже.

Причины злокачественных опухолей легкого
Появление злокачественных опухолей вне зависимости от локализации связывают с нарушениями дифференцировки клеток и пролиферации (разрастания) тканей, происходящими на генном уровне.
Факторами, вызывающими подобные нарушения в тканях легкого и бронхов, являются:
- активное курение и пассивное вдыхание сигаретного дыма. Курение является основным фактором риска возникновения злокачественных опухолей легких (в 90% у мужчин и в 70% у женщин). Никотин и смолы, содержащиеся в сигаретном дыме, обладают канцерогенным действием. У пассивных курильщиков вероятность развития злокачественных опухолей легких (особенно рака легкого) возрастает в несколько раз.
- вредные профессиональные факторы (контакт с асбестом, хромом, мышьяком, никелем, радиоактивной пылью). Люди, связанные в силу профессии с воздействием этих веществ, подвержены риску возникновения злокачественных опухолей легких, особенно, если они – курильщики.
- проживание в зонах с повышенным радоновым излучением;
- наличие рубцовых изменений легочной ткани, доброкачественных опухолей легкого, склонных к малигнизации, воспалительных и нагноительных процессов в легких и бронхах.
Данные факторы, влияющие на развитие злокачественных опухолей легких, могут вызывать повреждения ДНК и активизировать клеточные онкогены.
Виды злокачественных опухолей легких
Злокачественные опухоли легких могут изначально развиваться в легочной ткани или бронхах (первичная опухоль), а также метастазировать из других органов.
Рак легкого – эпителиальная злокачественная опухоль легких, исходящая из слизистой бронхов, бронхиальных желез или альвеол. Рак легкого обладает свойством метастазирования в другие ткани и органы. Метастазирование может происходить по 3 путям: лимфогенному, гематогенному и имплантационному. Гематогенный путь наблюдается при прорастании опухоли в кровеносные сосуды, лимфогенный – в лимфатические. В первом случает опухолевые клетки с кровотоком переносятся в другое легкое, почки, печень, надпочечники, кости; во втором – в лимфоузлы надключичиной области и средостения. Имплантационное метастазирование отмечается при прорастании злокачественной опухоли легких в плевру и распространении ее по плевре.
По локализации опухоли по отношению к бронхам различают периферический рак легкого (развивается из мелких бронхов) и центральный рак легкого (развивается из главного, долевых или сегментарных бронхов). Рост опухоли может быть эндобронхиальным (в просвет бронха) и перибронхиальным (в сторону легочной ткани).
По морфологическому строению различают следующие виды рака легкого:
- низко- и высокодифференцированный плоскоклеточный (эпидермоидный рак легкого);
- низко- и высокодифференцированный железистый рак легкого (аденокарцинома);
- недифференцированный (овсяноклеточный или мелкоклеточный) рак легкого.
В основе механизма развития плоскоклеточного рака легкого лежат изменения эпителия бронхов: замещение железистой ткани бронхов фиброзной, цилиндрического эпителия плоским, возникновение очагов дисплазии, переходящих в рак. В возникновении карциномы играют роль гормональные факторы и генетическая предрасположенность, способные активизировать канцерогены, попавшие в организм.
Овсяноклеточный рак относится к злокачественным опухолям легкого диффузной нейроэндокринной системы (АПУД-системы), продуцирующим биологически активные вещества. Этот вид рака легкого дает гематогенные метастазы уже на ранней стадии.
Лимфома – злокачественная опухоль легких, исходящая из лимфатический системы. Лимфома может первично локализоваться в легких или метастазировать в них из других органов (молочных желез, толстого кишечника, прямой кишки, почек, щитовидной железы, предстательной железы, желудка, яичка, шейки матки, кожи и костей).
Саркома – злокачественная опухоль легкого, развивающаяся из интраальвеолярной или перибронхиальной соединительной ткани. Саркома чаще развивается в левом, а не в правом легком, как рак. Мужчины заболевают саркомой чаще женщин в 1,5-2 раза.
Рак плевры (мезотелиомы плевры) - злокачественная опухоль, исходящая из мезотелия – эпителиальной ткани, выстилающей полость плевры. Чаще поражает плевру диффузно, реже - локально (в виде полипозных образований и узлов). В результате плевра утолщается до нескольких сантиметров, приобретает хрящевую плотность, становится шероховатой.
Малигнизированный карциноид приобретает все признаки злокачественной опухоли легкого: неограниченный инфильтративный рост, способность метастазирования в отдаленные органы (другое легкое, печень, головной мозг, кости, кожу, надпочечники, почки, поджелудочную железу). В отличие от рака легкого карциноид растет медленнее и позднее дает метастазы, поэтому радикальная операция дает хорошие результаты, местные рецидивы возникают редко.
Классификация рака легкого
В онкопульмонологии используется классификация рака легкого по международной системе TNM, где:
- ТХ – рентгенологические и бронхологические данные за наличие злокачественной опухоли легких отсутствуют, однако определяются атипичные клетки в смывах из бронхов или в мокроте
- ТО — первичная опухоль не определяется
- Tis — преинвазивный (внутриэпителиальный) рак
- Tl — в окружении легочной ткани или висцеральной плевры определяется опухоль диаметром до 3 см, при бронхоскопии признаков поражения главного бронха не обнаруживается
- Т2 — определяется опухоль диаметром более 3 см, переходящая на главный бронх ниже зоны бифуркации не менее чем на 2 см, либо с прорастанием висцеральной плевры, либо с наличием ателектаза части легкого
- ТЗ — опухоль с прорастанием в грудную стенку, париетальную плевру, перикард, диафрагму, или с распространением на главный бронх, не доходя менее 2 см до бифуркации, или сопровождающаяся ателектазом целого легкого; размер опухоли любой
- Т4 — опухоль распространяется на средостение, миокард, крупные сосуды (аорту, ствол лёгочной артерии, верхнюю полую вену), пищевод, трахею, зону бифуркации, позвоночник, а также опухоль, сопровождающаяся выпотным плевритом.
- NX — недостаточно данных для оценки регионарных лимфоузлов
- NO — отсутствие метастатического поражения внутригрудных лимфоузлов
- N1 — метастазирование или распространение злокачественной опухоли легких на перибронхиальные или (и) лимфоузлы корня легкого
- N2 — метастазирование злокачественной опухоли легких в бифуркационные или лимфоузлы средостения со стороны поражения
- N3 — метастазирование злокачественной опухоли легких в лимфоузлы корня и средостения на противоположной стороне, надключичные или прескаленные лимфоузлы с любой стороны
- MX — недостаточно данных для оценки отдаленных метастазов
- МО — отсутствие отдаленных метастазов
- Ml — наличие отдаленных метастазов
- GX — невозможно оценить степень клеточной дифференцировки
- GI — высокодифференцированная
- G2 — умереннодифференцированная
- G3 — низкодифференцированная
- G4 — недифференцированная
- I – опухоль легкого размером до 3 см с локализацией в пределах одного сегмента или сегментарного бронха, метастазы отсутствуют.
- II – опухоль легкого размером до 6 см с локализацией в пределах одного сегмента или сегментарного бронха, наличие единичных метастазов в бронхопульмональных лимфоузлах
- III – опухоль легкого размером более 6 см, переходящая на соседнюю долю, соседний или главный бронх, метастазы в трахеобронхиальные, бифуркационные, паратрахеальные лимфоузлы.
- IV— опухоль легкого распространяется на другое легкое, соседние органы, имеются обширные местные и отдаленные метастазы, раковый плеврит.
Знание классификации злокачественных опухолей легких позволяет прогнозировать течение и исход болезни, план и результаты лечения.
Симптомы злокачественных опухолей легких
Проявления злокачественных опухолей легких определяются локализацией, размерами опухоли, ее отношением к просвету бронха, осложнениями (ателектазом, пневмонией), распространенностью метастазов. Ранние симптомы злокачественных опухолей легких малоспецифичны. Пациентов беспокоят нарастающая слабость, повышенная утомляемость, периодическое повышение температуры тела, недомогание. Начало развития опухоли часто маскируется под клинику бронхита, пневмонии, частых ОРВИ. Нарастание и рецидивы этих проявлений заставляют пациента обратиться к врачу.
Дальнейшее развитие злокачественных опухолей легких эндобронхиальной локализации характеризуется упорным кашлем со слизисто-гнойной мокротой и нередко кровохарканьем. Легочное кровотечение говорит о прорастании опухоли в крупные сосуды. С увеличением размеров злокачественной опухоли легких нарастают явления нарушения бронхиальной проходимости - появляется одышка.
Периферические опухоли легких протекают бессимптомно до момента прорастания в грудную стенку или плевру, когда возникают сильные боли в груди. Поздние проявления злокачественных опухолей легких – слабость, похудание, кахексия. В поздних стадиях рак легкого сопровождается массивным, рецидивирующим геморрагическим плевритом.
Диагностика злокачественных опухолей легких
Выраженные физикальные проявления на ранних этапах онкопроцесса в легких нехарактерны. Основным источником выявления злокачественных опухолей легких на стадии отсутствия клиники является рентгенография. Злокачественные опухоли легких могут быть случайно выявлены при проведении профилактической флюорографии. При рентгенографии легких определяются опухоли диаметром более 5-6 мм, участки сужения и неровностей контуров бронхов, ателектаза и инфильтрации. В сложных диагностических случаях дополнительно проводят МРТ или КТ легких.
При периферической локализации опухоли легкого определяется плевральный выпот. Подтверждается диагноз такой злокачественной опухоли легких цитологическим исследованием выпота, полученного путем плевральной пункции, или биопсией плевры. Наличие первичной опухоли или метастазов в легких может устанавливаться при цитологическом исследовании мокроты. Бронхоскопия позволяет осмотреть бронхи вплоть до субсегментарных, обнаружить опухоль, провести забор бронхиальных смывов и трансбронхиальную биопсию.
Глубоко расположенные опухоли диагностируются при помощи пункционной биопсии легкого и гистологического исследования. С помощью диагностической торакоскопии или торакотомии определяется операбельность злокачественной опухоли легких. При метастазировании злокачественной опухоли легких в прескаленные лимфоузлы проводят их биопсию с последующим определением гистологической структуры опухоли. Отдаленные метастазы первичной опухоли легких выявляются при УЗИ-эхолокации, КТ или радиоизотопном сканировании (ПЭТ).
Лечение злокачественных опухолей легких
Радикальным методом лечения злокачественных опухолей легких является их оперативное удаление, которое проводят торакальные хирурги. Учитывая стадию и обширность поражения, производят удаление одной или двух долей легкого (лобэктомия или билобэктомия); при распространенности процесса – удаление легкого и регионарных лимфоузлов (пневмонэктомия). Методом проведения оперативного вмешательства может быть торакотомия или видеоторакоскопия. Одиночные или множественные метастазы в легком оперируют, если произведено удаление первичного очага.
Оперативное лечение при злокачественных опухолях легких не проводится в случаях:
- невозможности радикального удаления опухоли
- наличия отдаленных метастазов
- тяжелых нарушений функций легких, сердца, почек, печени
Относительным противопоказанием к оперативному лечению является возраст пациента старше 75 лет.
В послеоперационном периоде или при наличии противопоказаний к операции проводится лучевая и/или химиотерапия. Часто различные виды лечения злокачественных опухолей легких комбинируют: химиотерапия - операция – лучевая терапия.
Прогноз и профилактика
Без лечения продолжительность жизни пациентов с диагностированными злокачественными опухолями легких составляет около 1 года.
Прогноз при радикально проведенной операции определяется стадией заболевания и гистологическим видом опухоли. Самые неблагоприятные результаты дает мелкоклеточный низкодифференцированный рак. После операций по поводу дифференцированных форм рака I стадии пятилетняя выживаемость пациентов составляет 85-90%, при II стадии - 60%, после удаления метастатических очагов - от 10 до 30 %. Летальность в послеоперационном периоде составляет: при лобэктомии - 3-5 %, при пневмонэктомии - до 10 %.
Профилактика злокачественных опухолей легких диктует необходимость активной борьбы с курением (как активным, так и пассивным). Важнейшими мерами являются снижение уровня воздействия канцерогенов на производстве и в окружающей среде. В предупреждении злокачественных опухолей легких играет роль профилактическое рентгенологическое обследование лиц группы риска (курящих, пациентов с хроническими пневмониями, работников вредных производств и др.).
Читайте также:

