Лечение мелкоклеточного рака хирургическим методом

Прогноз менее благоприятен в случаях распространенного рака. Однако правильно подобранная терапия позволяет продлить жизнь многим из пациентов.
Лечение рака легких за рубежом
Первым шагом в лечении рака легких является диагностика и определение стадии развития заболевания.
В программу диагностики рака легких в Израиле могут быть включены: развернутый анализ крови, включающий онкомаркеры, УЗИ органов брюшной полости и грудной клетки, ПЭТ КТ, биопсия легких, консультация онколога-пульмонолога.
План лечения мелкоклеточного рака легких разрабатывается исходя из: общего состояния пациента, его возраста, локализации опухоли и стадии развития патологического процесса. Для каждого из пациентов назначается индивидуальное лечение, которое врачи согласовывают с ним.
Типы операций при раке легких
В терапии могут быть использованы различные виды операций. Перед хирургическим вмешательством обязательно проводится исследование легких на функциональность. Эти операции требуют проведения общей анестезии и, осуществляются через хирургический разрез между ребрами (торакотомия).
Следует отметить, что даже в случае удаления одного из легких полностью пациент сможет в дальнейшем нормально дышать.
В ходе данной операции легкое удаляется полностью.
Во время данного хирургического вмешательства удаляется только часть легкого (доля).
При проведении сегметэктомии проводится резекция исключительно часть доли (сегмента).
Также в некоторых случаях применяется такой вид операции, как муфтоподобная резекция главного бронха, который в основном используется для лечения некоторых видов рака больших дыхательных путей в легких.
При проведении любой из этих операций удаляются близлежащие лимфатические узлы. Обязательно проводится морфологическое исследование лимфатических узлов для оценки распространенности патологического процесса и подбора дополнительных методов терапии. Выбор вида хирургического лечения зависит от размера и локализации опухоли, а также от функционального состояния легких.
Пациенты, как правило, проводят от 5 до 7 дней в больнице после операции.
В настоящее время в израильских клиниках с успехом применяется технология видеоторакоскопической хирургии (VАТS) позволяющая провести лобэктомию и пульмонектомию с минимальными послеоперационными осложнениями.
Во время этой операции тонкая, жесткая трубка с крошечной видеокамерой на конце вставляется в межреберный промежуток через кожный разрез. Дополнительные разрезы позволяют использовать вспомогательные инструменты для осуществления лобэктомии или пневмонэктомии. Преимуществом данной операции является более короткий период госпитализации (до 5 дней) и значительное снижение послеоперационных болей. Применение данного метода является возможным только на ранних стадиях развития заболевания.
Большим шагом вперед в терапии рака легких стало внедрение в лечение системы стереотаксической хирургии (Кибер-Нож). Эта система, соединяющая в себе одновременно технологии робототехники и радиохирургический инструмент. В ходе применения Кибер-Ножа стало возможным проводить прицельно направленное излучение на опухоль, синхронизируя при этом движение излучателя с дыхательными движениями пациента. Окружающие здоровые ткани при этом фактически не повреждаются.
Факторы риска и побочные эффекты операции на легких при раке
При лечении рака легких возможные осложнения во время и после операции зависят от объема хирургического вмешательства и общего состояния здоровья пациента.
Процесс восстановления после операции обычно занимает от нескольких недель до месяцев.
Если заболевание находится на продвинутых стадиях и удаление опухоли не возможно, израильские медики применяют различные методы способные уменьшить страдания больного и повысить уровень его жизни.
Также в комплексе применяются радио- и химиотерапия. Радиотерапия может также применяться как для лечения, так и для облегчения симптомов болезни.
В мировой статистике среди всех злокачественных опухолей рак легкого занимает первое месте по показателям смертности. Пятилетняя выживаемость больных составляет 20%, то есть четверо из пяти пациентов умирают в течение нескольких лет после установления диагноза.
Сложность заключается в том, что начальные стадии бронхогенного рака трудно диагностировать (его не всегда можно увидеть на обычной флюорографии), опухоль быстро формирует метастазы, вследствие чего становится нерезектабельной. Около 75% случаев впервые установленного диагноза – это уже рак с метастатическими очагами (местными или отдаленными).
Лечение рака легких – актуальная проблема во всем мире. Именно неудовлетворенность специалистов результатами лечения мотивирует к поиску новых методов воздействия.
Основные направления
Выбор тактики напрямую зависит от гистологического строения опухоли. Принципиально выделяют 2 основных типа: мелкоклеточный рак легкого (МРЛ) и немелкоклеточный (НМРЛ), куда входят аденокарцинома, плоскоклеточный и крупноклеточный рак. Первая форма является наиболее агрессивной, рано образует метастатические очаги. Поэтому в 80% случаев применяют медикаментозное лечение. При втором гистологическом варианте — основной метод — хирургический.
Операция. В настоящее время, является единственным радикальным вариантом воздействия.

Таргетная и иммунотерапия. Относительно новые методы лечения. Основаны на целенаправленном точном воздейвлиянии на клетки опухоли. Не все случаи рака легкого подходят для такого лечения, только некоторые типы НМРЛ с определенными генетическими мутациями.
Лучевая терапия. Назначается пациентам, которым не показана операция, а также в составе комбинированного метода (предоперационное, послеоперационное облучение, химиолучевая терапия).
Симптоматическое лечение — направлено на облегчение проявлений болезни – кашля, одышки, боли и других. Применяется на любом этапе, является основным в терминальной стадии.
Хирургическое вмешательство
Оперативное лечение показано всем больным с немелкоклеточным раком легкого с 1 по 3 стадию. При МРЛ с 1 по 2 ст. Но, учитывая тот факт, что выявляемость на раннем этапе развития выявляемость новообразований крайне низкая, то хирургическое вмешательство проводится не более чем в 20% случаев.
Основные виды операций при раке легкого:
- Пульмонэктомия – удаление всего органа. Наиболее частый вариант хирургического лечения, выполняемый при центральном расположении (с поражением главных бронхов) опухоли.
- Лобэктомия – удаление доли, показанием является наличие периферического образования, исходящего из мелких воздухоносных путей.
- Клиновидная резекция – удаление одного или нескольких сегментов. Проводится редко, чаще у ослабленных больных и при доброкачественных новообразованиях.
Противопоказания для операции:
- Наличие отдаленных метастазов.
- Тяжелое общее состояние, декомпенсированные сопутствующие заболевания.
- Хронические патологии легких с имеющейся дыхательной недостаточностью.
- Близкое расположение опухоли к органам средостения (сердцу, аорте, пищеводу, трахее).
- Возраст старше 75 лет.
Перед операцией проводится подготовка больного: противовоспалительное, общеукрепляющее лечение, коррекция нарушений основных функций организма.
Операция чаще выполняется открытым методом (торакотомия), но возможно удаление доли органа и торакоскопическим доступом, что менее травматично. Вместе с тканью легкого удаляются и регионарные лимфоузлы.
После операции обычно проводится адъювантная химиотерапия. Возможно также проведение хирургического лечения после предоперационной (неоадъювантной) химиолучевой терапии.
Химиотерапия
По данным ВОЗ, химиотерапия при раке легких показана 80% больным. Химиопрепараты – это лекарства, которые либо блокируют метаболизм опухолевых клеток (цитостатики), либо напрямую отравляющие опухоль (цитотоксическое вохдействие) в результате чего деление их нарушается, карцинома замедляет свой рост и регрессирует.
Для лечения злокачественных опухолей легкого в качестве первой линии применяются препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), гемцитабин, этопозид, иринотекан, циклофосфамид и другие.
Для второй линии — пеметрексед (алимта), доцетаксел (таксотер).
Применяют обычно комбинации из двух препаратов. Курсы проводятся с интервалом в 3 недели, количество — от 4-х до 6. При неэффективности 4-х курсов лечения первой линии применяются схемы второй линии.
Лечение химиопрепаратами более 6-ти циклов нецелесообразно, так как их побочные эффекты будут превалировать над пользой.
Цели химиотерапии при раке легких:
- Лечение больных с распространенным процессом (3-4 стадии).
- Неоадъювантная предоперационная терапия для уменьшения размеров первичного очага, воздействия на регионарные метастазы.
- Адъювантная послеоперационная терапия для профилактики рецидивов и прогрессии.
- В составе химиолучевого лечения при неоперабельной опухоли.
Различные гистологические типы опухолей обладают неодинаковым ответом на лекарственное воздействие. При НМРЛ эффективность химиотерапии колеблется от 30 до 60%. При МРЛ ее результативность достигает 60-78%, причем у 10-20% больных достигается полный регресс новообразования.
Химиотерапевтические препараты действуют не только на опухолевые клетки, но и на здоровые. Побочных эффектов от такого лечения обычно не избежать. Это выпадение волос, тошнота, рвота, диарея, угнетение кроветворения, токсические воспаления печени, почек.
Такое лечение не назначаются при острых инфекционных заболеваниях, декомпенсированных заболеваниях сердца, печени, почек, заболеваниях крови.
Таргетная терапия
Это относительно новый и перспективный метод лечения опухолей с метастазами. Если стандартная химиотерапия убивает все быстроделящиеся клетки, то таргетные препараты избирательно действуют на конкретные целевые молекулы, способствующие размножению раковых клеток. Соответственно они лишены тех побочных действий, которые мы наблюдаем в случае с обычными схемами.
Однако таргетная терапия подходит не всем, а только пациентам с НМРЛ при наличии определенных генетических мутаций в опухоли (не более 15% от общего числа больных).
Применяется такое лечение у пациентов с 3-4 стадиями рака чаще в комбинации с химиотерапией, но может выступать и как самостоятельный метод в случаях, когда химиопрепараты противопоказаны.
Широко применяются в настоящее время тирозинкиназные ингибиторы EGFR гефинитиб (иресса), эрлотиниб (тарцева), афатиниб, цетуксимаб. Второй класс таких препаратов – это ингибиторы ангиогенеза в опухолевой ткани (авастин).
Иммунотерапия
Это наиболее перспективный метод в онкологии. Основная его задача – усилить иммунный ответ организма и заставить его побороть опухоль. Дело в том, что раковые клетки подвержены различным мутациям. Они образуют на своей поверхности защитные рецепторы, которые препятствуют распознаванию их иммунными клетками.
Ученые разработали и продолжают разрабатывать препараты, блокирующие эти рецепторы. Это моноклональные антитела, которые помогают иммунной системе победить чужеродные опухолевые клетки.
Лучевая терапия
Лечение ионизирующим излучением направлено на повреждение ДНК раковых клеток, в результате чего они перестают делиться. Для такого лечения применяются современные линейные ускорители. При раке легкого проводится в основном дистанционная лучевая терапия, когда источник излучения не соприкасается с телом.
Лучевое лечение применяется у пациентов как с локализованным, так и с распространенным раком легкого. При 1-2 стадии выполняется пациентам с противопоказаниями к операции, а также у неоперабельных больных. Чаще проводится в комбинации с химиотерапией (одновременно или последовательно). Химиолучевой метод — основной в лечении локализованной формы мелкоклеточного рака легкого.
При метастазах в головной мозг МРЛ лучевая терапия является также основным методом лечения. Облучение применяется и как способ облегчить симптомы при сдавлении органов средостения (паллиативное облучение).
Предварительно опухоль визуализируется с помощью КТ, ПЭТ-КТ, на коже пациента наносятся метки для направления лучей.
В специальную компьютерную программу загружаются изображения опухоли, формируются критерии вохдействия. Во время процедуры важно не двигаться и задерживать дыхание по команде врача. Проводятся сеансы ежедневно. Существет гиперфракционная интенсивня методика, когда сеансы проводят каждые 6 часов.
Основные отрицательные последствия лучевой терапии: развитие эзофагита, плеврита, кашель, слабость, затруднение дыхания, редко – поражение кожи.

Воздействие происходит из нескольких положений, потоки излучения сходятся в ткани опухоли с точностью до миллиметра, не затрагивая здоровые структуры. Эффективность метода при некоторых опухолях достигает 100%.
Основные показания для системы Кибер-нож – это НМРЛ 1-2 стадии с четкими границами размером до 5 см, а также единичные метастазы. Избавиться от таких опухолей можно за один или несколько сеансов. Процедура безболезненная, бескровная, выполняется амбулаторно без наркоза. При этом не требуется строгая фиксация и задержка дыхания, как при других методах облучения.
Принципы лечения немелкоклеточного рака легкого
Стадия 0 (интраэпителиальная карцинома) – эндобронхиальное иссечение или открытая клиновидная резекция.
- I ст. — хирургическое лечение или лучевая терапия. Применяется сегментарная резекция или лобэктомия с иссечением медиастинальных лимфатических узлов. Лучевое лечение проводится пациентам с противопоказаниями к операции или отказавшимся от нее. Наилучшие результаты дает стереотаксическая радиотерапия.
- II ст. НМРЛ – хирургическое лечение (лобэктомия, пульмонэктомия с лимфаденэктомией), неоадъювантная и адъювантная химиотерапия, лучевая терапия (при неоперабельности опухоли).
- III ст. – хирургическое удаление резектабельных опухолей, радикальная и паллиативная химиолучевая терапия, таргетная терапия.
- IV ст. – комбинированная химиотерапия, таргетная, иммунотерапия, симптоматическое облучение.
Принципы лечения мелкоклеточного рака легких по стадиям
Для лучшего определения подходов к лечению онкологи делят МРЛ на локализованную стадию (в пределах одной половины грудной клетки) и обширную стадию (распространившуюся за пределы локализованной формы).
При локализованной стадии применяется:
- Комплексная химиолучевая терапия с последующим профилактическим облучением головного мозга.
Наиболее часто для химиотерапии используют препараты платины в комбинации с этопозидом (схема ЕР). Проводится 4-6 курсов с интервалом 3 недели. - Лучевое лечение, проводимое одновременно с химиолечением, считается предпочтительнее их последовательного применения. Оно назначается с первым или вторым курсом ХТ.
- Стандартный режим облучения – это ежедневно, 5 дней в неделю по 2 Гр на сеанс в течение 30-40 дней. Облучается сама опухоль, пораженные лимфоузлы, а также весь объем средостения.
- Гиперфракционный режим – это два и более сеанса облучения в сутки в течение 2-3 недель.
- Хирургическая резекция с адъювантной химиотерапией для пациентов с 1-й стадией.
При правильном и полном лечении локализованной формы МРЛ в 50% случаев достигается стойкая ремиссия.
При обширной стадии МРЛ основным методом является комбинированная химиотерапия. Наиболее эффективная схема – это EP (этопозид и препараты платины), могут быть использованы и другие комбинации.
- Облучение применяется при метастазах в головной мозг, кости, надпочечники, а также как метод паллиативного лечения при сдавлении трахеи, верхней полой вены.
- При положительном эффекте от химиотерапии проводится профилактическое краниальное облучение, оно снижает частоту метастазов в головной мозг на 70%. Суммарная доза – 25 Гр (10 сеансов по 2,5 Гр).
- Если после одного-двух курсов химиотерапии опухоль продолжает прогрессировать, продолжать ее нецелесообразно, пациенту рекомендуется только симптоматическое лечение.
Антибиотики при раке легкого
У больных раком легкого отмечается снижение местного и общего иммунитета, вследствие чего на измененной легочной ткани довольно легко может возникнуть бактериальное воспаление – пневмония, которая осложняет течение заболевания. На этапе лечения цитостатиками и облучением также возможна активация любой инфекции, даже условно-патогенная флора может вызвать тяжелое осложнение.
Поэтому антибиотики при раке легкого применяются довольно широко. Назначать их желательно с учетом бактериологического исследования микрофлоры.
Симптоматическое лечение
Симптоматическое лечение применяется на любых стадиях рака легкого, но на терминальном этапе оно становится основным и называется паллиативным. Такое лечение направлено на облегчение симптомов заболевания, улучшения качества жизни пациента.
- Облегчение кашля. Кашель при раке легкого может быть сухим надсадным (он обусловлен раздражением бронхов растущей опухолью) и влажным (при сопутствующем воспалении бронхов или легочной ткани). При сухом кашле применяются противокашлевые средства (кодеин), при влажном – отхаркивающие. Облегчают кашель также теплое питье и ингаляции с минеральной водой и бронхолитическими средствами через небулайзер.
- Уменьшение одышки. С этой целью применяются препараты эуфиллина, ингаляции бронхолитиков (сальбутамола, беродуала), кортикостероидные гормоны (беклометазон, дексаметазон, преднизолон и другие).
- Оксигенотерапия (ингаляция дыхательной смеси, обогащенной кислородом). Уменьшает одышку и симптомы гипоксии (слабость, головокружение, сонливость). С помощью концентраторов кислорода оксигенотерапию можно осуществлять и дома.
- Эффективное обезболивание. Пациент не должен испытывать боль. Анальгетики назначаются по схеме усиления препарата и увеличения дозы, в зависимости от их эффекта. Начинают с нестероидных противовоспалительных средств и ненаркотических анальгетиков, затем возможно применение слабых опиатов (трамадол), и постепенно переходят к наркотическим препаратам (промедол, омнопон, морфин). Обезболивающие группы морфина обладают также противокашлевым эффектом.
- Удаление жидкости из плевральной полости. Рак легкого часто сопровождается выпотным плевритом. Это утяжеляет состояние больного, усугубляет одышку. Жидкость удаляют путем торакоцентеза – прокола грудной стенки. Для уменьшения скорости повторного накопления жидкости применяют мочегонные препараты.
- Дезинтоксикационная терапия. Для уменьшения выраженности интоксикации (тошноты, слабости, лихорадки) проводят инфузионную поддержку солевыми растворами, глюкозы, метаболических и сосудистых препаратов.
Кровоостанавливающие средства при кровотечении и кровохарканье. - Противорвотные лекарства.
- Транквилизаторы и нейролептики. Они усиливают действие анальгетиков, уменьшают субъективное ощущение одышки, снимают тревогу, улучшают сон.
Заключение
Рак легкого – заболевание в большинстве случаев с неблагоприятным прогнозом. Однако лечить его можно на любой стадии. Целью может быть как полное выздоровление, так и замедление прогрессирования процесса, облегчение симптомов и улучшение качества жизни, как при любом хроническом заболевании.

Симптомы мелкоклеточного рака легкого
Мелкоклеточный рак почки на ранних стадиях протекает бессимптомно. Наиболее распространенные признаки данного заболевания появляются на более поздней стадии. К ним относится:
- гематурия,
- боли в поясничной области,
- прощупывание опухоли,
- повышение артериального давления.
Диагностика мелкоклеточного рака легкого
К наиболее эффективным методам диагностики данного заболевания относится:
- рентгенологическое исследование,
- флюорография,
- микроскопия мокроты,
- компьютерная томография,
- бронхоскопия.
Лечение мелкоклеточного рака
Как и для других видов рака, для лечения мелкоклеточного рака используются три основных метода:
- оперативное вмешательство,
- лучевая терапия,
- химиотерапия.
Как правило, оперативное вмешательство показано больным МРЛ на ранних этапах.
Лучевая терапия может обеспечить существенный регресс опухоли в 70 % случаев, но, как и в случае с оперативным лечением, облучение не эффективно при использовании в монорежиме, так как это не препятствует образованию отдаленных метастазов.
Химиотерапия представляет наиболее действенный метод лечения мелкоклеточного рака легкого. Наилучшие результаты достигаются от одновременного применения нескольких - 2-3-х, реже – 4-х и более активных препаратов. Подобные комбинации препаратов называются полихимиотерапией.
На выбор терапевтического лечения мелкоклеточного рака легкого влияет в первую очередь распространенность ракового процесса. Существует две формы заболевания - локализованная и распространенная.
Локализованная форма мелкоклеточного рака легкого хорошо поддается лечению. Статистика результатов ее лечения данной формы МРЛ имеет следующие показатели:
- эффективность лечения – в 65-90 % случаев,
- регресс опухоли - в 45-75 % случаев,
- двухлетняя выживаемость составляет 40-50 %;
- пятилетняя выживаемость составляет около 10%.
Проведение химиотерапии в 2-4 курса является основой в лечении локализованной формы МРЛ. Лучевую терапию следует начинать на фоне химиотерапии: либо во время, либо после 1-2 курсов. Если у больного наблюдается полная ремиссия, целесообразно проведение облучения головного мозга. Это необходимо и потому, что МРЛ отличается высокой вероятностью, порядка 70%, метастазирования в головной мозг.
Больным распространенным МЛР предписано лечение посредством комбинированной химиотерапии. В данном случае облучение целесообразно производить только при наличии таких показаний, как при метастатическом поражении:
- костей,
- головного мозга,
- надпочечников,
- лимфатических узлов,
- средостения наряду со сдавливанием верхней половой вены.
МРЛ довольно хорошо поддается лечению лучевой терапией и химиотерапией, но чувствительность к лечению нередко нивелируется высоким уровнем возникающих рецидивов. Поэтому пациентам, которым по медицинским показаниям отказано в проведении хирургической операции, назначается классическая лучевая терапия, которая, в свою очередь, не позволяет провести эскалацию дозы из-за побочных эффектов.
Гипофракционированная стереотаксическая лучевая терапия, представленная на российском рынке новейшей высокотехнологичной разработкой — радиохирургической роботизированной системой КиберНож. Она позволяет увеличить суммарную дозу на патологический очаг и, как следствие, увеличить вероятность локального контроля опухоли и выживаемость пациентов.
КиберНож позволяет проводить стереотаксическую радиохирургию опухолевых образований без ограничения дыхания пациента. Система слежения за дыханием Synchrony синхронизирует движение робота с дыханием пациента, и, соответственно, с движением мишени. Погрешность позиционирования мишени при такой работе системы снижается до 1 (!) мм.
В каждом отдельном случае стоимость определяется на основании показаний к лечению, необходимого количества фракций и плана лечения разработанного врачом радиационным онкологом и медицинским физиком.
| Стоимость лечения | |
| Рак легкого (от 370 000) |
Точная стоимость лечения определяется только после консультации с врачом
- О центре
- Специалисты
- Новости
- Партнеры
- Отзывы
- Запись на приём
- Стоимость лечения
- Консультация
- Диагностика
- FAQ
- Статьи
- Аппарат Кибернож
- Уникальность системы
- Показания к лечению
- Противопоказания
- Как происходит лечение
- Сравнение методов
- Дистанционная
- Комбинированное лечение
- Лечение
- Опухоли головного мозга
- Рак легкого
- Рак печени
- Рак почки
- Рак предстательной железы
- Рак носоглотки
- Опухоль спинного мозга
- Опухоль ЦНС у детей
- Рак поджелудочной железы
- Опухолевое поражение костей
- Метастазы
- Невралгия тройничного нерва
- Пяточная шпора
Мелкоклеточный рак легкого – форма рака легкого, характеризующаяся образованием злокачественной опухоли с быстрым развитием метастаз в организме.
В отличие от других форм этот вид раковых опухолей является наиболее худшим, возникает редко (в 20% всей численности патологии) и имеет весьма неблагоприятный прогноз.
Так, опухоль – это злокачественное перерождение эпителиальной ткани, которая провоцирует нарушение воздухообмена. Это провоцирует гипоксию и стремительное формирование метастаз. Мелкоклеточный рак легких определяется стремительным течением, в результате чего имеет высокие показатели летального исхода.
- Симптоматика и виды
- Стадии
- Диагностика
- Химиотерапия
- Медикаментозное лечение
- Хирургическое вмешательство
Этиология и причины развития
Представленная патология несет для жизни пациента опасность смерти, причем уже в течение первых 2-3 месяцев после диагностирования. Злокачественное преобразование эпителиальных тканей несет за собой быстрое и стремительное формирование и рост опухоли, которая может локализироваться как в самом органе, так и в системе бронхов.
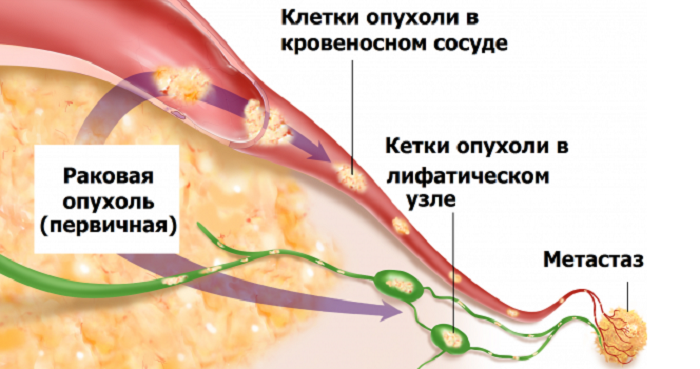
В зависимости от вида опухоли течение заболевания несколько отличается. Так, узелковый характер развития опухоли приводит к поражению легочных артерий, в результате чего их стенки значительно утолщаются. В процессе развития повышается уровень гормонов серотонина, кальцитонина, антидиуретика. Гормональная активность и является причиной образования метастаз.
Быстрое течение заболевания приводит к тому, что практически все больные страдают уже запущенными стадиями – это приводит к отсутствию должного эффекта от лечения.
Развитию смертельно опасной патологии способствует табакокурение, поэтому в большей степени среди заболевших выделяют мужчин в возрасте от 40 до 70 лет. За последние годы стала резко возрастать динамика заболевших мелкоклеточным раком легких среди женщин – это связано с ростом курящих женщин.
Мелкоклеточный рак легкого развивается вследствие следующих причин:
- Табакокурение – основная причина видоизменения клеток легочной ткани,
- Генетический фактор – при наличии родовых проблем с легкими следует быть аккуратным со своим здоровьем и не отягощать состояние курением,
![]()
Длительное поглощение канцерогенов, к которым относят мышьяк, хром и прочие составляющие – этот фактор следует из длительных работ на вредных производствах,- Туберкулез и прочие заболевания легких – важно вовремя лечить сформированные патологии,
- Воздействие ионов – излучение ионами возможно при атомной катастрофе,
- Плохая экология – загрязненность окружающей среды нередко включает в свой состав те же канцерогены и прочие вредные вещества.
Чтобы максимально уберечь себя от развития мелкоклеточного рака легких, следует обезопасить себя от вредных веществ и отказаться от курения.
К симптоматике МРЛ относят:
- сильный сухой кашель,
- постепенное изменение голоса,
![]()
нарушения при приеме пищи – больному тяжело глотать или употребление пищи вообще невозможно,- недомогания,
- резкая и значительная потеря веса,
- общая слабость,
- боль в груди,
- одышка,
- ломота в суставах и боль в костях.
По мере прогрессирования патологии кашель становится приступообразным и постоянным. Постепенно при кашле начинает отделяться мокрота, в которой заметны прожилки крови. Последние стадии характеризуются увеличением температуры тела. Если опухоль поразила верхнюю полую вену, у больного отмечается нездоровый отек верхней части – лица и шеи. Метастазы зачастую поражают печень, что проявляется развитием желтушки.
Мелкоклеточный рак в зависимости от локализации опухоли подразделяется на следующие виды:
Центральный – злокачественная опухоль при таком виде располагается в крупных и сегментарных бронхах.
Ее тяжело диагностировать, поэтому представленный вид занимает лидирующие позиции по смертности.
Как и любой рак, легочный рак мелкоклеточной формы подразделяется на 4 стадии. Они прямо указывают особенности и развитие патологии на данный момент течения заболевания:
-
1 стадия рака – опухоль только левого или правого легкого, ее размеры не более 3 см в диаметре. Метастаз на этот момент еще нет.
2 стадия характеризуется уже увеличенной опухолью до 6 см в диаметре. Увеличенные размеры частично блокируют бронхи, а это чревато развитием сильного приступообразного кашля. Опухоль частично врастает в плевру, в результате чего формируется ателектаз (спадание объема легкого). Зачастую патологию диагностируют именно на 2 стадии, поскольку больной обращается к врачу с жалобами на сильный кашель.
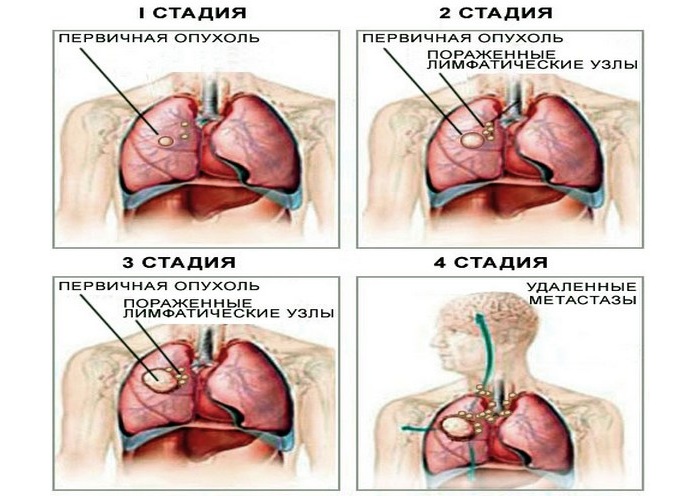
Стадии рака
4 стадия определяется серьезным поражением и существенным развитием метастаз в организме человека. В основном здесь выделяют печень – возникает желтушка, кости – ломота в костях и прочие поражения.
При обнаружении у себя представленных выше симптомов следует немедленно обратиться к врачу, поскольку диагностика патологии на 3 или 4 стадии не приведет к эффективному лечению. К числу диагностических мероприятий относят следующие методы обследования:
- Флюорографическое обследование – на снимках отображается сформированная опухоль, можно определить ее размеры.
- Лабораторные исследования крови – при наличии воспалительного процесса и раковых клеток в организме анализ крови укажет повышенное СОЭ и снижение гемоглобина.
![]()
Бронхоскопические процедуры – производится забор мокроты и отправляется на биохимический анализ в лабораторию, результаты укажут на наличие патогенных микроорганизмов или раковых клеток.- Биопсия опухоли – помогает определить злокачественный или доброкачественный характер.
- Рентген – позволяет увидеть дальнейшие поражения, метастазы и прочий урон, нанесенный организму вследствие возрастания опухоли.
- КТ и МРТ, прочие инструментальные обследования – дают точную картину формирования опухоли, ее размеров, а также степень осложнений и поражений.
Пациенту важно пройти полное обследование для определения не только раковой опухоли, но и распространения раковых клеток по организму. Это дает возможность назначить курс лечения для поддержания работы и частичного восстановления органов с метастазами. Обследование может дать примерный прогноз на восстановление и эффективность лечения.
Лечение
Лечение мелкоклеточного рака легких происходит тремя способами, где выделяют:
- Химиотерапию,
- Медикаментозное лечение,
- Хирургическое вмешательство.
В ходе лечения можно примерно дать прогноз на восстановление, продолжительность жизни больного.
Химиотерапия при мелкоклеточном раке легких – это основа всего лечения. Представленная процедура применяется на любых стадиях, а в особенности на 1,2 и 4 стадии. На начальных стадиях уничтожение раковых клеток частично гарантирует предотвращение формирования метастаз. На 4 стадии заболевания химиотерапия может несколько облегчить участь больного и продлить ему еще жизнь.
Химиотерапия при мелкоклеточном раке легкого проводится в качестве основного метода лечения или же в комплексе с дополнительным облучением. Проведя первый курс можно через 2-3 месяца определить прогноз продолжительности жизни.
Локализованный рак правого или левого легкого требует 2-4 курса химиотерапии. Для лечения используются препараты Этопозид, Циклофосфан, Цисплатин и прочие.
Лечение лекарственными препаратами больше направлено на поддержание уже пораженных органов. Здесь назначаются противовоспалительные средства, антибиотики для предотвращения размножения инфекции. Если метастазы обнаружены в печени, назначается препарат для защиты и восстановления клеток – Эссенциале.
При наличии поражения клеток головного мозга используются препараты, насыщающие клетки кислородом – Глицин, из более серьезных Пантогам и прочие.
Как правило, лечение мелкоклеточного рака легких медикаментозно не приносит положительного результата. Даже если заболевание было обнаружено на ранней стадии, избавиться от раковых клеток можно только путем хирургического вмешательства.
Хирургическое вмешательство используется практически всегда – важно вовремя удалить злокачественную опухоль. При наличии 1 или 2 стадии прогноз на увеличение продолжительности жизни вполне благоприятный.
Для полноценного удаления раковых клеток используется комплексное лечение – удаление опухоли и химиотерапия. При благоприятном исходе больному можно продлить жизнь на 5-10 лет, а то и вовсе справиться с заболеванием.
Если же мелкоклеточный рак легких был обнаружен на 3-4 стадии с наличием обширного поражения внутренних органов организма, специалисты не всегда прибегают к хирургическому вмешательству – велик риск летального исхода еще во время операции.
Для начала больному назначается полноценный курс химиотерапии и лучевое лечение. Частичное устранение раковых клеток и уменьшение метастаз благоприятно влияет на принятие решения об операбельном лечении.
В клинику обратился мужчина 45 лет с жалобами на постоянный сухой кашель без других сопровождающих симптомов простудного заболевания. Пациенту было рекомендовано пройти обследование – сделать снимок флюорографии, сдать кровь на анализ. При рассмотрении полученных данных было обнаружена опухоль в полости легкого размерами в 2,5 см. Анализы крови косвенно указывали злокачественность обнаруженной опухоли. В дополнении были взяты мокрота на лабораторный анализ, а также биопсия самой опухоли.
Результаты показали, что у больного стремительно развивается мелкоклеточный рак легкого, поскольку при наличии кашля мужчина так и не бросил курить.
Больного отправили в стационар в отделение онкологии. Здесь провели курс химиотерапии, в дальнейшем приступили к удалению опухоли. Предотвратив формирование метастаз, специалисты продлили жизнь пациенту. Со дня операции прошло 6 лет, мужчина регулярно проходит обследование, бросил курить, принимает соответствующие лекарства для поддержания организма. Результаты анализов отрицают рецидив, но исключать его полностью нельзя, поскольку ремиссия ракового заболевания может продлиться до 10-15 лет.
Разумеется, при выявлении онкологической патологии больные больше интересуются, сколько живут в подобных случаях. В точности ответить невозможно, поскольку все зависит от обстоятельств, присущих моменту диагностирования заболевания.

При определении опухоли на начальных стадиях выживаемость составляет более 50% с частичной ремиссией и 70-90% с полной. Но если больной отказывается от химиотерапии, он сокращает себе жизнь – в среднем продолжительность оценивается как 10-12 недель при отсутствии своевременного лечения.
Важно регулярно проходить обследования и при возникновении неприятных симптомов обращаться к специалисту. Не стоит отказываться от назначенного лечения после диагностики мелкоклеточного рака легких – эта форма онкологической патологии развивается стремительно, где день промедления может стоить человеку жизни.
Читайте также: