Йодоформ в лечении кисты
Препараты, содержащие йодоформ, широко используются в России при лечении апикального периодонтита, несмотря на явную недостаточность научной информации, подтверждающей эффективность их применения в эндодонтии.
Цель данной статьи — краткий анализ научных публикаций, касающихся эффективности препаратов йодоформа в борьбе с эндодонтической инфекцией.
Показано, что йодоформ обладает кратковременным антимикробным действием и быстро теряет свою эффективность при контакте с органическими веществами.
Кроме того, добавление йодоформа в пасту гидроксида кальция не увеличивает ее антибактериальную активность, но может вызвать нежелательные последствия. Исходя из вышесказанного автор не рекомендует применять йодоформ в качестве препарата для лечения апикального периодонтита.
Ключевые слова: йодоформ, антибактериальные свойства, гидроксид кальция.
Долгое время стоматологи верили в чудесные свойства йодоформа, особенно в его широкий антибактериальный спектр и длительность действия: даже через долгое время после его использования при открытии канала чувствуется характерный запах!
Наибольшую популярность йодоформ приобрел в Южной Америке под влиянием доктора О.А. Маисто, отца южноамериканской эндодонтии и детской стоматологии. До сих пор многие детские стоматологи мира для пломбирования каналов молочных зубов используют пасту Маисто (Maisto O.A., Capurro M.A., 1964), содержащую йодоформ, которую они готовят extempore. Главным образом врачей привлекает способность йодоформ-содержащих паст растворяться, не нарушая физиологическую резорбцию корней молочных зубов (Maisto O.A., Erausquin J., 1965).
Многие годы йодоформ-содержащие пасты были рекомендованы в качестве антисептика (Walton J.G. et al., 1989) вследствие выделения йода при контакте с экссудатом или эндодонтической инфекцией (Pucci F.M., 1945; Castagnola L., Orlay H.G., 1952).
Некоторые доктора так верят в антибактериальные свойства йодоформа, что даже добавляют его в АH 26 (из личных наблюдений в Израиле и многочисленных сказаний аргентинских и бразильских докторов). А в России йодоформ подмешивали даже в фосфат-цемент (из интернет-откровений).
Итак, что нам известно о йодоформе?
Йодоформ (трийодометан – CHI3; молекулярная масса – 393,78; атомный вес – 126,9044) — порошок с яркими гексагональными кристаллами лимонно-желтого цвета, с проникающим стойким запахом, плохо растворим в воде (1:10 000), растворим в спирте (1:60) и в эфире (1:75).
Йодоформ растворим в жирных кислотах, нестабилен и легко разлагается при взаимодействии с органическими веществами. В основе антибактериального действия йодоформа лежит механизм его распада при контакте с органикой, в результате которого выделяется йод (Pucci F.M., 1945).
Таким образом, запах этого соединения не имеет отношения к его антибактериальной активности! Вещества, которые содержат йод, активно используются для дезинфекции в стоматологии. Йод придает им высокую эффективность за счет осаждения белков и окисления ферментов. В присутствии органических и неорганических веществ активность йода быстро теряется (Estrela C., 2004).
В эндодонтической литературе можно найти подтверждения этого факта. Так, в исследовании 1990 г. было доказано, что препараты на основе йода уничтожают микробы за очень короткий промежуток времени (Safavi E. et al., 1990). Эти данные были подтверждены в недавнем исследовании (Lin S. et al., 2009).
Группа Маркуса Хаапасало и его лучшая ученица Изабелла Портенье взялись за эту тему серьезно — она защитила на этом исследовании степень PhD. В серии их работ (Haapasalo H.K. et al., 2000; Portenier I. et al., 2001) показано, что дентин, измельченный в порошок, очень быстро нейтрализует антибактериальное действие йод-содержащих препаратов, а органический матрикс дентина и убитые нагревом E. faecalis и C. albicans медленно ингибируют это действие.
Опосредованным доказательством того, что йодоформ имеет кратковременное антибактериальное действие и не такой широкий спектр действия, как гидроокись кальция, является рынок эндодонтических препаратов, на котором продают не чистый йодоформ, а только его соединение с гидроксидом кальция: Metapex, Vitapex, Diapex, Endoflass. А вот препаратов чистого гидроксида кальция множество (Беляева Т.С., Болячин А.В., 2010).
Однако клиницисты хотят видеть исследования на микроорганизмах! C. Estrela (2006) использовал микробные культуры S. aureus, E. faecalis, P. aeruginosa, B. subtilis и C. albicans на диффузном агаровом тесте. В исследовании изучались следующие антибактериальные препараты:
1) Ca(OH)2 на физиологическом растворе;
Результаты исследования показали, что эффективность первой и второй групп была приблизительно одинакова, в то время как йодоформ в чистом виде не действовал!
При проведении теста на прямое воздействие препарата были получены следующие результаты: эффективность первой и второй групп также была одинакова, а йодоформ в чистом виде не действовал ни на смесь микробов, ни на B. subtilis в отдельности.
Вывод: йодоформ не улучшает антимикробных свойств гидроксида кальция.
Бразильская группа исследователей проверила активность паст гидроксид кальция/камфорный парамонохлорфенол/глицерин, содержащих разные количества йодоформа на облигатных анаэробных микроорганизмах. Исследование показало, что добавление йодоформа не изменяет антибактериальные свойства пасты (Siqueira Jr J.F. et al., 1997).
Еще одно исследование было проведено в области детской стоматологии (Reddy S., Ramakrishna Y., 2007). 23 вида бактерий изолировали из каналов молочных моляров с апикальным периодонтитом. Проверку на агаровом тесте проходили следующие препараты:
1. цинк оксид-эвгенол (ZOE);
2. цинк оксид-эвгенол и формокрезол (ZOE + FC);
3. гидроксид кальция на стерильной воде (Ca(OH)2 + H2O);
4. оксид цинка и камфорный фенол (ZO + CP);
5. гидроксид кальция и йодоформ (Metapex);
6. вазелин (контроль).
Результаты исследования показали, что, за исключением вазелина, Metapex проявил самый слабый эффект!
Похожий результат был получен и в 2008 г. (Blanscet M.L. et al., 2008). Использовали смеси порошка гидроксида кальция с физраствором — UltraCal XS и Vitapex. Проверку проводили на 6 эндопатогенах агаровым диффузным тестом. Было показано, что зона ингибирования у Vitapex самая маленькая!
Другими словами, Vitapex и Metapex в перечисленных исследованиях дали результат худший, чем чистый порошок гидроксида кальция!
В качестве спекулятивной гипотезы могу выдвинуть следующую: силиконовое масло в этих препаратах нарушает действие гидроксида кальция, так как отсутствует его диссоциация. Однако лабораторные исследования не могут полностью симулировать[m1] клиническую ситуацию, и нельзя полностью отрицать антимикробное воздействие препаратов йода.
В литературе можно найти статьи о кратковременном, но сильном (Kvist T. et al., 2004) и глубоком (проникновение в дентинные трубочки) действии йод-содержащих препаратов (Fuss Z. et al., 2002).
В то же время к отрицательным свойствам йод-содержащих препаратов относятся:
· возможные аллергические реакции (Hensten A., Jacobsen N., 2005; Ijima S., Kuramochi M., 2002);
· окрашивание тканей зуба (Kupietzky A. et al., 2003);
· использование препаратов йода нарушает адгезию эпоксидных силеров к дентину (Bartanovsky E., Solomonov M. et al., 2014).
Итак, препараты на основе йодоформа не обладают длительным и широким спектром действия, кроме того, они могут вызвать аллергические реакции и нарушить адгезию эпоксидных силеров, поэтому я не рекомендую их использовать в качестве препаратов первого выбора при апикальном периодонтите.
Общие сведения
Киста зуба, что это такое? Киста представляет собой патологическое полостное (капсулированное) новообразование, локализующееся в челюстной костной ткани (в десне) происхождение которого обусловлено воспалительным процессом в околозубной ткани и костных структурах, вокруг верхушки корня зуба. Относится к группе челюстных кист. Киста является заключительной стадией воспалительного процесса в костной ткани челюсти (гранулема-кистогранулема-киста). По сути, киста представляет собой полость, образованную фиброзной тканью и высланной эпителием с внутренней поверхности, а ее полость кисты заполнена жидкими содержимым в состав которого входит воспалительный серозный/гнойный эксудат, погибшие клетки пульпы, бактерии, продукты распада.
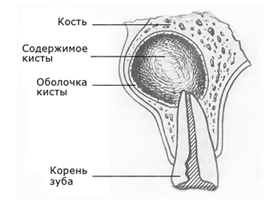
Строение кисты зуба
Размеры кисты зуба варьируют в широких пределах (от 1 мм до 2 см). Киста (менее 5 мм) носит название гранулема. Следует сказать, что киста во рту может иметь различную локализацию, например, достаточно часто встречаемый вариант — киста на небе во рту. Как правило, такое новообразование на небе возникает при нарушении функции слюнных желез. По морфологическим признакам различают кисты челюстей одонтогенного и неодонтогенного происхождения.
В свою очередь одонтогенные кисты подразделяются на: радикулярные (апикальные, резидуальные, латеральные), фолликулярные, эпидермоидные и парадентальные. Одонтогенная киста — наиболее часто встречаемое новообразование. Среди одонтогенных кист чаще встречаются радикулярная киста нижней/верхней челюсти, на долю которой приходится 94-96% от всех кист челюстей и фолликулярная киста зуба, развивающаяся в 4-6% случаев.
Радикулярная киста — такая киста формируется на корне зуба, однако по отношению к нему, расположение кисты может различаться. Соответственно выделяют апикальные (корневые), латеральные (боковые), апико-латеральные и межкорневые кисты (на рисунке ниже — справа налево).
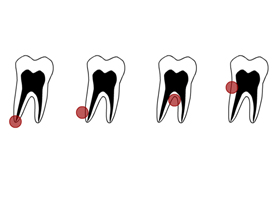
Расположения редикулярной кисты по отношению к корю зуба
Возникают в случаях наличия хронического воспалительного процесса в периапекальных тканях. Наиболее часто обнаруживается у лиц в возрасте 20-50 лет. Радикулярная киста нижней челюсти встречается несколько реже, чем верхней (44% против 56% соответственно). Рентгенологическая картина характеризуется наличием одного гомогенного округлой/овальной формы участка деструкции ткани кости с четкими границами.
Для этого вида кист характерен медленный экспансивной рост с атрофией челюстной кости. Во время обострений воспалительный процесс усиливается, а клетки кисты гиперплазируются, что способствует образованию сетевидных отростков, направленных в толщу стенки. В случаях полного расплавления эпителия внутренняя поверхность образования состоит из грануляций, которые постепенно могут заполнять полностью всю полость кисты. Также, существует риск прорастания кисты в прилегающие мягкие ткани и формирование костного дефекта или нагноения содержимого кисты.
Фолликулярная (околокоронковая) киста — представляет собой доброкачественную медленно растущую кисту не воспалительного генеза, образование которой обусловлено нарушением развития зубного зачатка. Фолликулярная киста при визуализации представляет собой единичный отграниченный фокус разряжения костной ткани, окружающий коронку зуба.
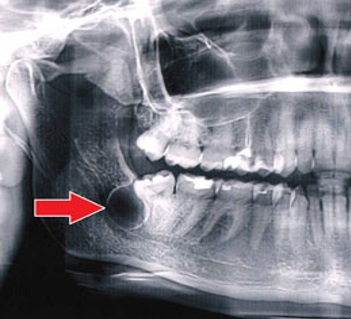
Часто возникает в детском возрасте, реже у взрослых лиц в период прорезывания коренных зубов.
В отличии от истинной кисты в период нагноения аналогичную клиническую картину может провоцировать периапикальный абсцесс, являющегося частой формой периодонтита и одной из форм периапикальной патологии. Периапикальный абсцесс представляет острое гнойное очаговое воспаление в зоне верхушки нежизнеспособного зуба. Возникновение периапикального абсцесса может быть как первичным проявление периапикальной патологии или сформироваться при обострении хронического воспалительного процесса после лечения кариеса или пульпита.
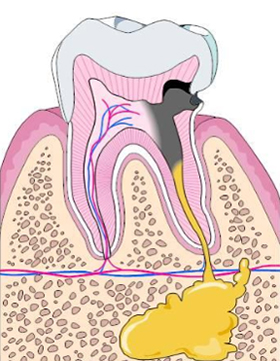
Иногда острое периапикальное воспаление к формированию абсцесса не приведет, но в большинстве случаев развивается абсцесс. Кроме того, периапикальный абсцесс может резвится вследствие травмы или неквалифицированных лечебных манипуляций, затрагивающих корневые каналы (после лечения кариеса или пульпита). Ниже схематически показана взаимосвязь между различными проявлениями апикальной патологии.
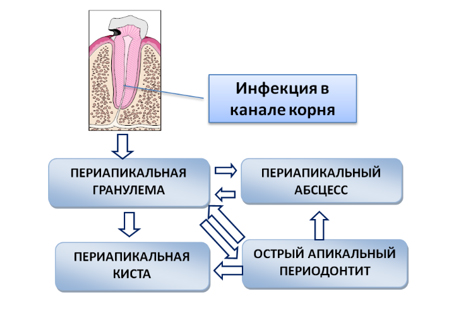
Взаимосвязь между различными проявлениями апикальной патологии
Патогенез
Радикулярные кисты зубов развиваются из эпителиальных островков Маляссе. Основным условием их развития является наличие хронического воспалительного процесса в мягких тканях, окружающих зуб (периодонте), под воздействием которого происходит пролиферация эпителиальных клеток в околокорневой гранулеме и образование в последующем кисты. Под действием веществ, которые выделяются в процессе воспаления (медиаторы воспаления) в эпителиальном пролифирате начинают формироваться микроскопические полости, постепенно наполняющиеся кистозным содержимым и при их слиянии, формируется кистозное образование, покрытое фибринозной тканью. Внутренняя стенка новообразования сформирована эпителиальной выстилкой, продуцирующей слизь, что способствует увеличению размеров образования.
Фолликулярная киста образуется в результате нарушения процесса дифференциации ткани зубного зачатка. В развитии такая киста связана с эпителием эмалевого органа и закладывается уже на стадии формирования коронок зубов у ребенка (после дифференцирования твердых тканей коронки). Киста формируется в результате воздействия гидростатических сил, которые вызваны скоплением жидкого экссудата между коронкой непрорезавшегося зуба и изменённой структурой эпителия эмали. По мере накопления экссудата киста на десне у ребенка/взрослых лиц постепенно увеличивается в размерах.
Классификация
Существует несколько видов классификации кисты зубов, в основу которых положены различные признаки. Наиболее распространена клиническая классификация, которая выделяет:
Одонтогенные кисты воспалительного генеза:
- Радикулярная.
- Радикулярная зубосодержащая.
- Резидуальная (образуются после ошибок при удалении корня зуба).
Одонтогенные кисты невоспалительного генеза:
- Фолликулярная.
- Кисты прорезывания.
Причины кисты на зубах
Причины возникновения кисты зуба зависят от вида кисты. Рассмотрим только один, наиболее часто встречаемый вид — радикулярные кисты зубов. Как правило, радикулярные кисты развиваются в результате наличия хронического воспалительного процесса периодонта в области корня зуба. В качестве инфекционного агента (на основании анализа содержимого кист), проникающего в корневые каналы зуба в 80-85% случаях выступают условно-патогенные микроорганизмы, постоянно присутствующие в полости рта.
Чаще всего это штаммы негемолитических/гемолитических стрептококков, грамположительных палочек. Именно инфекционная флора является активатором тканевой реактивности, которая выступает в роли стимулятора процессов защиты от антигенного воздействия микроорганизмов. В ряде случаев инфекция проникает из других отделов носоротоглотки или придаточных пазух носа.
Непосредственных причин развития такого вида кист может быть множество:
- хронические заболевания зубов/дёсен (кариес, пульпит, пародонтит, периодонтит);
- хронические заболевания ротоносоглотки (ринит, тонзиллит, гайморит, синусит, фронтит);
- травмы зубов и челюстей, трещины корня зуба;
- ОРВИ;
- некачественное стоматологическое лечение.
Появлению кисты способствуют:
- частые переохлаждения;
- ослабление иммунитета;
- системные инфекционные заболевания;
- курение.
Симптомы кисты зуба
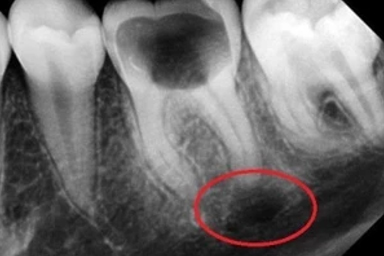
Начальный период развития кисты, в большинстве случаев, какими-либо специфическими клиническими симптомами не проявляется за исключением симптомов периодонтита (при его обострении). Поскольку развитие кисты происходит на протяжении ряда лет в течении этого периода симптоматика может отсутствовать, за исключением незначительного дискомфорта. Признаки кисты зуба появляются преимущественно при ее нагноении и проявляются припухлостью, ноющей/тянущей/распирающей болью и гиперемией/отёчностью слизистой оболочки десны в области локализации кисты. Иногда — субфебрильное повышение температуры тела. Кисты зуба большого размера часто выбухают в ротовую полость или видны снаружи. Можно найти много фото, как выглядит киста зуба.
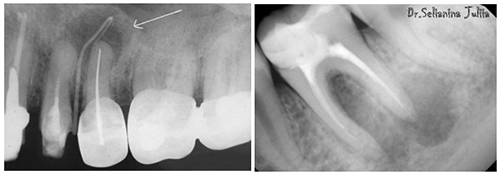
Киста зуба, фото симптомов
В случаях деструкции полости кисты формируется свищевое отверстия – через которое происходит выделение гнойного содержимого, зачастую ощущаемое и пациентом.
Анализы и диагностика
Лечение кисты на десне
Прежде всего, следует сказать, что какое-либо лечение кисты на десне в домашних условиях невозможно, поскольку новообразование уже сформировалось и каких-либо методов его обратной редукции не существует. Рекомендуемые отвары ромашки, шалфея могут несколько уменьшить болезненность, кровоточивость, но воздействия непосредственно на кисту не оказывают из-за отсутствия доступа в очаг воспаления. А некоторые рекомендации (например, греть зуб) даже опасны из-за риска усиления воспалительного процесса.
Что делать при кисте под зубом, в том числе и под коронкой (выбор метода лечения — консервативный или хирургический) определяется в каждом конкретном случае врачом-стоматологом на основании данных обследования пациента и объективных данных — рентгеновского снимка. Совершенно понятно стремление пациента сохранить зуб, однако можно ли вылечить его или необходима ли резекция зуба решает врач. Как правило, консервативное лечение относительно эффективно при выявлении заболевания на ранней стадии процесса и при незначительных размерах новообразования.
Медикаментозное лечение кисты включает антисептическую обработку и чистку каналов зуба, и его опломбирование. В качестве альтернативного варианта традиционной эндодонтической обработке и медикаментозной терапии лечение кисты на корне зуба может проводится методом депофореза. Суть которого заключается в введении в корневой канал медно-кальциевой суспензии и последующем воздействии электротоком малой его мощности на зуб. В основе этого метода лечения — способность гидроокиси меди-кальция воздействовать на патогенную микрофлору, находящуюся в каналах зуба, стерилизуя их. Под воздействием химических веществ и электротока происходит активизация процесса протеолиза с постепенным рассасыванием распавшейся ткани, что позволяет сохранить зуб.
Необходимо отметить, что консервативная терапия — это длительная процедура повторяющаяся каждые 2-3 недели, а общая продолжительность лечения может длиться несколько месяцев. Контроль эффективности осуществляется с помощью рентгенографии. Достоверным признаком позитивного результата является постепенное уменьшение размера кисты.
Еще одним способом, как вылечить без удаления такое новообразование является лечение кисты зуба лазером. Метод заключается в введении световода лазера в корневые каналы и направлении луча на кисту. Лечение кисты зуба лазером контролируется системой компьютерной радиовизиографии. После воздействия лазером, в полость кисты вводится лекарственный препарат, стимулирующий восстановление кости и тканей в области кисты. Ставится временная пломба, а через 5-6 месяцев после окончания регенерации тканей временную пломбу заменяют постоянной. Процедура практически безболезненна.
Однако система лечения лазером осуществляется далеко не всеми стоматологическими учреждениями, поскольку лазерное оборудование является дорогостоящим и не все имеют возможность его приобрести и пройти обучение. Как результат, цена лечения кисты зуба лазером превышает стоимость стандартных лечебных процедур. Так, в Санкт-Петербурге, Москве лечение кисты корня зуба лазером составляет в среднем 10-12 тысяч рублей, однако это полностью компенсируется достоинствами этого метода лечения: отсутствием боли, лечением за одно посещение, высокой вероятностью сохранения зуба и низким риском появления новой кисты.
К сожалению, сохранить зуб методами консервативной терапии удается не всегда, поэтому в ряде случаев зуб необходимо удалять. Показаниями к удалению являются:
- Сильно выраженный болевой симптом и отсутствие эффективности консервативного лечения.
- Непроходимость корневых каналов зуба.
- Наличие гнойного воспалительного процесса и отсутствие невозможности дренирования.
- Наличие повреждений на корнях зуба/разрушение зуба без возможности его ортопедического восстановления.
Удаление кисты зуба может осуществляться как традиционными методами (гемисекция, цистотомия, цистэктомия), так и относительно недавно появившимся методом — удаление кисты зуба лазером. Однако, стоимость удаления кисты зуба лазером значительно выше традиционных методов лечения. В ряде случаев, после удаления крупных нагноившихся кист пациентам для снижения риска развития осложнений назначаю курс антибиотиков — Амоксициллин, Пефлоксацин, Ципрофлоксацин. При болевом синдроме — Кетанов, Нурофен.
Киста зуба — воспалительный процесс внутри десны, которому предшествует гранулёматозный периодонтит. Стоматологическое заболевание исходит от кариеса. Оно локализуется в каналах зуба и характеризуется накоплением гнойного содержимого в кистозной полости. Небольшая опухоль быстро приобретает хроническое течение и сопровождается различными осложнениями. Наиболее часто обнаруживают кисту на месте удаленного зуба, но существуют и другие причины её образования.

Стоматологическое заболевание исходит от кариеса.
Риск осложнений
Опухоль зуба является своеобразным барьером для бактерий. Из-за неё инфицированная жидкость не разливается в соседние ткани. Но постепенно полость растёт за счёт жизнедеятельности микробов, ухудшая кровообращение. У пациента проявляются неприятные симптомы в виде отечности, повышения температуры тела, пропадает аппетит и возникает боль.
Большие размеры опухоли приводят к разрушительным процессам в костной ткани. Иногда она достигает 4-6 см. В любой момент опухоль может лопнуть и инфицировать здоровые участки.

Большие размеры опухоли приводят к разрушительным процессам в костной ткани.
При отсутствии лечения кость разрушается, а повреждённое место заменяется соединительной тканью. Длительный хронический процесс приводит к истончению челюсти и перелому. Киста в верхней части зубного ряда опасна своим прорастанием в гайморовы пазухи.
Самым опасным осложнением кисты становится потеря больного зуба или частичное выпадение соседних жевательных органов.
Виды образований
- Радикулярная. Локализуется вверху зубного корня на фоне некротического процесса в пульпе. Диаметр кисты — от 2 мм до 2-3 см. При отсутствии бактериального воспаления симптомы могут не проявляться, смещение челюстей отсутствует, а воспалительный процесс в костной ткани слабо выражен.
- Резидуальная. Кистозная полость практически сразу возникает после удаления зуба. Причиной этому становится неправильная экстракция верхней части корня. Киста после удаления зубного канала обычно не превышает 3 см в диаметре, а её признаки длительное время не проявляются.

Один из видов кистозной полости появляется в результате нарушения формирования зубов.
- Кератокиста. Один из видов кистозной полости, появляется в результате нарушения формирования зубов. Обладает высокой склонностью к рецидивам. Такое отклонение может наблюдаться с рождения, когда происходит закладка молочных зубов. В большинстве случаев опухоль локализуется в третьих молярах на нижней челюсти.
- Ретенционная. Этот тип образования наблюдается при смене молочных зубов. Ретенционная опухоль имеет голубой оттенок, внутри которой скапливается кровь. Киста склонна к разрыву.
- Фолликулярная. Кистозная полость образуется внутри десны, когда зуб не может прорезаться. Это часто наблюдается при росте зубов мудрости. Опухоль быстро растёт, отодвигая мягкие ткани, и перемещается на костную ткань. Соседние зубы постепенно наклоняются, смещаются, а корни подвергаются разрушению.
Может ли киста возникнуть после удаления зуба?
Кистозная полость часто возникает на фоне заживления зуба, когда в лунке отсутствует сгусток крови. Сухая полость способствует постепенному накоплению бактерий, и до возникновения опухоли может пройти несколько недель.

Кистозная полость часто возникает на фоне заживления десны, когда в лунке отсутствует сгусток крови.
Изначально опухоль имеет не более 0,5 см, и носит характер гранулёмы. Кисту на месте удалённого зуба ещё трудно диагностировать, но она уже проявляется болью во время пережёвывания пищи.
Большие размеры кистозной полости провоцируют развитие свища. Формируется канал с ходом в десну или в определённую область лица.
Диагностика
Опухоль в начальной стадии формирования лучше поддаётся лечению. Но не всегда проявляется на ранних этапах. Иногда определить её невозможно даже при тщательном осмотре ротовой полости.

У пациента опухают щёки, язык или подбородок.
- Отёк. Разбухание тканей может наблюдаться на десне и любой части лица. При расположении кисты в нижней части у пациента опухают щёки, язык или подбородок.
- Изменение цвета. Десна в области кисты приобретает красный оттенок, который становится синим. Образование блокирует поступление питательных веществ в зубную ткань. Это влияет на оттенок эмали.
Видимое разрушение зуба в виде трещины или скола, внезапная чувствительность к сладкому, горячему и холодному. У пациента проявляются болевые ощущения при механическом воздействии или в спокойном состоянии.
Способы лечения
Вылечивают кисту зуба несколькими способами. Решение о радикальной или консервативной терапии принимает стоматолог с учётом развития и формы кисты.
Методика исключает удаление кисты в зубе с помощью хирургической техники. Доступ к образованию делают через верхнюю часть, чтобы вычистить корневой канал. После открытия эмали внутреннее содержимое опухоли удаляется. Корневой канал чистят и обрабатывают антисептиками, закладывают противомикробные и рассасывающие препараты.

Доступ к образованию делают через верхнюю часть, чтобы вычистить корневой канал.
Открытый участок запечатывают временной пломбой, которую заменяют постоянной через несколько недель или месяцев. По назначению врача пациенту повторно делают рентген.
- Цистэктомия. Проводят удаление кисты с поражённым корневым каналом. При таком хирургическом вмешательстве удаётся сохранить зуб. Рану после разреза и удаления зашивают, назначают курс антибиотиков.

При таком хирургическом вмешательстве удаётся сохранить зуб.
- Гемисекция. Вместе с кистой удаляют корень, внутреннюю часть зуба и часть эмали. Верх закрывают коронкой.

Вместе с кистой удаляют корень, внутреннюю часть зуба и часть эмали.
Один из инновационных методов удаления кисты — лазерная терапия. Она обладает высокой эффективностью, помогает сохранить зубную кость и исключает долгий период реабилитации.
Процедура является безболезненной, но при резекции нервной ткани применяется анестезирующее вещество. Опухоль попадает под действие лазера, стенки и её содержимое выпариваются.
При лечении кисты зуба лазером не требуется сшивание сосудов. После такой операции корневой канал сразу закрывают пломбой без предварительного лечения.
Некоторые препараты с противомикробным составом угнетающе действуют на рост кистозной полости. Микроорганизмы в ней не могут размножаться, выделяя продукты жизнедеятельности. Но антибиотики не влияют на саму кисту, они могут бороться только с инфекцией. После завершения курса рост опухоли может возобновиться.
Лечение кисты зуба рекомендовано осуществлять только под контролем врача.
Полость с содержимым категорически не рекомендуется прогревать.
В качестве обработки подходят антисептические растворы — Хлоргексидин, Хлорофиллипт и Бетадин.
Осложнения после лечения и профилактика
Если оперативное вмешательство проводилось с помощью лазера, то осложнения после удаления образования минимальны. При хирургических вмешательствах повышается риск кровотечения, инфицирования раны и длительного заживления тканей.
Как предотвратить образование кисты:
- тщательная гигиена полости рта (чистка зубов после употребления пищи, вечером и утром);
- профессиональная обработка рта в стоматологическом кабинете не реже 1 раза в 12 месяцев (удаление микробного налёта и зубного камня);
- осмотр ротовой полости не реже 1 раза в 6 месяцев для выявления кариеса, который становится причиной запущенных патологий;
- приём пищи с оптимальным температурным режимом для эмали (не рекомендовано употреблять слишком холодные и горячие продукты);
- исключение механического повреждения зубной эмали (перекусывание и раскалывание твёрдых материалов).
Чтобы сохранить зубную кость, следует вовремя выявить и удалить опухоль. Это позволит избежать различных стоматологических осложнений и нарушения зубного ряда.
Читайте также:

