Инновационные технологии в лечении гемангиом
Гемангиомы у детей — наиболее часто встречающиеся доброкачественные сосудистые опухоли, которые составляют более 50% всех опухолей детского возраста [1, 4, 5, 9, 10, 11, 16]. В отношении морфологической принадлежности этих новообразований
Гемангиомы у детей — наиболее часто встречающиеся доброкачественные сосудистые опухоли, которые составляют более 50% всех опухолей детского возраста [1, 4, 5, 9, 10, 11, 16].
В отношении морфологической принадлежности этих новообразований можно с уверенностью сделать вывод об опухолевой, а не диспластической природе гемангиом [6, 13, 15].
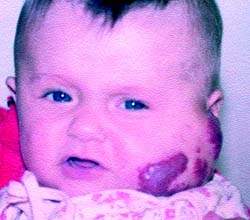 |
| Рисунок 1. Ребенок с ангиомой до лечения |
Многими авторами установлена высокая митотическая активность в клетках опухоли, в то же время отмечена возможность спонтанной регрессии гемангиом, что полностью соответствует опухолевой природе заболевания [6, 10, 14, 17].
Несмотря на свою доброкачественность, гемангиомы отличаются быстрым прогрессирующим ростом. Разрастаясь, они разрушают окружающие ткани и наносят ребенку значительный косметический ущерб. В первую очередь это относится к гемангиомам лица и головы. При локализации гемангиом на веках, ушной раковине, носу, а также на слизистой ротовой полости, помимо косметических проблем, могут возникать чисто физиологические в виде нарушений функций некоторых важных органов (зрение, слух, дыхание). Поэтому можно сказать, что гемангиомам присущи некоторые черты клинически злокачественного течения.
Особенностью течения гемангиом является непредсказуемость их “поведения”; порой небольшая, точечная гемангиома щеки в течение 2-3 недель может превратиться в обширную и глубокую ангиому сложной анатомической локализации (например, гемангиома околоушной области, без тенденции к остановке роста). Расчет на спонтанную регрессию в этих случаях оказывается неоправданным, а потеря времени идет явно не на пользу больному.
Помимо этого, сосудистые опухоли могут изъязвляться, вызывать кровотечения и инфицироваться. Характерная особенность изъязвившихся и нагноившихся гемангиом — продолжительное течение заболевания и отсутствие тенденции к быстрому заживлению язвенных поверхностей.
Отдельного разговора заслуживает спонтанная регрессия гемангиом. По нашим данным, спонтанной регрессии подвергаются около 7-8% простых гемангиом, находящихся на “закрытых” участках тела и только у доношенных детей в возрасте старше одного года. Кавернозные и комбинированные гемангиомы практически не регрессируют.
Надеяться на спонтанную регрессию большой и глубокой ангиомы в области лица у маленького недоношенного ребенка в возрасте до шести месяцев было бы ошибкой!
Процесс течения гемангиом достаточно сложный и требует постоянного внимания, причем чем меньше ребенок, тем внимательнее надо следить за состоянием гемангиомы. Особенно быстрый рост ангиом наблюдается в первое полугодие жизни ребенка, после этого рост замедляется, кроме гемангиом сложной анатомической локализации.
Поскольку в ранний возрастной период прогноз довольно сложен, лечение гемангиом, по нашему мнению, следует начинать как можно раньше, и даже недоношенность ребенка не является противопоказанием к раннему лечению.
Вероятно, универсального метода лечения гемангиом у детей нет и быть не может. И хотя морфологические данные явно свидетельствуют в пользу опухолевой природы ангиом, использование простых и эффективных хирургических и парахирургических методов лечения приводит к положительному результату.
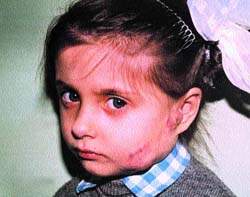 |
| Рисунок 2. После СВЧ-криогенного лечения |
Клиника детской хирургии РГМУ за 20 лет накопила опыт лечения 300 тыс. детей с гемангиомами различной локализации и вида.
Но занимаясь проблемой лечения гемангиом, мы столкнулись с группой больных с обширными и глубокими гемангиомами сложной анатомической локализации: лицо, околоушная область и шея.
Эти гемангиомы отличаются определенным своеобразием: бурным ростом опухоли, клинической злокачественностью течения, характеризующейся разным уровнем деструкции окружающих тканей, изъязвлениями, артериальными кровотечениями. Лечение таких гемангиом представляет значительные трудности для хирурга, так как традиционные методы чаще всего оказываются неэффективными.
Поэтому мы решили выделить этих больных в отдельную группу (см. табл.).
| Распределение детей с гемангиомами по виду и количеству последних | ||
| Вид ангиом | Количество больных | % |
| Простые | 215500 | 71,8 |
| Кавернозные | 19 500 | 6,6 |
| Комбинированные | 53000 | 17,7 |
| Смешанные | 10500 | 3,5 |
| Гемангиомы сложной анатомической локализации | 1500 | 0,5 |
| Всего | 300000 | 100 |
При анализе полученных данных подход к лечению детей с гемангиомами становится вполне очевиден. Наименьшую проблему представляют простые гемангиомы, наибольшую — гемангиомы сложной анатомической локализации, хотя в количественном отношении первые явно преобладают над последними.
Из ныне существующих методов наиболее удачным для лечения простых гемангиом является локальная криодеструкция аппаратом, где в качестве хладоагента применяется жидкий азот (с температурой –1960 С) [3, 8].
Криогенное лечение гемангиом проводится амбулаторно. Специальной подготовки ребенка к лечению не требуется. Метод прост, экономичен, не требует анестезии, абсолютно бескровен. Во время процедуры и после нее нарушений общего состояния ребенка, повышения температуры и патологических реакций не наблюдается.
Оптимальное время криовоздействия — 20-30 с для гемангиом, располагающихся на коже, и 7-15 с для гемангиом, локализующихся на слизистых оболочках.
При множественных гемангиомах, особенно если они были малых и средних размеров, мы проводили криодеструкцию одновременно двух или трех ангиом, но так, чтобы общая площадь криоповреждения не превышала 10 см2.
При локализации гемангиом в местах, наиболее подверженных травмированию, особенно в области промежности и ягодиц, площадь однократного криовоздействия не должна превышать 5 см2.
При крупных и обширных гемангиомах лечение должно проводиться в несколько этапов с интервалами между ними 10-14-21 день. За это время местная реакция в области криовоздействия стихает, и лечение может быть повторено.
Для предупреждения распространения опухолевого процесса и с целью ограничения роста гемангиомы рекомендуется начинать лечение с периферии.
Наиболее выраженный перифокальный отек наблюдается после криовоздействия на гемангиомы лица, век, сгибательных поверхностей, а также слизистой оболочки губ и половых органов. Образование сухой корочки отмечается на третий-четвертый день, эпителизации идет под струпом в течение 2-4 недель.
Успеха при криогенном лечении удается достичь в 100% случаев. Очень важной стороной лечения является получение хороших косметических и эстетических результатов (99,7%) благодаря особенностям регенерации кожи после криогенных вмешательств (органотипическая регенерация). Осложнения при криогенном лечении гемангиом наблюдаются крайне редко, в 0,2% случаев.
Среди общепринятых методик лечения наибольшей популярностью пользуется хирургическое иссечение опухоли с пластикой кожи или без нее.
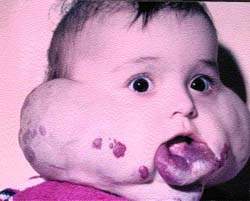 |
| Рисунок 3. Ребенок с двухсторонней ангиомой до лечения |
В 95% случаев клиника отказалась от традиционных хирургических методов лечения гемангиом, отдавая предпочтение эффективным консервативным способам. Причем за 20 лет частота оперативных вмешательств снизилась в 50 раз.
Хирургический способ наиболее целесообразен при локализации гемангиом на “закрытых” участках тела, тогда как при расположении опухолей в области лица и шеи иссечение представляет определенную косметическую проблему.
Оперативный метод лечения целесообразно также использовать при зрелых формах гемангиом, которые закончили свою дифференцировку. Операция в качестве корригирующего метода может быть использована при наличии избытка кожи на месте большой туберозной гемангиомы в случае ее полного спонтанного исчезновения.
Для лечения небольших кавернозных гемангиом лица и кончика носа с успехом применяется склерозирующая терапия. Она основана на принципе асептического воспаления или тромбирования сосудов, возникающих в гемангиоме в результате введения склерозирующих веществ.
 | 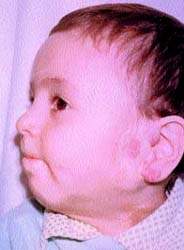 |
| Рисунок 4. Тот же ребенок после лечения (локальная гипертермия) | |
У всех больных для инъекций использовали 70%-ный спирт, отек на месте инъекции исчезал самостоятельно к 5 – 6 дню.
Недостатком инъекционного метода лечения является болезненность и длительность лечения, 76% больных потребовались дополнительные неоднократные инъекции спирта.
Диатермоэлектрокоагуляция применяется значительно реже, лишь при небольших точечных ангиомах, в тех случаях, когда опухоль располагается в областях, где нельзя воспользоваться другими методами лечения.
Эффективна, особенно в первом полугодии жизни ребенка, гормональная терапия гемангиом по альтернирующей схеме. Данный метод лечения был применен нами у 630 больных.
При подборе больных для кортикостероидной терапии мы руководствовались следующими критериями: сложность, т. е. критичность анатомической локализации; обширность поражения; быстрый рост гемангиом и поражение опухолью различных анатомических областей.
Мы считаем, что гормональной терапии подлежат самые обширные и самые сложные гемангиомы у детей.
Гормональное лечение проводилось преднизолоном по 4-6-8 мг на 1 кг веса ребенка. Суточная доза преднизолона в таблетках делилась на два приема: в 6 часов утра ребенок получал 2/3 дозы, в 9 часов утра 1/3 дозы. Препарат принимался через день без снижения дозировки. Продолжительность курса лечения составляла 28 дней.
Уже после второго или третьего приема преднизолона у большинства больных отмечались признаки регрессии ангиом, побледнение и некоторое уплощение опухоли. А к окончанию курса преднизолонотерапии все гемангиомы уменьшались в объеме, прекращался их рост и на поверхности опухоли появлялись белесоватые островки участков здоровой кожи, которые расчленяли ангиому на все меньшие и меньшие участки. После перерыва в 1-2 месяца, при необходимости, проводили повторные курсы гормонотерапии по той же методике.
Каких-либо осложнений во время лечения преднизолоном и после его отмены мы не наблюдали.
Гормонотерапия является довольно результативным методом лечения ангиом, однако при высокой его эффективности (98%) желаемого косметического результата достичь практически невозможно. Только у 2% детей ангиомы удалось полностью вылечить с помощью гормонотерапии, долечивание гемангиом другими методами позволяет решать лишь косметические проблемы.
Рентгенотерапия гемангиом относится к высокоэффективным методам. Она является весьма результативной, если лечение проводится у детей от 3 до 8 месяцев, так как в этом возрасте чувствительность ангиомной ткани к ионизирующему излучению очень высока, что обеспечивает излечение геманигиом с полным восстановлением нормальной кожи.
Близкофокусная рентгенотерапия применяется для лечения гемангиом таких областей, где другие методы невозможно использовать, например область орбиты, ретробульбарного пространства или простые гемангиомы большой площади.
Разовые очаговые дозы составляли от 0,8 до 1,6 Гр, в зависимости от возраста ребенка. Показанием к прекращению лучевой терапии при ангиомах являлось замедление роста и побледнение гемангиомы, т. е. лечение проводилось до появления симптомов регрессии, аналогичной естественной, после чего облучение прекращалось [7].
При лучевой терапии в дозах, не вызывающих местной реакции, изменения кожи и мягких тканей не развиваются. Надо учитывать, что этот метод лечения все же относительно сложен, и чтобы проявился эффект от лучевой терапии, требуется довольно длительное время.
При лечении кавернозных и комбинированных гемангиом с выраженной подкожной частью, чаще сложной анатомической локализации, следует проводить криоусиление за счет дестабилизации “связанной воды” путем предварительного СВЧ-воздействия на область замораживания. СВЧ-облучение проводится в физиотерапевтическом режиме в течение 3-5 минут, последующая криодеструкция выполняется в упомянутых выше режимах.
На наш взгляд, недоношенность не является противопоказанием к выполнению СВЧ-криодеструкции. В ряде случаев целесообразно проводить СВЧ-криогенное лечение по индивидуальным показаниям, например у новорожденных детей или в случае относительно большого объема опухоли.
Метод СВЧ-криодеструкции позволяет частично или полностью отказаться от хирургического лечения и добиться при этом хорошего результата (98%).
В клинике разработан подход к диагностике обширных и глубоких гемангиом сложной анатомической локализации, заключающийся в обязательной ангиографии. В результате были выявлены определенные закономерности, объясняющие, на наш взгляд, причину неэффективности лечения подобных опухолей. Оказалось, что через гемангиому проходит питающий ее мощный артериальный ствол, чаще аномального характера, который создает условия для активного роста сосудистой опухоли.
После обязательной ангиографии и эмболизации опухоли проводится лечение. Принимая во внимание преимущественную локализацию опухолей в проекции лицевого нерва, наиболее целесообразно было использовать СВЧ-криогенное вмешательство, так как этот способ гарантировал сохранность лицевого нерва, мимической мускулатуры и контуров лица ребенка.
Вмешательство не сопровождалось кровотечением и не было тяжелым для больного. В течение 5-6 месяцев гемангиома исчезала, оставляя после себя участки атрофированной кожи и атрофические рубцы.
К недостаткам этой методики мы отнесли развитие массивных отеков лица, которые держались до 5-7 дней, а затем исчезали самостоятельно, а также хоть и относительную, но все же хирургическую интервенцию.
На рис. 1, 2 представлен ребенок с ангиомой околоушной области до и после лечения (методом СВЧ-криодеструкции).
В последние годы исследуется и не без успеха применяется методика локальной СВЧ-гипертермии обширных и глубоких ангиом околоушной области. Данная методика была реализована у 180 больных. Метод заключается в повышении температуры в опухоли, регистрируемом введением под опухоль датчика в виде иглы. Температура доводится до 43-440С и поддерживается на этом уровне 5-6 минут.
Среди основных преимуществ методики основным является отказ от хирургического вмешательства, отсутствие отеков и возможность быстрой выписки ребенка домой. Косметические вмешательства, если ребенок в таковых будет нуждаться, можно выполнять в более старшем возрасте.
На рис. 3, 4 представлен ребенок с двухсторонней ангиомой сложной локализации до и после лечения (методом локальной гипертермии).
Таким образом, современное лечение гемангиом у детей и использование всего арсенала средств, имеющегося на вооружении в детской хирургии, позволяет добиться полного излечения опухоли с хорошим косметическим результатом. А следовательно, получить не только здорового, но и красивого ребенка!
Литература
1. Баиров Г. А. Хирургия пороков развития у детей. Л., 1968, с. 561-577.
2. Исаков Ю. Ф. Хирургические болезни у детей. М., 1993, с. 519-562.
3. Кандель Э. И. Криохирургия. М., 1974, с. 303.
4. Кондрашин Н. И. Клиника и лечение гемангиом у детей. М., 1963, с. 103.
5. Краковский Н. И., Таранович В. А. Гемангиомы. М., 1974, с. 168.
6. Лебкова Н. П., Кодрян А. А. О гистегенезе и механизме регрессии врожденных гемангиом кожи у детей // Архив патол., 1997, вып. 3. с. 44-50.
7. Свистунова Т. М. Низковольтная рентгенотерапия при гемангиомах у детей. Л., 1974, с. 142.
8. Ситковский Н. Б., Гераськин В. И., Шафранов В. В., Новак М. М. Лечение гемангиом у детей жидким азотом. Киев, 1968, с. 120.
9. Терновский С. Д. Хирургия детского возраста. М., 1959, с. 179-200.
10. Федореев Г. А. Гемангиомы. Л., 1974, с. 192.
11. Demuth R. J., Miller S. H., Keller F. Complications of embolization treatment for problem cavernous hemangiomas // Ann. Plast. Surg. 1984. V. 13. № 2. P. 135-144.
12. Edgerton M. T. Steroid therapy of haemangiomas // Symposium on Vascular Malformations and Melonotic Lesions. Ed. By Williams H. G. St. Louis, C. V. Mosby. 1983. P. 74-83.
13. Enjolras O., Herbretean F. Et al., Hemangiomes et Malformations vasculares superficielles: classification // J. Des Maladies Vasculaires. Paris. 1992. V. 17. № 1. P. 2-19.
14. Fingerhut A. Angiomas of the Smallintestine, Diagnostic and therapeutic problems // Gastroenterol. Clin. Biol. 1978. V. 2. № 12. P. 103-104.
15. Pasyk K. Classification and clinical and histopathological features of hemangiomas and other vascular malformations // Vascular Birthmarks. 1987. P. 1-54.
16. Peck J. E. The treatment of hemangiomas // British Med. J. 1974. V. 2. P. 198-200.
17. Traub E. F. Involution of Haemangiomas // Arch. Pediat. 1933. V. 50. P. 272-278.
Любые опухолевидные образования требуют пристального наблюдения, а при необходимости – и своевременного лечения. Не является исключением и гемангиома, нередко возникающая у детей в младенческом возрасте, а в некоторых случаях – и у взрослых.
Что такое гемангиома
Гемангиома – это доброкачественная опухоль сосудистого характера, возникающая преимущественно у детей в самые первые месяцы их жизни. Новообразование имеет вид темно-красного или бордового пятна, чаще всего выпуклого, с неровной поверхностью.
Локализуются гемангиомы чаще всего на коже лица, но в отдельных случаях поражают и внутренние органы, а также кости или мышцы.
При исследовании структуры опухоли можно выделить нормальные и атипичные клетки. Несмотря на то, что гемангиома является доброкачественным образованием, она не имеет капсулы, характерной для других неонкогенных опухолей, поэтому при наличии даже небольшого уплотнения следует регулярно показываться врачу для оценки динамики изменения ее размеров.
Гемангиома в большинстве случаев обнаруживается в первые два месяца жизни малыша, нередко – в самые первые дни после рождения. В течение нескольких последующих месяцев опухолевидное образование увеличивается в размере, затем постепенно исчезает. Обычно к достижению годовалого возраста гемангиома у малыша уже не увеличивается в размере, а начинает постепенно бледнеть. В отдельных случаях пятнышко остается заметным на протяжении нескольких лет.
Опасность гемангиомы состоит в том, что в отдельных случаях эта опухоль растет очень быстро, обезображивая лицо ребенка. Внутреннее расположение гемангиомы еще более опасно, так как при ее локализации на поверхности внутренних органов могут нарушаться процессы дыхания, пищеварения и другие функции.
Причины и факторы риска гемангиомы
Точные причины появления гемангиомы до сих пор не установлены. Предполагается, что в их возникновении играют роль наследственные признаки, а также гормональные нарушения.
Также специалисты считают, что гемангиомы у младенцев появляются после рождения именно из-за нарушений в процессе формирования кровеносных сосудов в течение внутриутробного периода.
У девочек подобные опухолевидные образования встречаются в несколько раз чаще, чем у мальчиков. К достижению 5-летнего возраста около половины опухолей данного вида исчезают, а к 7 годам у 70% детей на теле уже нет никаких следов от гемангиомы.
Вероятными факторами риска появления гемангиом у детей раннего возраста являются:
- Респираторные заболевания у матери малыша при беременности на сроке от 3 до 6 недель: именно в это время происходит формирование сосудов зародыша.
- Резус-конфликт в период вынашивая плода.
- Прием лекарств, употребление алкоголя или курение при беременности.
- Гормональные нарушения в организме матери или ребенка.
В отдельных случаях гемангиома может появиться и у взрослого человека, чаще всего – на коже лица или шеи. Причинами образования таких опухолей у совершеннолетних пациентов могут быть гормональные нарушения, заболевания сосудов, длительное воздействие на кожу солнечных лучей.
Диагностика гемангиомы за границей
При обнаружении на коже опухолевидного образования бордового или красноватого оттенка прежде всего следует удостовериться в том, что это именно гемангиома. Возможно, это сосудистые мальформации, которые не исчезают со временем, а увеличиваются в размере по мере роста ребенка. Подобные образования являются пороками развития кожи и в ряде случаев нуждаются в лечении.
Гемангиому также легко спутать с невусом (родинкой) или злокачественными образованиями, поэтому диагностику следует выполнить как можно раньше. Для уточнения диагноза рекомендованы клинический осмотр, наблюдение в динамике.
Если на коже обнаружено несколько выпуклых образований, дополнительно проводят УЗИ внутренних органов, так как высока вероятность наличия гемангиом не только на поверхности кожного покрова. В сомнительных случаях показано проведение томографии, ангиографии.
Лечение гемангиомы за рубежом
При наличии единственной гемангиомы небольшого размера у ребенка грудного возраста лечение, как правило, не проводят, а избирают тактику выжидания. Если же сосудистое образование достаточно крупное, причиняет неудобства или мешает работе жизненно важных органов, избавляться от него следует как можно раньше.
Устранение гемангиом выполняется с помощью современных методов:
- Лазеротерапия – удаление патологического образования специальным сосудистым лазером. В процессе манипуляции лазер совершенно безвредно и безопасно для ребенка стимулирует рассасывание опухоли. Сосуды в области гемангиомы склеиваются, после чего начинают рассасываться. Применение лазерной технологии исключает образование рубцов, текстура кожи остается в нормальном состоянии.
- Эмболизация – искусственная закупорка кровеносных сосудов, питающих гемангиому. Благодаря прекращению кровоснабжения ткани опухоли постепенно регрессируют.
- Криодеструкция– процедура основана на использовании свойств жидкого азота, применяется для удаления накожных гемангиом. После воздействия на поверхности кожи формируется небольшой пузырь, в процессе заживления может образоваться рубец, который немного отличается по цвету от остальной кожи, поэтому криодеструкция применяется преимущественно на малозаметных частях тела при наличии гемангиом маленького размера. Достоинство метода – полное разрушение опухоли за один сеанс воздействия.
- Склерозирование– процедура эффективна при подкожных образованиях. Внутрь гемангиомы вводят специальное вещество, останавливающее рост опухоли. Инъекции могут быть выполнены повторно с интервалом от двух до четырех недель.
- Гормонотерапия– назначение гормонов может быть показано при быстром росте гемангиом, локализующихся в зонах высокого риска: вблизи глаз, рта, носа и т.п. Схема назначения гормонального препарата разрабатывается индивидуально для любого пациента.
Популярные ранее традиционные методы удаления накожных опухолей (например, хирургическое иссечение) в современной зарубежной медицине почти не используются ввиду необходимости применения сильнодействующей анестезии. Лечение гемангиомы за границей основано на выборе наиболее безвредного и эффективного варианта удаления опухоли.
Эффективное лечение гемангиомы в Израиле
Избавление от гемангиомы в клиниках Израиля проводится в случаях, если опухоль отличается крупным размером, нарушает жизненно важные процессы, например, препятствует грудному вскармливанию или процессу дыхания. В некоторых случаях гемангиома начинает кровоточить, что также является прямым показанием к немедленному ее удалению.
Лечение гемангиомы вв клиниках Израиля проводится при участии специалистов разных направлений: пластических хирургов, дерматологов, радиологов, при необходимости – офтальмологов.
Наряду с удалением лазером, малоинвазивным хирургическим вмешательством и иными современными методами, в клиниках Израиля удаление гемангиомы выполняют следующими способами:
- Эмболизация– искусственная закупорка кровеносных сосудов, питающих гемангиому. Благодаря прекращению кровоснабжения ткани опухоли постепенно регрессируют.
- Лекарственная терапия– применение медикаментов, содержащих в необходимой концентрации стероидные гормоны или иные вещества, прекращающие рост опухоли.
Тем не менее, наиболее предпочтительным методом устранения гемангиом в израильских клиниках является применение лазера, обеспечивающего быстрый и заметный эффект.
Стоимость удаления гемангиомы
Окончательная стоимость лечения определяется с учетом нескольких факторов, таких как размеры гемангиомы, количество патологических образований, объем выполненных диагностических процедур, выбранный способ удаления и др.
С 1994 по 2010 год врачами Института дерматологии и косметологии доктора Ольги Богомолец обследовано более 15000 пациентов с гемангиомами. На основании собственного клинического опыта были разработаны практические рекомендации для врачей.
Гемангиома — доброкачественная сосудистая опухоль, поражающая детей до 1-го года и имеющая характерное клиническое течение.
Гемангиомы встречаются примерно у десяти из ста малышей. У 80% деток эти опухоли появляются в период от первых 2-х недель до 2-х месяцев после рождения. Чаще встречаются у девочек, чем у мальчиков (в соотношении 3:1) и у недоношенных деток. Количество гемангиом у ребенка может варьировать от одной до нескольких сотен, их размер — от 2-3 мм2 до 1000 см2.
Клиника
Гемангиомы могут быть как изолированными кожными поражениями, так и компонентом сложных наследственных синдромов. Клинические проявления гемангиом имеют характерные особенности и являются ведущими в их диагностике.
Время появления: у 80% пациентов гемангиомы появляются в возрасте от 2-х недель до 2-х месяцев, у остальных могут быть замечены уже при рождении.
Первичным клиническим проявлением гемангиомы является красная папула или пятно небольшого размера (1-5 мм). Появлению красной папулы может предшествовать небольшое гиповаскуляризированное пятно.
Места излюбленной локализации: кожа лица, волосистой части головы, шеи. Гемангиомы могут располагаться на любых участках кожи, слизистых, внутренних органах, костях.
Клиническое течение гемангиом можно подразделить на три основные фазы (стадии): роста (пролиферации); стабилизации (остановки роста); спонтанной регрессии (самостоятельного рассасывания).
- Стадия пролиферации (роста гемангиомы) продолжается до достижения ребенком возраста 12 месяцев и является наиболее опасной для развития осложнений и возможной инвалидизации ребенка. Клиническими проявлениями активации пролиферации является ярко-красный цвет опухоли, увеличение ее размера, элевация над поверхностью кожи, появление сателлитных новообразований, синюшного ободка или красных сосудиков по периметру опухоли.
- Стадия стабилизации (остановки активного роста гемангиомы) может длиться от 1 до 5 лет. В этот период размер опухоли увеличивается пропорционально росту ребенка, ее цвет становится менее ярким.
- Стадия полной или частичной спонтанной регрессии (самостоятельного рассасывания, или инволюции гемангиомы) наблюдается не у всех пациентов и длиться в период достижения ребенком возраста от 3 до 8 лет. В случае быстро растущей поверхностно распространяющейся формы гемангиомы инволюция может происходить стремительно и к 2-м годам опухоль может полностью регрессировать. Большинство гемангиом регрессируют лишь частично, оставляя после себя гипертрофию или атрофию мягких тканей, изменения текстуры кожи, остаточные подкожные и внутрикожные сосуды.
Осложнения: в период активного роста гемангиома может изъязвляться, кровоточить, инфицироваться, прорастать в подлежащие структуры и органы, нарушать жизненно важные функции, что может привести к инвалидизации ребенка.
Диагностика
Для подтверждения диагноза гемангиомы обычно достаточно клинического осмотра, сбора анамнеза и наблюдения в динамике. В случаях комбинированных системных поражений или наличия ассоциированной патологии могут быть использованы ультразвуковое исследование, компьютерная термография, ангиография, реовазография, магнитно-резонансная томография.
Гемангиомы необходимо дифференцировать с поверхностными и глубокими сосудистыми мальформациями (которые ранее назывались кавернозными и плоскими гемангиомами), задне- и переднемедиальными сосудистыми невусами Унны, ангиосаркомами, лимфгемангиомами, лимфангиомами, множественным гемангиоматозом. Каждое из вышеперечисленных заболеваний имеет свою характерную клиническую картину. Дифференциальная диагностика проводится врачом во время осмотра и сбора анализа.
• Сосудистые мальформации являются пороками развития сосудов кожи и, в отличие от гемангиом, никогда не пролиферируют, растут пропорционально росту ребенка, всегда видны уже при его рождении в виде розовато-красного и красно-фиолетового пятна. Сосудистые мальформации никогда не регрессируют, а с возрастом становятся более синюшными, на их поверхности появляются ангиоматозные разрастания.
• Сосудистые невусы Унны, или компрессионные капилляропатии, так же, как и сосудистые мальформации, никогда не пролиферируют, имеют характерную локализацию (затылочная область, межбровье, копчик). Переднемедиальные невусы Унны могут быть расположены в области межбровья в виде несливных розоватых пятен в форме латинской буквы V или мелких красных точек на верхнем веке или крыле носа. В отличие от сосудистых мальформаций, переднемедиальные сосудистые невусы Унны в большинстве случаев самостоятельно рассасываются к году. Заднемедиальные сосудистые новообразования располагаются в области примыкания кожи шеи и головы и остаются неизмененными на протяжении жизни.
Методика постановки диагноза
Во время сбора анамнеза важно выяснить:
• когда впервые было замечено поражение;
• увеличилось ли оно со времени появления;
• есть ли признаки регрессии.
Если поражение выявлено при рождении, это может быть и гемангиома, и сосудистая мальформация, но пролиферировать будет лишь гемангиома.
• На ранней стадии развития гемангиомы (до начала ее активной пролиферации) следует применить дополнительные клинические наблюдения в динамике: необходимо точно выяснить, является ли данное поражение пролиферирующим. Если в момент рождения визуальных признаков поражения не было, а позже оно начало пролиферировать, то это дает вполне определенные основания считать, что у пациента гемангиома.
• Сосудистая мальформация может существовать в момент рождения, но оставаться незаметной на протяжении нескольких дней, недель, месяцев; артериовенозная мальформация — на протяжении нескольких лет после рождения. Такие поражения никогда не пролиферируют, но постепенно увеличиваются в объеме из-за дилатации и гипертрофии существующих структур. Происходит это, как правило, медленно, но неуклонно и долго.
Гемангиомы могут быть одиночными или множественными и локализоваться на любых участках кожи и слизистой. В случаях множественного гемангиоматоза поражения могут локализоваться на коже, а в некоторых случаях — и во внутренних органах. При наличии на коже трех и более гемангиом должно быть проведено УЗИ внутренних органов с целью раннего выявления и лечения внутренних сосудистых новообразований Присутствие одной большой или многих маленьких гемангиом может приводить к разрушению красных кровяных телец, развитию анемии, что требует своевременной диагностики и медицинской коррекции.
Методы лечения
I. Лазеротерапия
Наиболее современным, лечебно и косметически эффективным методом является лечение поверхностных гемангиом, с помощью специального сосудистого лазера на красителе (родамине) с длинами волн 577-595 нм. Лазер безболезненно, не травмируя кожу и безвредно для ребенка, стимулирует рассасывание гемангиомы. Кожа после нескольких процедур остается гладкой и чистой. Лазерная энергия этих длин волн избирательно поглощается оксигемоглобином и гемоглобином. Хромофоры кожи трансформируют световую энергию в тепловую, нагреваются сами и опосредованно нагревают эритроцит и внутреннюю стенку сосуда. Специально подобранная продолжительность импульса (1500 мкс) предотвращает передачу тепла с сосудистой стенки в окружающую соединительную ткань дермы. Сосуды опухоли склеиваются и затем постепенно рассасываются. Текстура кожи при этом не изменяется, рубцы не формируются. Процедуры лазерной обработки проводятся амбулаторно, не нарушают целостности кожи, не ограничивают санитарно-гигиенический режим пациента.
Фото до и после шести обработок специальным сосудистым лазером на красителе
2. гемангиомы кожи лица с явной тенденцией к росту (увеличение площади поражения в 1,5 раза за одну неделю) должны быть обработаны немедленно, а при другой локализации — в течение одной недели после обнаружения;
Учитывая простоту, безвредность, безболезненность и высокую эффективность этого метода, можно существенно расширить перечень гемангиом, при которых показана лазеротерапия. Недостатком лазеротерапии специальным сосудистым лазером на красителе является необходимость проведения многократных обработок и невозможность воздействовать на опухоли, расположенные глубоко под кожей. Применение других лазеров (CO2, эрбиевого, аргонового, на парах меди) для лечения гемангиом не рекомендуется, поскольку после удаления опухоли на коже остаются рубцы.
II. Криодеструкция
Криодеструкция, или замораживание жидким азотом, используется для удаления выступающих над поверхностью кожи гемангиом небольшого размера (до 2-3 см в диаметре) и в случаях, когда вся опухоль может быть охвачена замораживанием за одну процедуру. Метод позволяет при однократном воздействии (при использовании тефлоновых аппликаторов и проведении 2-3 криоциклов) полностью разрушить опухоль.
Процедура проводится амбулаторно, длится 10-15 минут, не требует дополнительного обезболивания. После проведения процедуры болевые ощущения ребенка не беспокоят. Купание разрешено. В результате воздействия формируется пузырь, ткани отмирают и отторгаются. В течение 3-4 недель наступает заживление раны с формированием гладкого рубца, который растет пропорционально росту ребенка. Остаточные явления после процедуры представляют собой гладкий, округлый, мягкий, соответствующий форме выбранного аппликатора рубчик, светлее окружающих тканей, на котором не растут волосы.
Криодеструкция не проводится на волосистой части головы, в складках кожи, на лице, в области молочной железы, кистях рук, половых органах при обширных опухолях или гемангиомах, расположенных подкожно.
III. Склерозирование
Склерозирование (инъекционное введение кортикостероидов) применяют при подкожно расположенных гемангиомах, при угрозе локальной обтурации или прорастания в ткани. Введенное в опухоль специальное вещество позволяет рост подкожных гемангиом небольшого размера (до 2-3 см в диаметре). В зависимости от скорости роста и глубины залегания опухоли инъекции могут проводиться с интервалом 2-4 недели, до полной остановки роста опухоли. Процедура происходит амбулаторно, занимает от 10-30 минут. Для обезболивания используется местное введение анестетика. После инъекции возможен отек, в последующем локальное истончение кожи и мягких тканей, формирование атрофического рубчика.
IV. Гормонотерапия
При множественных быстро растущих гемангиомах или обширных опухолях с риском нарушения функций жизненно важных органов ребенка возникает необходимость в системном назначении преднизолона по традиционной или альтернирующей схеме. Системная гормонотерапия рекомендуется в случае активного роста гемангиом, расположенных в зонах повышенного риска: рядом с глазами, ртом, носом, родничком, уретрой, и при угрозе нарушения жизненно важной функции.
В зависимости от темпов роста, формы опухоли, возраста ребенка и сопутствующей патологии пациента может быть предложена традиционная или альтернативная (принятая в Европе) схема назначения препарата. Возможные побочные эффекты, проходят без дополнительного лечения пациента на протяжении 1-3 месяцев после окончания терапии.
V. Хирургическое иссечение
В мировой практике врачи отказались от лечения гемангиом хирургическим методом, поскольку хирургическое иссечение не гарантирует рецидива опухоли, сопряжено с использованием общей анестезии (которая может быть использована у детей до 1 года только по жизненным показаниям), имеет длительный период заживления, а также оставляет после себя рубцовые изменения.
Хирургическое иссечение все еще используется в Украине при лечении гемангиом у детей до 1 года в связи с отсутствием в государственной медицине Украины адекватного современного технического оснащения и недостаточной информированностью врачей. Хирургическое иссечение может быть использовано в более взрослом возрасте в случае глубоких подкожно расположенных обширных гемангиомах, сочетающихся с пороками развития глубоких сосудов, или наличии подлежащих артериовенозных шунтов.
Спонтанная регрессия
Некоторые гемангиомы (расположенные вдали от физиологически важных отверстий и органов, медленно растущие, а также гемангиомы в стадии стабилизации) могут быть оставлены под наблюдением, до полной или частичной спонтанной регрессии.
Традиционные ошибки
1. Выжидательная тактика в надежде на спонтанную регрессию гемангиом и назначение лечения только при развитии осложнений.
3. Отождествление гемангиом и сосудистых мальформаций и использование идентичных деструктивных методов лечения.
4. Использование деструктивных методов (хирургическое иссечение, электрокоагуляция, криодеструкция, жидкость Ходоровича) при обширных глубоких гемангиомах, что не гарантирует отсутствие рецидивов опухоли и оставляет обезображивающие рубцы.
5. Использование рентген-терапии, лучей Буки в лечении гемангиом, что имеет существенные побочные действия и приводит к развитию осложнений: облысению, формированию злокачественных опухолей.
Прогноз результатов
1. При своевременном начале лечения с помощью сосудистого лазера на красителе с длиной волны 577-595 нм гемангиомы могут быть полностью излечены с полным сохранением нормальной текстуры и цвета кожи, без образования рубцов.
2. При несвоевременном начале лечения или при его отсутствии пролиферирующие гемангиомы могут нарушать жизненно важные функции и приводить к инвалидизации ребенка.
3. Гемангиомы, не удаленные до исполнения ребенку 12 месяцев, могут быть оставлены под наблюдением до возможной спонтанной регрессии (до 5-7 лет), а затем при необходимости пролечены специальным сосудистым лазером на красителе.
Гемангиомы поражают 10% детей до года и являются наиболее распространенной опухолью детского возраста.
Гемангиомы поражают детей женского пола в три раза чаще, чем мужского. Могут сочетаться с другими заболеваниями и пороками развития.
Множественный гемангиоматоз может привести к смерти ребенка в результате внутреннего кровотечения.
Читайте также:

