Хирургическое лечение одонтогенных кист челюстей
Киста — это полостное образование доброкачественного характера, локализующееся в костных или мягких тканях, имеющее жидкое или полужидкое содержимое, стенка которого выстлана эпителием. Псевдокиста лишена эпителиальной выстели.
Кисты челюстей могут быть одонтогенного и неодонтогенноэо происхождения. Одонтогенные кисты делятся на: радикулярные (апикальные, латеральные, сублериостальные, резидуальные), фолликулярные, парадентальные и эпидермоидные.
Неодонтогенные кисты подразделяются на: носонебные (резцового канала), глобуло-максиллярные (шаровидно-верхнечелюстные) и носоальвеолярные (носогубные).
Радикулярная киста.
Радикулярные кисты челюстей встречаются наиболее часто и возникают при развитии хронического воспалительного процесса в периапекальных тканях. Почти одинаково часто они обнаруживаются как у мужчин, так и у женщин. Наибольшее число кист обнаруживается в возрасте от 20 до 50 лет. Радикулярные кисты на верхней челюсти встречаются несколько чаще, чем на нижней, соответственно: 56% (на верхней) и 44% (на нижней челюсти).
Радикулярные кисты развиваются из эпителиальных островков Маляссе. При воздействии воспалительного процесса, происходит пролиферация эпителиальных клеток, располагающихся в околокорневой гранулеме с последующим образованием кисты. Либо, под влиянием химических веществ образующихся при воспалении, в эпителиальном пролифирате, формируются микроскопические полости, которые постепенно наполняются кистозным содержимым и сливаясь формируют кистозное образование.
Радикулярные кисты склонны к медленному, экспансивному росту, вызывая при этом атрофию челюстной кости. При длительно существующей кисте возможно формирование костного дефекта и прорастание кисты в мягкие ткани.
Для начального периода развития кисты характерным является отсутствие каких либо клинических симптомов, за исключением симптомов характерных для периодонтита( при его обострении). Киста растет медленно, в течение многих месяцев и даже лет. На нижней челюсти первые признаки деструкции костной ткани обнаруживаются на вестибулярной поверхности альвеолярного отростка, они характеризуются пролабированием кисты под слизистую оболочку и ее выбухание.
Если киста исходит от корней второго или третьего моляра нижней челюсти, то она может располагаться ближе к язычной поверхности, т.к. с другой стороны имеется мощный слой компактной и губчатой кости. Нервно-сосудистый пучок на нижней челюсти оттесняется кистой по мере ее роста, в патологический процесс не вовлекается
В случае возникновения кисты от зуба, корень которого обращен в сторону неба, наблюдается истончение и даже рассасывание небной пластинки. Киста, развивающаяся в границах верхнечелюстной и носовой полостей, распространяется в их сторону.
Кисты челюстей редко вызывают деформацию лица. Осмотр выявляет сглаженность или выбухание переходной складки свода преддверия полости рта округлой формы с довольно четкими границами. При локализации на небе отмечают ограниченную припухлость. Кожа и покрывающая кисту слизистая оболочка в цвете не изменяются. Регионарные лимфатические узлы не увеличиваются. При пальпации костная ткань над кистой прогибается, при резком истончении определяют так называемый пергаментный хруст (симптом Дюпюитрена), в случав отсутствия кости — флюктуацию. При наличии значительного дефекта кости челюсти под слизистой оболочкой пальпируется костное окно. Может наблюдаться конвергенция (схождение, сближение) коронок рядом расположенных зубов.
Перкуссия "причинного" зуба дает тупой звук. ЭОД интактных зубов, расположенных в зоне кисты выявляет снижение электровозбудимости (пульпа реагирует на ток силой более 6-8 мА) вследствие сдавления кистой нервных окончаний.
Нагноение радикулярной кисты сопровождается признаками воспаления: повышением температуры тела, болью, припухлостью, гиперемией слизистой оболочки в области кисты и другими симптомами. Нагноение радикулярной кисты в основном протекает по типу одонтогенного восполительного заболевания (периоститы реже остеомиелита) сопровождаться регионарным лимфаденитом, гнойно-воспалительными процессами в мягких тканях. Развиваясь на верхней челюсти, киста может вызвать хроническое воспаление верхнечелюстной пазухи, или эмитировать клинику одонтогенного гайморита. Перехода в злокачественную форму корневой кисты не наблюдалось.

Рентгенологическая картина кисты характеризуется наличием одного гомогенного участка разрежения костной ткани округлой или овальной формы с четкими границами. В кистозную полость обращен корень причинного зуба, периодонтальная щель отсутствует. Корень причинного зуба, находящегося в полости кисты не подвергается рассасыванию. Взаимоотношение корней зубов с кистой может быть самое различное. Принято деление кист на следующие виды: прилегающую к дну верхнечелюстной пазухи, оттесняющую ее или проникающую в пазуху.
Патологическая анатомия. Оболочка кисты образованна соединительной тканью плотно прилегающей к кости, а изнутри имеется эпителиальная выстилка построенного по типу многослойного плоского эпителия полости рта без полного его ороговения. В редких случаях, кисты могут быть выстланы цилиндрическим, кубическим или мерцательным эпителием. В оболочке кисты, практически всегда обнаруживаются участки гиперплазии, эрозии или некроза части или всей оболочки, что объясняется наличием воспалительного процесса. Характерным для радикулярных кист является наличие в кистозном содержимом и стенках свободного холестерина.
Дифференциальная диагностика проводится с другими видами кист челюстей и с кистозными формами опухолей челюстных костей (амелобластома, остеобластома).
Лечение радикулярных кист хирургическое или консервативно-хирургическое. В план лечения входит удаление кисты и причинного зуба (по показаниям). В случае сохранения причинного зуба необходимо провести пломбирование корневого канала до апекса не рассасывающимся пломбировочным материалом. Интактные зубы обращенные в полость кисты также необходимо запломбировать.
Цистэктомия это радикальная операция, заключающаяся в полном удалении оболочки кисты с последующим ушиванием операционной раны наглухо.
Показаниями к цистэктомии являются:
1) киста небольших размеров, расположенная в пределах 1-2 интактных зубов,
2) обширная киста нижней челюсти, при которой отсутствуют зубы в ее зоне и сохранено достаточной толщины (до 1 см) основание челюсти,
3) киста больших размеров на верхней челюсти, не имеющая зубов в этом участке, с сохраненной костной стенкой дна полости носа
4) киста прилегающая к верхнечелюстной пазухе или оттесняющая ее без явлений воспаления пазухи.
Методика операции. Производят разрез с вестибулярной поверхности альвеолярного отростка трапециевидной, угловой или дугообразной формы. Выкраивают слизисто-надкостничный лоскут с основанием обращенным к переходной складке. Латеральные границы лоскута должны быть не менее 0,5 см от границ кистозной полости, что обеспечить адекватный доступ к челюстной кости и исключит совпадение линии швов и границ костной полости. Производится трепанация наружной кортикальной пластинки челюсти, размеры костного окна должны соответствовать границам кистозной полости. Затем вылущивается оболочка кисты, резецируются верхушки зубов обращенные в косную полость, сглаживаются острые края. Костный дефект заполняется остеотропным препаратом или кровяным сгустком. Лоскут укладывается на прежнее место и ушивается наглухо.
Цистотомия это метод оперативного лечения, при котором резецируется наружная стенка кисты и прилегающая к ней кортикальная пластинка челюсти, имеющуюся внутрикостную полость сообщают с преддверием рта.
Показания к цистотомии:
1) больные пожилого возраста, ослабленные истощенные больные (из-за низкого потенциала регенерации костной ткани).
2) Больные с тяжелыми сопутствующими заболеваниями, когда нежелательна или невозможна длительная травматичная (радикальная) операция.
3) обширные кисты нижней челюсти с резким истончением (толщиной кости менее 1-0,5 см) основания челюсти,
4) детский возраст, в виду невозможности полного вылущивания оболочки кисты без травмирования зачатков зубов.
5) киста в области которой располагается несколько интактных зубов, оттесняющая гайморову пазуху.
Предоперационная подготовка зубов для цистотомии в отличие от цистэктомии касается только "причинного зуба", остальные, хотя и вовлечены в зону кисты, после цистотомии остаются прикрытыми ее оболочкой.
Методика операции. Выкраивают дугооблазный слизисто-надкостничный лоскут с основанием, обращенным к переходной складке. Удаляется передняя (наружная) стенка челюсти по наибольшему диаметру кисты. Иссекается наружная (передняя стенка) кистозной оболочки. Острые края тщательно сглаживаются. Слизисто-надкостничный лоскут укладывают в полость кисты и тампонируется йодоформной турундой. Каждую неделю проводят замену йодоформного тампона. Через 3-4 недели после операции полость эпителизируется и превращается в добавочную бухту полости рта.
Пластическая цистэктомия - это операция, при которой полностью удаляется оболочка кисты, но послеоперационную рану не зашивают, а в образовавшийся костный дефект вводят слизисто-надкостничный лоскут и удерживают его в ней при помощи йодоформного тампона.
Применяется при дефекте слизисто-надкостничного лоскута. При воспалительном осложнении цистэктомии - нагноении кровяного сгустка и расхождении послеоперационной раны можно.
Ораназальная цисэтомия – показана при кистах проникающих в гайморову пазуху. Принцип операции заключается в том, что костный дефект, который образовался после удаления кисты соединяют с верхнечелюстной пазухой с последующим сообщением образовавшейся единой полости с нижним носовым ходом (делается риностома).
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Хирургия →
- Лечение одонтогенной кисты нижней челюсти, ассоциированной с глубоко сидящим третьим моляром, для предупреждения повреждения нерва и лучшего лечения периодонта
С увеличением размера одонтогенной кисты возникает и риск развития послеоперационных осложнений. Бояться при этом следует, в основном, повреждения нервных пучков во время и после иссечения кисты, а также переломов нижней челюсти, которые могут развиться после удаления большого объёма костной ткани. Также во внимание следует принимать состояние соседних зубов.
В статье представлена междисциплинарная, безопасная и минимально инвазивная схема лечения большой одонтогенной кисты с глубоко сидящим третьим моляром.
Одонтогенная киста это полостное образование, выстланное изнутри эпителиальной тканью, которое развивается совместно с коронкой непрорезавшегося зуба и рентгенографически представляет собой округлую тень с чёткими контурами вокруг коронки зуба.
Одонтогенные кисты могут стать причиной обширного разрежения костной ткани и даже патологических переломов. Чем больше размер кисты, тем выше риск развития осложнений — повреждения нервных пучков во время или после иссечения кисты, а также патологических переломов вследствие образования после операции значительного костного дефекта. Более того, удаление больших кист может привести к серьёзному поражению поверхностей корней смежных зубов, что, в свою очередь, увеличивает риск развития различных заболеваний периодонта.
Ортодонтическая экстракция это комбинированный ортодонтически-хирургический метод лечения, позволяющий уменьшить риск развития неврологических осложнений и облегчить хирургическую экстракцию третьих нижнечелюстных моляров, располагающихся в опасной близости к каналу нижней челюсти, в том числе и ассоциированных с кистозными образованиями.
В данной статье описывается междисциплинарная методика, позволяющая предотвратить поражение периодонта дистальной поверхности соседнего второго моляра.
Описание клинического случая
Практически здоровая 33-летняя женщина поступила в отделение периодонтологии по направлению семейного врача для лечения кисты больших размеров и ассоциированного с ней глубоко сидящего третьего нижнечелюстного моляра справа.
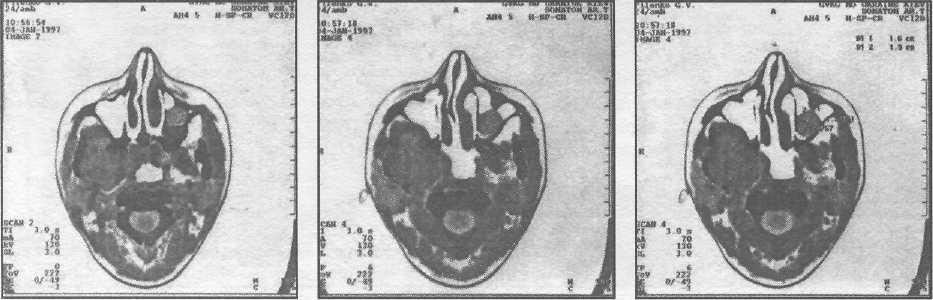
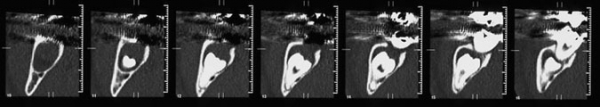
На обзорной рентгенограмме отмечалась большая округлая тень с чёткими контурами вокруг коронки глубоко сидящего третьего нижнечелюстного моляра справа и захватывающая дистальную часть корня соседнего второго моляра (см. рис. 1). Был поставлен предварительный диагноз одонтогенная киста (для постановки окончательного диагноза требуется гистологическое подтверждение). Глубоко сидящий зуб располагался в вертикальной позиции; верхушки его корней находились в непосредственной близости к нижнему краю нижней челюсти, а бугорок коронки зуба лежал латеральнее и находился близко к дистальной части корня соседнего второго моляра. Компьютерная томограмма подтвердила анатомическую близость корней моляров и канала нижней челюсти, а также кисты и нижнечелюстного канала (см. рис. 2).
Рис. 1. На обзорной рентгенограмме виден глубоко сидящий третий нижнечелюстной моляр справа и большая округлая тень с чёткими контурами вокруг его коронки, захватывающая также дистальную часть корня соседнего второго моляра.
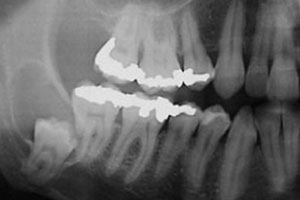
Рис. 2. На компьютерной томограмме хорошо видна анатомическая близость корней моляров и канала нижней челюсти, а также кисты и нижнечелюстного канала.
Кроме того, появилось подозрение на наличие небольшого количества костной ткани на дистальной поверхности второго нижнечелюстного моляра справа, что заставило задуматься о долгосрочном периодонтальном прогнозе данного зуба.
При зондировании дёсневая полость имела глубину 9 мм с лингвальной стороны и 7 мм с буккальной стороны дистальной поверхности корня второго моляра. Степень потери костной ткани гребня челюстной кости была установлена по данным рентгенограммы. Расстояние между эмалево-цементной границей и нижней частью кости составляло 16 мм.
В связи с большим объёмом локальной костной резорбции, близостью кисты к нижнечелюстному нерву, а также большой глубиной посадки зуба, в качестве методики лечения была выбрана ортодонтическая экстракция с одновременной марсупиализацией кисты.
Перед проведением хирургического лечения для создания устойчивой опорной структуры и профилактики нежелательных смещений других зубов, которые могли возникнуть во время экструзии поражённого моляра, пациентке был поставлен ортодонтический аппарат. Лингвальная ортодонтическая дуга была скреплена с первыми нижнечелюстными молярами, а прямо на буккальную поверхность нижнечелюстных моляров и премоляров справа с помощью пломбировочного материала светового отверждения была наложена пассивная разборная проволочная конструкция из нержавеющей стали.
Затем киста были марсупиализирована под местной анестезией, коронка поражённого зуба была удалена хирургическим путём, и прямо на него была наложена ортодонтическая петля (см. рис. 3). Во время выполнения хирургической манипуляции была выполнена инцизионная биопсия стенки кисты; гистологическое исследование подтвердило предварительный диагноз одонтогенной кисты (см. рис. 4).
Рис. 3. Хирургическое лечение заключалось в следующем: А) выполнение доступа к кисте; В) обнажение коронки третьего моляра и наложение на него ортодонтической петли; С) выполнение кортикальной перфорации для марсупиализации; D) частичное ушивание раны.
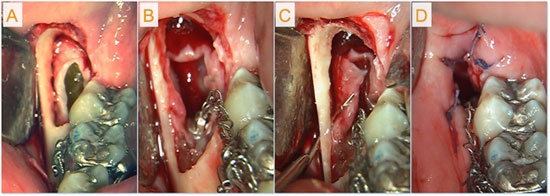
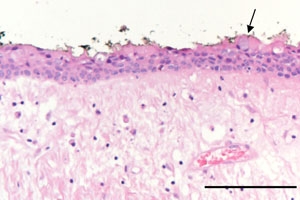
Рис. 4. На микросъёмке гистологического образца виден тонкий некератинизированный слой эпителия, образованный 2—3 слоями кубических эпителиальных клеток и свободно расположенной фиброзной соединительно-тканной оболочкой. Стрелкой показана случайная слизистая клетка. Длина мерной отметки 0,2 мм.
После первой недели лечения был задействован ортодонтический аппарат. Свободная опорная конструкция была прикреплёна к правому нижнечелюстному моляру справа и связана с окклюзионной поверхностью поражённого зуба для стимулирования процесса прорезывания зуба.
После 7 месяцев ортодонтической экструзии рентгенологически отмечалось значительное уменьшение размера кистозной полости и нарастание костной ткани на дистальной поверхности второго моляра (см. рис. 5). Поскольку теперь корни поражённого зуба располагались на некотором расстоянии от канала нижней челюсти, было принято решение разобрать опорную конструкцию и произвести экстракцию третьего моляра после трёхмесячного выжидательного периода. Во время хирургической операции также была полностью удалена киста. Экстракция зуба и последующее лечение прошли без осложнений. Через два года после операции дёсневая полость имела размеры 2 мм с лингвальной и 3 мм с буккальной стороны дистальной поверхности корня второго моляра. По данным рентгенографии отмечалось значительное увеличение костной ткани гребня челюстной кости; дефект ткани составлял 2 мм — в сравнении с начальными данными произошло восстановление 87,5% дефекта (см. рис. 6).
Рис. 5. После 7 месяцев ортодонтической экструзии была выполнена обзорная рентгенограмма, на которой отмечалось уменьшение размеров полости кисты и нарастание костной ткани с дистальной поверхности второго нижнечелюстного моляра справа.
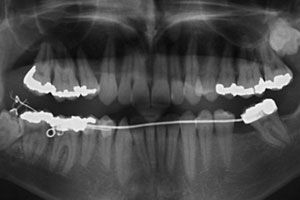
Рис. 6. Обзорная рентгенограмма, сделанная через 2 года после операции. На дистальной поверхности второго моляра остался минимальный дефект костной ткани.
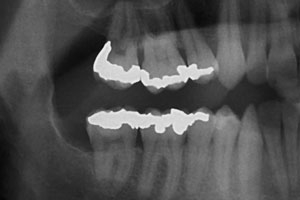
В данном случае преимущества марсупиализации (которая, как известно, способствует некоторому заполнению остаточной полости костной тканью после декомпрессии кисты) объединились с успешными результатами ортодонтического экстракционного лечения, в ходе которого при экструзии зуба возникли силы, растягивающие периодонтальные волокна, что в итоге привело к нарастанию кости по ходу движения подвергшегося экструзии зуба. Поскольку зуб ушёл вглубь по вертикальной оси, а не по горизонтальной, можно было ожидать большего объёма восстановления костной ткани за счёт смещения эмалево-цементной границы.
В ходе лечения регулярно проводилась тщательная гигиеническая обработка полости рта. В ходе хирургического вмешательства было также произведено удаление зубного налёта с дистальной части второго моляра, примыкающего к пострадавшему зубу, чтобы предупредить развитие возможных инфекционных и токсических осложнений в ходе лечения периодонта.
После семи месяцев ортодонтической экструзии и трехмесячного выжидательного периода, необходимого для адекватного заполнения образовавшейся полости костной тканью, наблюдалось значительное уменьшение объёма полости кисты, а также увеличение объёма костной ткани на дистальной поверхности второго моляра. Через два года после операции на осмотре и при рентгенологическом исследовании наблюдался минимальный костный дефект дистальной поверхности второго моляра (см. рис. 6). Таким образом, сочетание марсупиализации и ортодонтической экструзии зуба с последующей его экстракцией позволило снизить риск развития поражения периодонта с дистальной стороны второго моляра, а также увеличить структурную прочность нижнечелюстной кости. Последнее было тем более важно, что пациент был по профессии инструктором по занятию виндсёрфингом и, следовательно, склонным к патологическим переломам.
Поскольку перед экстракцией с помощью ортодонтической тракции расстояние между корнями зуба и нижнечелюстным нервом было увеличено, признаков поражения нерва не наблюдалось. Более того, во время экстракции зуб оказался достаточно подвижен, что позволило уменьшить объём хирургического вмешательства, что, в свою очередь, снизило риск непрямой травмы нерва из-за развития послеоперационного отёка или гематомы и позволило сохранить больший объём костной ткани с дистальной стороны второго моляра.
Ряд авторов предлагает для удаления глубоко сидящих нижнечелюстных третьих моляров, ассоциированных с одонтогенными кистами, использовать экстраоральный оперативный доступ и общую анестезию. Однако, хотя данная методика и облегчает работу хирурга, она увеличивает риск развития послеоперационного ятрогенного перелома нижнечелюстной кости и развития неврологических осложнений в результате серьёзного повреждения в ходе операции нижнего края нижней челюсти.
Марсупиализация проводится под местной анестезией (что исключает все риски, связанные с общим наркозом), а интраоральный доступ исключает возникновение шрамов на лице пациента. Кроме того, заполнение остаточной полости костной тканью, судя по всему, ускоряется, если марсупиализация сочетается с ортодонтической экструзией ассоциированного с кистой зуба.
К сожалению, зубы с заболеваниями периодонта ортодонтической экстракции не подлежат; то же самое касается и случаев анкилоза. Недостатки данной методики заключаются в том, что требуются две хирургические операции (марсупиализация кисты и открытие зуба, а затем — экстракция зуба) и частые визиты к врачу, что делает лечение более дорогим и ресурсозатратным, по сравнению со стандартной энуклеацией кисты и экстракцией зуба. Кроме того, ортодонтический аппарат может причинять пациенту определённые неудобства.
Мы считаем, что ортодонтическая экстракция зуба в сочетании с марсупиализацией кисты это эффективный метод лечения больших одонтогенных кист, ассоциированных с глубоко сидящими третьими нижнечелюстными молярами. Данная методика значительно уменьшает риск развития осложнений после операции и меньше влияет на состояние периодонта прилегающих вторых моляров.
Dr. Montevecchi is an assistant professor in the department of periodontology, School of Dentistry, University of Bologna, Bologna, Italy.
Dr. Checchi is a researcher in the department of medical sciences, Unit of Dental Sciences and Biomaterials, University of Trieste, Trieste, Italy.
Dr. Alessandri Bonetti is an assistant professor in the department of orthodontics, School of Dentistry, University of Bologna, Bologna, Italy.
Совершенствование методов лечения одонтогенных кист челюстей продолжает оставаться актуальной проблемой хирургической стоматологии. Это обусловлено широкой распространённостью заболевания, возможностью возникновения таких осложнений, как нагноение кисты, развитие остеомиелита, деформация челюстей, потеря зубов, возникновение патологического перелома и даже так называемого центрального рака челюсти из эпителия стенки кисты, а также достаточно часто возникающих рецидивов после проведённого хирургического лечения [4,5,6].
При оценке величины костного дефекта, образующегося после удаления одонтогенных кист, пользовались рабочей классификацией полостных дефектов малого, среднего, большого размера и обширных [2,4].
Основными оперативными вмешательствами при лечении обширных кист челюстей являются цистотомия, цистэктомия и двухэтапная операция. Показаниями к цистотомии являются большие кисты верхней челюсти, прорастающие в верхнечелюстную пазуху с разрушением костного дна полости дна и небной пластинки, обширные кисты нижней челюсти со значительным истончением костных стенок челюсти, старческий возраст больного или наличие тяжелых сопутствующих заболеваний. Показаниями к цистэктомии являются кисты небольших размеров в пределах 1-2 интактных зубов, обширная киста нижней челюсти, при которой отсутствуют зубы в ее зоне и сохранено достаточной толщины (до 1 см) основание челюсти, киста больших размеров на верхней челюсти, с сохраненной костной стенкой дна полости носа и гайморовой пазухи [8]. Выбор метода цистотомии либо цистэктомии при лечении обширных кист челюстей дискутируется многими авторами. Одни являются сторонниками цистотомии, считая, что цистэктомия является травматичной операцией с возможностью повреждения расположенных рядом интактных зубов, повреждения сосудисто-нервного пучка, патологического перелома нижней челюсти, вероятности вскрытия верхнечелюстной пазухи и носовой полости, возможности аутолиза кровяного сгустка, находящегося в костной полости [6,11]. Другие являются сторонниками цистэктомии, утверждая, что цистотомия является нерадикальным вмешательством, при котором образуются полости, дефекты, требующие длительного послеоперационного ухода, связанного с периодической сменой йодоформных тампонов, иногда ношение обтураторов в течении 1-1.5 года. Все это способствует ухудшению очищения полости рта ротовой жидкостью и создает условия для размножения микроорганизмов [10,12,13]. Вышеуказанное, а также и деформация наружных контуров лица оказывают отрицательное влияние на качество жизни пациентов в раннем и позднем постоперационном периоде.
Однако, после цистэктомии встает вопрос о восстановлении образо-вавшегося костного дефекта костно-пластическим материалом, поскольку при больших дефектах костной ткани и при нагноении кист организации кровяного сгустка часто не происходит, он инфицируется и лизируется [3,7,12].
Опыт клинических наблюдений показал низкую эффективность некоторых материалов, особенно при значительных размерах дефектов кости, так как они не всегда полностью замещаются костью, а инкапсулируются соединительной тканью, поддерживают хроническое воспаление, усиливают резорбцию кости или частично отторгаются [1,9]. В связи с этим правильный выбор костно-пластических материалов для заполнения костного дефекта при обширных кистах челюстей играет ведущую роль для благоприятной реабилитации больных.
Целью нашего исследования являлось обоснование применения метода цистэктомии при хирургическом лечении обширных кист челюстей с заполнением образовавшегося костного дефекта аллогенным деминерализованным костным матриксом в комбинации с богатой тромбоцитами плазмой крови.
Материал и методы.
За период 2005-2011гг под нашим наблюдением находились 108 больных с одонтогенными кистами челюстей, из которых 24 классифицировались как обширные. Из общего числа пациентов с обширными кистами челюстей 10 были женщины и 14 мужчины в возрасте от 18 до 64 лет. Радикулярные кисты встречались в 12 случаях, фолликулярные у 7 больных, резидуальные у 5 больных. Обширные кисты на верхней челюсти встречались у 15 больных, на нижней у 9.
Жалобы больных с ненагноившимися обширными кистами при поступлении сводились к наличию деформаций челюсти или свищей на альвеолярном отростке, а на нижней челюсти 6 больных отмечали онемение нижней губы. При нагноении кист ухудшалось общее состояние, больные жаловались на появление болей и припухлости.
При внешнем осмотре больных деформация лица наблюдалась редко. Чаще асимметрия лица наблюдалась при наличии кист во фронтальном отделе верхней и нижней челюстей. У одного пациента, при прорастании кисты в полость носа при риноскопии наблюдался валик Гербера.
При ненагноившихся кистах при осмотре со стороны полости рта у 19 больных определялась сглаженность или выбухание округлой формы передней стенки челюсти в области переходной складки. Пальпация деформаций была безболезненной, границы выбуханий четкими. Симптом Дюпюитрена наблюдался у 18 пациентов. У 5 больных с кистами в области больших коренных зубов верхней челюсти не наблюдалось видимой деформации челюсти в связи с ростом кисты в сторону верхнечелюстной пазухи. В случае фолликуллярных кист, при внутриротовом осмотре обнаруживалось отсутствие одного-двух постоянных зубов, а в некоторых случаях – наличие молочных зубов у взрослых пациентов. При наличии дефекта кости челюсти под слизистой оболочкой пальпировалась костное окно, в центре которого определялась флюктуация.
Диагностику одонтогенных обширных кист проводили методом пункционной биопсии, рентгенологического обследования (ортопантомо-грамма) и, при необходимости, компьютерной томографии. Во время пункции кисты получали опалесцирующую прозрачную жидкость. При нагноении кисты в пунктате появлялся гной.
Рентгенологическая картина кист характеризовалась наличием участка разрежения костной ткани округлой формы с четкими границами. В вслучае фолликулярных кист в кистозную полость проецируется коронка ретенированного зуба либо полностью весь зуб.
Всем пациентам была проведена операция-цистэктомия с заполнением остаточной костной полости размельченным аллогенным деминерализованным костным матриксом (АДКМ) в комбинации с богатой тромбоцитами плазмой крови (БоТП). У 13 пациентов операция проводилась под местным обезболиванием (Sol. Ubistesini forte 4 %, Mepivacaini 2%), у 11 под общим эндотрахеальным обезболиванием.
Цистэктомия всем больным выполнялась по классической методике. Удаление кист в данных случаях производилась по типу энуклеации. Зубы, корни которых находились в кистозной полости и представляли функциональную ценность сохранялись. Предварительно проводилась их депульпация и эндодонтическое лечение. После полного удаления кистозной оболочки, образовавшаяся костная полость обрабатывалась антисептиками и заполнялась размельченным АДКМ с БоТП. Рана ушивалась наглухо.
Результаты и обсуждение.
Динамическое наблюдение за больны-ми включало прежде всего клиническое обследование, которое проводили по общепринятой методике на 2-7, 14-е сутки, спустя 1,3,6 месяцев и через год после оперативного вмешательства. Рентгенологический контроль включал панорамную рентгенографию челюстей. В первые сутки выраженная инфильтрация краев раны отмечалась у 2 больных. Ликвидация послеоперационного отека наблюдалась на 6-7 сутки. Расхождение швов в послеоперационном периоде не наблюдалось ни в одном случае.
При повторном обследовании через 1 мес. и последующие сроки наблюдения больные жалоб не предъявляли, слизистая оболочка в области оперативного вмешательства была бледно розового цвета, без отечности.
На 6-м месяце рентгенологически наблюдалось полное восстановление дефекта, однако гомогенности не наблюдалось. Зрелая органотипичная костная ткань прослеживалась по периферии дефекта. В центральных участках костный рисунок не носил признаков органотипичности: не наблюдалось сформированных гаверсовых каналов, типичного костного рисунка, минерализации кости. При контрольной рентгеногрыафии через год у всех больных наблюдалось полное восстановление костного дефекта с органотипичным строением и минерализацией. Снижения высоты костной ткани не наблюдалось ни в одном случае, что очень важно для дальнейшей имплантологической реабилитации больных.
Для иллюстрации приводим клиническое наблюдение. Больной Р., 23 лет, поступил в клинику 7 апреля 2005 г. с жалобами на припухлость ментальной области и тела нижней челюсти слева. Больным считал себя с февраляя 2005 г., когда впервые обратился в стоматологическую поликлинику, где на рентгенограмме обнаружили кистозное новообразова-ние нижней челюсти, по поводу чего больной был направлен в челюстно-лицевое отделение больницы “Мурацан”. Местно отмечалась асимметрия лица, вследствие припухлости ментальной области и тела нижней челюсти слева. Цвет кожи не был изменен. При пальпации определялась опухоль, размером 3x4 см., плотной консистенции. Открывание рта было свободным. Имелась припухлость в области альвеолярного отростка на уровне 41-34 зубов. Слизистая оболочка отечна, слегка гиперемирована. На панорамном рентгенологическом снимке визуализировалось просветление кости нижней челюсти овальной формы, с четкими контурами, размером 3,5 x 6 см., с ретенированными 35 зубом и сверхкомплектным клыком у нижнего края тела нижней челюсти (Рис. 1 ).
Был поставлен диагноз: фолликулярная киста нижней челюсти слева с ретенированным 35 зубом. 8 апреля 2005 г. под местным обезболиванием произведена цистэктомия с удалением ретенированного зуба. После цистэктомии дефект был заполнен размельченным АДКМ в комбинации с БоТП (рис.2). Внутримышечно был назначен антибиотик-Цефазолин в течение 5 суток в соответствии с принятыми суточными дозировками.
Читайте также:

