Хирургическое лечение доброкачественных новообразований мошонки
- Направления
- Лечения
- Цены
- Акции
- Оставить заявку

03 Мар Удаление доброкачественных образований мошонки

Опухоли мошонки – новообразования, происходящие из эпителия, соединительной или мышечной ткани органа. Единственным проявлением в большинстве случаев становятся узлы различного размера, окраски и консистенции. Некоторые доброкачественные опухоли могут достигать значительных размеров, становиться причиной грубого косметического дефекта и создавать неудобства при ходьбе. При прогрессировании злокачественных опухолей мошонки возможно изъязвление, прорастание близлежащих органов и метастазирование в лимфатические узлы. На поздних стадиях наблюдаются истощение, слабость и гипертермия. Диагноз устанавливается на основании осмотра и данных дополнительных исследований. Лечение хирургическое.
Общие сведения
Опухоли мошонки – группа первичных и вторичных опухолевых образований мошоночной области. Первичные доброкачественные опухоли являются чрезвычайно редкой патологией (за исключением кист и папиллом), в отечественной литературе описаны единичные липомы, фибромиомы, хондрофибромы, гемангиомы и лимфангиомы и некоторые другие новообразования. Первичные злокачественные опухоли мошонки выявляются чаще доброкачественных, но также относятся к категории мало распространенных заболеваний. В большинстве случаев выявляются вторичные опухоли мошонки, обусловленные агрессивным ростом злокачественных новообразований, расположенных в близлежащих органах и тканях (например, при прорастании рака яичка, рака полового члена либо рака предстательной железы). Лечение осуществляют специалисты в области онкологии и андрологии.
Мошонка – мешковидное образование в области промежности у мужчин. Представляет собой выпячивание брюшной стенки, состоит из кожи, мясистой оболочки, фасций и мышц. Является вместилищем для яичек, придатков яичек и семенных канатиков. Доброкачественные и злокачественные опухоли перечисленных органов рассматриваются отдельно, в категорию опухолей мошонки включают только поражения покровных мягких тканей. С учетом происхождения и гистологического строения различают следующие новообразования мошонки:
- Эпителиальные опухоли.
- Пигментные опухоли.
- Новообразования и опухолеподобные поражения мягких тканей.
- Новообразования и опухолеподобные поражения лимфоидной и гемопоэтической ткани.
- Вторичные очаги, возникшие при распространении злокачественных клеток из других органов.
- Неклассифицируемые опухоли.
Доброкачественные опухоли мошонки
Наиболее распространенными доброкачественными опухолями мошонки являются эпидермальные кисты (атеромы) и папилломы. Реже встречаются фибромы, липомы, эпителиомы, базалиомы и лейомиомы. Очень редко диагностируются лимфангиомы, гемангиомы, тератомы и дермоидные кисты. Эпидермальные кисты возникают у подростков или молодых мужчин, обычно бывают множественными. Представляют собой напряженные опухоли мошонки желтоватой окраски диаметром от 1 мм до 2 см. В большинстве случаев протекают бессимптомно, реже сопровождаются зудом. На поверхности кист могут выявляться небольшие отверстия, из которых при надавливании выделяется желтовато-белое содержимое. Возможно воспаление. Длительно существующие кисты могут кальцифицироваться. Лечение – хирургическое удаление атером мошонки.
Папилломы – опухоли мошонки эпителиального происхождения. Могут быть одиночными или множественными. Иногда сочетаются с папилломами промежности, паховых областей и полового члена. Представляют собой мелкие узлы телесного, розоватого или коричневатого цвета. Лечение – электроэксцизия или электрокоагуляция. Остальные опухоли мошонки, как правило, одиночные, протекают бессимптомно и не достигают значительных размеров. Исключением являются крупные лимфангиомы и гемангиомы, которые могут становиться причиной выраженного косметического дефекта и создавать затруднения во время ходьбы. Лечение доброкачественных опухолей мошонки оперативное.
Злокачественные опухоли мошонки
Чаще диагностируются новообразования эпидермального происхождения. Реже встречаются липосаркомы, нейрофибросаркомы, лийомиосаркомы и рабдомиосаркомы мошонки. Рак мошонки может быть плоскоклеточным или базальноклеточным. Плоскоклеточные опухоли мошонки – более распространенные, как правило, развиваются на фоне длительно существующих язв и свищей. При продолжительном профессиональном контакте с дегтем, сажей, мазутом и некоторыми другими канцерогенными веществами могут возникать на неизмененной коже. Установлено, что опухоли мошонки чаще диагностируются через 10-15 лет после контакта с канцерогеном. Средний возраст больных – 40-60 лет.
На ранних стадиях плоскоклеточный рак кожи мошонки представляет собой плотный безболезненный узел. В последующем наблюдаются изъязвление и инфильтрация окружающих тканей. Опухоль мошонки достаточно быстро метастазирует в пахово-бедренные лимфатические узлы. Из-за скудной клинической симптоматики пациенты нередко впервые обращаются к врачу только после появления язв или развития болевого синдрома, обусловленного распространением процесса на близлежащие анатомические образования.
Базальноклеточные опухоли мошонки диагностируются очень редко, в литературе описано всего около 30 случаев этого онкологического заболевания. Причины развития и факторы риска не установлены. Опухоль мошонки медленно растет и проявляет низкую склонность к метастазированию. Диагноз плоскоклеточного и базальноклеточного рака мошонки выставляется на основании анамнеза, данных внешнего осмотра, результатов УЗИ органов мошонки, УЗИ полового члена, УЗДГ простаты, МРТ простаты и других исследований.
Целью перечисленных исследований является определение размеров и распространенности опухоли мошонки, оценка вовлеченности регионарных лимфатических узлов и близлежащих органов, а также дифференциальная диагностика первичного и вторичного злокачественного поражения мошонки. Окончательный диагноз выставляется после проведения аспирационной биопсии либо хирургического удаления опухоли мошонки с последующим гистологическим исследованием.
Тактику лечения определяют в зависимости от распространенности онкологического процесса. При локальных узлах выполняют иссечение опухоли мошонки с 2-3 см здоровых тканей по периферии и подлежащим мясистым слоем. При крупных дефектах осуществляют пластические операции. При наличии метастазов в регионарных лимфоузлах производят лимфаденэктомию. Показания к профилактическому удалению лимфатических узлов пока не определены из-за малого количества случаев злокачественной опухоли мошонки.
Большинство онкологов при отсутствии явных признаков метастазирования опухоли мошонки осуществляют открытую либо аспирационную биопсию лимфатических узлов с последующим гистологическим исследованием, и удаляют лимфоузлы только при обнаружении злокачественных клеток в полученном материале. Прогноз определяется видом и стадией опухоли мошонки. Пятилетняя выживаемость при локальных процессах составляет 75%, при поражении лимфатических узлов и близлежащих органов – 8%.
Удаление опухоли яичка (орхифуниколэктомия) – операция, направленная на иссечение опухолевого образования, сформированного из тканей яичка (тестикулы, гонады). Чаще всего такие новообразования имеют злокачественный характер, поэтому хирургическое вмешательство, как правило, включает удаление опухоли вместе с яичком, его придатками и семенным канатиком.
Если новообразование обнаружено на ранней стадии и локализовано на ограниченном участке, применяется органосберегающиее методики, что позволяет сохранить гормональную активность тестикул. Удаление опухоли яичка в центре хирургии GMS Hospital выполняют опытные хирурги с многолетним стажем.
Подробнее об операции
Поскольку опухолевые образования тестикул в 99% случаев являются злокачественными, стандартной операцией при такой патологии является орхифунилэктомия — удаление гонад вместе с семенным канатиком. В запущенной стадии, также удаляют забрюшинные лимфоузлы. Операция выполняется через паховый доступ под общим наркозом. Полученный биоматериал отправляют на гистологический анализ.
Выделяют следующие виды опухолей тестикул:
- семинома;
- хориокарцинома;
- тератома;
- лимфома;
- эмбриональноклеточный рак.
При доброкачественных образованиях или если опухоль имеет небольшие размеры и четкие границы, выполняют резекцию яичка — при такой операции хирург удаляет лишь пораженную часть органа. Удаление одного тестикула или его части никак не влияет на мужскую сексуальную активность или возможность стать отцом. Второй выполняет все функции по синтезу гормонов и спермы в достаточной мере.
Почему нужна операция
Любой опухолевый процесс — это патологическое разрастание поврежденных клеток. Медикаментозная терапия или народные методы могут только на время приостановить их рост, но ликвидировать уже образовавшуюся опухоль не в состоянии. Единственная возможность от нее избавиться — операция. Объем хирургического вмешательства зависит от типа образования, возраста пациента, наличия других патологий.
Преимущества лечения опухоли яичка в GMS Hospital
Отсутствие адекватного лечения опухолевого образования тестикул может привести к развитию тяжелых осложнений. Урологи/андрологи центра хирургии GMS деликатно подходят к проблемам своих пациентов и досконально владеют всеми современными оперативными техниками, отдавая предпочтение малотравматичным методам вмешательства. Терапевтическая тактика зависит от многих факторов:
- размера образования;
- характера опухоли;
- возраста пациента;
- общего состояния здоровья;
- наличия метастаз;
- имеющихся сопутствующих патологий;
- наличия или отсутствия у пациента второго яичка.
Даже самые радикальные операции наши специалисты выполняют в наиболее щадящем режиме, с минимальным травмированием здоровых тканей. При небольшом размере новообразования и наличии только одной гонады у пациента, по возможности, используется операция по резекции тестикул — удаляются только видоизмененные ткани в границах здоровых. Применение современных технологий обеспечивает высокие терапевтические результаты и позволяет быстро восстановить нормальное функционирование органов мужской половой системы.
Стоимость удаления опухоли яичка
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Обычная цена | Цена со скидкой 30% |
| Первичная консультация ведущего хирурга/травматолога/ортопеда | 13 665 руб. | 9 566 руб. |
| Первичный прием хирурга/травматолога/ортопеда | 9 565 руб. | 6 696 руб. |
| Повторная консультация ведущего хирурга/травматолога/ортопеда | 11 615 руб. | 8 131 руб. |
| Повторный прием хирурга/травматолога/ортопеда | 8 130 руб. | 5 691 руб. |
| Расширенная консультация ведущего хирурга/травматолога/ортопеда | 24 605 руб. | 17 224 руб. |
Прайс-лист не является публичной офертой. Услуги оказываются только на основании заключенного договора.
В нашей клинике принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами, Apple Pay и Google Pay.

Советуем ознакомиться
Показания к операции
Прямым показанием к оперативному вмешательству, является диагностированная опухоль яичка, доброкачественная или злокачественная. Срочно запишитесь на консультацию к врачу, при появлении следующих тревожных признаков:
- на мошонке появились участки покраснения;
- яичко увеличилось в размерах и болит;
- ощущение тяжести в мошонке;
- на яичке сформировался узелок или бугорок, которого раньше не было;
- регулярные боли внизу живота и в области паха;
- увеличение грудных желез;
- уплотнение придатка яичка.
Подготовка, диагностика
Перед хирургическим вмешательством пациент проходит комплексное обследование, которое включает:

- осмотр уролога с физикальным обследованием;
- анализы крови — биохимический, клинический, на группу и , госпитальные инфекции, онкомаркеры (АПФ, ЛДГ, ), свертываемость;
- анализы мочи;
- УЗИ мошонки с допплерографией;
- аспирационную биопсию;
- экскреторную урографию;
- ЭКГ;
- флюорографию.
Для исключения или подтверждения метастазирования, врач может назначить рентген легких, сцинтиграфию костей, КТ, МРТ малого таза, забрюшинного пространства, а также другие исследования. Поскольку вмешательство подразумевает применение наркоза, необходима консультация анестезиолога, а также кардиолога и терапевта (по показаниям). Дооперационное обследование в нашей клинике можно пройти за день.
За 3–5 дней до процедуры отменяются лекарства, влияющие на свертываемость крови. На консультации предупредите хирурга о наличии аллергии на медикаменты и регулярном приеме лекарственных препаратов или БАДов. За 2 недели до вмешательства рекомендуется отказаться от алкоголя и курения. В день манипуляции нельзя пить, есть, курить.
Как проводится операция
Хирургическое лечение опухоли яичка в GMS Hospital выполняется под местной или общей анестезией. Вид наркоза подбирается индивидуально в зависимости от клинической ситуации. Операция включает следующие этапы:
- хирург делает небольшой разрез в области паховой складки, создавая доступ к тестикулу и семенному канатику, без повреждения кожи мошонки;
- аккуратно выделяет семенной канатик из окружающих тканей, пересекает его и семявыводящий проток;
- выводит тестикул из мошонки и после перевязывания направляющей связки, удаляет орган вместе с придатком и семенным канатиком. Семенной канатик иссекается до внутреннего пахового кольца;
- устанавливает дренаж (удаляется через 2–3 дня), послойно ушивает ткани и закрывает область вмешательства стерильной повязкой.
Если до хирургической манипуляции не удалось точно установить характер новообразования (злокачественный, доброкачественный), во время ее проведения делают экстренную гистологию. Анализ занимает 15–30 минут, на основании полученного результата объем вмешательства может быть расширен. По желанию пациента для восстановления анатомической формы мошонки, удаленный тестикул замещают эндопротезом.
Особенности реабилитационного периода
Заживление после орхифуниколэктомии проходит быстро и беспроблемно. С целью профилактики процесса, врач может назначить короткий курс антибиотикотерапии. На основании результатов гистологического исследования, назначается противоопухолевое лечение. Домой вас выпишут уже на следующий день после вмешательства.
В течение первых 3–5 дней в оперируемой области ощущается дискомфорт, онемение, небольшой отек. Такие проявления не требуют дополнительного лечения и проходят самостоятельно. Болевой синдром слабый и легко устраняется обезболивающими средствами, которые выпишет врач.
- в течение 7–10 дней после процедуры нужно носить специальный паховый бандаж;
- не допускать натирания паховой области брюками или джинсами;
- исключить сексуальную активность и тяжелые физические/спортивные нагрузки до полного заживления;
- не допускать гиподинамии — обязательны легкие спортивные упражнения, прогулки;
- до заживления операционной раны, принятие ванны нужно заменить на купание в душе, отказаться от посещения сауны, бассейна, бани.
При соблюдении врачебных рекомендаций, период восстановления не превышает 3–4 недель. Более подробную информацию о патологии и методах ее лечения можно получить на консультации уролога/андролога. Записаться к специалистам центра хирургии GMS Hospital можно позвонив по телефону или заполнив .
Доброкачественные новообразования половой системы мужчин — это различные виды изменений состояния тканей, связанные с нарушением нормальной формы половых органов, деформацией их внешней поверхности и внутренних тканей. Причины доброкачественных новообразований самые разные: инфекции, травмы, венерические заболевания. Поражения могут носить инфекционный и неинфекционный характер. Доброкачественные опухоли могут появиться в любом возрасте, однако преимущественно возникают они у мужчин старше 60 лет. Профессиональному риску появления различных новообразований подвергаются спортсмены, получающие травмы половых органов (хоккеисты, велосипедисты и другие).
В целом нераковые новообразования можно разделить на опухолевые и кожные. К опухолевым относятся карциномы, полипы, ангиокератомы. К кожным — псориаз и различные виды лишая.
В зависимости от вида новообразования, симптомы и клиническая картина могут значительно отличаться. Практически всегда новообразования половых органов у мужчин протекают болезненно, особенно если нарушена целостность кожи.
Доброкачественные новообразования полового члена
Доброкачественные опухоли полового члена бывают следующих видов:
- язвенные образования (следствие сифилиса, мягкого шанкра, генитального герпеса, а также венерических гранулем и лимфогранулем);
- результат вирусных инфекций (герпес, остроконечные кондиломы);
- баланит облитерирующий (воспаление кожи головки члена);
- лейкоплакия (белые пятна, появляющиеся обычно в результате длительного раздражения). При лейкоплакии присутствует гиперкератоз, паракератоз и отек тканей.
- эпидермоидные кисты (эластичные подкожные опухоли);
- удерживающие кисты (вызванные закупоркой протока сальных желез. Встречаются врожденные удерживающие кисты, а также приобретенные после обрезания или травмы);
Прочие новообразования полового члена: фибромы, ангиомы, невромы, а также проявления тромбофлебита.
Тромбофлебит полового члена проявляется в виде утолщения вен, отека, образования объемного тяжа по ходу вены. Внешне половой орган выглядит полуэрегированным, отечным, наблюдается покраснение и гиперемирование кожи в области уплотнения вены.
Лишай склероатрофический (баланит облитерирующий)
Ангиокератома
Красные или синие папулы, которые могут появиться не только в области мошонки, но и в паху, на бедрах и даже на передней части брюшной стенки.
Красный плоский лишай
Заболевание, для которого характерны красные или фиалкового цвета папулы, зуд, боль при мочеиспускании, фимозная крайняя плоть и головка.
Генитальный герпес
Симптомы: появление зудящих пузырьков, жжение, продромальная местная парестезия, повышенная чувствительность. Пузырьки впоследствии образуют пустулы, покрывающиеся коркой.
Псориаз
Симптомы: появление бляшек лососевого или красного цвета кольцеобразной формы, поверхность бляшек покрыта белыми или серебристыми чешуйками. Возраст появления псориаза (биомодальные пики) с 16 до 22 и с 57 до 60 лет. Появление и развитие псориаза усугубляет алкоголь, острые инфекции, особенно стрептококковые, а также некоторые лекарства, например, литий или бета-блокаторы.
Карцинома in situ
Нераковое новообразование, которое при определенных факторах может стать злокачественным. При подозрении на плоскоклеточный рак проводится биопсия тканей.
Ангиокератомы
Доброкачественные, хорошо очерченные синие или темно-красные папулы размером от 1 до 6 мм. Возраст появления: от 40 лет. Кроме области пениса, ангиокератомы могут появляться также на поверхности мошонки, паховой области, бедрах и передней стенке живота.
Гигантские кондиломы
Внешне схожи с плоскоклеточным раком, однако злокачественными по природе не являются. Выглядят как бородавки, иногда сопровождаются язвами, цвет кожи при этом изменяется. Поражения такого типа приводят к фимозу и необходимости удаления крайней плоти.
Лечение
Лечение всех видов доброкачественных новообразований, в основном, хирургическое. Применяются методы микрохирургии Мооса, частичная или радикальная пенэктомия, лазерная терапия, а также криодеструкция. Дополнительно назначаются противовоспалительные, антивирусные препараты, антибиотики широкого действия, способные уничтожить возбудителей опасных инфекций, передающихся половым путем (при наличии такой инфекции).
Доброкачественные новообразования мошонки и яичек
Мошонка — это кожная полость, в которой находятся яички и связанные с ними физиологические структуры, производящие, хранящие и транспортирующие сперматозоиды и мужские половые гормоны.
Патологический рост тканей мошонки вызван появлением доброкачественных новообразований. Любая инородная масса в полости мошонки должна быть осмотрена врачом, даже если отсутствуют болевые ощущения или какие-либо неприятные симптомы.
Симптомы доброкачественных новообразований мошонки:
- единовременная тупая внезапная боль;
- периодическая ноющая боль или чувство тяжести в мошонке;
- боль в области мошонки, отдающая в низ живота, спину или паховую область;
- опухшие или отвердевшие яички;
- опухшие и отвердевшие придатки яичка;
- отек мошонки;
- тошнота, рвота, покраснение кожи мошонки или другое изменение цвета;
- гной или кровь в моче и частое мочеиспускание.
Типы доброкачественных новообразований мошонки и яичек
Сперматоцеле. Также известно под названием семенной кисты или кисты придатка яичка. Это безболезненное, нераковое образование, представляющее собой заполненный жидкостью мешочек, расположенный в мошонке выше яичка.
Эпидидимит. Это воспаление придатка яичка. Вызывается оно бактериальной инфекцией, в том числе и передающейся половым путем, например, хламидиозом. Реже эпидидимит является следствием аномального попадания мочи в придаток или вирусной инфекцией.
Орхит. Воспаление яичка вследствие вирусной инфекции (например, эпидемического паротита).
Водянка. Происходит в результате накопления жидкости между мешочками, в которых находятся яички. Небольшое количество жидкости в этом пространстве является нормальным, но избыток жидкости приводит к отеку мошонки (гидроцеле). У младенцев гидроцеле происходит в результате нарушения целостности отверстия между брюшной полостью и мошонкой. У взрослых мужчин гидроцеле происходит из-за дисбаланса между производством и поглощением жидкости в результате травмы или инфекции.
Гематоцеле. Скопление крови между стенками мешочков мошонки. Результат травмы, например, прямого удара по яичкам.
Варикоцеле. Расширение вен, переносящих кровь от каждого яичка и придатка. Наиболее распространено на левой стороне мошонки из-за различий в циркуляции крови в разных сторонах тела. Вызывает бесплодие.
Кручение яичка. Скручивание семенного канатика, переносящего сперму от яичек к пенису. Состояние болезненно, если своевременно не лечить, приводит к потере яичка.
Лечение
Все доброкачественные новообразования мошонки необходимо удалять хирургическим путем. Если увеличение мошонки вызвано скоплением жидкости, обеспечивают её дренаж из тканей, кроме того, устраняют первопричину.
Доброкачественные новообразования предстательной железы
Самой частой причиной беспокойства мужчин является такое состояние предстательной железы, как гиперплазия, то есть разрастание тканей предстательной железы. Ошибочно принимается за рак при диагностике, нуждается в лечении и контроле состояния пациента после операции с целью отслеживания динамики и возможного рецидива.
Доброкачественная гиперплазия простаты — увеличение числа клеток этого органа, а также их гипертрофия (увеличение в размерах каждой клетки). При таком состоянии простата оказывает давление на основание мочевого пузыря и уретру. Поскольку предстательная железа буквально окружает верхнюю часть уретры, самым частым симптомом при гиперплазии является проблема с нормальным мочеиспусканием. Мочевой канал сужается, моча проходит труднее и болезненнее, чувство желания мочеиспускания преследует больного почти постоянно. Кроме того, появляются проблемы с эрекцией, возможностью проведения полноценного полового акта.
Лечение гиперплазии простаты
Эффективная схема лечения заключается в приеме альфа-блокаторов и ингибиторов альфа-редуктазы. Избыток тканей предстательной железы удаляется хирургически путем.
Альфа-блокаторы эффективны в начале лечения, они способствуют расслаблению гладких мышц в шейке мочевого пузыря, тем самым облегчают отток мочи. Ингибиторы альфа-редуктазы угнетают выделение гормона, отвечающего за рост клеток предстательной железы. Ожидание эффекта может занять время, однако полученный эффект сохраняется в течение длительного времени. Хирургическое вмешательство в данном случае практически всегда неизбежно.
Веселящий газ сможет заменить эпидуральную анестезию во время родов
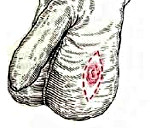
Опухоли мошонки – новообразования, происходящие из эпителия, соединительной или мышечной ткани органа. Единственным проявлением в большинстве случаев становятся узлы различного размера, окраски и консистенции. Некоторые доброкачественные опухоли могут достигать значительных размеров, становиться причиной грубого косметического дефекта и создавать неудобства при ходьбе. При прогрессировании злокачественных опухолей мошонки возможно изъязвление, прорастание близлежащих органов и метастазирование в лимфатические узлы. На поздних стадиях наблюдаются истощение, слабость и гипертермия. Диагноз устанавливается на основании осмотра и данных дополнительных исследований. Лечение хирургическое.
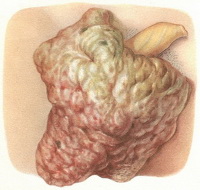
- Доброкачественные опухоли мошонки
- Злокачественные опухоли мошонки
- Цены на лечение
Общие сведения
Опухоли мошонки – группа первичных и вторичных опухолевых образований мошоночной области. Первичные доброкачественные опухоли являются чрезвычайно редкой патологией (за исключением кист и папиллом), в отечественной литературе описаны единичные липомы, фибромиомы, хондрофибромы, гемангиомы и лимфангиомы и некоторые другие новообразования. Первичные злокачественные опухоли мошонки выявляются чаще доброкачественных, но также относятся к категории мало распространенных заболеваний. В большинстве случаев выявляются вторичные опухоли мошонки, обусловленные агрессивным ростом злокачественных новообразований, расположенных в близлежащих органах и тканях (например, при прорастании рака яичка, рака полового члена либо рака предстательной железы). Лечение осуществляют специалисты в области онкологии и андрологии.
Мошонка – мешковидное образование в области промежности у мужчин. Представляет собой выпячивание брюшной стенки, состоит из кожи, мясистой оболочки, фасций и мышц. Является вместилищем для яичек, придатков яичек и семенных канатиков. Доброкачественные и злокачественные опухоли перечисленных органов рассматриваются отдельно, в категорию опухолей мошонки включают только поражения покровных мягких тканей. С учетом происхождения и гистологического строения различают следующие новообразования мошонки:
- Эпителиальные опухоли.
- Пигментные опухоли.
- Новообразования и опухолеподобные поражения мягких тканей.
- Новообразования и опухолеподобные поражения лимфоидной и гемопоэтической ткани.
- Вторичные очаги, возникшие при распространении злокачественных клеток из других органов.
- Неклассифицируемые опухоли.

Доброкачественные опухоли мошонки
Наиболее распространенными доброкачественными опухолями мошонки являются эпидермальные кисты (атеромы) и папилломы. Реже встречаются фибромы, липомы, эпителиомы, базалиомы и лейомиомы. Очень редко диагностируются лимфангиомы, гемангиомы, тератомы и дермоидные кисты. Эпидермальные кисты возникают у подростков или молодых мужчин, обычно бывают множественными. Представляют собой напряженные опухоли мошонки желтоватой окраски диаметром от 1 мм до 2 см. В большинстве случаев протекают бессимптомно, реже сопровождаются зудом. На поверхности кист могут выявляться небольшие отверстия, из которых при надавливании выделяется желтовато-белое содержимое. Возможно воспаление. Длительно существующие кисты могут кальцифицироваться. Лечение – хирургическое удаление атером мошонки.
Папилломы – опухоли мошонки эпителиального происхождения. Могут быть одиночными или множественными. Иногда сочетаются с папилломами промежности, паховых областей и полового члена. Представляют собой мелкие узлы телесного, розоватого или коричневатого цвета. Лечение – электроэксцизия или электрокоагуляция. Остальные опухоли мошонки, как правило, одиночные, протекают бессимптомно и не достигают значительных размеров. Исключением являются крупные лимфангиомы и гемангиомы, которые могут становиться причиной выраженного косметического дефекта и создавать затруднения во время ходьбы. Лечение доброкачественных опухолей мошонки оперативное.
Злокачественные опухоли мошонки
Чаще диагностируются новообразования эпидермального происхождения. Реже встречаются липосаркомы, нейрофибросаркомы, лийомиосаркомы и рабдомиосаркомы мошонки. Рак мошонки может быть плоскоклеточным или базальноклеточным. Плоскоклеточные опухоли мошонки – более распространенные, как правило, развиваются на фоне длительно существующих язв и свищей. При продолжительном профессиональном контакте с дегтем, сажей, мазутом и некоторыми другими канцерогенными веществами могут возникать на неизмененной коже. Установлено, что опухоли мошонки чаще диагностируются через 10-15 лет после контакта с канцерогеном. Средний возраст больных – 40-60 лет.
На ранних стадиях плоскоклеточный рак кожи мошонки представляет собой плотный безболезненный узел. В последующем наблюдаются изъязвление и инфильтрация окружающих тканей. Опухоль мошонки достаточно быстро метастазирует в пахово-бедренные лимфатические узлы. Из-за скудной клинической симптоматики пациенты нередко впервые обращаются к врачу только после появления язв или развития болевого синдрома, обусловленного распространением процесса на близлежащие анатомические образования.
Базальноклеточные опухоли мошонки диагностируются очень редко, в литературе описано всего около 30 случаев этого онкологического заболевания. Причины развития и факторы риска не установлены. Опухоль мошонки медленно растет и проявляет низкую склонность к метастазированию. Диагноз плоскоклеточного и базальноклеточного рака мошонки выставляется на основании анамнеза, данных внешнего осмотра, результатов УЗИ органов мошонки, УЗИ полового члена, УЗДГ простаты, МРТ простаты и других исследований.
Целью перечисленных исследований является определение размеров и распространенности опухоли мошонки, оценка вовлеченности регионарных лимфатических узлов и близлежащих органов, а также дифференциальная диагностика первичного и вторичного злокачественного поражения мошонки. Окончательный диагноз выставляется после проведения аспирационной биопсии либо хирургического удаления опухоли мошонки с последующим гистологическим исследованием.
Тактику лечения определяют в зависимости от распространенности онкологического процесса. При локальных узлах выполняют иссечение опухоли мошонки с 2-3 см здоровых тканей по периферии и подлежащим мясистым слоем. При крупных дефектах осуществляют пластические операции. При наличии метастазов в регионарных лимфоузлах производят лимфаденэктомию. Показания к профилактическому удалению лимфатических узлов пока не определены из-за малого количества случаев злокачественной опухоли мошонки.
Большинство онкологов при отсутствии явных признаков метастазирования опухоли мошонки осуществляют открытую либо аспирационную биопсию лимфатических узлов с последующим гистологическим исследованием, и удаляют лимфоузлы только при обнаружении злокачественных клеток в полученном материале. Прогноз определяется видом и стадией опухоли мошонки. Пятилетняя выживаемость при локальных процессах составляет 75%, при поражении лимфатических узлов и близлежащих органов – 8%.
Читайте также:

