Гомеопатия и лечение кисты беккера
Киста Беккера — что это такое?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Другое название болезни – грыжа или бурсит подколенной ямки. Киста Беккера коленного сустава развивается в сумке, расположенной между сухожилиями полуперепончатой и икроножной мышц.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Она образуется при значительном скоплении синовиальной жидкости из-за травмы или длительно протекающего воспаления в суставных тканях. Киста ограничивает подвижность в колене, причиняет боль при движении.
Лучше понять, что это такое поможет общая схема: движения суставов обеспечивают эластичная хрящевая ткань, связочный аппарат и синовиальная жидкость. Последняя работает как смазка, уменьшая трение и циркулируя по всей суставной поверхности.
Определенное ее количество проникает и в область сухожилий. Если ее объем увеличивается, то она скапливается в межсухожильной сумке – так появляется киста Беккера.
Код в МКБ 10 (международной классификации болезней) — M71.2 — Синовиальная киста подколенной области [Беккера]
Первичная причина образования – это патология в коленном суставе, например:
- артрит, в частности ревматоидный;
- гонартроз;
- травма колена, сопровождаемая повреждением хряща;
- остеоартроз – почти в половине случаев приводит к патологии;
- воспаление менисков.
Воспалительный процесс сопровождается образованием патологического экссудата, который также проникает в межсухожильную подколенную сумку.
Киста Бейкера коленного сустава: этиопатогенез, лечения и диагностика
Киста Бейкера — это грыжевое выпячивание в области колена, при которой наблюдается скопление синовиальной жидкости в заднем завороте сумки коленного сустава. В медицинской литературе часто встречается иное название данной патологии — подколенная киста Беккера или бурсит подколенной ямки. Названа она в честь английского врача Уильяма Бейкера, который в XIX веке впервые описал данное заболевание.
- Этиология и патогенез бурсита подколенной ямки
- Клинические проявления бурсита коленного сустава
- Возможные осложнения при бурсите коленного сустава
- Диагностика бурсита подколенной ямки
- Лечение бурсита подколенной ямки
У больных с различной патологией коленного сустава приблизительно в 25–55% случаях диагностируется синовиальная киста. В последние годы наблюдается тенденция к возрастанию диагностирования патологии коленного сустава, что обуславливает актуальность данного заболевания и является одним из нерешенных проблем ортопедии.
Поперечный размер кисты коленного сустава могут варьироваться от нескольких миллиметров до нескольких сантиметров и в среднем составляет 3–4 см. Содержание синовиальной жидкости в кисте варьирует от размеров самой кисты и может достигать до 50–60 мл, в среднем 10 мл.
Иногда киста может достигать гигантских размеров и быть многокамерной, тем самым симулируя опухоль коленного сустава. Форма образования коленного сустава также может отличаться.
Различают: серповидную, овальную, подковообразную, гроздевидную форму кисты Бейкера.
В некоторых случаях бурсит подколенной ямки может сдавливать подколенную вену и симулировать тромбоз вен голени, что может привести к их расслоению и разрыву. Киста Беккера коленного сустава встречается как у лиц пожилого возраста (старше 60 лет), так и у лиц трудоспособного возраста (35–59 лет). Однако, в клинической практике достаточно часто встречаются бурситы у детей в возрасте от 4 до 7 лет.
Симптомы болезни
Некоторые люди даже не замечают, что у них появляется шишка в ямке под коленом, а другие сразу начинают чувствовать боль вокруг пораженного участка, неприятные ощущения при сгибании и разгибании, ходьбе и других нагрузках.
Даже когда киста имеет очень маленький размер, обнаружить ее достаточно просто потому, что она, как любая другая киста, будет выпирать, но только если нога находится в выпрямленном состоянии. Когда нога согнута, киста как будто исчезает. С увеличением размера кисты Бейкера, симптомы будут прогрессировать, и это принесет больному большие неудобства.
Что такое киста Бейкера
Киста Бейкера коленного сустава – это доброкачественная опухоль, располагающаяся на задней стенке коленной чашечки. Опухоль наполнена суставной жидкостью, мягкая на ощупь и чем-то напоминает грыжу. Размер может быть самым разным, начиная от припухлости размером в 3-4 мм и заканчивая образованием диаметром в 10-12 см. По достижению определенного размера киста может лопнуть, и это достаточно опасное явление. Лучше всего кисту Бейкера видно, когда нога разогнута. В особенности если размер новообразования не очень большой. Кожа при этом остается в нормальном состоянии: нет ни покраснений, ни узлов, ни спаек.
Киста Бейкера коленного сустава
Обычно коленная киста возникает как следствие и осложнение других заболеваний – артроза, артрита, синовита. Кистозные образования могут быть единичными или множественны, склонными к быстрому изменению размеров как в большую, так и в меньшую сторону. В некоторых случаях маленькие образования могут со временем рассосаться сами собой. Но за их состоянием однозначно надо следить, чтобы быстро отреагировать в случае ухудшения состояния.
Общее описание кисты Бейкера коленного сустава
Киста Бейкера (подколенная или коленная киста) — это мягкое эластичное образование, по форме напоминающее виноградную гроздь. У 50% людей на задней поверхности колена находится межсухожильная сумка. Она располагается между сухожилиями икроножной и полуперепончатой мышц. При поражении коленных структур воспалительным процессом в полости сустава начинает скапливаться патологический экссудат. Жидкость проникает в межсухожильную сумку, что приводит к увеличению ее размеров. Формируется киста Бейкера, по мере роста которой нарастает болезненность, а объем движений в суставе снижается.
Патология и ее связь со строением коленного сустава
Киста Беккера под коленом развивается довольно часто при артрозе и других патологических состояниях, сопровождающихся скоплением воспалительной жидкости (экссудата) в коленном суставе. Этому способствуют особенности анатомического строения области колена.
Киста бейкера. Увеличить.
Суставная полость содержит в норме синовиальную жидкость. Объем ее очень небольшой. Он необходим для того, чтобы максимально облегчить биомеханику движения. Но коленный сустав устроен довольно сложно в связи с выполняемой функцией.
Суставная полость не является изолированной системой. Оболочка синовии при переходе на костную ткань образует завороты. Их довольно много. Только сзади насчитывается 4 штуки. Когда имеет место появление воспалительного или травматического процесса в коленном суставе, экссудат появится во всех заворотах.
Еще одна важная особенность – наличие сухожильных сумок, которые окружают соединительнотканные структуры мышц нижней конечности – полуперепончатой и полусухожильной. Большая часть сумок имеет сообщение с задними заворотами синовиальной полости. Киста Бейкера под коленом возникает как раз по причине распространения воспаления или перемещения экссудата в сумку Броди, занимающую задний сегмент.
Описываемая болезнь еще по-другому называется грыжей коленного сустава. Хотя правильнее называть это заболевание подколенным бурситом.
Киста Беккера – это синовиальное новообразование патологического значения, локализованное внутри структур заднего отдела коленного сустава. По своим морфологическим признакам элемент не относится к раковым опухолям, но приносит немало дискомфорта пациенту. Страдает уровень двигательной активности, что влечет за собой снижение качества жизни.
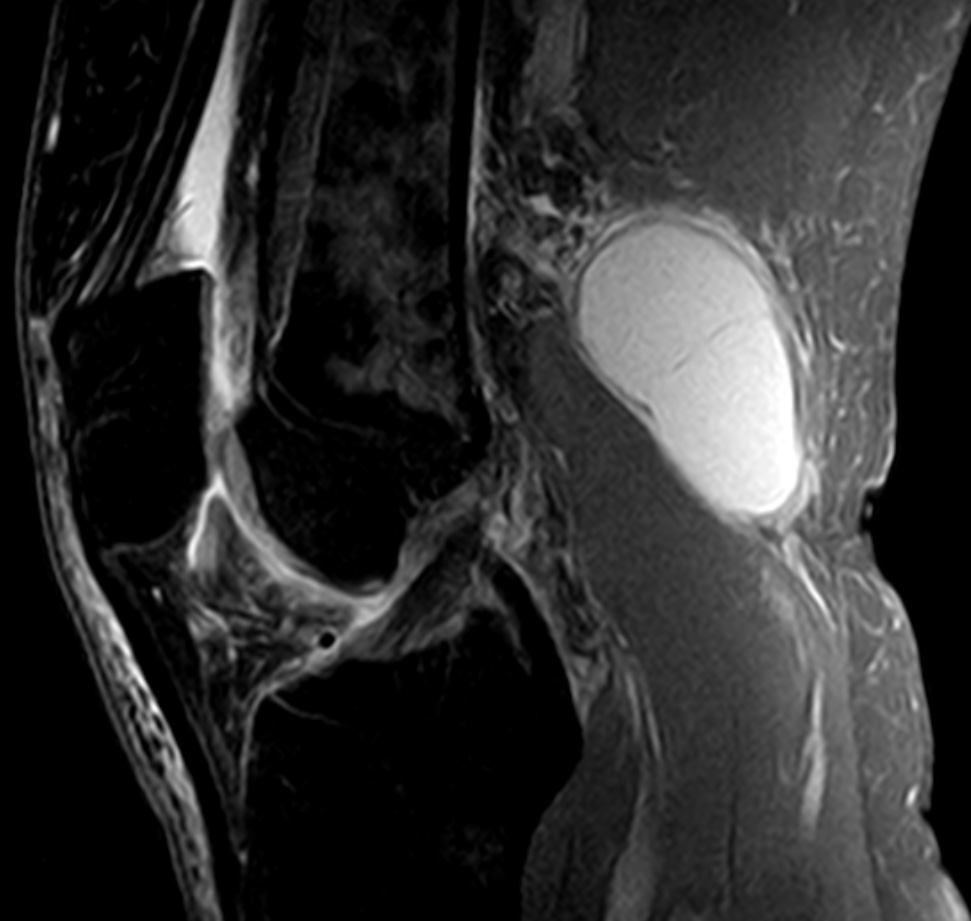
Обращение к врачу – необходимая мера, поскольку запущенная стадия приводит даже к инвалидности. Чтобы успокоить пациента, настроить на выздоровление, врач показывает на фото как лечить кисту Беккера, объясняет все нюансы предстоящих процедур.
О заболевании
Более 100 лет в ортопедии велись дискуссии относительно этиопатогенеза кистозного элемента. Со временем, на основании многих факторов, ученые сошлись в едином мнении: киста Беккера под коленом однозначно имеет синовиальную природу. Формирование способно возникнуть не только после внутрисуставного повреждения этой части ноги, но и на фоне полного благополучия, без перенесенной травмы.
Причины развития
Подколенный бурсит характеризуется различной этиологией. Врачи сопрягают развитие рассматриваемой патологии с перенесенными ранее артритами (чаще – ревматоидного генеза), гонартрозом тяжелой формы течения. Причины кисты Беккера в 1948 году связывали даже с бруцеллезом. Также было подтверждено, что новообразования способны формироваться на фоне пигментно-ворсинчатого синовита, хронического микроповреждения суставов.
Доказана взаимосвязь подколенного выпячивания и другого патологического процесса, протекающего внутри сустава. Они имеют дегенеративно-дистрофический или ревматический характер, приводят к развитию хронического синовита. Он признан предрасполагающим фактором к развитию подколенной грыжи. Состояние способствует повышению внутрисуставного давления.
Внимание! На этапе консультации у врача, нужно сообщить обо всех перенесенных повреждениях ног, особенно недавних.
Многие ортопеды и ревматологи утверждают, что подколенный бурсит никогда не возникает у людей, в жизненном анамнезе которых отсутствуют любые виды повреждения колена.
Классификация и симптомы
Новообразование бывает однокамерным, двухкамерным и многокамерным. Врачи установили, что рецидив формирования возникает в случаях наличия множественных камер у кистозного новообразования. По мере увеличения размеров выпячивания, повышается риск его распространения на голень. Однако немалая объемность опухоли провоцирует другое последствие – разрыв. Фото кисты Беккера под коленом позволит понять, образование каких размеров считается угрожающим.
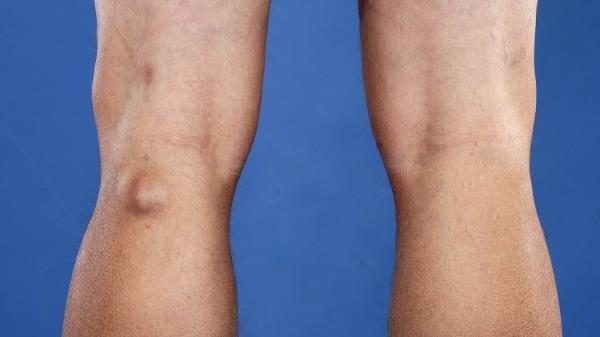
Заболевание классифицируют на такие подвиды:
- Симптоматическая форма – течение патологического процесса характеризует выраженная боль. Ее локализация – коленный сустав.
- Идиопатическая форма – когда происхождение развития заболевания непонятно, а установить первопричину не удается даже поле проведения многочисленных видов исследования.
Абсолютно бессимптомное развитие подколенного бурсита отмечается не более чем в 28% клинических случаев. Именно отсутствие выраженных признаков по мере формирования, а затем развития атеромы объясняет ее столь позднее выявление. Обнаружение новообразований не ранее, чем на 2 стадии происходило тогда, когда воспаленные участки имели небольшие размеры.
Симптомы кисты Беккера под коленом:
- Длительные боли, чаще периодические, возникающие внутри подколенной ямки сразу после физической нагрузки.
- Чувство дискомфорта, скованности внутри конечности, сложность разгибания коленного сустава.
- Крупные образования сдавливают сосудисто-нервный пучок, вызывая отечность голеностопного сустава.
- Под коленом прощупывается округлое новообразование – оно не спаяно с кожей.
- Выполнение нескольких сгибаний, разгибаний способствует увеличению размеров выпячивания.
- Незначительные проявления нейропатии большеберцового нерва, когда она, будучи больших размеров, защемляла его.
Сложность выявления этиологического фактора связана с анатомией коленного сустава, поскольку в этой зоне расположены синовиальные сумки, карманы, завороты. По мнению специалистов, наличие множественных физиологических структур усложняет раннее выявление новообразования. Также этот фактор не позволяет своевременно проследить, какая именно из анатомических частей послужила первопричиной развития грыжи.
Морфометрические особенности атеромы вне зависимости от возраста и пола пациента носят индивидуальный характер. В пределах одной возрастной группы объем грыжи варьируется.
Диагностика
Прежде чем планировать, как лечить кисту Беккера под коленом, потребуется исключить наличие опухолевого процесса. Для прояснения действительной клинической ситуации применяют такие методы:
- Анализ крови (клинический, биохимический).
- Определение сахара крови.
- Рентгенологический метод исследования.
- УЗИ – безопасный, очень информативный и недорогой метод диагностики. Учитывая высокую результативность способа, применение ультразвука приобрело ведущее значение в программе обследования. Метод активно используется с целью дифференциальной диагностики. Характеристики синовиальных кист сравнивают с другими возможными патологиями подколенной области. По окончании процедуры, больной получает фото кисты Беккера.
- Компьютерная томография, ядерно-магнитный резонанс в клинической практике проводят не по поводу подколенной грыжи. Выявляют их абсолютно случайно, в процессе обследования. Поводом для обращения к врачу у больных становится уточнение причины дискомфорта внутри подколенной области.
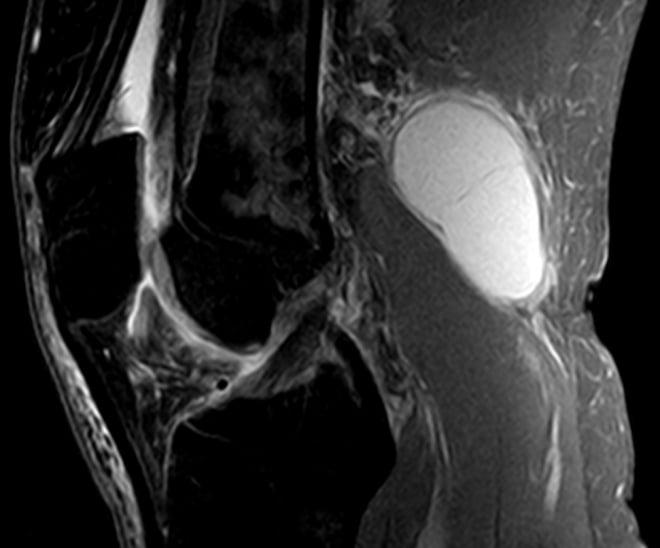
Диагностические пункции, а затем исследование синовиальной жидкости проводят при наличии соответствующих показаний. ЭКГ выполняют на этапе подготовки к операции.
Виды лечения
При лечении кисты Беккера применяются как консервативные, так и оперативные способы. Чтобы устранить кистозное новообразование и не спровоцировать развитие осложнений, применять методы народной медицины опасно. Целесообразно сразу обратиться в медицинское учреждение, пройти обследование, а затем получить грамотное лечение.
Консервативная терапия
Устранением рассматриваемого вида патологии занимается ортопед, если на то возникает необходимость – к реализации терапевтического процесса подключают хирургов.
Консервативное лечение кисты Беккера под коленом предполагает следующие подходы:
- разгрузку сустава;
- физиотерапевтическое лечение;
- пункцию опухоли с последующей эвакуацией содержимого и введением медикаментозных препаратов.
С терапевтической целью вводят склерозирующие средства, в частности, применяют 5% спиртового раствора йода, гормональные, цитостатические препараты.
- Физиотерапевтическое лечение. Самыми действенными методиками признаны электрофорез, УВЧ. Реализовать указанные варианты терапии допустимо только после исключения онкологического процесса.
- Пункция. Выполняют для эвакуации содержимого грыжи. Когда развитие опухоли достигает 2-3 стадии, содержимое ее капсулы имеет желеобразную консистенцию. Уплотненное новообразование сложно поддается проколу, и последующей эвакуации внутренней части. Также в этом случае бессмысленно вводить кортикостероиды.
- Положительный результат обеспечивает гормональное лечение. Кортизонотерапия эффективна в 50% всех клинических случаев. Научную идею применения гормональных средств впервые разработали и применили ревматологи. Наблюдению подлежали пациенты с грыжей, возникшей на фоне ревматоидного артрита. Терапевтическая тактика позволила оценить – после внутрисуставного введения глюкокортикостероидов, размеры новообразования уменьшались.
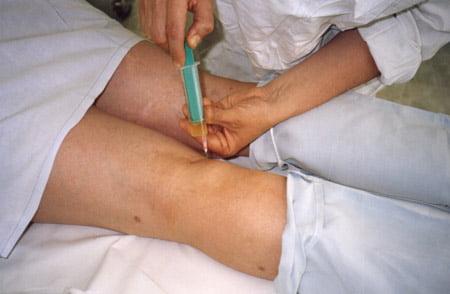
С тех пор гормоны начали вводить непосредственно в подколенную припухлость. Активно применяли гидрокортизоновую эмульсию, комбинируя ее с антибиотиками.
Важно! Если у пациента гормональные заболевания – проблемы с щитовидной железой, сахарный диабет, нарушение состояния коры надпочечников – нужно обязательно сообщить об имеющихся нарушениях врачу.
Далеко не всегда консервативное лечение кисты Беккера приводит к полному устранению новообразования. Статистика показывает, что в 6 из 10 случаев атерому приходится иссекать хирургически. Такие результаты служат основанием для поиска новых терапевтических подходов, разработки более эффективных консервативных методов терапии.
Хирургическое вмешательство
Вмешательство бывает открытым или эндоскопическим. Открытая операция предполагает выделение опухоли от окружающих тканей до соустья с коленным суставом, после чего хирурги перевязывают шейку, отсекают атерому.
Далеко не всегда оперативное вмешательство сразу дает положительный результат, а восстановительный период протекает без осложнений, жалоб.
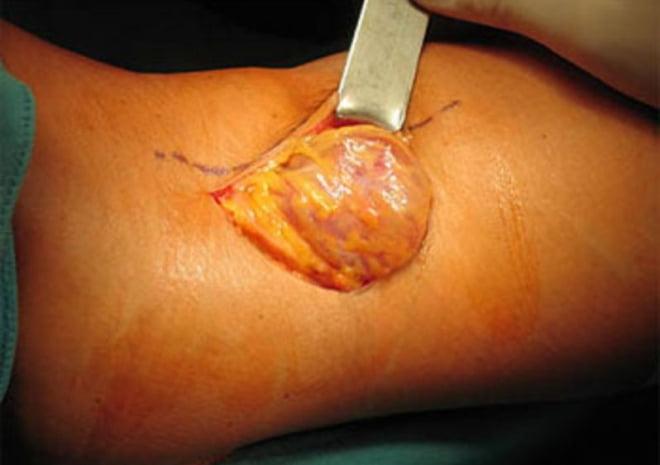
Открытое удаление образования.
Основное беспокойство больных связано с определенными патологическими явлениями, среди которых:
- некое ощущение наличие постороннего предмета под коленом;
- отсутствие возможности разогнуть ногу;
- сложности с функцией конечности;
- болевой синдром разной степени интенсивности;
- перемещение мурашек по поверхности ноги (парестезии);
- голеностопный сустав становится холодным на ощупь.
Степень проявления признаков зависит от индивидуальных особенностей организма человека, его чувствительности.
Эндоскопическое лечение
В настоящее время самым эффективным методом лечения кисты Беккера признано сочетание эндоскопического вмешательства и лечебно-диагностической артроскопии коленного сустава. Указанная комбинация методик позволяет добиться следующих результатов:
- Быстро купировать болевой синдром даже высокой степени интенсивности.
- Полностью восстановить подвижность коленного сустава.
- Минимизировать длительность пребывания в стационаре.
- Уменьшить вероятность развития подколенных послеоперационных рубцов.
Не первый год врачи сравнивают результаты проведения открытой и эндоскопической операции. Мнение специалистов неоднозначно, поскольку все клинические случаи – индивидуальны.
Сравнение эндоскопической и традиционной, открытой операции (в наблюдении участвовали 10 пациентов).
Открытая операция
В период послеоперационного восстановления у 68,8% пациентов возникала подкожная гематома.У 50,3% пациентов отмечали выраженный отек под коленом, который распространялся еще и на медиальную головку икроножной мышцы.У 18,7% прооперированных больных образовался гипертрофированный рубец, который привел к адгезии ткани под коленом. Патологическое явление вызвало формирование сгибательной контрактуры в 165° и 175°.
Заключение
В основе заболевания лежит микроповреждение коленного сустава, вызванное неадекватностью гидродинамического давления, а также различные деструкции. Поэтому изначально следует устранить заболевание-первопричину. Киста Беккера – новообразование, требующее лечения. Но только в том случае, если образование не позволяет полноценно сгибать и разгибать ногу в колене. В остальных случаях, когда кистозная опухоль имеет небольшие размеры – ее нежелательно затрагивать даже посредством гормонов. Однако объективным показателем все же является самочувствие пациента.
Елены Загребельной (Фукуока, Япония)
Опухоли (I)
Чем доброкачественней опухоль, тем меньше симптомов ощущается в ней самой и тем меньше других симптомов она вызывает. Если рассматривать ее отдельно, то это объективный симптом, который не обладает большой ценностью при оценке информации для назначения лекарства. Если не удастся найти сопутствующие симптомы, указывающие на лекарство, гомеопату не на чем будет основывать план действий, направленных на борьбу с опухолью. Чем злокачественней опухоль, тем больше симптомов как в пораженной области, так и у человека в целом. Эти-то симптомы и указывают на целебное средство. Поэтому, как мне кажется, на нынешнем уровне развития нашей отрасли гомеопатические лекарства не применяются при доброкачественных жировых опухолях, тогда как все злокачественные разрастания выигрывают от подобных лекарств и некоторые больные, которые считаются неизлечимыми, с их помощью излечиваются (см. "Рак"). В то же время большинство опухолей, занимающих промежуточное положение, таких как фибромиомы матки, уступают натиску гомеопатии. В качестве свидетельства этому предлагаю несколько примеров из моей собственной практики.
Ниже следует описание симптомов, возникших у высокой стройной женщины, вероятно, в результате простуд, обычные проявления которых резко прекратились перед самым появлением опухолей.
В октябре у нее появилось быстро развивавшееся вздутие под языком. Когда она проснулась утром, подбородок у нее был "в два раза больше нормального". Вечером он начал "тянуть". Он продолжал увеличиваться в размерах. На четвертый день она получила от меня дозу лекарства. Через пять часов после этого вздутие "прорвалось на десне, и оттуда выделилось примерно две столовых ложки густого желтого вещества", последнюю порцию которого (смешанного с кровью) выдавили. Без сомнения, это вздутие было абсцессом. Ей была дана Staphysagria. На мысль о ней меня навел кариес моляра, в котором ощущались колющие боли. Лекарство помогло вылечить и абсцесс, и зуб.
В феврале следующего года на том же самом месте или рядом с ним образовался похожий на предыдущий, но больший по размеру и теперь болезненный абсцесс. Из него выделялось больше гноя. Гной был зеленоватый, с прожилками крови, и имел неприятный запах. Вылечить абсцесс и зубы помогла Staphysagria.
После этого в мае на дне полости рта образовалось еще большее и медленно развивающееся вздутие. Оно было расположено посередине и было симметричным, сместило язык вверх и назад, было голубоватой окраски и служило источником пульсирующих колющих болей. Была нарушена функция (языка. — Прим. перев.). Подбородок и шея были искривлены. Больную беспокоили зубы. На этот раз я узнал о том, что у больной часто потели голова и шея, а также постоянно были покрыты липким потом ступни ног. На основе всех симптомов больной я назначил ей подобное лекарство, Calcarea ost, несколько крупинок 200С которой развели в двенадцати чайных ложках воды. Больная сразу же приняла одну чайную ложку раствора и получила указание принимать по чайной ложке каждые два часа до тех пор, пока не наступит облегчения. Вскоре после того как она приняла вторую дозу (это было на пятый день после появления вздутия), она ощутила влагу во рту, оттянула нижнюю губу вперед и вниз, и тогда оттуда "в течение двадцати минут лилась тонкая струя водянистой желтой жидкости", благодаря чему полость полностью освободилась от содержимого. Подбородок отшелушился. На кончике подбородка кожа была необратимо прикреплена к кости. У больной была ретенционная подъязычная киста. Гомеопатия излечила ее и избавила больную от всех остальных симптомов.
Однажды ко мне обратился больной, сильно страдавший от волчанки. Я тщательно подбирал для него лекарства. Иногда казалось, что болезнь почти вылечена, но потом она вновь внезапно рецидивировала. Как-то раз, когда я был занят, я поручил его д-ру Спенсеру Карлтону, который заново опросил больного и получил от него следующую историю болезни.
Когда больному было восемь лет, он тяжело переболел корью. После этого он еще раз болел этой же болезнью. Затем у него была краснуха, после которой он так и не оправился. Когда ему было одиннадцать лет, его сбросил пони и сильно брыкнул в лицо и живот. После этого его здоровье стало заметно сдавать.
Он был слабым и вялым. В левой хоане появились полипы и аденоиды, сопровождавшиеся сильным катаром. Ринолог и электрик совместными усилиями лечили его с помощью электроприжиганий, электричества, петлей-электродов, обычных прижиганий и других средств местного характера. Разрастания вернулись, а катар усилился. Состояние слабости и недомогания сохранялось. Как-то в марте он сидел на мокрой земле и наблюдал за тем, как играли другие мальчики. В результате у него случился сильный приступ воспалительного ревматизма. Через несколько месяцев было обнаружено, что у него перфорировано мягкое нёбо. Ему назначили полоскания с бихроматом калия, что привело к сильному раздражению. После этого было проведено еще несколько лечебных сеансов со специалистом. Кости скребли, их лечили электричеством, хромовой кислотой, вяжущими средствами, промываниями и вдуваниями (аристола?). В этот период был поставлен диагноз волчанки. Обсуждались возможности применения рентгеновских лучей, ультрафиолета, радия и т. д., и некоторые были пущены в дело. Следующей весной на обеих ногах появилась сильная экзема, особенно на правой. Компрессы из горячей соды подавили эти высыпания. Пациент сказал: "Это подавление, как мне кажется, отняло все остававшиеся у меня силы". Симптомы болезни затронули рот и лицо. Все участники этой истории потеряли всякую надежду и, как мы уже знаем, больного направили к гомеопатам.
Пока больной был в моем ведении, вблизи правого лучезапястного сустава на сухожилии длинного разгибателя пальцев появилась кистозная опухоль, а далее вверх по руке — "рисовые зерна". Два раза мы силой разгоняли опухоль, но она появлялась снова. Тогда мы прекратили попытки избавиться от синовиальной кисты механическими способами. Rhus tox 200С помог еще раз справиться с симптомами волчанки, но при этом исчезла и опухоль. После этого она больше не рецидивировала.
В период моей работы в гинекологии мне пришлось несколько раз встречаться с этими расположенными под кожей головы опухолями. Иногда основание опухоли бывало размером в три дюйма (около 7,5 см. — Прим. перев.) в диаметре и, соответвенно, довольно объемным. Calcarea ost 200С всегда приводила к излечению таких опухолей в течение нескольких недель. Я пользовался подсказкой, данной в "Акушерстве" Гернси.
Когда я начал практиковать терапию и хирургию, отношение основной массы врачей к фиброидным опухолям матки выражалось следующими словами Томаса ("Женские болезни", 4-е изд., стр. 507–8):
Как уже говорилось, вес этих разрастаний может достигать пятидесяти фунтов (около 26 кг. — Прим. перев.). К счастью, таких размеров они достигают редко, но даже если они меньшего размера, они иногда истощают пациенток кровотечениями, белями, обильными водянистыми выделениями и слабо выраженными конституциональными раздражениями, часто сопровождающимися гектической лихорадкой. Однако такой исход, как и вышеприведенный, является исключением. По достижении умеренного размера они обычно остаются в неизменном состоянии или медленно увеличиваются до климактерического периода, создавая значительные неудобства и ослабляя силы пациенток кровотечением. Затем они до определенной степени атрофируются и по мере прекращения функций матки и яичников практически перестают беспокоить пациенток или во всяком случае не представляют никакой опасности. В подавляющем большинстве случаев при лечении опухолей интерстициального и субсерозного типа усилия врача должны быть направлены на облегчение неблагоприятных симптомов, вызываемых этими разрастаниями.
Вооружившись спорыньей и упорством, доктора излечивали значительное количество своих пациенток. Остальным делали операции с различными результатами. Современная практика отличается от вышеописанной. Типичный гинеколог выясняет, можно оперировать опухоль или нет, и если операция возможна, он удаляет ее. Этот шаг назад был сделан за счет тех, кто соглашается на операции и, таким образом, оказывается лишен возможности вылечиться, каким бы ни был исход операции, который иногда бывает удовлетворительным, иногда нет. Индивидуально подобранные подобные лекарства в большинстве случаев излечивают больных. Они излечивают даже тех больных, которым нельзя делать операцию. Вот пример.
История болезни I. Старая дева тридцати семи лет жаловалась на обильные месячные с болезненностью и неприятными ощущениями в тазовой области. Ее доктор обнаружил интерстициальную фиброидную опухоль матки. Специалист подтвердил этот диагноз. Через некоторое время, несмотря на спорынью, пациентке постепенно стало хуже. Она похудела, пожелтела, и у нее ослабли мышцы. Ей рекомендовали операцию, но она отказалась, решив поменять врача. Ее раздражало легкое давление одежды вокруг талии, а также вокруг шеи. При пробуждении после довольно хорошего сна она не чувствовала себя освеженной. Она была печальной, тревожной и говорливой. Согласно лечебной науке, ей без сомнения нужно было одно конкретное лекарство, и она его получила. Лекарство Lachesis вскоре остановило процесс развития болезни, помогло пациентке пережить менопаузу без особых неприятностей и в конце концов привело ее в состояние совершенного здоровья. Опухоль исчезла. Пациентке давали Lachesis в различных потенциях через длительные промежутки времени, в зависимости от скорости улучшения, и это было единственное лекарство, которое я использовал при лечении этой больной. Такой ход событий показателен для большой доли моих больных.
История болезни II. Учительница двадцати семи лет, девственница, заметила, что стала полнеть в талии. У нее обнаружили фиброидную опухоль матки. Месячные были в норме. У нее было слабое пищеварение: развился запор и она стала страдать от приступов, которые называла "печеночными коликами". Со временем они только усиливались. Она ощущала боль с правой стороны под ребрами, которая распространялась по животу на противоположную сторону в горизонтальном направлении и "вдоль спины". За день-два до таких приступов она ощущала боли в левом плече (иногда в правом) и ей очень хотелось холодной воды. "Колики" облегчались после рвоты большим количеством желчи и оканчивались дозами морфия. Желтухи не было. У нее развился чувствительный пульсирующий кровоточащий внутренний и наружный геморрой. В возрасте тридцати восьми лет она вышла замуж. Опухоль продолжала расти. Она начала наблюдаться у меня, когда ей исполнился сорок один год.
В это время по внешнему виду она немного напоминала женщину на седьмом месяце беременности. Опухоль была твердой, неподвижной, безболезненной и на ощупь слегка рельефной. Наиболее выступающая часть была расположена в двух дюймах (около 5 см. — Прим. перев.) слева от центра и ниже пупка. Иногда по ночам в положении лежа на спине, которая была широкой, но не имела никаких особенностей, там ощущались пульсации. Обследовать двумя руками было трудно из-за вагинизма. Зев матки был на месте и из него выделялась жидкость коричневого цвета. Пациентка утверждала, что обычно выделения были молочно-белого цвета и едкими. Надавливание на опухоль снаружи по направлению сверху вниз ощущалось в зеве матки. Зонд проходил в матку на три с половиной дюйма (около 9 см. — Прим. перев.). Печень была чрезвычайно увеличена, также была заметно увеличена селезенка. Левое бедро и вся нога были отечны. Одежду она желала носить свободную, на языке наблюдалось множество больших и маленьких трещин, рот был болезненным, и она была чувствительной по характеру.
Несколько месяцев подряд ей помогал Lachesis, после чего он перестал работать. За ним последовал Apis 200C. Симптомы, которые помогли назначить это лекарство, помимо уже упомянутых, были таковы: колющие боли в кишечнике во время потуг на твердый стул и ощущение, что что-то "раскроется". Ступни и лодыжки "полны иголок". Это лекарство принесло огромное облегчение. Приступы становились реже и слабее, и нет нужды говорить, что уже не требовался морфий, а окончание каждого приступа сопровождалось выделением больших количеств мочи, которая иногда была очень темная, а иногда светлая и прозрачная. Анализ мочи не выявил никаких особых проблем. Месячные на заключительной стадии были бледными и гнилостными. В течение года опухоль перестала увеличиваться (что было показано тщательно разработанной системой измерений) и симптомы ослабли.
На следующий год я продолжал использовать исключительно Apis, и это пошло пациентке на пользу. Когда возникала необходимость, мы растворяли 200С в воде и давали ее три раза в день. Опухоль несколько уменьшилась.
Потом улучшение прекратилось. Месячные стали редкими и выделения раздражали кожу, вызывая зуд с ухудшением в дневное время. Выделения между месячными тоже приводили к раздражениям на коже. Во время месячных ухудшалась ситуация с геморроем. Узлы увеличивались в размерах, мокли и мешали выделению стула; в них были зуд, жалящие ощущения и жжение; они были болезненны при прикосновениях, при ходьбе, и когда больная думала о них. В то же самое время ухудшался новый симптом: боли в копчике. К этим симптомам было подобрано подобное лекарство. В течение четырех лет пациентка получила четыре дозы Causticum CM (Финке) с поразительным эффектом. В действие каждой дозы не вмешивались до тех пор, пока продолжалось улучшение, вызванное ею.
В конце этого четырехлетнего периода казалось, что практически ничего не нужно было больше делать, но через несколько месяцев пациентка стала жаловаться на плохую память с головокружением, которое усиливалось при вставании из положения лежа или откинувшись назад, и ощущения, что она плывет на лодке, возникавшего, когда пациентка лежала в кровати. Conium 75М (Финке) исправил положение. Через некоторое время в свое последнее наступление двинулся Его Величество король Псора, которого стали выбивать из его крепости (речь идет об описанном Ганеманом хроническом миазме, а не об узко понимаемой болезни, которую упоминают некоторые дерматологи). Его атаки пришлись на руки пациентки, где сначала появилась крапивница с зудом и жжением, которая ухудшалась от расчесывания и соприкосновения с холодной водой и в конце концов перешла в волдыри. Сначала по этим симптомам больной дали Sulphur CM (Финке), через шесть месяцев — то же самое лекарство в 2CM, а через год — в 5CM. В результате Его Величество потерпел полное поражение.
С тех пор прошло одиннадцать лет. Бывшей пациентке сейчас шестьдесят шесть лет, она продолжает пребывать в добром здравии и вести активную жизнь. Все ее органы находятся в их естественном состоянии. Она управляется с домашними делами и многочисленными благотворительными инициативами. Ее излечило то, что Ганеман называет искусством исцеления.
Читайте также:

