Гистиоцитоз легких народные средства лечения

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гистиоцитоз X легких (гистиоцитарный гранулематоз легких, эозинофильная гранулема, легочный гранулематоз X, гистиоцитоз X) - заболевание ретикулогистиоцитарной системы неизвестной этиологии, характеризующееся пролиферацией гистиоцитов (клеток X) и образование в легких и в других органах и тканях гистиоцитарных гранулем.
Легочный гранулематоз из клеток Лангерганса представляет собой моноклональную пролиферацию данных клеток в интерстиции и воздушных пространствах легкого. Причины гистиоцитоза X легких неизвестны, но курение имеет первостепенное значение. Проявлениями являются одышка, кашель, утомляемость и/или плевритические боли в грудной клетке. Диагноз основывается на данных анамнеза, лучевых исследований, исследования промывных вод бронхоальвеолярного лаважа и биопсии. Лечение гистиоцитоза X легких предполагает прекращение курения. Глюкокортикоиды назначаются во многих случаях, но эффективность неизвестна. Трансплантация легкого эффективна, если сочетается с отказом от курения. Прогноз в целом благоприятен, хотя пациенты имеют повышенный риск злокачественных опухолей.
Заболевание гистиоцитоз X легких встречается с частотой 5 на 1 млн. жителей. Мужчины и женщины болеют одинаково часто. У женщин заболевание развивается позже, но любые различия в сроках возникновения заболевания у представителей разного пола могут отражать различия в отношении к курению.

[1], [2], [3], [4], [5]
Что вызывает гистиоцитоз X легких?
Причины заболевания неизвестны. Патогенез изучен совершенно недостаточно. Не исключается значение аутоиммунных механизмов в развитии гистиоцитоза X. Легочный гранулематоз из клеток Лангерганса - заболевание, при котором моноклональные CD1 а-позитивные клетки Лангерганса (субтип гистиоцитов) инфильтрируют бронхиолы и интерстиции альвеол, где обнаруживаются в сочетании с лимфоцитами, плазматическими клетками, нейтрофилами и эозинофилами. Легочный гранулематоз X - одно из проявлений гистиоцитоза из клеток Лангерганса, который может поражать органы изолированно (наиболее часто - легкие, кожу, кости, гипофиз и лимфатические узлы) или одновременно. Легочный гранулематоз X встречается изолированно более чем в 85 % случаев.
Характерной патоморфологической особенностью заболевания является образование своеобразных гранулем и системность поражения органов и тканей. Наиболее часто гранулемы обнаруживаются в легких и костях, но, кроме того, они могут локализоваться в коже, мягких тканях, печени, почках, желудочно-кишечном тракте, селезенке, лимфоузлах. Основными клетками гранулемы являются гистиоциты, исходящие из костного мозга.
Различают острую форму гистиоцитоза X (болезнь Абта-Леггерера-Сиве) и первично-хроническую форму (болезнь Хевда-Шюллера-Крисчена).
Острая форма характеризуется увеличением легких в объеме, образованием множества кист до 1 см в диаметре, при микроскопическом исследовании определяются гранулемы из гистиоцитов, эозинофилов, плазматических клеток.
При хроническом течении гистиоцитоза X на поверхности легких можно видеть множество мелких узелков, определяются плевральные наложения, эмфизематозные вздутия, напоминающие кисты, на разрезе легкие имеют сотообразную структуру. При микроскопическом исследовании легких на ранних стадиях выявляются гранулемы, состоящие из гистиоцитов, плазматических клеток, эозинофилов, лимфоцитов. В последующем достаточно рано формируются кистозные образования, эмфизематозные тонкостенные буллы. Характерно также развитие фиброзной ткани.
Патофизиологические механизмы могут включать увеличение и пролиферацию клеток Лангерганса под действием цитокинов и факторов роста, выделяемых альвеолярными макрофагами в ответ на сигаретный дым.
Симптомы гистиоцитоза X легких
Типичные симптомы гистиоцитоза X легких - одышка, непродуктивный кашель, утомляемость и/или плевритическая боль в грудной клетке, у 10-25 % пациентов развивается внезапный спонтанный пневмоторакс. Приблизительно у 15 % пациентов симптоматики заболевания не развивается, и последнее выявляется случайно при рентгенографии органов грудной клетки, выполненной по другой причине. Боли в костях вследствие развития кист (18 %), кожные высыпания (13 %) и полиурия вследствие несахарного диабета (5 %) - наиболее частые экстрапульмональные проявления, встречающиеся у 15 % пациентов, редко являясь симптомами, которыми манифестирует гистиоцитоз X легких. Симптомы гистиоцитоза X легких скудны; результаты физикального обследования обычно нормальны.
Болезнь Абта-Леттерера-Сиве (острое течение гистиоцитоза X) встречается преимущественно у детей до 3 лет и имеет следующие основные проявления:
- острое начало заболевания с высокой температурой тела, ознобом, сильным кашлем (обычно сухим и болезненным), одышкой;
- быстрая генерализация патологического процесса с появлением клинических признаков поражения костей, почек, кожи, центральной нервной системы (менингеальный синдром, выраженная энцефалопатия);
- возможно развитие гнойного отита.
Возможен летальный исход в течение нескольких месяцев.
Первично-хроническая формагистиоцитоза Х (болезнь Хета-Шюллера-Кристчена) встречается преимущественно у молодых людей обычно в возрасте 15-35 лет.
Больные жалуются на такие симптомы гистиоцитоза X легких, как: одышка, сухой кашель, общая слабость. У некоторых больных заболевание начинается с внезапных острых болей в грудной клетке, что обусловлено развитием спонтанного пневмоторакса. Возможно абсолютно бессимптомное начало заболевания и только случайное флюорографическое или рентгенологическое исследование выявляет изменения в легких. В связи с поражением костной системы гранулематозным процессом могут появиться боли в костях, чаще всего поражаются кости черепа, таза, ребер. Возможна также деструкция турецкого седла. В этом случае повреждается гипоталамо-гипофизарная зона, нарушается секреция антидиуретического гормона и появляется клиника несахарного диабета - выраженная сухость во рту, жажда, частое обильное мочеиспускание, при этом выделяется светлая моча с низкой относительной плотностью (1.001-1.002 кг/л).
При перкуссии легких определяется обычный ясный легочный звук, при развитии эмфиземы - коробочный, при появлении пневмоторакса - тимпанический звук. При аускультации легких характерным признаком является ослабление везикулярного дыхания, реже - сухие хрипы, очень редко - крепитация в нижних отделах. При развитии пневмоторакса дыхание в его проекции отсутствует.
При вовлечении в патологический процесс печени наблюдается ее увеличение, небольшая болезненность. Возможно увеличение селезенки, лимфатических узлов.
Поражение почек проявляется уменьшением количества мочи, возможно развитие острой почечной недостаточности.
Где болит?
Что беспокоит?
Диагностика гистиоцитоза X легких
Гистиоцитоз X легких можно заподозрить на основании данных анамнеза, физикального обследования и рентгенографии грудной клетки; подтверждение заболевания производится при КТ высокого разрешения (КТВР), бронхоскопии с выполнением биопсии и бронхоальвеолярном лаваже.
Рентгенография органов грудной клетки демонстрирует классические двусторонние симметричные очаговые инфильтраты в средних и верхних легочных полях с наличием кистозных изменений при нормальном или увеличенном объеме легких. Нижние отделы легких часто не поражаются. Начало заболевания может быть аналогичным таковому при ХОБЛ или лимфангиолейомиоматозе. Подтверждение при КТВР наличия кист в средних и верхних долях (часто причудливой формы) и/или очаговых образований с утолщением интерстиция считается патогномоничным для гистиоцитоза X легких. При исследовании функции может не отмечаться отклонений от нормы либо констатироваться рестриктивные, об-структивные или смешанные изменения в зависимости от того, в какой период болезни выполнено исследование. Часто диффузионная способность в отношении монооксида углерода (DLC0) снижена, что снижает переносимость физической нагрузки.
Бронхоскопия и биопсия выполняются в случаях, когда лучевые методы и исследования функции легких являются неинформативными. Выявление CDIa клеток в бронхоальвеолярной лаважной жидкости, составляющих более 5 % от общего количества клеток, обладает высокой специфичностью в отношении данного заболевания. При гистологическом исследовании биопсийного материала обнаруживается пролиферация клеток Лангерганса с формированием небольшого количества кластеров эозинофилов (структур, ранее определявшихся как эозинофильная гранулема) в центре клеточно-фиброзных узлов, которые могут иметь звездчатую конфигурацию. Иммуногистохимическое окрашивание положительно в отношении CDIa-клеток, белка S-100 и антигенов HLA-DR.

[6], [7], [8]
- Общий анализ крови: при острой форме болезни характерны анемия, лейкоцитоз, тромбоцитопения, увеличение СОЭ. При хронической форме заболевания существенных изменений нет, однако у многих больных отмечается увеличение СОЭ.
- Общий анализ мочи - при острой форме заболевания, а также при поражении почек при хроническом течении обнаруживается протеинурия, цилиндрурия, микрогематурия.
- Биохимический анализ крови: при острой форме заболевания появляется биохимический синдром воспаления (увеличение уровня серомукоида, сиаловых кислот, а1-, а2- и у-глобулинов); возможно увеличение холестерина, меди, а при злокачественном течении заболевания увеличивается активность ангаотензинпревращающего фермента. Поражение печени сопровождается повышением уровня билирубина, аланиновой аминотрансферазы, при развитии острой почечной недостаточности - повышается содержание креатинина и мочевины.
- Иммунологические исследования. Специфических изменений, как правило, нет. Могут отмечаться повышение уровня иммуноглобулинов, циркулирующих иммунных комплексов, снижение Т-супрессоров и натуральных киллеров.
- Исследование лаважной жидкости бронхов: характерен лимфоцитоз и увеличение количества Т-супрессоров.
- Рентгенологическое исследование легких. Обычно выделяют 3 рентгенологических стадии заболевания.
Первая стадия характерна для ранней фазы гистиоцитоза X. Основные ее проявления - наличие двусторонних мелкоочаговых затемнений на фоне усиления легочного рисунка. Мелкоочаговые затемнения соответствуют пролиферации гистиоцитов и образованию гранулем. Увеличения внутригрудных лимфоузлов не наблюдается.
Вторая стадия характеризуется развитием интерстициального фиброза, что проявляется мелкосетчатым (мелкоячеистым) легочным рисунком.
- Чрезбронхиальная или открытая биопсия легких - проводится с целью окончательной верификации диагноза. В биоптатах выявляется характерный признак заболевания - гранулема, состоящая из пролиферирующих гистиоцитов. Во 2 и 3 стадиях заболевания биопсия не проводится, так как выявить гранулемы, как правило, уже не удается.
- Исследование функции внешнего дыхания. Нарушение вентиляционной функции выявляются у 80-90% больных. Характерен рестриктавный тип дыхательной недостаточности (снижение ЖЕЛ, увеличение остаточного объема легких). Обнаруживается также нарушение бронхиальной проходимости, на что указывают снижение ОФВ, и индекса Тиффно (отношение ОФВ1/ЖЕЛ), уменьшение объема максимальной объемной скорости 25, 50 и 75% ЖЕЛ (МОС 25, 50, 75).
- Исследование газового состава крови. Характерно снижение парциального напряжения кислорода.
- Фибробронхоскопия. Специфических и значительных изменений бронхов нет.
- Перфузионная сцинтиграфия легких. Характерно резкое нарушение микроциркуляции, определяются участки резко сниженного кровотока.
- Компьютерная томография легких. Определяются тонкостенные кистозно-буллезные образования различной величины. Они располагаются во всех отделах легких.
- ЭКГ. При развитии эмфиземы легких может наблюдаться отклонение электрической оси сердца вправо, поворот сердца вокруг продольной оси по часовой стрелке (глубокие зубцы S практически во всех грудных отведениях).
Основными диагностическими критериями первично-хроничесской формы гистиоцитоза Х можно считать:
- рецидивирующий пневмоторакс;
- рестриктивные и обструктивные нарушения вентиляции;
- возможность системного поражения органов и тканей;
- формирование "сотового легкого" (выявляется рентгенологически);
- выявление гистиоцитарной гранулемы в биоптатах легочной ткани.

[9]
Гистиоцитоз Х легких - группа заболеваний с чрезвычайно разнообразной клинической симптоматикой и прогнозом, объединенных на основании однотипного поражения ткани. В результате формирования патологического процесса образуются клеточные инфильтраты, которые содержат клетки Лангерганса. Они имеют тенденцию к образованию гранулем. Клетки Лангерганса участвуют в обеспечении иммунного ответа и при наличии контактной гиперчувствительности кожного покрова. Кроме того, они в состоянии в течение продолжительного времени удерживать антигены, перемещать их в лимфоузлы, сохранять иммунологическую память. Такие Х-клеточные гранулемы развиваются преимущественно в костных структурах и легочной паренхиме, хотя могут быть обнаружены и в других тканях.
Лангергансоклеточный гистиоцитоз относится к редким заболеваниям. Согласно последним данным, эпидемиологическая оценка данного заболевания существенно расходится – от 1,5 до 5 случаев на 1 миллион человек в общей популяции.
За последние 10 лет клиника пульмонологии Юсуповской больницы приобрела всероссийскую известность, благодаря предоставлению широкого комплекса услуг по диагностике и лечению заболеваний органов дыхательной системы посредством передовых медицинских технологий, высокопрофессиональной команды специалистов, надежной инфраструктуры и высоких медицинских стандартов. Каждый пациент получает консультацию от смежных специалистов: аллерголога, кардиолога, иммунолога, фтизиатра и торакального хирурга. Дружественная и уютная атмосфера в Юсуповской больнице отвечает любым нуждам относительно конфиденциальности и медицинского ухода для скорейшего выздоровления пациента.

Гистиоцитоз легких: причины и симптомы заболевания
Причины возникновения лангергансоклеточного гистиоцитоза остаются практически не изученным. Выдвигаются различные гипотезы (онкологическая, гематологическая, аутоиммунная и т.д.), однако ни одна из них пока не получила достаточно убедительного подтверждения. Несмотря на все вышеуказанное, наиболее значимым фактором риска является табакокурение.
В современной пульмонологии различает три основные формы лангергансоклеточного гистиоцитоза:
- Первичная (диссеминированная) форма (болезнь Абта-Леттерера-Сиве). Встречается преимущественно у детей первых двух лет жизни. Развивается и протекает быстро, с одновременным поражением множества органов (печень, кожа, кости, слизистые, селезенка, органы слуха и т.д.). В легких формируются гистиоцитарные кисты и более крупные буллы, спонтанный прорыв которых приводит к повторным пневмотораксам;
- Хроническая форма (болезнь Хенда-Шюллера-Крисчена). Проявляется клиникой несахарного диабета, поражением черепных костных структур, экзофтальмом. Нередко вследствие присоединившегося воспаления среднего уха развивается глухота. Увеличиваются печень, селезенка, лимфатические узлы;
- Локальная эозинофильная гранулема. Процесс развивается, в основном, в костных структурах, как плоских, так и трубчатых. Легкие поражаются лишь в каждом пятом случае, хотя встречается, действительно, изолированное их поражение. Реже отмечается гепатоспленомегалия, увеличение лимфоузлов, кожные высыпания, симптоматика несахарного диабета. Данная форма развивается преимущественно в молодом возрасте или у взрослых. Иногда регистрируется бессимптомное течение и спонтанное излечение. Летальность до 2%.
Таким образом, общими признаками различных форм гистиоцитоза Х выступают образование гранулем в костных и легочных тканях, печени и других органах. Как следствие прогрессирование патологического процесса к клинической картине заболевание присоединяется сердечно-легочная недостаточность, слабость, лихорадка; при длительном течении – характерная деформация пальцевых фаланг и ногтевых пластин по типу, соотв., барабанных палочек и часовых стекол, деформация костей черепа, односторонний или двусторонний экзофтальм, гепатоспленомегалия, анемия.
Гистиоцитоз легких: диагностика и лечение
Лечение гистиоцитоза в Юсуповской больнице является эмпирическими паллиативами. Как правило, назначают глюкокортикостероидные препараты, цитостатики. В некоторых случаях, при прогрессировании дыхательной недостаточности требуется пересадка легкого.
Юсуповская больница – это высококвалифицированные специалисты, индивидуальный подход к каждому пациенту, а также большой клинический опыт работы в пульмонологии. Врачи клиники прикладывают максимальное количество усилий для более эффективного и качественного результата и длительной ремиссии. Чтобы записаться на прием к доктору клиники следует позвонить по телефону, который указан на официальном сайте больницы.

Гистиоцитоз — обобщающее название группы заболеваний, для которых характерно патологическое перепроизводство и накопление клеточных элементов иммунной системы (чаще всего так называемых клеток Лангерганса), расположенных в различных органах. В дальнейшем происходит инфильтрация (пропитывание) тканей продуктами нарушенного обмена, что приводит к развитию патологических изменений в органах и нарушению их функций.
Гистиоцитоз у детей и взрослых
Патология считается редким заболеванием, которое диагностируется у 1–5 пациентов из миллиона. Чаще всего оно проявляется уже в детском или подростковом возрасте. У взрослых болезнь развивается значительно реже и протекает в хронической форме. Среди больных с различными формами гистиоцитоза преобладают пациенты мужского пола.
Механизм возникновения заболевания связан с нарушением процесса развития клеток, участвующих в иммунном ответе. В организме человека они представлены двумя клеточными линиями, которые производятся в костном мозге:
- Истинные макрофаги, способные к захвату и устранению антигенов (вирусов, бактерий, грибков, перерождённых собственных клеток). Различают макрофаги, циркулирующие с током крови — моноциты, и оседлые клетки в различных тканях — гистиоциты.
- Дендритные клетки (дендроциты), способные улавливать и распознавать проникшие в организм антигены, а также стимулировать ответную реакцию иммунной системы. Дендроциты проходят несколько стадий созревания, в процессе которого они могут циркулировать с током периферической крови или по лимфатическим сосудам, а затем оседать в лимфоузлах, тканях слизистых или базальном слое кожи.
Впервые дендритные клетки были открыты Паулем Лангергансом, который ошибочно принял их за нервные окончания из-за внешнего сходства, и только спустя столетие Ральф Стейнмен определил их высокую способность к стимуляции защитного механизма иммунитета. Со временем дендроцитам, расположенным в кожном эпителии, присвоили название клеток Лангерганса.
Чаще всего патологическому разрастанию подвергаются именно клетки Лангерганса. Дендроциты на стадии созревания повреждаются и образуют скопления, при этом продолжая вырабатывать аномальное количество белков (цитокины, простагландины), способных угнетать функции окружающих клеток, из которых состоят ткани органов. Элементы крови — эозинофилы, нейтрофилы, фагоциты, устремляются к месту разрастания клеток и образуют инфильтрат, способствующий рубцеванию тканей.
Симптомы заболевания зависят от того, какие из клеток подверглись пролиферации (разрастанию). При разных формах заболевания изменения затрагивают не весь организм в целом, а только отдельные органы. Чаще всего патологический процесс возникает в тканях лёгких, селезёнки, костей, лимфатических узлов, кожи и печени. Встречаются как одиночные разрастания клеток, которые образуют локализованные опухоли и не влияют на качество жизни, так и массивные поражения тканей, приводящие к летальному исходу.
Классификация гистиоцитарных синдромов
В зависимости от происхождения патологических клеток выделяют три класса гистиоцитарных синдромов:
- I класс — патология дендритных клеток:
- гистиоцитоз X, связанный с пролиферацией клеток Лангерганса (болезнь Таратынова, синдромы Абта-Леттерера-Сиве, Хенда-Шюллера-Крисчена);
- ювенальная ксантогранулёма.
- II класс — гистиоцитарные синдромы, вызванные патологией макрофагов:
- наследственный или вторичный гемофагоцитарный лимфогистиоцитоз;
- вирус-ассоциированный гемофагоцитарный синдром;
- опухоль-ассоциированный гистиоцитоз;
- синусный гистиоцитоз с массивной лимфаденопатией (болезнь Розаи-Дорфмана).
- III класс — злокачественный гистиоцитоз. Синдром характеризуется образованием опухолей в системе кроветворения. Он может быть вызван патологическим разрастанием:
- моноцитов (моноцитарная лейкемия);
- макрофагов;
- дендритных клеток (злокачественный гистиоцитоз из клеток Лангерганса).
В зависимости от масштабов распространения патологического процесса и поражения органов и систем выделяют следующие типы гистиоцитоза Х:
- моносистемный — болезнь затрагивает только один орган или систему;
- полисистемный — поражается сразу несколько органов и систем, болезнь характеризуется стремительным развитием и переходом из одной формы в другую;
- одноочаговый — накопление дендритных клеток образует доброкачественную одиночную опухоль, которая может вызывать дисфункцию органа или протекать бессимптомно;
- многоочаговый — множественные гранулёмы (узелки), поражающие несколько органов сразу.
Причины и факторы развития
Доподлинно неизвестны причины возникновения заболевания, однако учёные выделяют несколько гипотез происхождения этого заболевания:
- патология иммунной регуляции, при которой нарушается взаимодействие лимфоцитов и макрофагов;
- наследственная природа заболевания — наблюдаются семейные случаи;
- аутоиммунные нарушения, при которых клетки, предназначенные для защиты организма от вторжения чужеродных генов, атакуют собственные ткани;
- реактивный ответ на инфекцию: для некоторых форм гистиоцитоза пусковым механизмом являются заболевания, вызванные вирусами герпеса.
Поскольку среди больных лёгочным гистиоцитозом преобладают заядлые курильщики или лица, которые подвергались пассивному курению, табачный дым считают одним из факторов развития патологического иммунного ответа организма.
Проявления различных форм заболевания
Клинические проявления при патологии весьма многообразны, что обусловлено поражением различных органов и систем.
Болезнь Таратынова, или эозинофильная гранулёма — наиболее частая форма гистиоцитоза из клеток Лангерганса, она диагностируется в 65% случаев. Одиночная гранулёма кости возникает в детском или юношеском возрасте. Болезнь характеризуется лёгким, доброкачественным течением. Симптомами солитарного (одиночного) образования являются ноющие боли, припухлость, быстрая утомляемость. Нередко опухоль выявляют случайно во время рентгенологического обследования. Заподозрить наличие гранулёмы позволяет также анализ крови — для заболевания характерна эозинофилия (повышение числа эозинофилов — одного из подвидов лейкоцитов). Прогноз в таких случаях благоприятный.
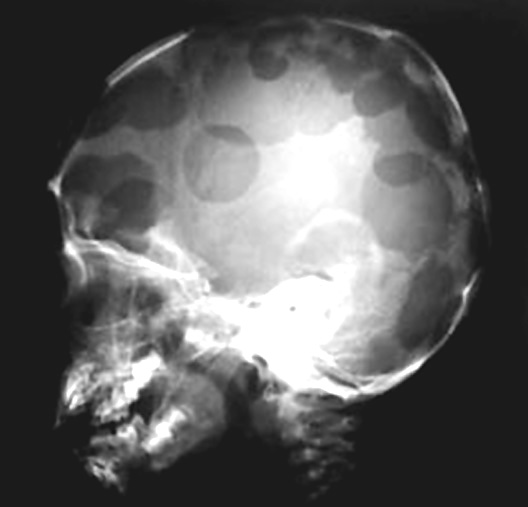
У детей до 5 лет болезнь Таратынова характеризуется множественным поражением плоских костей (реже трубчатых) образованными в их полости гранулёмами, содержащими скопления эозинофильных лейкоцитов и пенистых клеток. Чаще всего патология развивается в костях черепа, бедренных и тазовых костях, позвонках. Гранулёматозно-остеолитический процесс в костях приводит к неправильному формированию скелета, частым переломам, образованию опухолеродных узлов при локализации очага на костях черепа. У маленьких детей множественная эозинофильная гранулёма может поражать не только костные ткани, но и слизистые, кожу и внутренние органы, что сопровождается себорейным дерматитом, увеличением печени и селезёнки.

Эта форма заболевания диагностируется у детей 2–5 лет, реже у взрослых. Разрастание клеток Лангерганса происходит в коже, костях, лимфоузлах и внутренних органах. Заболевание характеризуется множественным образованием гранулём в костях черепа (поражается область глазниц, основания черепа, лобная, височная кости) и поражением гипоталамо-гипофизарной области. На фоне деформации костей черепа возникают хронические отиты, приводящие к снижению слуха, выпячивание или смещение глазных яблок (экзофтальм). Изменения в строении челюстей ведут к неправильному формированию прикуса и выпадению зубов. Инфильтрация гипоталамуса и гипофиза приводит к задержке роста, умственного развития и полового созревания ребёнка.
При возникновении синдрома у взрослых симптомы проявляются в снижении либидо, ожирении у мужчин по женскому типу, развитии мастопатии у обоих полов. Характерными признаками этой формы заболевания являются несахарный диабет, несахарное мочеиспускание, костный ксантоматоз (отложение липидов), пучеглазие. При остром течении болезни поражаются ткани лёгких, печени, селезёнки. Возникают различные кожные высыпания, образованные из плотных папул, локализуются они на груди и в подмышечных впадинах. Для заболевания также характерны изменения в картине крови — эозинофилия, лейкоцитоз.
Одна из наиболее опасных разновидностей злокачественного гистиоцитоза, диагностируется у грудничков и детей младше 3 лет. Патологическое разрастание клеток Лангерганса происходит стремительно и затрагивает лимфатические узлы, ткани костей, внутренних органов. Наиболее выражены проявления кожной инфильтрации — высыпания в виде коричневых пятен, экземы за ушными раковинами, себорея волосистой части головы. Крупные папулы на верхней части туловища могут изъязвляться. Поражение слизистой приводит к возникновению стоматитов, оголению незрелого дентина дёсен, вульвовагинитам у девочек.

Природа лангергансоклеточного гистиоцитоза до сих пор вызывает споры: есть основания отнести заболевание как к патологиям иммунологического спектра, так и к онкологии.
При синусном (нелангергансовом) гистиоцитозе развивается воспаление и уплотнение лимфоидной ткани шейных узлов и носоглотки. Возникают характерные изменения в строении лимфатических узлов, из которых наиболее значимым признаком является расширение синусов. Болезнь имеет затяжной, рецидивирующий характер. Симптоматические проявления выражаются в слабости, снижении веса, бессоннице, повышенной потливости и склонности к аллергическим реакциям.
Наследственный гемофагоцитарный синдром проявляется у детей грудного возраста. Причиной заболевания является мутация в гене перфорина, вследствие которой белок, предназначенный для защиты организма от вирусов, синтезируется в недостаточном количестве или вовсе отсутствует. Заболевание имеет неблагоприятный прогноз.
Вирус-ассоциированный гемофагоцитарный синдром считается вторичным заболеванием, спровоцированным вирусными инфекциями в основном семейства герпесвирусов.
Клиническая картина при этих заболеваниях практически идентична. Наиболее частые симптомы болезни:
- дисфункции печени;
- увеличение тканей селезёнки;
- желтуха;
- кожные высыпания;
- отёчность мягких тканей;
- лихорадка;
- панцитопения (изменения в составе крови);
- увеличение лимфоузлов.
Нарушение функций спинного и головного мозга может проявляться в неврологических синдромах. Заболевание увеличивает риск возникновения сепсиса, что ухудшает прогнозы лечения.
Диагностика заболевания
Диагноз ставится на основании совокупности симптомов, жалоб больного и внешних проявлений. Для определения формы заболевания проводят лабораторные анализы и исследования:
- Общий анализ крови может показать:
- при болезни Таратынова — ускорение СОЭ, лейкоцитоз и снижение уровня гемоглобина;
- при синдроме Латтера-Сиве — повышение СОЭ, нейтрофильный лейкоцитоз;
- при заболевании Хенда-Шюллера-Крисчена — лейкоцитоз, гиперглобулинемию, ускорение оседания эритроцитов, эозинофилию.
- Макроскопическое исследование поражённой ткани позволяет идентифицировать скопления клеточных элементов — эозинофилов, плазматических клеток и макрофагов.
- Гистологическое исследование опухолей определяет наличие клеток Лангерганса.
- Рентгенографическое исследование выявляет наличие очагов деструкции в костях.
- КТ мозга и лёгких позволяет увидеть повреждения в тканях гипофиза и лёгких.
Заболевание дифференцируют с саркомой, остеомиелитом, острым лейкозом, врождённым сифилисом, мукополисахаридозом, туберкулёзом.
Основные принципы лечения
Схему лечения врач назначает в зависимости от формы заболевания, степени тяжести, а также объёма и локализации повреждения органов и тканей. При одноочаговых эозинофильных гранулёмах костей возможно самопроизвольное излечение.
Основное лечение гистиоцитозов в стадии обострения заключается в приёме следующих препаратов:
- кортикостероиды — Преднизолон;
- цитостатики — Хлорбутин, Азатиоприн, Винкристин, Лейкеран, Метотрексат.
Курс приёма лекарств, а также их дозировку назначает врач в зависимости от возраста и массы тела больного и степени тяжести заболевания. Обычно медикаментозное лечение проводят циклами, где курс приёма сменяется равным по длительности перерывом. При положительной динамике назначают до 10 циклов.
Одновременно проводят симптоматическое лечение. Выбор препаратов зависит от проявлений заболевания:
- при поражении гипофиза назначается Тималин, Гипотиазид, Декарис;
- при несахарном диабете рекомендуется заместительная терапия Десмопрессином;
- при синусном гистиоцитозе используются препараты интерферона;
- при бронхообструкции — бронходилататор Теофиллин;
- витамины назначаются как общеукрепляющее средство.
При поражении жизненно важных органов и систем показана полихимиотерапия — Преднизолон, Винбластин и Вепезид. При диффузном поражении кожных покровов или локализованных очагах гранулематоза применяют монохимиотерапию, препаратом выбора является Вепезид.
Специфической диеты не существует, следует соблюдать принципы правильного питания и здорового образа жизни.
Рекомендуется также отказ от вредных привычек. Особенно вредно курение, так как дым раздражает слизистую оболочку дыхательных путей, провоцируя образование цитокинов и факторов роста. Результатом этого процесса становится усиленное деление клеток Лангерганса.

В том случае, если поражения костей при гистиоцитозе имеют множественную локализацию, применяют ионизирующую лучевую терапию в комплексе с глюкокортикоидами. При риске развития осложнений в виде перелома позвоночника, деформации скелета, потери зрения назначают мегавольтную лучевую терапию.
Лучевая терапия противопоказана при эозинофильной гранулёме лёгких, поскольку может спровоцировать обострение болезни.
Для устранения кожных дефектов применяют эксимерный лазер. В процессе воздействия узконаправленные лучи лазера воздействуют непосредственно на повреждённые клетки кожи. Данная методика позволяет замедлить патологический рост гистоцитов, улучшить состояние кожных покровов.
Оперативное вмешательство при гистиоцитозе из клеток Лангерганса рассматривают в случае малоэффективности лучевой терапии. При одиноочаговом моносистемном поражении кости применяют хирургическое вмешательство — кюретаж (выскабливание).
Народные методы лечения применяются при заболевании для устранения различных его проявлений:
- Себорейный дерматит — настой зверобоя. Столовую ложку сухой травы заварить 0,5 л кипятка и настаивать в течение получаса. Процеженную настойку развести в таком же количестве кипячёной воды и применять для протирания поражённых участков кожи головы.
- Поражения дёсен при стоматитах — отвар дубовой коры и шалфея. Кору дуба и цветы шалфея по 5 г залить водой и отваривать в течение 10 минут. Остудить, и процедив, использовать для полоскания полости рта два раза в день.
- Несахарный диабет с мочеизнурением — настой семян подорожника. Его готовят следующим образом — 25 г сырья заливают 200 мл кипятка и настаивают до полного остывания под крышкой. Затем взбалтывают и процеживают. Принимают по 1 ст. л. 3 раза в сутки до еды.
- Панцитопения (анемия), вызванная химиотерапией — отвар шиповника и витаминная смесь сухофруктов с мёдом. Чай, приготовленный из ягод красной смородины и плодов шиповника, улучшает состав крови и способствует устранению анемии. Вместо смородины можно добавлять рябину или землянику. Не менее полезна смесь из кураги, инжира, изюма, чернослива и грецких орехов с мёдом и лимоном. Все продукты берут в равных пропорциях, измельчают через мясорубку и перемешивают с мёдом. Вкусный и полезный десерт нужно употреблять три раза в день по чайной ложке.
Прогноз лечения
Прогноз, а также продолжительность жизни пациентов зависят от возраста больного и формы заболевания. В группу риска входят младенцы, а также дети до двух лет, у которых диагностируют болезнь Абта-Леттерера-Сиве или вирус-ассоциированный гемофагоцитарный синдром во врождённой форме. Дети старше 2 лет, у которых отсутствуют системные поражения органов, в 80% имеют благоприятный прогноз лечения.
В тяжёлых случаях пациентам присваивается инвалидность. Злокачественный гистиоцитоз является фатальным, летальный исход прогнозируют в 100% случаев.
Профилактика заболевания
При гистиоцитозе есть риск возникновения рецидивов, поэтому пациентам, которым удалось справиться с болезнью, следует ежегодно проходить осмотр врача с профилактической целью.
Гистиоцитоз — редкое заболевание, проявляющееся в поражении различных органов и систем клеточными инфильтратами. Прогноз зависит от клинической формы и своевременной диагностики заболевания. На наличие диагноза у детей могут указывать хронические, не поддающиеся лечению отиты, дерматит и себорея, слабость, отдышка и субфебрильная температура тела.
Читайте также:

