Фотодинамическая терапия при плоскоклеточном раке
Все методы лечения плоскоклеточного рака кожи направлены на радикальное удаление опухолевого очага и получение стойкого клинического излечения. Выбор метода лечения зависит от формы опухоли, стадии, локализации, распространенности процесса, наличия метастазов, возраста и общего состояния больного. Так, солнечной ндуцированный плоскоклеточный рак кожи имеет более низкий уровень метастазирования по сравнению с плоскоклеточным раком, развившимся на фоне очагов хронического воспаления, рубцов или хронического радиационного дерматита, что следует учитывать при проведении операции. Опухоли губ, ушных раковин и носа имеют более высокий уровень метастазирования, однако подобная локализация не позволяет проводить широкое иссечение образований, поэтому они должны лечиться методами, позволяющими осуществлять микроскопический контроль краевой зоны удаленной опухоли. Агрессивными и часто местастазирующими являются и рецидивные опухоли. Что касается размера опухоли, то известно, что плоскоклеточный рак кожи, диаметр которого превышает 2 см, рецидивирует и метастазирует чаще и поэтому требует лечения более радикальными методами.
К гистологическим особенностям, определяющим тактику лечения больных плоскоклеточным раком кожи, относятся степень дифференцировки, глубина инвазии и наличие периневрального распространения опухоли. Больные с высокодифференцированным плоскоклеточным раком имеют лучший прогноз, чем с низкодифференцированным, т.к. низкодифференцированный рак более агрессивен и имеет более высокий уровень рецидивирования и метастазирования. Опухоли с меньшим уровнем инвазии, прорастающие только в сосочковый слой дермы, имеют значительно меньшую частоту рецидивирования и метастазирования, чем опухоли, глубоко инвазирую-щие дерму, подкожную жировую клетчатку или имеющие периневральную инвазию. Более агрессивно протекает плоскоклеточный рак кожи и у больных с иммуносупрессией (реципиентов трансплантанта внутренних органов, больных лимфомой, СПИДом и др.), с более высоким риском ренидивирования, метастазирования и смертельного исхода. Их лечение следует проводить радикальными методами, также, как и больных с пальпируемыми лимфатическими узлами, поскольку это может быть признаком метастазирования.
Наиболее старым, но не утратившим своего значения вплоть до настоящего времени, является хирургический метод лечения плоскоклеточного рака кожи, который при небольших опухолях основан на иссечении опухоли в пределах здоровой кожи, отступив на 1 -2 см от края опухоли с последующей пластикой или без нее. Это дает не только хороший косметический результат, но и возможность получить адекватный материал для патоморфологического исследования. Большие и более агрессивные опухоли удаляют в более широких пределах. Крупные опухоли требуют удаления значительного объема тканей, а иногда и ампутации, например, пальца или полового члена. Если удаление опухоли проведено адекватно, уровень излечения в течение 5 лет составляет 98%.
Исключительно важное значение при хирургическом лечении плоскоклеточного рака кожи имеет метод Mohs с микроскопическим контролем краевой зоны удаленной опухоли в момент оперативного вмешательства, что позволяет добиться высокого уровня излечения (до 99%) и сохранить максимум нормальной кожи вокруг очага. Наиболее низкий уровень рецидивирования при сохранении хорошего косметического эффекта дает удаление опухолей в пределах 4 мм зоны видимо здоровой кожи. Этот метод также целесообразно использовать при низкодифференцированных и метастатических раках кожи.
К хирургическим методам лечения относятся также электрокоагуляция и юоретаж, которые применяют при небольшом диаметре опухоли (до 2 см) и незначительной инвазии. Чаще электрокоагуляцию применяют при плоскоклеточном раке кожи диаметром менее 1 см, располагающимся на гладких поверхностях кожи (лоб, щека, туловище) и имеющим глубину инвазии в пределах дермы или верхних отделов подкожной клетчатки. Электрокоагуляция акже показана для лечения плоскоклеточного рака кожи небольшого диаметра, развивающегося на фоне очагов хронического радиационного дерматита. При проведении электрокоагуляции обязателен захват 5-6 мм прилегающей к опухоли зоны здоровой кожи. Иногда электрокоагуляцию и кюретаж сочетают с криотерапией. Преимущества метода заключаются в высокой частоте излечения, простоте метода, а также в формировании удовлетворительного в косметическом отношении рубца за счет быстрого и полного последующего заживления кожи. Метод не позволяет получить адекватный материал для гистологического контроля краев удаленной опухоли и поэтому требует обязательного тщательного наблюдения за больными в течение длительного срока.
Криодеструкция плоскоклеточного рака кожи проводится только при небольших поверхностных и высокодифференцированных опухолях, располагающихся на туловище. Она осуществляется криозондом (но ни в коем случае не ватным тампоном) ил аэрозольным методом; время экспозиции — 5 мин с повторными оттаиваниями от 2 до 5 раз и захватом здоровой кожи на 2-2,5 см. В связи с тем , что при этом методе гистологический контроль за краями удаленной опухоли невозможен, проведению должна предшествовать биопсия, подтверждающая, что опухоль является поверхностной и высокодифферен-цированной. В руках опытного врача, тщательно соблюдающего показания и противопоказания к проведению криодеструкции, лечение этим методом может быть очень эффективным, обеспечивающим излечение в 95% случаев. Однако следует учитывать, что период заживления при криодеструкции составляет от 2 до 4 нед, а после лечения формируется атрофичес-кий гипопигментированный рубец.
Применение лазерного излучения при лечении плоскоклеточного рака кожи осуществляется двумя методами: путем фототермического разрушения (коагуляции, иссечения) опухоли и в виде фотодинамической терапии.
Для иссечения плоскоклеточного рака кожи может использоваться лазер на углекислом газе в фокусированном режиме, что уменьшает вероятность кровотечения (за счет коагуляции мелких сосудов во время лечения) и образования рубцов, тем самым обеспечивая хороший косметический результат. Применение сфокусированного луча лазера для удаления этой опухоли особенно показано пациентам, получающим терапию антикоагулянтами или страдающим заболеваниями с кровоточивостью.
С целью уменьшения интенсивности воздействия лазерокоагуляции, как правило, используют неодимовые и углекислотные лазеры в расфокусированном режиме. Особенно показана лазерокоагуляция при плоскоклеточном раке ногтевого ложа и полового члена.
Фотодинамическая терапия плоскоклеточного рака кожи представляет собой комбинацию воздействия световым излучением (длина волны от 454 до 514 нм) с лекарственной терапией фотосенсибилизаторами (например, гематопорфиринами), что приводит к некрозу опухолевых клеток. Однако эффективность ее применения при плоскоклеточном раке кожи пока изучена недостаточно.
Плоскоклеточный рак кожи небольшого размера может быть успешно излечен с помощью близкофокусного рентгеновского излучения, хотя, в целом, лучевая терапия редко используется при лечении первичного плоскоклеточного рака кожи. Она является альтернативным методом лечения, и при соответствующем отборе больных обеспечивает их излечение более, чем в 90% случаев. Метод наиболее эффективен при лечении глубоко инва-зивных опухолей кожи, располагающихся вдол линий смыкания эмбриональной эктодермы (носогубные складки, околоушные области и т.д.); при локализации опухоли вблизи естественных отверстий (глаза, нос, ушные раковины и др.). Лучевая терапия также используется для подавления метастазов. Она показана в ряде случаев после проведения хирургической операции больным с высоким риском метастазирования; при рецидивных опухолях, возникших после применения других методов лечения, а также как паллиативный метод лечения у больных с неоперабельными новообразованиями. Она является методом выбора при лечении больных пожилого возраста и при наличии тяжелой сопутствующей патологии.
Обычно лицам пожилого возраста лучевую терапию плоскоклеточного рака кожи проводят при диаметре опухоли до 20 мм. Одним из условий, обеспечивающих эффективность лечения, является сохранение жизнеспособности здоровых тканей, находящихся в зоне воздействия излучения. В связи с этим доза облучения излучения должна быть толерантной (переносимой). Режим облучения зависит от локализации и размера опухоли, а также степени клеточной дифференцировки. Следует учитывать, что высокодифференци-рованный плоскоклеточный рак кожи требует больших доз облучения, чем низкодиффе-ренцированный. Доза облучения варьируется от 3 до 5 Гр/сут.; на курс — от 50 до 80 Гр. Перед проведением рентгенотерапии экзофит-ные очаги срезаются с помощью скальпеля или путем электродиссекации. При лечении крупных поверхностных опухолей кожи используют электронный пучок. Существенным недостатком лучевой терапии является развитие местных осложнений (лучевого дерматита, конъюнктивита, катаракты, перихондритов). которые наблюдаются примерно в 18% случаев. Несмотря на то, что немедленный косметический результат после проведения лучевой терапии может быть хорошим, иногда он ухудшается со временем, в том числе, и за счет развития хронического радиационного дерматита. При этом на месте предшествовавшего облучения кожа становится атрофичной, гипопигментированной с наличием телеанги-эктазий. При рецидивных опухолях повторная лучевая терапия не проводится.

Игитов Владимир Иванович
Опыт работы: 39 лет.
Первичный прием хирурга
пер. Ядринцева, 84а
Фотодинамическая терапия (ФДТ) — метод лечения онкологических заболеваний кожи, основанный на применении светочувствительных веществ — фотосенсибилизаторов и как правило, видимого света определённой длины волны.
Направления применения ФДТ в нашей клинике:
Лечение рака кожи
ФДТ наиболее эффективно при лечении рака кожи, рака языка, рака губы.
Преимущества фотодинамической терапии перед классическими методами лечения рака кожи
В настоящее время при всех предраковых состояниях и начальных стадиях рака онкологи все больше отдают предпочтение именно этой терапии. И это неслучайно, ведь ни одна другая методика не сравнится с фотодинамической терапией, обладающей массой преимуществ:
— позволяет добиваться селективного разрушения опухоли с максимальным сохранением окружающей здоровой ткани в том числе каркасные структуры тканей и органов — коллагеновые волокна. Благодаря этому, после проведенной терапии и разрушении опухоли нормальные клетки при своем размножении заполняют обнажившийся каркас органа.
— проводится, как правило, в случае неудачи предшествующих традиционных видов лечения
— в случае невозможности выполнения хирургической операции из-за сопутствующей патологии или возможности нанесения существенного косметического повреждения, а также при наличии у больных множественных опухолевых поражений
— у больных, у которых стандартные методы оказались неэффективными
— избавляет больных от операции и последствий хирургического лечения, таких как рубцовые деформации и келоиды, а так же последствий после применения методов лучевой терапии.
— ФДТ может применяться в большинстве случаев в амбулаторных условиях без риска развития осложнений.
— в лечении рака кожи ФДТ может проводиться, как по радикальной, так и по паллиативной программам при запущенных формах с целью улучшения качества жизни больного.
ФДТ может проводиться неоднократно с интервалом не менее 14 дней после внутривенного применения без ущерба для здоровья и не вызывая существенных изменений со стороны внутренних органов и нормальной кожи пациентов.
Повторные сеансы ФДТ проводятся при частичной регрессии опухоли, в связи с возникновением рецидивов или возникновением новых опухолевых очагов.
В зависимости от степени распространенности опухолевого процесса ФДТ может применяться с различными целями. При лечении начальных форм базальноклеточного рака кожи ФДТ устраняет необходимость хирургической операции, то есть является альтернативой хирургическому методу. На ранних стадиях опухолевого процесса, а также при небольших рецидивах, ФДТ приводит к радикальному излечению с полной медицинской и социальной реабилитацией. Среди контингента больных с обширным базальноклеточным раком ФДТ может применяться с паллиативной целью, улучшая качество жизни больных.
Данный метод является альтернативным лучевой терапии, так как сроки лечения, достаточно высокая терапевтическая эффективность, отсутствие серьезных осложнений и побочных явлений, хорошая переносимость больными, косметические и функциональные результаты, создают ему определенные преимущества и привлекательность среди обширной группы онкологических больных. При необходимости ФДТ может успешно сочетаться с традиционными методами лечения.
Механизмы действия ФДТ
Фотодинамическая терапия проводится в два этапа. Сначала в организм внутривенно вводится фотосенсибилизатор (фотодитазин и радахлорин), вещество, способное вступать в химические реакции под действием света. Через определенное время препарат накапливается в опухоли в гораздо большем количестве, чем в здоровой ткани. Это объясняют особенностями опухолевых клеток и их кровоснабжения. Кровеносные сосуды опухоли обычно капиллярного типа с несовершенной базальной мембраной и измененными клетками внутреннего слоя (эндотелия), поэтому молекул сенсибилизатора довольно легко проникают из кровеносного русла в быстрорастущие и интенсивно делящиеся клетки опухоли и накапливаются там. Для современных препаратов соотношение концентрации фотосенсибилизатора в опухоли и окружающей нормальной ткани составляет от 3:1 до 10:1 в зависимости от химических свойств препарата и природы опухоли.
После накопления препарата производят облучение измененных тканей светом определенной длины волны в течение нескольких минут (десятков минут). В качестве источника излучения используется лазер. В участках опухоли развиваются фотохимические реакции, которые приводят к гибели раковых клеток.
Обычно молекула фотосенсибилизатора находится в стабильном синглетном электронном состоянии. Это состояние соответствует самой низкой внутренней энергии. После поглощения фотона света определенной длины волны, молекула переходит в возбужденное состояние, тоже синглетное, с очень коротким временем жизни. Далее может произойти возврат молекулы в основное состояние с эмиссией фотона (флюоресценция) или преобразованием энергии в тепло. Но молекула может также перейти в триплетное состояние, если поменяется спин одного из электронов. Это триплетное состояние обладает более низкой энергией, чем возбужденное синглетное, но более продолжительным временем жизни, что позволяет сенсибилизатору вступить в реакции с другими молекулами. Вероятность перехода молекулы фотосенсибилизатора в возбужденное триплетное состояние при поглощении одного фотона называется квантовым выходом реакции. Чем выше квантовый выход, тем более активно проходит фотодинамические процессы разрушения опухолевых клеток.
Далее реакции фотосенсибилизатора с молекулами, образующими биологическую ткань, могут пойти по одному из двух путей. Фотосенсибилизатор может реагировать с биомолекулами непосредственно (реакции I типа) а может, что случается наиболее часто, вступить во взаимодействие с кислородом, присутствующим в ткани с образованием высокоактивного синглетного кислорода (реакции II типа).
Различают три пути гибели клеток под действием фотодинамической терапии:
- Прямая гибель клеток.
В клетке основными мишенями повреждающего действия фотосенсибилизатора являются мембраны, митохондрии и лизосомы. Перекисное окисление липидов мембраны может привести к нарушению ее целостности, увеличению проницаемости, образованию в мембране структурных дефектов и разрушению. Взаимодействие с белками мембраны приводит к дезактивации ферментов, рецепторов и ионных каналов, прекращению трансмембранного переноса молекул и ионов. Еще одной важной мишенью повреждающего действия являются митохондрии – энергетические станции клеток. В нормальных условиях в них происходит синтез АТФ, вещества, необходимого для всех энергозатратных процессов в клетке (синтеза ДНК, белков, транспорта веществ, деления клеток и т.д.). Нарушение дыхания и синтеза АТФ приводит к нарушению всех функций клетки и ее гибели. Разрушение лизосом в результате повреждения их мембраны также вносит вклад в гибель клеток. Высокоактивные лизосомальные ферменты, высвобождающиеся при этом, способствуют гибели клетки.
- Гибель клеток за счет повреждения сосудов.
Действие ФДТ значительно усиливается, если в опухоли есть функционирующая сосудистая система. Повреждение сосудов при ФДТ приводит к непрямой гибели клеток за счет ухудшения снабжения опухоли питательными веществами и кислородом. Чувствительность к ФДТ проявляют клетки эндотелия, макрофаги, нейтрофилы и тромбоциты. Под действием света запускается каскад физиологических событий: повреждаются клетки сосудистого эндотелия, происходит нарушение целостности сосудов и их сужение, происходит аггрегация тромбоцитов и склеивание (агглютинация) лейкоцитов и нейтрофилов, — что приводит к остановке кровоснабжения опухоли.
- Иммунологический отклик на ФДТ
Фотодинамическая терапия активизирует местную иммунную реакцию организма на опухолевые ткани и клетки, подвергшиеся воздействию. Поврежденные клетки и клетки иммунитета высвобождают цитокины, хемокины и других медиаторы воспаления. Вырабатываются вещества, привлекающие в зону повреждения лейкоциты. Развивается местная воспалительная реакция, которая также приводит к гибели измененных клеток.
Противопоказания:
- Повышенная кожная фоточувствительность.
- Нарушение функций печени, почек, сердечнососудистой системы в стадии декомпенсации.
- Беременность и период лактации.
- Идиосинкразия к фотосенсибилизаторам.
- Цены
- Специалисты
- Отзывы
- Вопрос-ответ
- Акции
- Карта проезда
- Записаться
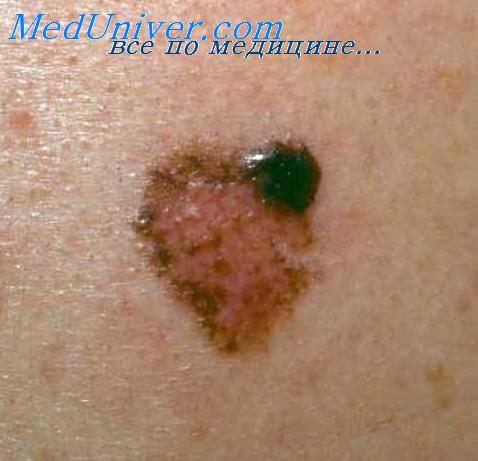
Выделяют несколько факторов, способствующих появлению злокачественных опухолей кожи, а именно:
- длительное облучение кожи ультрафиолетовыми лучами;
- воздействие радиоактивного излучения;
- длительное химическое, термическое воздействие на кожу;
- наследственная предрасположенность;
- длительный прием лекарственных препаратов, подавляющих иммунную систему (противоопухолевые препараты, кортикостероиды);
- механические травмы родимых пятен, невусов;
- возраст (в зоне риска находятся люди старше 50 лет).

Лечение рака кожи
Существует, также ряд заболеваний, которые являются предраковыми; эти заболевания делятся на облигатный предрак (пигментная ксеродерма, болезнь Педжета, болезнь Боуэна, эритроплазия Кейра) и факультативный предрак (хронические кожные заболевания, дерматиты, воспалительные и дистрофические процессы, медленно заживающие раны и язвы на коже). Облигатный предрак превращается, как правило, в рак.
Классифицируют три основных вида рака кожи:
- Базалиома ( базально-клеточная карцинома) — опухоль развивается из базальных клеток эпителия кожи; этот вид наиболее часто встречается из всех видов рака кожи. Опухоль характеризуется медленным ростом без метастазирования.
- Плоскоклеточный рак кожи (сквамозно-клеточная карцинома) — этот вид рака отличается весьма активным ростом и метастазированием чаще всего в лимфатические узлы.
- Злокачественная меланома— опухоль развивается из двух вышеперечисленных видов рака. Болезнь развиваются из клеток кожи, производящих пигмент меланин — меланоцитов, которые расположены в эпидермисе (на верхнем слое кожи). К злокачественным меланомам приводит бесконтрольное деление меланоцитов. На ранних стадиях меланома поддается лечению, а при запущенной форме болезни проникает в глубокие слои кожи, попадает в кровь и лимфатическую систему, быстро распространяется по всему телу.
Выделяют отдельно редкие виды рака кожи:
- рак клеток Меркеля — это очень злокачественная опухоль (отдаленные и региональные метастазы появляются более чем у 50 % заболевших) располагающаяся, обычно, на коже лица и головы (в очень редких случаях на других участках тела). Она бывает, в основном у пожилых людей
- саркомы кожи — появляется из частей соединительной ткани кожи и ее придатков. Поражает в основном кожу конечностей и туловища. Есть несколько разновидностей этого вида рака, наиболее распространенные из них — саркома Капоши и выбухающая дерматофибросаркома.
Появление на коже кровоточащих, долго не заживающих язв, ран, неисчезающего красного пятна или белого гладкого пятна, отличающегося от окружающей кожи; новообразования – шишки, узелки, родимые пятна разного цвета (розовые, красные, белые, коричневые, фиолетовые); бляшек с углублением в середине; изменение родинок на теле (уплотнение, увеличение, изменение цвета, воспаление); появление пигментированного кровоточащего пятна на коже.
Основные методы лечения рака кожи при обязательной лекарственной терапии являются радиотерапия, химиотерапия, лазерная хирургия, криохирургия, фульгарационная терапия, фотодинамическая терапия.
Преимущества метода ФДТ неоспоримы. При практически 100% эффективности ФДТ разрушает исключительно злокачественные новообразования, не затрагивая здоровые клетки; орган, пораженный злокачественным процессом, остается полностью сохранным; после лечения методом ФДТ на коже не остаются шрамы, рубцы; ФДТ прекрасно справляется с опухолями, захватившими обширные участки кожи, а также со злокачественными новообразованиями, расположенными в труднодоступных зонах (в уголках глаз, на крыльях носа, в ушных раковинах, в наружном слуховом проходе); проводится в амбулаторных условиях; не имеет побочных негативных явлений, не токсична; может проводиться неоднократно; не имеет противопоказаний; применяется как для излечения заболевания, так и по паллиативной программе с целью улучшения качества жизни больного.
Количество процедур определяется индивидуально с учетом комплекса прогностических факторов (локализация и стадия опухоли, ее морфологическое строение, характер ранее проведенного лечения, степень анатомо-функциональных нарушений) и целей (профилактическая, восстанавливающая, поддерживающая, паллиативная).
Смотрите также другие научные статьи:
Рак кожи: прогноз положительный
Рак кожи — весьма распространенная проблема. В мире по числу новых регистрируемых случаев меланомы в год лидируют Австралия, Новая Зеландия и США. В России, как и во всем мире, статистика заболеваемости растет.
На 100 000 населения России приходится примерно 324 случая рака кожи, из них около 20% занимает меланома. Однако по статистике летальности меланома уверенно лидирует — 11,9% смертельных случаев в течение года после начала лечения против 0,8% смертей от всех остальных видов рака кожи вместе взятых.
По данным Всемирной организации здравоохранения ежегодно в мире регистрируется 132 000 новых случаев меланомы, из них в России — 8000–9000. Большая часть заболевших — пожилые. У мужчин после 50 лет данный вид онкологии диагностируется в два–три раза чаще, чем у женщин такого же возраста. Но и у молодых мужчин и женщин рак кожи развивается достаточно часто. По оценкам эпидемиологов, это онкозаболевание в России по распространенности уступает только раку легких, раку молочной железы и раку предстательной железы. Другими словами, речь идет не о какой-то экзотической болезни, а о реально существующей угрозе здоровью.
Это интересно!
В Бразилии, где из-за высокой солнечной активности рак кожи встречается особенно часто, дерматологи уже несколько лет подряд проводят акцию: они выходят на улицы и пляжи, призывая людей пройти осмотр в мобильной клинике. У каждого десятого пациента, согласившегося на диагностику, обнаруживается опухоль. В 13% случаев это смертельно опасная меланома.
Важно помнить, что рак кожи — еще не приговор, если он обнаружен вовремя.
Существует несколько видов рака кожи, а также десятки заболеваний, называемых предраковыми: со временем они с разной степенью вероятности могут перерождаться в злокачественные новообразования. Поэтому всем людям независимо от возраста и состояния здоровья важно периодически проходить осмотр у дерматолога.
К распространенным видам рака кожи относятся:
- Базалиома — эта опухоль диагностируется в семи случаях рака кожи из десяти. Базалиома выглядит как узелок или рубец красно-коричневого или розового цвета, который обычно появляется на лице. Новообразование может иногда зудеть, болеть или кровоточить. Оно медленно увеличивается в размерах, не причиняя человеку выраженного дискомфорта, из-за чего обращение к врачу чаще всего откладывается. К счастью, эта опухоль крайне редко распространяется по телу или внутри организма (дает метастазы), поэтому прогноз для пациентов, как правило, благоприятный.
- Плоскоклеточный рак кожи (сквамозно-клеточная карцинома) по форме часто напоминает гриб: круглое тело на тонкой ножке. Эта опухоль похожа на бородавку: она в большинстве случаев обнаруживается на поверхности лица — в области нижней губы. При некоторых разновидностях плоскоклеточного рака новообразование можно распознать лишь по изменению цвета кожи: в патологической области она выглядит бледной или воспаленной. На поздних стадиях карцинома приводит к образованию метастазов и иногда оказывается неизлечимой.
- Меланома — крайне опасный вид опухоли, который является причиной большинства летальных исходов при раке кожи. Развивается чаще всего из родинок — скоплений пигментных клеток, меланоцитов. Но не только: меланома может также поражать сетчатку глаза, слизистые оболочки (полость рта, влагалище, прямую кишку). Это новообразование характеризуется быстрым ростом и склонно к развитию многочисленных отдаленных метастазов — в костях, головном мозге, легких, печени. Даже при своевременном лечении у больных с меланомой часто возникают рецидивы — повторный рост опухоли спустя несколько лет.
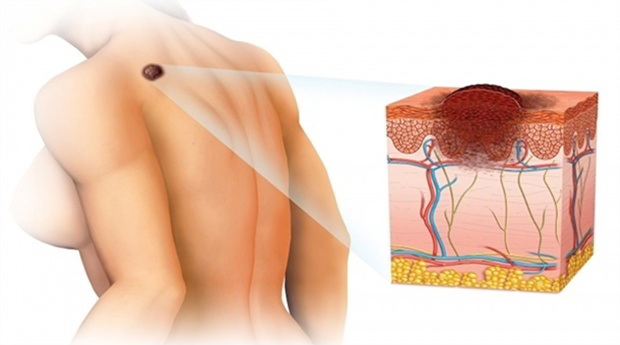
Для того чтобы классифицировать выявленную опухоль (это помогает в выборе лечения и при оценке шансов на полную победу над заболеванием), врачи-онкологи используют систему TNM (от английских слов tumor — опухоль, nodule — узел, metastasis — метастаз). Буквой T обозначается размер новообразования и глубина его прорастания в нижележащие слои кожи. Буквой N — вовлечение в процесс ближайших и отдаленных лимфатических узлов, куда опухолевые клетки попадают с током лимфы по сосудам. Наконец, M обозначает, есть ли у рака метастазы — новые опухоли, выросшие вдалеке от первичного очага.
По совокупности полученных данных врач ставит диагноз. Так, если опухоль имеет минимальные размеры и не распространяется за пределы верхних слоев кожи, стадия обозначается как нулевая или первая (I ) — в зависимости от вида рака и точного диаметра новообразования. Если же размеры большие, но вовлечения других тканей и лимфоузлов не произошло, а также нет метастазов, выставляется II стадия . При поражении таких структур поблизости от опухоли, как мышцы, хрящи, кости, или при обнаружении раковых клеток хотя бы в одном лимфоузле рак относят к III стади и . Наличие метастазов означает, что болезнь перешла в IV стадию .
Важно знать!
Благоприятный прогноз при раке кожи зависит от нескольких факторов. В первую очередь от вида опухоли: базалиома практически не влияет на продолжительность жизни человека при условии, что ему оказана своевременная и качественная медицинская помощь. Если же речь идет о плоскоклеточном раке или меланоме, прогноз зависит от стадии. В среднем пятилетняя выживаемость пациентов с III стадией меланомы составляет 40–78%, с IV стадией — 15–20%. После обнаружения метастазов о выздоровлении, увы, речь уже не идет, но при доступе к новейшим методам лечения рака жизнь пациента можно существенно продлить, при этом сохранив ее качество.
Число выявляемых случаев рака кожи увеличивается с каждым годом. При этом в Европе и США при росте новых случаев меланомы не растет процент смертности, что говорит о высоком уровне ранней диагностики, позволяющей начать своевременное лечение. В России же с увеличением числа заболевших растет и смертность от этого заболевания, поскольку обнаруживается оно уже, как правило, на поздних стадиях, когда появились метастазы в отдаленных от очага органах. В нашей стране от меланомы умирает 40% заболевших (на Западе — 10%). Виной тому низкий уровень информированности населения об этом заболевании, незнание элементарных правил поведения на солнце, а также невысокая квалификация врачей неонкологической практики. В связи с этим в странах с неудовлетворительной организацией медицинской помощи (к которым относится и Россия) велика потребность в услугах онкологов. При этом использование высокотехнологичных методов диагностики и лечения рака кожи — позитронно-эмиссионной томографии (ПЭТ) или радионуклидной терапии — доступно далеко не всем больным. Ведь государственные специализированные центры переполнены, а количество отделений подобного профиля при частных клиниках в стране можно пересчитать по пальцам.
При этом ранняя диагностика рака кожи не всегда зависит от внимательности больного к собственному здоровью: в случаях, когда опухоль расположена на волосистой части головы или в другом труднодоступном для осмотра месте (например, на слизистой носа), симптомы дают о себе знать лишь на поздних стадиях, когда времени на промедление уже нет.
Существует несколько основных методов борьбы с раком кожи — часть из них применяется в том числе и в нашей стране, другие доступны лишь жителям тех государств, где активно внедряются новые технологии для лечения онкологических заболеваний.
Несомненно, рак кожи — серьезное испытание для заболевшего им человека, которое заставляет иначе взглянуть на жизнь и поменять приоритеты. Однако многообразие методов лечения онкологических заболеваний и истории пациентов об успешных выздоровлениях после страшного диагноза заставляют верить, что эту болезнь все-таки можно победить. Главное — не откладывать первый визит к врачу и с максимальной ответственностью подойти к выбору стратегии лечения.
Читайте также:

