Десмоидная опухоль передней брюшной стенки лечение
Десмоидные опухоли – мягкие волокнистые новообразования, которые могут развиваться из мышечных структур по всему телу. Термин “десмоид”, был придуман Мюллером в 1838 году, это слово происходит от греческого desmos, что означает “похожий на сухожилие”. Десмоидные опухоли часто появляются как инфильтративные, хорошо дифференцированные образования из фиброзной ткани. Стоит также обратить внимание на то, что эти опухоли локально агрессивны. Этот аспект сделал лечение этих относительно редких опухолей сложной задачей.
Десмоидные опухоли. Эпидемиология
В целом, на десмоидные опухоли приходится 0,03% от всех новообразований. При наличии у пациентов семейного полипоза толстой кишки, распространенность десмоидных опухолей достигает 13%. Десмоидные опухоли встречаются в два раза чаще у женщин, чем у мужчин. Десмоидные опухоли чаще встречаются у лиц в возрасте 10-40 лет, но в медицинской литературе также были зафиксированы случаи, когда эти опухоли развивались у маленьких детей и у пожилых людей.
Десмоидные опухоли. Причины
Основные и точные причины развития десмоидных опухолей остаются еще неопределенными. Развитие этих опухолей может быть связано с травмой или гормональными факторами, или они могут иметь генетическую связь. Эндокринная этиология также была предложена некоторыми исследователями. Десмоидные опухоли наиболее часто появляются у молодых женщин во время или после беременности. Опухоли регрессируют во время менопаузы и после лечения тамоксифеном.
Синдром Гарднера характеризуется развитием колоректальных аденоматозных полипов. У человека с этим синдромом, эти полипы могут исчисляться сотнями а то и тысячами. В своё время, синдром Гарднера был расценен как отдельное заболевание, пока не был идентифицирован ген APC, мутации в котором были признаны в качестве основной причины развития синдрома Гарднера. Некоторые исследователи считают, что у лиц с этим синдромом существует генетическая предрасположенность к развитию десмоидных опухолей, независимо от типа мутаций в гене APC. Десмоидные опухоли развиваются у 10-15% у пациентов с синдромом Гарднера. Однако основные генетические факторы, не зависящие от мутаций в гене APC, которые могут играть важную роль в восприимчивости к десмоидным опухолям еще не были определенны.
Десмоидные опухоли. Патофизиология
Хотя десмоидные опухоли наиболее часто возникают из прямой мышцы живота женщин, в послеродовом периоде, они фактически могут возникнуть в любой скелетной мышце. Десмоидные опухоли имеют тенденцию проникать в соседние пучки мышц, часто захватывая их и вызывая их дегенерацию. Несмотря на то, что эти опухоли очевидно крепятся к мышцам, покрывающая их кожа является нормальной как функционально так и на внешний вид. Миофибробласты являются основным типом клеток из которых развиваются десмоидные опухоли.
Десмоидные опухоли. Фото


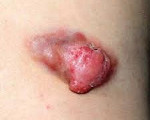
Экстраабдоминальная десмоидная опухоль

Десмоидная опухоль брюшной стенки.

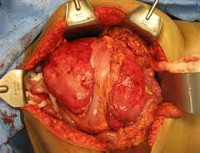
Последний шаг хирургического вмешательства. Полное иссечение опухоли и установка полипропиленовой сетки в брюшной полости для фиксации структур.

Десмоидная опухоль коленного сустава

Интраоперационная картина удаления опухоли
Десмоидные опухоли. Симптомы и проявления
Хотя десмоидные опухоли могут возникать в любой скелетной мышце, они чаще всего развиваются в передней брюшной стенке и в плечевом поясе. Забрюшинные новообразования являются более распространенными у лиц с семейным полипозом, с синдромом Гарднера и у лиц прошедших абдоминальную хирургию.
Периферийные десмоидные опухоли
Периферийные десмоидные опухоли – упругие, гладкие и подвижные образования. Они часто придерживаются окружающих структур. Кожа, закрывающая эту опухоль, обычно не проявляет никаких подозрительных аспектов. Наличие такого нароста мягких тканей должно настороживать любого врача, это должно заставить его копаться глубже в истории семьи для поиска доказательств наличия у членов семьи семейного полипоза и синдрома Гарднера. Брюшные десмоидные опухоли встречаются редко и они могут дать о себе знать с постепенно возрастающим отеком ног. Очень редко, но десмоидные опухоли могут развиться в ногах.
Интраабдоминальные и экстра-брюшные десмоидные опухоли
Интраабдоминальные десмоидные опухоли, в некоторых случаях, могут развиваться в мочевом пузыре и в мошонке. Интраабдоминальные десмоидные опухоли остаются бессимптомными до тех пор, пока они не начнут рости и пока они не начнут проникать в близлежащие структуры. Симптомы со стороны кишечной, сосудистой систем, мочеточника или нервной системы, могут быть начальными проявлениями этой опухоли.
Десмоидные опухоли груди
Десмоидные опухоли молочных желез составляют только 0,2% от всех известных опухолей молочной железы, которые развиваются из мышечной фасции. Десмоидные опухоли могут имитировать рак молочной железы.
Десмоидные опухоли. Диагностика
- Иммуноокрашивание виментином и десмином полезно в различении опухоли и в дифференциальной диагностике десмоидных опухолей.
- Также желательно провести проверку гена APC на наличие мутаций.
- КТ и МРТ используются для диагностики и последующего наблюдения за десмоидными опухолями. С помощью этих методов также можно определить степень опухоли и ее инвазию в близлежащие структуры, особенно до хирургического удаления. МРТ превосходит КТ по качеству получаемых результатов.
- Биопсия
Десмоидные опухоли. Лечение
Первичная операция является самым успешным первичным методом лечения десмоидных опухолей. Остаточные послеоперационные положительные края отражают высокий риск развития рецидива.
У тех пациентов, которые отказываются от хирургии или которые не являются кандидатами на операцию, могут быть применены другие варианты лечения.
Лучевая терапия может быть использована в качестве средства лечения рецидива или в качестве первичной терапии, с помощью которой можно избежать хирургическую резекцию. Лучевая терапия может применяться в послеоперационном периоде, до операции, или в качестве единственного метода лечения.
Фармакологическая терапия с применением антиэстрогенов и ингибиторов простагландина также может быть применена.
В случаях рецидива экстра-абдоминальных десмоидных опухолей, при которых операция противопоказана, химиотерапевтическая комбинация из доксорубицина, дакарбазина и карбоплатина может оказаться очень эффективным методом. Интраабдоминальные десмоидные опухоли, как часть синдрома Гарднера, могут ответить на внутривенное введение доксорубицина и ифосфамида.
Агрессивная, широкая хирургическая резекция является основным методом выбора. Полное хирургическое иссечение десмоидных опухолей будет наиболее эффективным методом лечения. В некоторых случаях, это может потребовать удаления большого количества здоровой ткани. В обширных случаях к операции также может потребоваться адъювантная терапия в том числе химиотерапия и повторные операции. А в очень отдельных случаях, может потребоваться радикальная резекция с последующей немедленной реконструкцией пострадавшего региона.
Опыт показывает, что беременность не влияет на результаты хирургической операции.
Опухоли, которые развиваются в конечностях и в глубоких мягких тканях туловища имеют более высокий риск рецидива.
Для опухолей, которые не вызывают симптомов и не увеличиваются в размерах, некоторые врачи предпочитают выжидательный и наблюдательный подход.
Десмоидные опухоли. Прогноз
Несмотря на их доброкачественный гистологический внешний вид и незначительный метастатический потенциал, тенденция десмоидных опухолей к местной инфильтрации является существенной с точки зрения (1) деформации, заболеваемости и смертности и (2) потенциальной обструкции жизненно важных структур и органов.
Рецидив десмоидной опухоли развивается у около 70% пациентов. Положительный хирургический край является значительным фактором риска развития рецидива.
Для людей с синдромом Гарднера и с внутрибрюшными десмоидными опухолями прогноз может быть не самым лучшим. Пятилетняя выживаемость таких пациентов, с опухолью на стадии I, II, III, IV составляет 95%, 100%, 89%, и 76% соответственно. 5-летняя выживаемость пациентов с опухолью на стадии IV и с тяжелой болью, у которых размер опухоли более 10 см, составляет 53%.
Кроме того, из-за большого количества редких заболеваний, информация по некоторым расстройствам и состояниям может быть изложена только в виде краткого введения. Для получения более подробной, конкретной и актуальной информации, пожалуйста, свяжитесь с вашим персональным врачом или с медицинским учреждением.
Десмоидная фиброма – это редкая разновидность опухоли на соединительных тканях. Она развивается из мышечной структуры, фасций, сухожилий, апоневрозов. Представляет собой промежуточный вариант между добро- и злокачественным новообразованием. Эта фиброма дает метастазов, но у нее существует склонность к агрессивному росту и частым рецидивам. Из-за этого в онкологии ее рассматривают как условно-доброкачественную опухоль. Еще она называется десмоидом, мышечно-апоневротическим фиброматозом.
Характеристики новообразования
Десмоидная фиброма представляет собой соединительнотканную опухоль. Она склонна к прорастанию в окружающие ткани, но метастазы не выделяются. Может появиться на любой части тела, но в большинстве случаев она находится на передней брюшной стенке, спине либо плечах. Выглядит как опухолеобразное новообразование, которое располагается в мышцах либо связано с ними. В дальнейшем может прорастать в костные ткани, суставы, сосуды, внутренние органы.

При гистологическом анализе образцов тканей не обнаруживаются признаки злокачественности. Десмоид (на фото) считают промежуточной стадией между доброкачественным и злокачественным образованием. Но при этом для десмоида характерны частые и многократные рецидивы после удаления. Опухоль агрессивно развивается и может распространяться и врезаться в рядом расположенные органы, ткани, даже кости, постепенно разрушая их.
Десмома выглядит как безболезненное плотное образование. Имеет круглую форму. В диаметре от 0,2 до 15 см, хотя в редких случаях размеры бывают и больше. Поверхность гладкая, но может быть с небольшими буграми.

Внутри содержится масса бурого либо серого оттенка с консистенцией, похожей на желе. Внутри поверхность выстилается эпидермисом. На стенках могут быть ткани костные либо хрящевые, зоны обызвествления. Новообразование произрастает медленно, но у некоторых людей, наоборот, стремительно. Если размеры крупные, то может давить на рядом расположенные внутренние органы. Иногда в субстанции внутри нароста начинаются воспалительные процессы. Велика вероятность прорыва гнойной массы в рядом расположенные внутренние ткани либо наружу.
Десмоидная фиброма образуется из апоневрозов либо фасций мышц. В любом случае для нее необходимы оболочки из соединительной ткани. Такие новообразования могут находиться в любых зонах.
Разновидности
Выделяют следующие разновидности в зависимости от места локализации:
- Абдоминальные десмоиды. Их еще называются истинными. Они развиваются непосредственно на животе. Такие наросты встречаются в 35 % всех случаев.
- Экстраабдоминальные. Растут в других местах. Встречаются в 65 % случаев. Как правило, встречаются на руках, плечах, ягодицах. В более редких случаях – на грудной клетке, нижних конечностях. У женщин может произрастать сзади матки, а у мужчин – за мошонкой.
Выделяют несколько разновидностей экстраабдоминальной десмоидной фибромы (десмоида):
- Классическая с единственным очагом, который поражает рядом расположенные фасции.
- Поражение мышечных фасций и сосудов ног либо рук с равномерным уплотнением и утолщением.
- Множественные узелковые новообразования с разным местом расположения.
- Переход в злокачественное новообразование, преобразование в десмоид-саркому.
Это основные типы, которые отличаются местом расположения, характером, внешним видом.
Причины десмоидной фибромы
Точно установить причины такого недуга у врачей и ученых пока не получилось. Но выделяют ряд факторов, которые вместе либо по отдельности повышают вероятность появления такого новообразования.
К ним относится следующее:
- Гиперэстрогения. Это подтверждается тем, что происходит регресс у женщин с климаксом, а также при проведении правильно подобранной гормональной терапии.
- Разрывы волокон мышц в ходе родовой деятельности.
- Генетическая предрасположенность.
- Травмы мягких тканей.
Такому заболеванию подвергаются как мужчины, так и женщины. Но при этом у последних оно встречается в 4 раза чаще. Причем из них нерожавшие женщины составляют только 6 %.
Как правило, к специалистам обращаются с жалобами женщины в возрасте от 20 до 40 лет. А вот у мужчин обычно их диагностируют в подростковом возрасте. Возможное объяснение – активный рост мышечной массы либо чрезмерные физические нагрузки, которые вызывают микротравмы мышечной и соединительной ткани. У детей заболевание встречается крайне редко. В медицинской практике известны случаи с врожденной формой десмоидной фибромы.
Симптомы
Десмоидные фибромы маленьких размеров не вызывают боль, дискомфорт. Для новообразований характерно следующее:
- Плотная подвижная опухоль. Располагается под кожными покровами. Постепенно увеличивается. В этом случае можно подозревать именно десмоидную фиброму из-за того, что она находится в месте, которое часто подвергается операциям либо травмам.
- Постепенно разрастается и становится несмещаемой.
- Если находится на нижней конечности, то это нога отекает. Такое происходит, когда опухоль прорастает через венозную фасцию либо плотно сращивается со стенкой сосуда. Из-за этого отток крови становится хуже. Это и вызывает опухание, отечности.
- Интраабдоминальное нахождение, вследствие чего могут возникать признаки поражения внутренних органов, которые располагаются рядом. Может разрастаться из брыжейки. Когда опухоль достигает больших размеров, то вызывает смещение либо передавливание кишечника. Появляются проблемы с пищеварительными процессами – урчит живот, мучает вздутие, запоры. В некоторых случаях появляются симптомы непроходимости кишечника.
- Если у женщин располагается возле молочных желез, то из-за этого она грудь увеличивается. Может изменяться как ее форма, так и форма соска.
- Опухоль может быть как подвижной, так и соединенной с рядом находящимися тканями.
- Если десмоидная фиброма разрастается у мужчины возле мошонки, то яичко смещается и, кажется, что оно увеличилось.
- Если новообразование прорастает к костям, то может вызвать их атрофию, переломы.
- Если десмоид увеличивается возле суставного сочленения, то может вызывать контрактуры.
- Если начинается воспаление в десмоидной фиброме, а гнойная масса прорывается в рядом расположенные ткани и органы, то это вызывает клиническую картину, которая характерна для интоксикации. У больного повышается температура, появляется озноб, слабость. Если гной проникает в полости живота, то можно будет заметить признаки раздражения брюшины, которые указывают на развитие перитонита.
Необходимо отличать десмоид от липомы либо гематомы (особенно в местах, где часто человек получает травмы либо раны).
Диагностика
Диагностика включает следующие мероприятия:
- Осмотр. Это касается десмоидных фибром, которые располагаются снаружи и представляют собой плотное новообразование. Пальпация не вызывает боли. На ранних стадиях развития не спаяно с тканями и легко может смещаться. Если это довольно крупный нарост, то он плотно прилегает к месту. Даже может прорастать в надкостницу. Кожные покровы над новообразованием не меняются. Часто располагается в зонах возле полученных травм либо ран после хирургического вмешательства, на что указывают рубцы.
- УЗИ опухоли. Такое обследование указывает на то, что у новообразования отсутствует капсула. Оно прорастает в фасцию. Может располагаться сосуд. Является однокамерной полостью. Внутри нее субстанция с консистенцией желе. На изображении УЗИ выглядит как темная полость. Иногда рядом с ней располагаются плотные структуры – обызвествления либо кальцинаты.
- Биопсия. Процедура проводится для определения строения клеточных структур. Это касается и соединительнотканных волокон, переплетенных между собой. Часто находят клетки с митозами – это неправильное деление структуры. Чем больше их, тем больше вероятность повторного появления новообразования либо его перехода в злокачественную опухоль (в данном случае – это саркома). Биопсию берут на участке между десмоидной фибромой и здоровыми тканями. Это помогает выбрать тактику ведения операции и границы иссекаемой области тканей.
- Магнитно-резонансная томография. Благодаря ей можно увидеть различные новообразование даже с мельчайшими размерами, определить ее место расположения, вовлеченность рядом находящихся тканей в патологический процесс. Такая методика полностью безопасна для здоровья человека.
- Компьютерная томография. Это серия рентгенографии. Снимки выполняются в виде разрезов исследуемой зоны. Для мягких тканей информативность процедуры меньше, отлично подходит для костных структур. Выявляет наличие обызвествлений.
Дополнительно осуществляют эстрадиолу сыворотки крови для определения необходимости гормональной терапии. Рентгенографию для костей в области, где расположен нарост, необходимо проводить, чтобы определить, поражены ли они. Если новообразования располагаются в малом тазу, то требуется цистография и экскреторная урография.
Чтобы оценить общее состояние пациента и подготовить его к хирургическому вмешательству, проводят общее обследование, которое включает анализ мочи и крови, электрокардиограмму, коагулограмму.
Лечение
Из-за того, что высока вероятность рецидива, рекомендуется проводить комплексное лечение десмоидной фибромы мягких тканей, которое включает хирургическое вмешательство и лучевую терапию. Дополнительно могут применять химическое и гормональное лечение. Согласно статистическим данным, если применять только монометодику, которая включает исключительно хирургическое вмешательство, то в 70 % случаев зафиксированы рецидивы. Если проводить комплексное лечение, то риск повторного появления опухоли значительно уменьшается.
Хирургическое удаление
Предполагает иссечение опухоли по краям здоровых тканей. Довольно часто удаляют всю фасцию, на которой появилась опухоль. Это делают, чтобы уменьшить риск рецидива.
Лучевая терапия
После хирургического удаления проводится лучевая терапия. Это связано с тем, что по статистике опухоль разрастается на 30 см от основного места. Облучение включает несколько курсов, которые больной проходит после того как заживет рана от хирургического вмешательства.
Сначала обрабатывают более широкую область. Общая доза составляет 40 Гр. Через 3 месяца курс повторяют. При этом обработке подвергается только центральная область, а доза будет в 2 раза меньше.
Антиэстрогены
Кроме того, применяют еще и антиэстрогены. Это связано с тем, что повышается активность роста фибромы у женщин со значительным уровнем эстрогенов, а также с возникновением регресса после наступления климакса.
Это стало основанием для применения "Тамоксифена". Курс длится от 5 до 10 месяцев. Дополнительно раз в месяц применяют "Золадекс". Он содержит вещества, которые аналогичны гонадоптропин-рилизинг гормону.
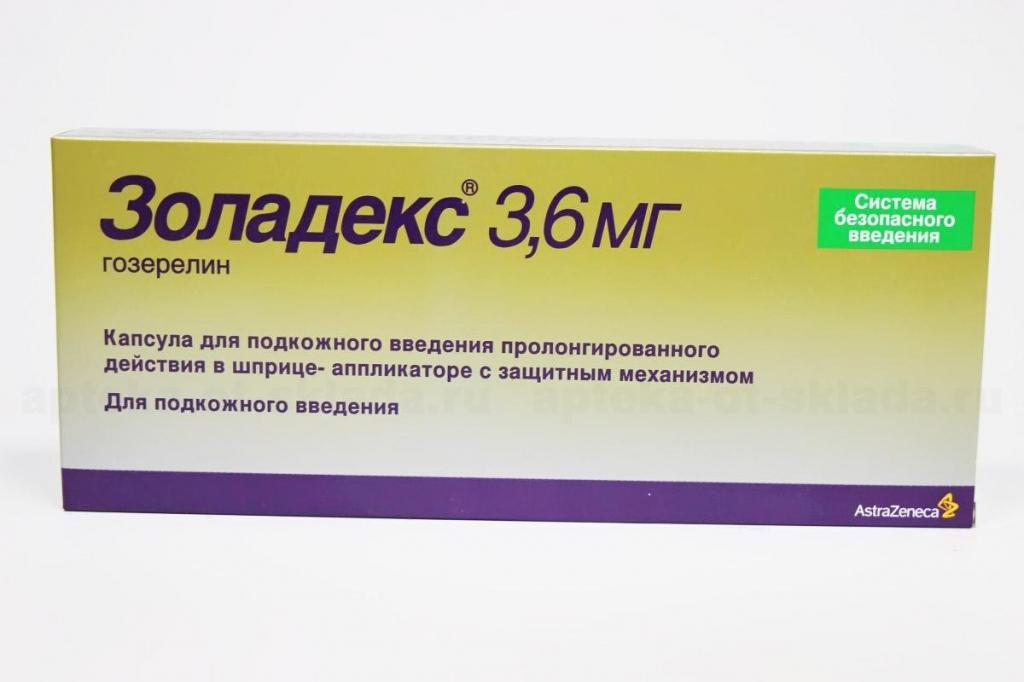
Такой метод лечения десмоида брюшной стенки даже разрешается применять в качестве основного, но только в тех случаях, когда существуют противопоказания к проведению хирургического вмешательства.
Гестагены
Гормональная терапия еще включает использование гестагенных средств, например, "Мегестрола", "Прогестерона". Они снижают уровень концентрации эстрогена.
Дополнительно
Химиотерапия тоже проводится. Применяют средства из группы цитостатиков – это "Винбластин" и "Метотрексат". Курс длится от 3 до 5 месяцев. Обязательно проводится контроль биохимических параметров крови.
Заключение
При десмоиде передней брюшной стенки прогнозы лечения благоприятные, если удалены соответствующие ткани, в которые может прорастать фиброма. В течение ближайших 3 лет в 60 % случаев наблюдается рецидив. Если сочетать несколько методов лечения, то это может привести к полному устранению опухоли.
Задаваясь вопросом, что можно кушать при десмоидной фиброме, знайте, что необходимо избегать слишком калорийной и жирной пищи.
В рационе должны быть продукты, обладающие антиоксидантной активностью. Также рекомендуется сократить объем пищи после обеда и вечером. Кушать нужно только свежеприготовленные блюда, без консервантов, красителей и ароматизаторов.

Блюда нужно готовить по щадящим кулинарным технологиям, т. е. отваривать, тушить, запекать в духовке. В любом случае конкретные рекомендации по рациону даст лечащий врач, ориентируясь на степень тяжести заболевания. Но диета будет лишь дополнением к медикаментозному лечению десмоидной фибромы.
Десмоидная опухоль – опухоль, развивающаяся из мышечно-апоневротических структур и занимающая промежуточное положение между доброкачественными и злокачественными новообразованиями. Склонна к прорастанию окружающих тканей, но не дает отдаленных метастазов. Может возникать на любом участке тела, чаще локализуется в области передней брюшной стенки, спины и плечевого пояса. Представляет собой плотное опухолевидное образование, расположенное в толще мышц или связанное с мышцами. При прогрессировании может прорастать сосуды, кости, суставы и внутренние органы. Диагноз выставляется на основании осмотра и данных дополнительных исследований. Лечение – оперативные вмешательства, лучевая терапия, химиотерапия.
- Причины и патанатомия десмоидной опухоли
- Симптомы десмоидной опухоли
- Диагностика и лечение десмоидной опухоли
- Цены на лечение
Общие сведения
Десмоидная опухоль (десмоид, десмоидная фиброма, мышечно-апоневротический фиброматоз) – редкая соединительнотканная опухоль, развивающаяся из фасций, мышц, сухожилий и апоневрозов. Микроскопически лишена признаков злокачественности и никогда не дает отдаленных метастазов, при этом склонна к местному агрессивному росту и частому рецидивированию (нередко многократному), поэтому онкологи рассматривают десмоид как условно-доброкачественное новообразование. Составляет 0,03-0,16% от общего количества новообразований. В 64-84% случаев страдают женщины.
У представительниц слабого пола десмоидная опухоль обычно возникает на втором или третьем десятилетии жизни, в 94% случаев выявляется у рожавших пациенток, в 6% случаев – у нерожавших. У больных мужского пола десмоид чаще диагностируется в детском или подростковом возрасте. В постпубертатном периоде количество случаев заболевания у мужчин резко уменьшается. Обычно наблюдается медленное прогрессирование. Диагностику и лечение десмоидных опухолей осуществляют специалисты в области онкологии, дерматологии, хирургии, травматологии и ортопедии.

Причины и патанатомия десмоидной опухоли
Причины развития десмоидной опухоли пока остаются невыясненными. В качестве одного из самых вероятных факторов специалисты рассматривают травматические повреждения мышц, связок и апоневрозов (в том числе – в процессе родов у женщин). Кроме того, исследователи указывают на возможную связь десмоидной опухоли с уровнем половых гормонов и некоторыми генетическими нарушениями. По статистике, десмоид диагностируется у 20% пациентов, страдающих семейным аденоматозом – наследственным заболеванием, обусловленным генетической мутацией.
Десмоидная опухоль представляет собой плотный, как правило, одиночный узел, имеющий волокнистое строение. Цвет новообразования на разрезе серовато-желтый. При микроскопическом исследовании десмоидной опухоли видны пучки коллагеновых волокон, расположенные в разных направлениях и переплетающиеся между собой. Выявляются зрелые фиброциты и фибробласты. Митозы возникают очень редко. При исследовании визуально неизмененных окружающих тканей, иссеченных вместе с новообразованием, могут обнаруживаться микроскопические элементы опухоли.
Симптомы десмоидной опухоли
Десмоидная опухоль может развиваться в любой части тела, однако чаще всего располагается на передней поверхности брюшной стенки. К числу достаточно распространенных локализаций также относятся спина и область плечевого пояса. На грудной клетке, верхних и нижних конечностях десмоидные опухоли появляются редко, однако, такие новообразования имеют особое значение, поскольку часто располагаются близко к костям и суставам, интимно спаиваются с близлежащими образованиями или прорастают их, нарушая подвижность суставов, прочность и опорность костей.
Десмоидные опухоли на руках и ногах всегда локализуются на сгибательной поверхности конечности. В зависимости от особенностей поражения тканей различают четыре клинических типа экстраабдоминальных десмоидных опухолей: одиночный узел с поражением окружающей фасции, одиночный узел с поражением фасциальных влагалищ на протяжении, множественные узлы на различных участках тела и злокачественное перерождение десмоида – превращение новообразования в десмоид-саркому.
Наряду с экстраабдоминальными выделяют интраабдоминальные и экстрабрюшные десмоидные опухоли, которые могут располагаться в брыжейке тонкой кишки, в забрюшинном пространстве, области мошонки и мочевого пузыря. Подобные новообразования выявляются реже периферических десмоидов и десмоидов передней брюшной стенки. Десмоидные опухоли в области брыжейки нередко сочетаются с семейным аденоматозом. Симптомы заболевания зависят от локализации и размера новообразования, наличия или отсутствия прорастания близлежащих органов и тканей.
Для десмоидной опухоли характерен медленный рост и малосимптомное течение. При десмоидных опухолях большого размера может наблюдаться болезненность. При прорастании суставов возможны контрактуры, при прорастании костей – патологические переломы, при прорастании внутренних органов – нарушения функции этих органов. В ходе внешнего осмотра обнаруживается плотное малоподвижное новообразование округлой или овальной формы с гладкой поверхностью, располагающееся в толще мышц либо связанное с мышцами и связками.
Диагностика и лечение десмоидной опухоли
Диагноз выставляют на основании осмотра, данных инструментальных исследований и результатов биопсии. Пациентов с десмоидной опухолью направляют на УЗИ, КТ и МРТ. Наиболее информативным методом исследования, позволяющим установить границы опухоли и степень ее инвазии в окружающие ткани, является магнитно-резонансная томография. При необходимости назначают ангиографию сосудов и другие исследования. При прорастании сосудов, нервов, внутренних органов и костных структур может потребоваться консультация сосудистого хирурга, невролога, абдоминального хирурга, торакального хирурга, травматолога, ортопеда и других специалистов.
Из-за высокой вероятности рецидивирования десмоидных опухолей предпочтительным является комбинированное лечение, включающее в себя хирургические операции и лучевую терапию. В ряде случаев применяют химиотерапию и гормональную терапию. По различным данным, десмоидные опухоли рецидивируют в 70-90% случаев после оперативного лечения, использованного в качестве монометодики. Проведение комбинированной терапии позволяет существенно уменьшить частоту рецидивов.
Операция по возможности должна быть радикальной. При наличии одиночного узла его удаляют вместе с пораженной фасцией и окружающими мышцами. При распространении десмоидной опухоли по фасциальному влагалищу иссекают фасцию на протяжении. При прорастании костных структур осуществляют удаление кортикальной пластинки или резецируют костную ткань. При поражении внутренних органов, близком расположении сосудов и нервов тактику операции определяют индивидуально.
Иссечение большого массива тканей при крупных десмоидных опухолях ведет к образованию дефектов. При возможности такие дефекты устраняют сразу после удаления опухоли, осуществляя местную пластику, используя костные ауто- и гомотрансплантаты и т. д. В ряде случаев в отдаленном периоде проводят пластические операции. При поражении близлежащего сустава конечности может потребоваться эндопротезирование. При множественных десмоидных опухолях показано поэтапное хирургическое лечение с особо радикальным удалением окружающих тканей, поскольку такие новообразования проявляют повышенную склонность к рецидивированию.
Взрослым пациентам с десмоидной опухолью назначают предоперационную и послеоперационную лучевую терапию. Недостатком метода являются выраженные постлучевые изменения тканей. Трофические нарушения и крупные рубцы, возникающие после проведения лучевой терапии, могут усложнять повторное хирургическое лечение в случае рецидивирования. В процессе лечения больных детского возраста лучевую терапию не применяют из-за возможного преждевременного закрытия ростковых зон кости в области облучения. При десмоидных опухолях у детей осуществляют оперативные вмешательства на фоне предоперационной и послеоперационной медикаментозной терапии. Пациентам назначают низкие дозы цитостатиков и антиэстрогеновые препараты. Продолжительность медикаментозного лечения десмоидной опухоли может составлять до 2 и более лет.
Прогноз при комбинированном лечении, включающем в себя хирургическое вмешательство и лучевую терапию или хирургическое вмешательство и химио-гормональную терапию, относительно благоприятный. Рецидивы выявляются у 10-15% больных, обычно – в течение 3 лет после удаления десмоидной опухоли. Чаще всего рецидивируют десмоиды, расположенные в области стопы и голени. Отдаленные метастазы не образуются. Летальный исход возможен при прорастании жизненно важных органов, обычно – при расположении десмоидной опухоли в области головы, шеи, живота и грудной клетки.
Читайте также:

