Что такое паллиативное лечение при раке прямой кишки
- Необходимый объем исследований
- Противопоказания к химиотерапии
- Показания к химиотерапии
- Лечение рака прямой кишки по стадиям
- Виды химиотерапии
- Таргетная терапия при раке прямой кишки
- Осложнения и методы их предотвращения
Хотя ведущим методом лечения при раке прямой кишки является хирургическая операция, химиотерапия применяется в рамках комбинированного лечения при местнораспространенных и метастатических формах заболевания. Она преследует следующие цели:
- Системное воздействие на опухоль с целью уничтожения/уменьшения метастазов, в том числе микрометастазов, которые могут пока никак не обнаруживаться.
- Приостановить рост опухоли на максимальный период.
- Перевести неоперабельные опухоли в резектабельное состояние для последующей попытки радикального удаления.
Долгое время для химиотерапевтического лечения рака прямой кишки применялся 5-фторурацил. Он и сегодня не утратил своей актуальности, но применяют его совместно с препаратами других групп:
- Препараты платины третьего поколения — оксалиплатин.
- Антагонисты пиримидинов — капецитабин.
- Капмтотецины — иринотекан.
Необходимый объем исследований
Перед началом лечения необходимо установить стадию заболевания и тип злокачественного новообразования, поскольку от этого будет зависеть тактика ведения пациента. Необходимо проведение комплексного обследования, включающего в себя следующие процедуры:
- Тотальная колоноскопия, а при ее невозможности ректо- и сигмоскопия. Позволяют визуализировать опухоль, оценить риск развития осложнений (перфорация, кровотечение) и взять материал для гистологии. Без данных этого анализа не рекомендуется начинать планирование лечения.
- МРТ органов малого таза позволяет определить глубину инвазии опухоли и состояние регионарных лимфатических узлов. Данное исследование необходимо для планирования хирургического и химиолучевого лечения.
- КТ органов брюшной и грудной полости — поиск отдаленных метастазов.
- УЗИ брюшной полости, проводится с аналогичной целью.
- Определение уровня онкомаркеров СА 19-9 и РЭА. Необходимо для оценки эффективности лечения, контроля рецидива и прогрессирования заболевания.
Также полученный опухолевый материал подвергается иммуногистохимическому и молекулярно-генетическому исследованию для решения вопроса о необходимости назначения дополнительных таргетных препаратов.
Противопоказания к химиотерапии
- Гиперчувствительность к химиопрепаратам.
- Уровень лейкоцитов ниже 5*10 9 для 5ФУ и ниже 2 для оксалиплатина, количество тромбоцитов меньше 10*10 10 .
- Печеночная и почечная недостаточность.
- Сепсис и другие тяжелые системные инфекции.
- Беременность. И кормление грудью.
- Наличие периферической сенсорной нейропатии до начала химиотерапевтического лечения с помощью оксалиплатина.
Показания к химиотерапии
Химиотерапия проводится, когда необходимо решить следующие задачи:
- Уменьшение объема опухоли на предоперационном этапе.
- Уничтожение оставшихся злокачественных клеток после оперативного лечения, в том числе микрометастазов.
- Приостановление роста злокачественного новообразования.
- Снижение риска рецидива и прогрессирования рака прямой кишки.
Лечение рака прямой кишки по стадиям
При первой стадии рака прямой кишки проводятся органосохраняющие щадящие операции. Химиотерапия не показана.
При 2 стадии проводят хирургическое лечение в объеме резекции или экстирпации прямой кишки совместно с удалением параректальной клетчатки и регионарных лимфатических узлов. Если при последующем гистологическом исследовании обнаруживаются опухолевые клетки в краях отсечения и удаленных лимфатических узлах, лечение дополняют химиолучевой терапией с фторпиримидинами. Адъювантная (предоперационная) химиотерапия не показана.
Лечение рака прямой кишки 3 стадии начинается с адъювантной химиолучевой или лучевой терапии и только через 6-8 недель после окончания первого этапа решается вопрос о хирургической операции. При локализованных опухолях проводят радикальные операции. При изначально неоперабельных опухолях делается попытка радикального лечения, или проводят паллиативные операции, паллиативную химиотерапию или продолжают лучевую терапию.
Лечение 4 стадии рака прямой кишки будет зависеть от количества, размеров и места локализации отдаленных метастазов. При единичных резектабельных метастазах возможно проведение радикальной операции. В остальных случаях назначается химиотерапия и после нескольких курсов оценивается состояние опухоли и делается попытка ее удаления. Если это невозможно, проводят поддерживающее и симптоматическое лечение.
Виды химиотерапии
Адъювантная или профилактическая химиотерапия применяется после радикальной операции при местнораспространенных опухолях, а также при наличии регионарных метастазов. Продолжительность такого лечения должна составлять не менее 6 месяцев.
Минимальным вариантом адъювантной химиотерапии при раке прямой кишки являются схемы, включающие в себя фторпиримидины. В основном применяется схема клиники Мейо, которая предполагает применение лейковарина с фторурацилом. Препараты вводятся в течение 5 дней, после чего делают перерыв. Следующий курс начинают на 29 день. Также используются другие схемы лечения с увеличенным содержанием лейковарина и 5-фторурацина (Roswell Park, AIO, модификации LV5FU или De Gramont).
Оптимальным вариантом адъювантной химиотерапии является назначение оксалиплатина с фторпинимидинами по режимам FOLFOX (оксалиплатин, лейковарин, 5-фторурацил) или XELOX (оксалиплатин и капецитабин). Если на фоне данного лечения развиваются симптомы нейротоксичности, препараты платины отменяют и лечение продолжают монотерапией фторпиримидинами.
На этапе адъювантной химиотерапии таргетное лечение моноклональными антителами не проводится.
Неоадъювантная химиотерапия рака прямой кишки показана при лечении метастатических и диссеминированных форм заболевания. Хирургическое удаление метастазов существенно улучшает прогноз больных и увеличивает пятилетнюю выживаемость до 30-40%, а при радикальном удалении этот показатель увеличивается до 60%.
К сожалению, радикальные операции на 4 стадии можно провести лишь 10-20% больных, в остальных случаях процесс неоперабельный. Чтобы помочь таким пациентам, назначают неоадъювантную химиотерапию. Ее целью является повышение резектабельности опухоли и/или продление жизни больному. В рамках неоадъювантной химиотерапии используются комбинации FOLFOX, XELOX, FOLFIRI.
При изначально резектабельных опухолях используются следующие тактики:
- Хирургическое удаление метастазов с последующей химиотерапией по режиму FOLFOX или XELOX.
- Периоперационная химиотерапия. Сначала идет три месяца химиотерапии, затем удаление метастазов, а потом еще 3 месяца химии.
Если метастазы нерезектабельны, или потенциально резектабельны, проводится химиотерапия по режимам FOLFOX, XELOX, FOLFIRI (иринотекан, лейковарин, 5-ФУ) до перевода метастазов в резектабельное состояние. Если не выявлены мутации в гене RAS, к первым двум схемам возможно добавление таргетных анти-EGFR препаратов.
Также для улучшения качества лечения могут применяться следующие варианты:
- Добавление к двухкомпонентных химиотерапевтическим схемам бевацизумаба (без учета мутации RAS).
- Применение тройной комбинации FOLFOXIRI, в ряде случаев ее усиливают моноклональными антителами. Однако такой режим довольно токсичен и требует тщательного контроля.
Интенсивные курсы химиолучевой терапии (ХЛТ) могут стать альтернативой хирургической операции у пациентов с локализованной и местнораспространенной опухолью прямой кишки. Пока такое лечение не утверждено в протоколах, но ведутся клинические испытания (IWWD) направленные на изучение данного вопроса и расширение показаний для безоперационной терапии.
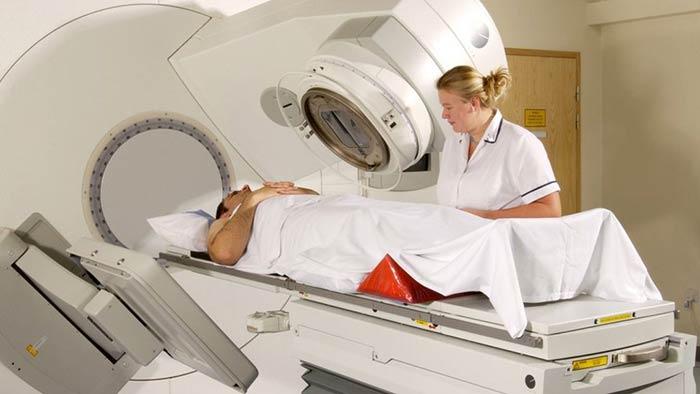
В настоящее время ХЛТ применяться в рамках комбинированного лечения, на дооперационном или послеоперационном этапе. Проводится дистанционная лучевая терапия в разовой дозе 2 Гр до суммарной очаговой дозы на зону регионарных метастазов 44 Гр, на опухоль 50-60 Гр, в зависимости от локализации и степени распространения опухоли. Облучение проводится курсами по 5 дней с перерывом в 2 дня. Параллельно с этим проводится химиотерапия фторпиримидинами (монотерапия), или совместно с оксалиплатином.
Таргетная терапия при раке прямой кишки
Таргетная терапия — это лечение, основанное на воздействии на молекулярные мишени, которые играют ключевую роль в патогенезе злокачественного новообразования. Таких мишеней известно очень много. В рамках лечения рака прямой кишки наибольший интерес представляют ингибиторы эпидермального фактора роста EGFR и сосудистого фактора роста.
Рецепторы EGFR располагаются на клеточных мембранах и при контакте с эпидермальным фактором роста запускают каскад химических реакций, которые регулируют процессы клеточного роста и размножения. Если блокировать этот рецептор с помощью антител, передача сигнала станет невозможной, и процесс пролиферации остановится.
Такими блокаторами при лечении рака прямой кишки выступают два препарата: цетуксимаб и панитумумаб. Их назначение улучшает ответ опухоли на химиотерапию и увеличивает время до прогрессирования рака.
Однако такое лечение показано не всем. Например, при мутации в гене KRAS, в большом количестве начинают синтезироваться сигнальные молекулы, которые занимают промежуточное положение при передаче сигнала от рецептора EGFR до ядра, поэтом его блокирование не приведет к улучшению ситуации. Поэтому при наличии данной мутации, лечение антителами к EGFR не показано.
Второй мишенью является сосудистый фактор роста. Опухоль стимулирует рост кровеносных сосудов за счет выделения большого количества эндотелиального фактора роста. Бевацизумаб блокирует его и нарушает рост новых кровеносных сосудов, тем самым лишает опухоль полноценного питания и способности к гематогенному метастазированию.
Осложнения и методы их предотвращения
- Тошнота и рвота. Для предотвращения и купирования этих проявления назначаются различные антиэметики, например, дексаметазон, блокаторы серотонина и др.
- Диарея. Для восполнения жидкости назначается регидратационная терапия, для купирования диареи применяются препараты, действующие на моторную функцию кишечника (лоперамид, аттапульгит), для уменьшения болевого синдрома используются спазмолитики и анальгетики.
- Мукозит — специфическое воспаление полости рта. Для его устранения используются дезинфицирующие растворы местного действия, обволакивающие и ранозаживляющие средства, а также анальгетики.
- Миелотоксичность. При существенном угнетении кроветворения необходима коррекция доз цитостатиков.
- Дерматотоксичность, которая проявляется в виде очагов сыпи, гиперпигментации или зуда. Также может быть ладонно-подошвенный синдром, с покраснением, отеком и зудом кожи рук и стопы. При развитии такого осложнения требуется снижение дозы химиотерапевтических препаратов или их отмена.
Критериями эффективности химиотерапии является уменьшение размеров опухоли по данным объективного обследования: КТ, МРТ, УЗИ.
(495) 506 61 01
При раке прямой кишки 4 стадии новообразование прорастает во все слои прямой кишки, захватывает рядом расположенные органы. Опухоль может находиться в толстом кишечнике, мочевом пузыре, половых органах, тканях промежности.
Наиболее выраженные симптомы рака прямой кишки 4 стадии:
- пищеварительные расстройства, кишечная непроходимость (до полной закупорки);
- кровотечения;
- перфорации кишки (потребуется выполнение незамедлительного оперирования);
- рвоте;
- болевые синдромы (зачастую они являются трудно переносимыми, требующими приема сильнодействующих медикаментов);
- интоксикации организма, которую вызывает распад злокачественного образования.
Присутствие метастазирования в легких способствует нарушению дыхания, кашлю, одышке. Наличие в печени вторичных очагов приводит к возникновению печеночной недостаточности. Пораженный патологией мочевой пузырь приводит к нарушенному мочеиспусканию, недержанию мочи.
На последней стадии рака прямой кишки состояние злокачественных процессов запущено. Показана терапия паллиативного характера. Болезнь не пытаются полностью излечить, а продлевают жизнь больному, обеспечивают приемлемое существование.
На выживаемость при раке прямой кишки оказывают влияние гистологический тип злокачественного новообразования, его месторасположение в прямой кишке, стадия развития, объем оперативного вмешательства, возраст больного, присутствие сопутствующих болезни, квалификация хирурга. Показатели пятилетней выживаемости колеблются и составляют 35-75 процентов. При региональном метастазировании они снижаются до 25-40 процентов.
Применяемые в Европейской клинике схемы химиотерапии и облучения Терапия противоопухолевыми средствами обычно осуществляется после оперирования. При злокачественных образованиях в прямой кишке назначают 5-фторурацил. Также показано задействование тегафура, элоксатина, иринотекана. Данные фармацевтические средства являются стандартами подобной терапии. Когда присутствует метастазирование хороший эффект дают препараты таргетной терапии. Лечебный план подбирает врач в индивидуальном порядке.
Облучением дополняют комбинированную терапию. Его выполняют до, после оперирования (спустя двадцать-тридцать дней). Облучением воздействуют на новообразование, региональные лимфоузлы (когда диагностировано метастазирование).
В Европейской клинике используют методики фотодинамической терапии. Цель процедур — снизить перифокальный отек в окружающей опухолевое образование ткани, разграничение патологических и не затронутых болезнью тканей.
Когда болезнь зашла в последнюю фазу, радикальное хирургическое вмешательство зачастую невозможно по причине обширной распространенности злокачественного новообразования либо наличия метастазирования. В таких ситуациях показано выполнение паллиативного или симптоматического оперирования по резекции части органов, которые поразили метастазы. Такие меры улучшают состояние больного, удлиняют жизнь.
Удаляя первичный опухолевый узел, предупреждают либо устраняют кишечную непроходимость, добиваются снижения раковой интоксикации, уменьшают скорость последующей генерации злокачественного процесса.
После паллиативного оперирования наибольший эффект показывают адъювантное облучение и химиотерапия. Ограничить паллиативные хирургические вмешательства могут обширное метастазирование, канцероматоз брюшины, тяжелые сопутствующие болезни.
На данной стадии у больных присутствуют сильные боли, для их купирования назначают прием сильнодействующих обезболивающих средств, включая наркотические. Высококачественная паллиативная помощь при раке прямой кишки доступна в хосписе Европейской клиники, где работают опытные, высокой квалификации врачи, внимательный, специально обученный средний и младший медперсонал. В хосписе предоставляются современное паллиативное лечение, комфортные условия пребывания, моральная и психологическая поддержка.
Онкологические способы терапии принято разделять на методы радикального характера, в том числе оперативное вмешательство, а также паллиативное лечение. Это временный тип терапии, который направлен на уменьшение раковой опухоли. Если злокачественное образование обнаружено уже в терминальной стадии, то химиотерапия поможет облегчить пациенту боли и продлить жизнь.
Суть паллиативной терапии
Паллиативное лечение подразумевает не только медикаментозные способы терапии, но и совокупность психологических методов помощи онкологическим больным. Пациентам нужна поддержка психологов, православных священников, работников онкологических хосписов. В борьбе с раком важно принять наличие болезни и настроиться на борьбу с ней.
Когда речь идёт о заболевании четвёртой стадии, работа с психическим состоянием больного становится актуальной задачей. Поэтому паллиативная терапия включает в себя:
- Физические методы борьбы – направлены на минимизацию симптомов онкологии.
- Психологические методы – помогают пациенту справиться со страхом, напряжением.
- Социальные методы – помогают больному решить проблемы с проживанием, отношениями с родственниками.
- Духовные способы – направлены на удовлетворение потребности больного в покое.
Ключевая цель паллиативной медицины – снижение симптомов онкологического заболевания на поздних стадиях. Это связано с тем, что вылечить болезнь становится невозможно, метастазы распространяются в другие органы, опухоль не поддаётся оперативному удалению.
Паллиативная терапия часто используется в качестве комплексного метода лечения при следующих видах онкологии:
- Опухоли в лёгких – диагностируются на завершающей стадии развития, поэтому каждый год приводят к смерти около миллиона больных. Примерно 20-25% пациентов получают паллиативное лечение рака, когда операция по удалению образования и метастазов уже невозможна. Терапия помогает прожить в среднем на год дольше обозначенного срока.
- Злокачественные образования молочной железы – на этапе метастазирования патологию считают неизлечимой, так как даже при полном удалении органа вместе с опухолью невозможно избавиться от всех метастазов, которые уже распространились в другие системы организма. После применения паллиативных методов женщина может прожить в среднем на два года дольше прогнозируемого срока.
- Онкология яичников – более чем в 70% случаев диагностируется на последних стадиях. Только 5% больных выживают в течение пяти лет с момента постановки диагноза. Паллиативная терапия помогает увеличить срок жизни пациента и повышает процент выживаемости.
- Рак прямой кишки – каждый год обнаруживается более чем у полумиллиона людей. Заболевание опасно, не подлежит радикальным методам лечения на последних стадиях. При использовании паллиативных методов удаётся повысить выживаемость пациентов, дать людям возможность прожить ещё пару лет.
Кроме перечисленных онкологических патологий, терапия применяется и на поздних стадиях опухолей желудка, при раке поджелудочной железы, других опухолей кишечника.
Таким образом, паллиативная терапия способствует увеличению процента выживаемости больных при онкологии почти в три раза.
Для чего нужны хосписы?
Больные раком могут рассчитывать на получение ухода в специальных учреждениях медицинского характера. Они называются хосписами и специализируются на работе с больными неизлечимыми заболеваниями.
Пациенты хосписов получают диетическое питание, обезболивающие средства, могут общаться с родными. В подобных центрах работают врачи разных специальностей: онкологи, анестезиологи, психологи. Медицинские работники подробно расписывают лечение для каждого больного, консультируют родственников пациента по вопросам ухода.
Для больного цель пребывания в хосписе означает продление жизни и облегчение симптомов болезни в запущенной стадии. Поэтому медики оказывают помощь в нескольких направлениях:
- Облегчение болей – лечебная терапия включает оценку типа и характера болей, подбор подходящих обезболивающих препаратов, описание схемы из приёма.
- Минимизация симптомов – лечение, которое направлено на устранение сбоев в работе желудочно-кишечного тракта, заболеваний кожи, болезней вирусной этиологии, а также на работу с осложнениями при раковой опухоли.
- Контроль за питанием больного – направлен на то, чтобы сбалансировать рацион питания пациента. Это необходимо для поддержания постоянного веса онкобольного.
- Поддерживание связи с родными больного – работа медиков включает регулярные беседы и консультации родственников пациента, уведомление о необходимости применить препараты наркотического характера.
- Ксенотерапевтические методы – поддержание психического здоровья онкобольного использованием газосодержащих смесей, которые помогают справиться с депрессией и стрессом, а также купировать приступы головной боли и болей сердечного характера.
Пациент и родственники должны понимать, что государственные и частные хосписы решают разные задачи. В первом случае применяется классическая паллиативная терапия. Главный её смысл – поддерживать состояние больного на текущем этапе, облегчать физическую и душевную боль, но не бороться с самим заболеванием. В платных медицинских учреждениях врачи пытаются не только применять методы паллиативной медицины, но и проводят мероприятия по замедлению распространения онкологической болезни, если выбранные способы не сказываются на состоянии больного.
Химиотерапевтические методы
Выделяют виды химиотерапии:
- Неоадъювантная – преследует целью сократить объём опухоли и назначается перед операцией.
- Адъювантная – профилактическая терапия. Применяется после удаления первичного очага рака для подавления процесса метастазирования.
- Паллиативная – отличается от профилактической тем, что используется в случаях, когда хирургическое удаление опухоли невозможно.
Паллиативная химиотерапия – это совокупность методов медикаментозного лечения, направленных на уменьшение ракового образования.
Паллиативную химиотерапию применяют, когда у пациента имеется неоперабельная раковая опухоль и необходимо купировать боли, продлить больному жизнь. Иначе методику называют полихимиотерапией.
На практике используют препараты, которые останавливают рост образования, предотвращают метастазирование раковых клеток в соседние органы. Таким способом возможно увеличить продолжительность жизни пациента.
Однако вопрос применения паллиативный химиотерапевтических методов спорный. В первую очередь, роль медикаментозного лечения в замедлении скорости размножения злокачественных клеток, останавливает рост опухоли и миграцию метастазов. Но в то же время цитостатик (основной химиотерапевтический препарат) влечет за собой массу побочных эффектов. Пациент страдает, так как качество жизни ухудшается. Возникает противоречие в самой сути паллиативной медицины.
В связи с этим назначение подобных методов лечения требует от врачей-онкологов высокой квалификации. Важно правильно оценить тяжесть заболевания, сопутствующие риски, спрогнозировать клиническую картину. Особое внимание врачи уделяют подбору лекарственных средств, которые помогут не навредить пациенту, а улучшить состояние человека.
Кроме медикаментозных средств, в паллиативной медицине используют также введение в опухоль раствора этилового спирта. С помощью УЗИ в образование вводят иглу и впрыскивают раствор. Спирт помогает вывести лишнюю воду из опухоли и разрушает новообразование.
Длительность химиотерапевтического курса зависит от степени тяжести болезни, индивидуальной переносимости пациентов различных компонентов препарата.
Выбор препаратов зависит от вида раковой опухоли, локализации, распространения метастазов, самочувствия больного. У медикаментов разная степень воздействия на раковые клетки, поэтому чаще используют препараты в комплексе.
К основным типам лекарственных средств относят:
- Антиметаболиты – препараты цитотоксического свойства. Активные вещества внедряются в ткань опухоли и вызывают разрушение внутриклеточных процессов. В результате такое действие приводит к распаду ракового образования.
- Цитостатики – медикаменты, которые предотвращают рост и распространение очага раковых клеток, могут останавливать процесс метастазирования. К группе относятся алкалоиды на растительной основе, антибиотики, которые направлены на поражение ДНК раковых клеток. Компоненты данных лекарственных средств тормозят размножение атипичных клеток.
В некоторых схемах терапии врачи прописывают использование лекарств обоих типов. Это распространённый метод лечения. Как правило, комплекс препаратов даёт больший эффект, чем применение одного лекарственного средства.
Кроме этого, лечащий врач описывает, сколько циклов терапии потребуется, как часто необходимо употреблять лекарства.
Несмотря на то, что диагноз пациенту уже поставлен, в момент принятия решения об использовании полихимиотерапии (ПХТ) проводятся дополнительные диагностические мероприятия. Это необходимо для получения точной клинической картины, оценки поведения раковой опухоли, оценки самочувствия больного. Химиотерапия предполагает агрессивное воздействие на организм медикаментозных препаратов, поэтому нужно понимать, выдержит ли лечение онкологический больной.
Используют следующие разновидности диагностики:
- Рентген, КТ, МРТ – позволяют с точностью оценить визуально состояние внутренних органом, место расположения опухоли, установить на каком этапе развития находится рак.
- УЗИ поражённого органа – метод используется для оценки структуры тканей.
- Эндоскопия – метод предполагает диагностику с помощью введения специальных инструментов в область поражения раком.
- Биопсия – участок ткани опухоли изымается для проведения гистологии. Исследование клеток образования под микроскопом позволяет определить форму рака и тяжесть заболевания. Это необходимо для выбора корректной тактики лечения.
- Анализы крови – в крови содержатся онкомаркеры, подтверждающие наличие злокачественного процесса в конкретном органе.
Когда клиническая картина собрана, врач, основываясь на полученных данных, определяет тактику лечения, назначает курс медикаментов и описывает протоколы лечения.
В каких случаях противопоказана терапия?
Препараты химиотерапевтической направленности воздействуют на организм агрессивно. Даже качественные средства могут привести к сбою функционирования органов. Поэтому при назначении медикаментов врачи оценивают, есть ли у пациента противопоказания к их применению.
Наиболее опасные противопоказания:
- недостаточность в работе печени и почек;
- закупорка желчных протоков;
- аллергия на компоненты лекарственных средств;
- патологические процессы в сердце и кровеносных сосудах;
- анемия в острой форме;
- воспалительные или инфекционные заболевания;
- отсутствие у раковых клеток восприимчивости к препаратам.
Если врач принимает решение назначить при указанных противопоказаниях медикаментозную терапию, он берёт на себя ответственность за риск ухудшения состояния пациента.

Отсутствие противопоказаний у человека не снижает риск возникновения побочных эффектов от приёма лекарств.
Чаще всего больной чувствует такие последствия лечения:
- сильная потеря волос, приводящая к облысению;
- повышение хрупкости ногтевых пластин;
- ощущение тошноты;
- приступы рвоты;
- снижение или полное отсутствие аппетита;
- разжижение крови;
- упадок сил;
- снижение защитных функций иммунной системы.
Мнения врачей
Современная медицинская наука расходится во взглядах на паллиативную химиотерапию.
Некоторые врачи уверены, что такие методы только ухудшают самочувствие больного и не должны использоваться на поздних стадиях рака.
Другие специалисты в области медицины оспаривают этот факт и говорят, что медикаменты способствуют сокращению количества атипичных клеток, что приводит к остановке роста опухоли и снижает симптом. То есть, состояние человека от химиотерапии улучшается.
На самом деле важно соблюсти баланс в выборе методик лечения конкретного пациента. Во-первых, врачу нужно оценить поможет ли полихимоиотерапия продлить больному жизнь. А во-вторых, спрогнозировать риски. В терминальной стадии рака распространение метастазов в другие органы становится настолько массовым явлением, что приводит к истощению организма человека, ослаблению защитных функций.
Врач-онколог при выборе тактики лечения должен учитывать, что пациент может оказаться в критическом состоянии в любой момент. В этой ситуации за больным требуется постоянное наблюдение, что возможно лишь в условиях платного стационара.
Государственные хосписы не могут предоставить больным такой сервис, поэтому решение о применении методов паллиативной медицины в данном случае не принимается.
Таким образом, использование паллиативной химиотерапии подходит не всем больным и должно проходить под строгим наблюдением лечащего врача. Только при данных условиях результат от лечения будет положительным.

Рак прямой кишки – хроническая и злокачественная патология у женщин и мужчин, проявляющиеся опухолью из клеток ее эпителия. Появляется в пределах ануса и проявляется выделениями из анального канала.
Несмотря на современные средства диагностики и лечения онкологических болезней, миллионы людей имеют начальные признаки распространения данной патологии – отдаленные метастазы.
Данная болезнь является одним из основных лидеров инвалидности и смертности среди пациентов с злокачественными опухолями.
Симптомы заболевания
В запущенных стадиях – это недержание кала и болевые ощущения в анальной области.
| Симптомы болезни | Характерные признаки |
|---|---|
| Выделение темной крови | Кровь на одежде, кале, в унитазе. В виде капель, прожилок и сгустков. Кровотечение часто возникает после дефекации и напряженного сокращения тазовых мышц. При запущенных стадиях может появиться анемия. |
| Выделения гноя и слизи из заднего прохода | Проявляется реже чем кровотечение. Характерны запущенных стадиям при локализации воспаленной опухоли. |
| Общая слабость | Распространение опухоли может сказываться общей слабостью, быстрой утомляемостью, потерей аппетита и истощением. |
| Неправильная работа кишечника | На ранней стадии развития опухоли могут появиться метеоризм в животе, запоры, вздутие и ложные позывы к опорожнению. |
| Болевые ощущения | При распространение опухоли на запущенных стадиях болезни или поражении дистальных отделов прямой кишки могут появиться болевой синдром в заднем проходе. |
| Острая кишечная непроходимость | Характерна запущенным формам болезни с проявлением болевых ощущений в области живота, длительной задержкой дефекации, болью в животе и рвотой. |
Места появления опухоли:
- Анальный канал;
- Нижне-ампулярный отдел – до 6 сантиметров;
- Нижне-ампулярный отдел (от 6 до 12 сантиметров);
- Верхне-ампулярный отдел (от 12 до 20 сантиметров).
Любые перечисленные симптомы должны стать поводом обращения к врачу-проктологу или хирургу.
Причины появления
Учеными до конца не известны истинные причины развития заболевания.
Принято считать, что главными факторами риска являются: наследственность и неправильное питание.
Факторы риска, которые могут спровоцировать рак:
- Избыточное питание растительной пищей и отсутствие клетчатки в рационе;
- Злоупотребление алкоголем и курением;
- Частое употребление жирного и красного мяса;
- Хронические заболевания прямой кишки (геморрой, полипы, диффузный полипоз, инфекции);
- Работа с вредными и тяжелыми условиями труда;
- Наличие у родителей аденоматозного полипоза, синдрома Линча, язвенный колит или болезнь Крона.
Стадии рака
Существует 4 стадии рака прямой кишки. Окончательный диагноз устанавливается только после успешной операции.
Точная градация зависит от трех параметров: Т, N, M:
- Символ Т означает глубину врастания опухоли в стенке кишки, от Тis – единичные клетки рака на фоне полипа до Т4 – врастание в соседние органы. Имеет значения is, 1, 2, 3, 4;
- Символ N означает присутствие или отсутствие метастазов в регионарных лимфатических узлах;
- М указывает наличие или отсутствие отдаленных метастазов. Характеризуется значениями 0 или 1.
| I стадия | небольшая опухоль без метастазов |
| II стадия | более крупная опухоль без метастазов |
| III стадия | любая опухоль с метастазами только в окружающие её лимфатические узлы |
| IV стадия | любая опухоль с метастазами в другие органы, вне зависимости от наличия метастазов в ближайших лимфатических узлах |
Классификация заболевания
| Международная гистологическая классификация эпителиальные опухоли | |
| Эпителиальные опухоли | I. Доброкачественные опухоли |
ü 8211/0 Тубулярная аденома
ü 8261/0 Ворсинчатая аденома
ü 8263/0 Тубулярно-ворсинчатая аденома
ü 8148/2 Железистая интраэпителиальная неоплазия высокой степени
8480/3 Муцинозная аденокарцинома
8490/3 Перстневидноклеточный рак
8041/3 Мелкоклеточный рак
8070/3 Плоскоклеточный рак
8560/3 Аденоплоскоклеточный рак
8510/3 Медуллярный рак
По форме опухоли
| Формы роста опухоли | Описание |
|---|---|
| Кодирование по МКБ 10 | C20 Злокачественное новообразование (ЗНО) прямой кишки |
| Экзофитные опухоли | По виду схожи с цветной капустой, которая растет в просвет прямой кишки. |
| Эндофитные опухоли | Локализуются в глубину кишечной стенки и имеют вид язвы с неровным дном и с плотными валикообразными краями. |
| Переходные формы | Блюдцеобразные опухоли с умеренно приподнятыми краями и полого западающими центральными отделами. |
Диагностика
Ранняя диагностика – залог быстрого предотвращения осложнений заболевания. Доктор собирает анамнез и назначает исследование.
При подозрении на рак прямой кишки обязательно нужно пройти:
- Осмотр у врача и пальцевое исследование прямой кишки;
- Исследование мочи и кала;
- Клинический и биохимический анализы крови;
- Коагулограмму и опухолевые маркеры;
- Ректороманоскопию или колоноскопию. При опухоли с биопсией.
Доктор для тщательного исследования может назначить дополнительные методы диагностики:
- Электрокардиографию;
- Рентген органов грудной клетки;
- УЗИ брюшной полости и малого таза;
- Позитронную эмиссионную томографию;
- Радиоизотопное исследование костей;
- МРТ малого таза.
- Ирригоскопию при противопоказании колоноскопии.
| Сбор анамнеза | Жалобы. История болезни пациента и родственников. |
| Физикальное обследование | Осмотр и исследование прямой кишки пальцевое, оценка внутритивного статуса. |
| Лабораторные исследования | Развернутые клинический и биохимический анализы крови, онкомаркеры РЭА, СА 19.9, оценка свёртывающей системы крови, исследование мочи. |
| Инструментальная диагностика | Колоноскопия с биопсией, МРТ малого таза, ирригоскопиюили КТ-колонография |
Эффективное лечение
Хирургическая операция – единственный и оправданный метод лечения. Выбор метода обусловлен состояние пациента и местом локализации опухоли. Оценивается ее вид, рост и степень распространения.
Первая помощь пациенту:
- При обнаружении начала болезни — операция полипэктомия.
- На 1 стадии выполняют трансанальную резекцию прямой кишки.
- На 2 стадии хирургическая операция с химио/лучевой терапией.
После хирургического вмешательства по показаниям проводят химиотерапию.
Выполнение эндоскопической терапии оправдано лишь в случаях:
- локализация опухоли категории T1;
- опухоль высокой и средней дифференцировки;
- вовлечено не более 30 % окружности.
Лечение начальной формы требует комбинированную терапию с использованием предоперационной лучевой или химиолучевой терапии.
| Комбинированное лечение | При лечении рака прямой кишки сT3N0 или сТ1-3N1-2 с локализацией в среднеампулярном отделе и отсутствии поражения потенциального циркулярного края резекции по данным МРТ проводят курс курса дистанционной конформной лучевой терапии с последующим хирургическим лечением в течение 3 дней или через 4-6 недель в качестве альтернативы пролонгированному курсу химиолучевой терапии. |
| Адъювантная химиотерапия | Назначают в зависимости от проведения предоперационной химиолучевой терапии. В случаях предоперационного химиолучевого лечения, назначение адъювантной химиотерапии основано на результатах патоморфологического исследования. |
| Паллиативная химиотерапия | Назначается больным с малосимптомным процессом (статус ECOG 0-1) в отдельных случаях назначают монотерапию фторпиримидинами. |
| Симптоматическая терапия | При обильном кровотечении выполняют эндоскопическое исследование и системную гемостатическую терапию. В зависимости от результатов диагностики производят эндоскопическую остановку кровотечения. |
Хирургические операции
Для радикального удаления опухоли прямой кишки выполняют резекцию, отступая от верхнего края новообразования на 12-15 сантиметров, от нижнего края до 2- 5 сантиметра.
Виды оперативного вмешательства:
- Радикальное иссечение опухоли с удалением замыкательного аппарата прямой кишки;
- Брюшно-анальная резекция прямой кишки с низведением сигмовидной кишки;
- Передняя резекция прямой кишки с сигмо-ректоанастомозом конец-в-конец;
- Передняя резекция прямой кишки с сигмо-ректоанастомозом конец-в-конец;
- Метод Гартмана. Резекция прямой кишки с ушиванием дистального отрезка кишки;
- Симптоматическиме операции: наложение двухствольной колостомы, сигмостомия и трансверзостомия.
Виды лечения в зависимости от стадии болезни
| Начальная стадия (Tis–T1sm1-sm2N0M0) | Хирургическое трансанальное полнослойное эндоскопическое удаления опухоли. |
| При раннем появлении рака прямой кишки (Т1sm3-Т2-3bN0M0) | Тотальная или частичная мезоректумэктомия. |
| При локализации нижнего полюса опухоли в нижне- и средне ампулярном отделах прямой кишки | Тотальная мезоректумэктомия с удалением всей параректальной клетчатки |
| При локализованном и местно распространенном раке прямой кишки 2 и 3 стадии стадий (Т1-2N1-2M0, T3-4N0-2M0,T2N0M0 ) | Предоперационная лучевая/химиолучевая терапия с последующей мезоректумэктомией. |
| При нерезектабельном раке прямой кишки (Т4N0-2M0) | Лучевая терапии в комбинации с химиотерапией фторпиримидинами. |
| При генерализованном раке прямой кишки с синхронными метастазами в печень или лёгкие (М1а) | Выполнения R0 резекции метастазов. |
| Патолгии с нерезектабельными синхронными метастазами | Выполнение максимально эффективной химиотерапии. |
| При рецидиве рака прямой кишки | Дистанционная конформная лучевая терапия РОД 2 Гр, СОД 44 Гр на зону регионарного метастазирования, СОД 54-58 Гр на зону рецидива |
Удаляя опухоль, врач должен удалить все реагионарные лимфатические узлы, которые располагаются от устья брыжеечной артерии.
Сколько живут с этим диагнозом
Не существует точных данных. При успешной проведенной операции и эффективного лечения в течении первых 5 лет — 90% выживаемости.
На успешный прогноз выживаемости влияют следующие показатели:
- Стадия болезни;
- Размер и локализация опухоли;
- Наличие метастазов;
Сопутствующие хронические заболевания; - Общее состояние больного.
Профилактика
Основной профилактикой рака прямой кишки принято считать быстрое обнаружение доброкачественных полипов. Для этого больной должен периодически проходит диагностическое обследование.
Чтобы избежать возникновение опухоли нужно:
- При первых симптомах посещать врача;
- Принимать препараты, назначенные врачом;
- Соблюдать режим дня и питания по схеме врача;
- Прохладить плановые исследования: анализ крови, анализ кала на скрытую кровь, колоноскопия;
- Наблюдение у врача после операции.
Первые годы после операции рекомендуется проходит осмотр у врача не реже 2-3 раз в год.
_________________________
Литература источники:
Клинические рекомендации Рак прямой кишки МКБ 10: C20 2018 Профессиональные ассоциации:·Ассоциация онкологов России·Российское общество клинической онкологии;
Рак прямой кишки: диагностика и лечение: метод. пособие / А. А. Захаренко, М. А. Беляев, А. А. Трушин [идр.]. – СПб.: РИЦ ПСПбГМУ, 2018.
NCCN Clinical Practice Guidelines in Oncology. Rectal Cancer и TNM Classifi cation of Malignant Tumors / James D. Brierley, M. Gospodarowicz, Christian Wittekind. – 8th ed. – Wiley Dlackwel, 2017
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Егоров Алексей Александрович, врач-проктолог
Читайте также:

