Андробластома яичника злокачественная лечение
Андробластома яичника представляет собой малораспространенную опухоль женской репродуктивной системы. Клинические варианты: злокачественное новообразование, доброкачественная андробластома. Характеризуется способностью секретировать мужские и частично женские половые гормоны (АМГ, ингибин, тестостерон), что обуславливает развитие маскулинных черт у женщин. Требует срочного лечения после постановки диагноза.
Причины становления неоплазии и особенности гистологической структуры
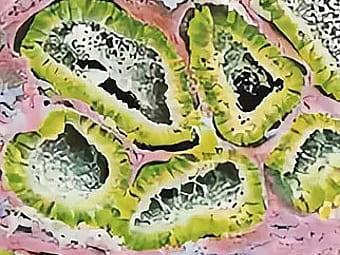
Распространенность опухоли незначительная: на ее долю приходится от 0,2% до 2% всех первичных новообразований яичника. Гистологическая структура отмечает наличие в структуре неоплазии клеток Лейдига и Серотоли. Они отличаются способностью секретировать андрогены и эстрогены. Наиболее часто болезнь встречается у пациенток в возрасте 20-30 лет.
Этиология процесса до конца не выяснена. Согласно основной теории, неоплазия имеет герминогенное происхождение и формируется из остатков зародышевых тканей под действием неблагоприятных гормональных причин. Факторы риска также неизвестны, что не позволяет разработать специфических мер профилактики.
Классификация
Классификация андробластомы яичника основана на степени зрелости клеток. Называют три вида опухоли: высокодифференцированный вариант (доброкачественный), низкодифференцированный вид (злокачественный), промежуточную разновидность. Неоплазия с вялым течением подразделяется на четыре самостоятельные формы:
- Андробластома с накоплением липидов.
- Лейдигома.
- Тубулярная аденома.
- Опухоль из клеток Лейдига и Сертоли.
Особенность высокодифференцированных андробластом яичника заключается в медленном развитии, отсутствии инфильтративного роста (опухоль не вторгается в окружающие ткани), неспособности к метастазированию.
Злокачественные формы относительно редки: не более чем в 20-30% случаев заболевание протекает в подобном виде. Как и все герминогенные опухоли, андробластома при условии малигнизации характеризуется агрессивностью и ранним формированием вторичных опухолевых очагов в организме.
Промежуточные андробластомы яичника имеют смешанное течение, быстро растут, однако не метастазируют.
Симптоматика
Клиническая картина неопластического процесса разнообразна. Включает в себя две стадии: дефеминизации и становления признаков маскулинизации. Основные проявления первого этапа:
- Развивается олигоменорея или гипоменорея. Нарушение менструального цикла по типу недостаточного отхождения крови. Сопровождается отсутствием овогенеза.
- Возможны ациклические кровотечения. Появляются кровянистые выделения из половых путей.
- Аменорея. Полное исчезновение циклических процессов в организме женщины (в 35% случаев). Процесс трансформации олигоменореи в тотальное нарушение овогенеза происходит в течение 6 месяцев.
- Атрофия молочных желез.
- Изменение характера отложения жира.
- Возникновение угревой сыпи (акне).
- Повышенное оволосение тела.
- Изменение тембра голоса.
- Гипертрофические изменения клитора.
- Признаки алопеции (облысения), характерные для насыщенности организма тестостероном и андрогенами.
Наиболее грубые изменения заметны при раннем формировании андробластомы, до начала первой менструации. Отмечается избыточное оволосение, раннее половое созревание. В постменопаузе возникают мажущие выделения из половых ходов.
Диагностические мероприятия при андобластоме
Диагноз ставится на основе объективных данных первичного осмотра и УЗИ. Исследования, которые необходимо провести:
- Опрос пациентки, объективизация жалоб. Возможно проведение оценки симптомов с помощью специальной анкеты-опросника.
- Сбор анамнеза. Поскольку имеется связь между гормональным дисбалансом и началом развития опухоли в виде андробластомы яичника, нужно выявить факты наличия эндокринных заболеваний, воспалительных патологий женской половой сферы.
- Гинекологический осмотр и бимануальное исследование. Позволяет выявить плотное единичное образование, локализованное в стороне от матки.
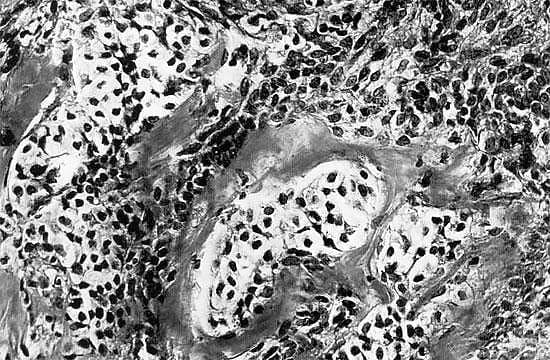
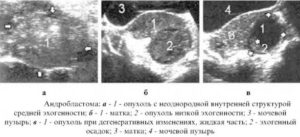
- УЗИ андробластомы яичника. Является наиболее информативным исследованием. В ходе процедуры обнаруживается одностороннее образование округлой, правильной или неправильной формы, статичного характера (не двигается при механическом воздействии). Размеры — от 10 до 30 см, встречаются и большие образования. Строение — солидное или солидно-кистозное. При длительном течении или озлокачествлении обнаруживаются участки некроза. По данным исследований, андробластома сложна для диагностики. Точность ультразвуковой методики определяется числом в 80-90%.
- Гистологическая оценка тканей неоплазии, забор биоматериала. Биоптат берется посредством пункции или лапароскопии. Морфологическое исследование необходимо для отграничения андробластомы от схожих по клиническим и диагностическим проявлениям неоплазий: гранулезоклеточной опухоли, рака яичников.
- Анализ венозной крови на гормоны для подтверждения секретирующего характера неоплазии.
Ведением пациенток с андробластомой занимаются врачи гинекологи в тандеме с эндокринологами.
Тактика лечения
Лечение андробластомы яичника хирургическое.
Выжидательная тактика не практикуется, возможна срочная (чаще) или плановая госпитализация в гинекологический стационар.
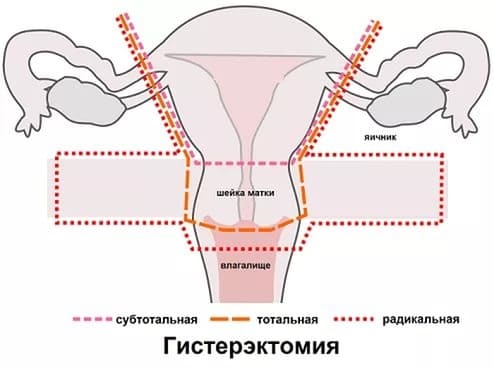
Способ вмешательства зависит от возраста пациентки. Больным репродуктивного возраста показана щадящая операция с односторонним удалением яичника. Задача — устранение неоплазии с сохранением фертильности. Пациенткам в менопаузе проводят пангистерэктомию или гистерэктомию с удалением парного репродуктивного органа.
Низкодифференцированные андробластомы яичника требуют радикальных терапевтических мер: проводится удаление матки и яичников. Также показана радиотерапия и химиотерапия. Эффективность выяснена не до конца, что связано с малым количеством зафиксированных случаев.
Последствия
Осложнения определяются масс-эффектом, возможной малигнизацией и способностью опухоли продуцировать гормоны. Среди последствий:
- маскулинизация женщины;
- разрыв фиброзной капсулы новообразования — чреват становлением перитонита, сепсиса;
- асцит (скопление жидкости внутри брюшной полости);
- перекрут ножки новообразования с развитием некроза, кровотечения, перитонита, сепсиса и летального исхода;
- при злокачественном течении андробластомы — прорастание сквозь соседние органы и ткани, образование отдаленных метастазов.
Предотвратить развитие последствий можно, если своевременно начать лечение.
Прогноз
Прогноз андробластомы яичника зависит от степени дифференцировки клеток:
- доброкачественные опухоли излечиваются в 95% случаев;
- 5-и летняя выживаемость при низкодифференцированной андробластоме на 1 стадии составляет 75%;
- на 2-3 стадиях пятилетний порог перешагивает 50% пациенток (при условии комплексного лечения).
Вероятность рецидивов высокая.
Профилактические мероприятия
Специфических мер не выработано. Необходимо регулярно (2 раза в год) консультироваться у гинеколога и эндокринолога для раннего выявления отклонений.
Андробластома — редкая разновидность опухоли стромы яичника с непредсказуемым течением и сложной диагностикой. Требует срочного хирургического лечения. Прогноз в большинстве случаев благоприятный.
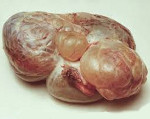
Андробластома яичника – редкая гормонпродуцирующая опухоль яичника. Диагностируется преимущественно в молодом возрасте. Проявляется возникновением акне, исчезновением менструаций, изменением фигуры по мужскому типу, гирсутизмом, огрублением голоса и увеличением клитора. Реже наблюдается преждевременное изосексуальное развитие (у подростков) или появление кровянистых выделений из влагалища (у женщин климактерического возраста). Андробластома яичника чаще бывает высокодифференцированной и протекает доброкачественно. В отдельных случаях возможно злокачественное течение. Диагноз выставляют на основании жалоб, данных общего и гинекологического осмотра и результатов дополнительных исследований. Лечение оперативное.

- Симптомы андробластомы яичника
- Диагностика андробластомы яичника
- Лечение и прогноз при андробластоме яичника
- Цены на лечение
Общие сведения
Андробластома яичника – опухоль яичника, выделяющая мужские половые гормоны. По различным данным, составляет 0,2-0,4% от общего количества опухолей овариальной ткани. Обычно встречается у девушек-подростков и молодых женщин. Может быть высокодифференцированной, промежуточной или низкодифференцированной. Чаще выявляются высокодифференцированные андробластомы яичника с относительно доброкачественным течением. Реже, обычно в старшем возрасте или при низком уровне дифференцировки клеток, наблюдается злокачественное течение. После удаления андробластомы яичника избыточный рост волос на теле прекращается, овуляторный цикл восстанавливается, фигура снова приобретает женские очертания. При высокодифференцированных опухолях прогноз благоприятный. Диагностику и лечение осуществляют специалисты в области онкологии и гинекологии.
Причины развития андробластомы яичника неизвестны. Считается, что такие опухоли образуются из эмбриональных остатков мужской части гонады под влиянием определенных изменений гипоталамо-гипофизарной системы или в связи с особенностями взаимодействия лютеинезирующего гормона с соответствующими рецепторами в яичниках, однако, какие именно изменения вызывают рост подобных новообразований – пока установить не удалось. Наследственной предрасположенности не выявлено.
Андробластома яичника относится к группе вирилизирующих опухолей, развивающихся из ткани мезенхимы. Обычно бывает одиночной и односторонней, двухсторонние опухоли встречаются менее чем в 1% случаев. С учетом уровня дифференцировки клеток выделяют три варианта андробластом яичника: высокодифференцированные, промежуточные и низкодифференцированные. Существует четыре вида высокодифференцированных андробластом: тубулярная аденома, андробластома с накоплением липидов, лейдигома, опухоль из клеток Лейдига и Сертоли. Тубулярная аденома и андробластома яичника с накоплением липидов состоят из клеток Сертоли. Эффект вирилизации в большей степени обеспечивается клетками Лейдига, эффект феминизации (при преждевременном изосексуальном развитии) – клетками Сертоли.

Симптомы андробластомы яичника
Болезнь обычно диагностируется в возрасте до 40 лет, пик заболеваемости приходится на третье десятилетие жизни. В отдельных случаях страдают дети. Развитие андробластомы яичника сопровождается появлением признаков мускулинизации. В 2/3 случаев возникает гирсутизм, в 1/3 случаев – аменорея. Примерно в течение полугода у пациентки становятся скудными, а затем прекращаются менструации, меняется фигура, возникают акне и избыточное оволосение.
Обычно заболевание протекает в две стадии. На первой стадии андробластомы яичника (стадии дефеминизации) развивается олигоменорея, а затем аменорея. Атрофируются молочные железы, исчезают жировые отложения, придающие фигуре женщины характерную округлость и мягкость. На второй стадии андробластомы яичника (стадии маскулинизации) увеличивается клитор, возникает избыточное оволосение. Голос становится более грубым. У некоторых больных появляются залысины в теменной и лобных областях.
Описаны случаи андробластомы яичника в сочетании гиперэстрогенемией. У девочек начинается преждевременное половое созревание в соответствии с полом. У женщин репродуктивного возраста отмечаются нарушения менструального цикла, у пациенток в постменопаузе появляются кровянистые выделения из половых путей. Данный вариант развития болезни не является типичным для андробластомы и встречается достаточно редко.
Диагностика андробластомы яичника
Диагноз андробластома яичника устанавливается на основании жалоб, анамнеза, данных внешнего и гинекологического осмотра и результатов инструментальных исследований. Обычно больные обращаются к гинекологу или эндокринологу с жалобами на отсутствие менструаций, избыточное оволосение и изменение внешности. При общем осмотре пациенток с андробластомой яичника обнаруживается атрофия молочных желез, гирсутизм и изменение фигуры по мужскому типу. При гинекологическом осмотре выявляется гипертрофия клитора и безболезненное, подвижное, гладкое опухолевидное образование плотной консистенции, расположенное справа или слева от матки.
УЗИ половых органов свидетельствует о наличии опухолевидного образования кистозного, солидного или кистозно-солидного типа с четко выраженной капсулой и неоднородным внутренним строением, характеризующегося чередованием гипер- и гипоэхогенных участков. При проведении анализов крови на гормоны у больных с андробластомой яичника выявляется повышение уровня тестостерона, снижение уровня лютеинезирующего и фолликулстимулирующего гормона. Уровень дегидроэпиандростерона в норме или незначительно повышен.
Лечение и прогноз при андробластоме яичника
Лечение хирургическое. Объем оперативного вмешательства определяется с учетом возраста больной. Пациенткам репродуктивного возраста, страдающим андробластомой яичника, обычно выполняют одностороннюю аднексэктомию. В процессе операции обязательно проводят ревизию второго яичника. При увеличении размера яичника рассекают орган, выполняют интраоперационное гистологическое исследование для исключения второй опухоли. В постклимактерическом возрасте обычно проводят пангистерэктомию - гистерэктомию с удалением придатков.
При злокачественном течении, низком уровне дифференцировки и разрыве капсулы андробластомы яичника средней степени дифференцировки радикальное хирургическое вмешательство с удалением матки показано вне зависимости от возраста больной. В послеоперационном периоде назначают химиотерапию и лучевую терапию, однако эффективность комбинированной терапии при злокачественных андробластомах яичника пока трудно оценить из-за небольшого количества наблюдений.
Прогноз обычно благоприятный. 90-95% пациенток с высокодифференцированной андробластомой яичника преодолевают десятилетний порог выживаемости. При злокачественной опухоли, диагностированной на I стадии, и использовании лучевой терапии в послеоперационном периоде пятилетняя выживаемость по некоторым данным составляет 75%. При начале лечения на II и III стадиях отмечается снижение пятилетней выживаемости до 50%. Характерной особенностью андробластомы яичника является раннее рецидивирование. 60% рецидивов выявляются в течение первого года после хирургического вмешательства. Признаки вирилизации исчезают в течение 1-1,5 года после операции. Гипертрофия клитора сохраняется в течение всей жизни.
Опухоли яичников всегда представляют опасность для женщины, и неважно, в каком возрасте они возникают. Опухоли имеют гормональную активность, а, следовательно, оказывают негативное влияние на общий гормональный фон пациентки, и провоцируют различные нарушения в работе организма.
Андробластома в большинстве случаев возникает у девочек в период развития половых признаков вторичного порядка. Если к этой патологии относиться невнимательно, у девочки могут проявляться мужские половые признаки, что окажет не только отрицательное влияние на психологическое состояние подростка, но и приведет к осложнению здоровья.
- Что это такое?
- Причины возникновения
- Симптомы андробластомы
- На первой стадии
- На второй стадии
- Диагностика
- Методы лечения
- Прогнозы на выздоровление
- Есть ли какие-то меры профилактики андробластомы?
- Заключение
Что это такое?
Название патологии связано с тем, что в ходе заболевания яичник начинает продуцировать андрогены — мужские половые гормоны. По статистике, заболевание достаточно редкое и не превышает 0,5% от общего числа патологий яичников.
В зависимости от того, каким образом делятся клетки новообразования, различаются следующие виды патологии:
- промежуточные,
- низкодифференцированные,
- наличие гетерологичсеких элементов,
- высокодифференцированные — самый частый вид андробластомы.
Важно! Андробластома носит доброкачественный характер и диагностируется у девочек от 5 до 15 лет. В большинстве случаев имеет одностороннее течение, но иногда может наблюдаться и двухсторонняя патология.
Причины возникновения
Точные причины развития обсуждаемой патологии яичника науке пока неизвестны. Андробластома является видом опухолевых образований, состоящим из клеток Сертоли и Лейдига. Клетки Сертоли продуцируют эстрогены, а клетки Лейдига — синтезируют разные гормоны, но в основном тестостерон. И те, и другие входят и в состав мужских семенников и присутствуют в яичниках женщины.
Существует предположение, что первоначально опухоль состоит из клеток Сертоли, и только потом в ее состав включаются клетки Лейдига. Возможно, при образовании андробластомы происходит нарушение в делении клеток яичника, что связано со сбоем в функциональности гипоталамо-гипофизарной системы, которая контролирует все эндокринные органы человека. Вероятно, что причиной патологии яичника может выступать воздействие на рецепторы органа ЛГ-гормона, который должен стимулировать в организме выработку эстрогенов.
В группе риска женщины:
- с эндокринными нарушениями: с гормональным бесплодием, с несвоевременным наступлением менархе, с несвоевременным наступлением климакса, с патологиями щитовидки, с ожирением, носительницы ВПЧ.
- С воспалительными заболеваниями репродуктивных органов: эндометриоз, аднексит, оофорит.
- С неоплазией других органов: опухоли груди или щитовидной железы, миома матки.
Справка! Что касается наследственной предрасположенности, связь андробластомы и генетики не прослеживается.
Симптомы андробластомы
Заболевание проявляется прекращением менструального цикла, появлением угревой сыпи, гирсутизма, увеличением размера клитора. В подростковом возрасте наблюдается раннее половое развитие, а если андробластома формируется у женщин климактерического возраста, возможно появление кровянистых влагалищных выделений.
На первом этапе у женщины наблюдается следующая клиническая картина:
- гипоменорея или олигоменорея. Сбой в менструальном цикле происходит по типу недостаточного вывода менструальной крови. Наблюдается отсутствие овогенеза.
- Ациклические кровотечения — кровянистые выделения из половых путей вне менструального цикла.
- Аменорея, наблюдается в 35% случаев — у женщины полностью отсутствуют циклические процессы. При этом олименорея трансформируется в тотальный сбой овогенеза за полгода.
- Атрофия молочных желез.
- Появление акне.
- Подкожный жир откладывается в характерных местах — живот, бедра.
На второй стадии отмечается:
- оволосение тела по мужскому признаку,
- изменение голосового тембра,
- увеличение размера клитора,
- аллопеция — облысение, которое характерно при повешении концентрации тестостерона и андрогенов.
Яркие клинические признаки заметны на ранней стадии, и наблюдаются еще до начала первой менструации — у девушки имеется избыточное оволосение и половое созревание наступает раньше срока.
Если лечение не проводится, формирование скелета девочки будет также происходить по мужскому типу — хорошо развитые плечи и зауженная тазовая область.
Женщины детородного возраста замечают постепенное увеличение интервалов между менструальными циклами, пока менструация не прекратится полностью. У женщин, которые уже находятся в климактерическом периоде, жалуются на выделения, имитирующие менструацию.
Диагностика
Диагноз ставит врач гинеколог или эндокринолог на основании клинической картины и жалоб пациентки и результатов обследования в гинекологическом кресле. В ходе осмотра врач обращает внимание на повышенный рост волос, а также нащупывает гладкое подвижное новообразование.
УЗИ — это тоже информативный вид диагностики андробластомы. Опухоль визуализируется в виде четкой капсулы с неоднородным содержимым, в котором прослеживаются эхогенные и гипергенные фрагменты.
Также потребуется анализ крови на гормоны. Подтверждает наличие андробластома высокий уровень тестостерона и низкая концентрация ФСГ и ЛГ. Что касается дегидроэпиандростерона, он может быть слегка повышенным или нормальным.
Акушер-гинеколог, Гинеколог, УЗИ-специалистВ некоторых случаях при обширном патологическом процессе целесообразно назначать пациентке КТ или МРТ, но мелкие новообразования при помощи этих диагностических методик обнаружить невозможно. Андробластому важно отличать от андростеромы, аденокарциномы, тубулярной опухоли Крукенберга, тератомы и других патологий, которые имеют схожую клиническую картину.
Методы лечения
Лечение андробластомы яичника только хирургическое. При этом врач может использовать как лапаротомический, так лапароскопичсекий метод операции. Выбор метода зависит от объема новообразования, его характера, а также от возраста пациентки и ее индивидуальных особенностей.
Подготовка к операции заключается в прохождении стандартного обследования:
- общий анализ крови и мочи,
- ЭКГ,
- коагулограмма,
- биохимический анализ крови.
Если андробластома диагностируется у девочек и у женщин детородного возраста, удаляются придатки со стороны поражения, после наступления климакса проводят надвлагалищную маточную ампутацию одновременно с иссечением придатков.
Образец удаленной андробластомы отправляют на гистологическое исследование, чтобы установить клеточный состав, провести дифференциацию клеток и исключить злокачественный характер новообразования.
После того, как опухоль удалена, функции женского организма восстанавливаются, причем, что характерно, восстановление происходит в той же последовательности, в какой развивалась клиника заболевания.
Циклическая и детородная функция полностью восстанавливается, облик женщины тоже быстро становится прежним, а вот размер клитора, гирсутизм и грубый голос чаще всего остаются навсегда.
Если врач подозревает злокачественный характер андробластомы, для лечения назначается пангистерэктомия и удаление сальника. Затем назначается химио- и лучевая терапия, но оценить эффективность подобной методики достаточно сложно, поскольку количество наблюдений за злокачественным течением патологии небольшое.
Благоприятный исход после лечения андробластомы наблюдается в 95% случаев. Ежемесячный цикл восстанавливается в течение года. Однако при злокачественном течении патологии прогноз, естественно, ухудшается. Если опухоль удаляется на первой стадии своего развития, а после вмешательства женщина проходит лучевую терапию, пятилетний рубеж преодолевают 80% пациенток. Если же опухоль диагностируется на 2 и 3 стадии, выживаемость в течение 5 лет бывает в 50% случаев.
Справка! Врачи говорят о возможности рецидива андробластомы, который возможен в первый год после операции. Частота рецидивов составляет 60%.
Есть ли какие-то меры профилактики андробластомы?
Поскольку механизм развития андробластомы не выявлен, предупредить развитие патологии невозможно. Поэтому врачи дают только общие рекомендации по профилактики опухолевых образований в яичниках — внимательно наблюдать за функционированием половых органов, и следить за изменением фигуры.
Крайне важно регулярно проходить профилактические гинекологические осмотры, а если имеется гормональный дисбаланс, вовремя консультироваться с эндокринологом.
Важно! Андробластома яичника характеризуется стремительным течением, поэтому очень важно обязательно вести дневник менструальных кровотечений, где отмечать их обильность и характер.
Заключение
Достаточно часто при признаках вирилизации или при раннем половом созревании девушки идут на консультацию к эндокринологу, упуская из виду вероятность гинекологической патологии. Пока эндокринолог ищет причины подобных нарушений, и подозревает опухолевые процессы гипофиза, развивается вторая стадия патологии, которая сопровождается более серьезными клиническими признаками. Поэтому при любых нарушениях в менструальном цикле и в балансе гормонов необходимо консультироваться и у гинеколога, и у эндокринолога.
Андробластома яичника – опухоль доброкачественного или злокачественного характера, которая имеет гормональную обусловленность. Встречается заболевание довольно редко и обнаруживается в любом возрасте – от подросткового до периода климакса.
Общие сведения
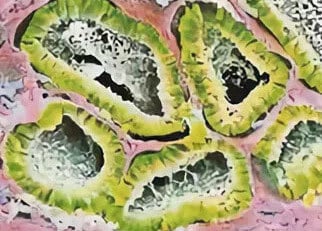
Андробластома состоит из трубочек и разветвлений (протоков), окрашенных на снимке в зеленый цвет. Клетки кубовидной и цилиндрической формы
Бластома яичника или придатка продуцирует мужские половые гормоны – андрогены, отсюда ее название. Согласно статистическим данным, ее встречаемость не превышает 0,5 % от общего числа патологий яичника. Чаще встречается доброкачественный характер. Особенно, если диагностировано новообразование в молодом возрасте. Имеет одностороннее течение, двухстороннее встречается менее, чем в 1% всех случаев.
В зависимости от вида деления клеток новообразования выделяют следующие виды андробластомы:
- Высокодифференцированные, которые встречаются чаще других.
- Промежуточные.
- Низкодифференцированные.
- Опухоль с гетерологическими элементами.
Причины появления
Точные причины возникновения андробластомы до сих пор неизвестны. Существует предположение о том, что появление заболевания связано с зародышевыми рудиментами мужской части гонады. Под воздействием определенных изменений гипоталамо-гипофизарной сферы при взаимодействии с лютеинизирующим гормоном и рецепторами в яичниках начинает развиваться андобластома. Наследственных связей в функционировании опухоли выявлено не было.

Симптомы
- исчезновение месячных или их редкое и нерегулярное течение,
- избыточный рост волос на теле и на лице (гирсутизм),
- акне,
- огрубение голоса,
- изменение фигуры по мужскому типу,
- изменение половых органов (увеличение клитора).
Развитие заболевания проходит несколько стадий. На начальном этапе менструации становятся нерегулярными и скудными. Исчезает жировая прослойка в груди и на бедрах, фигура постепенно утрачивает женственные формы. На последующих стадиях проявляется остальная симптоматика, внешность женщины приобретает мужские черты.
Нажмите для увеличения
Диагностика
Обнаружение и постановка диагноза проводится на основе жалоб пациентки, сбора анамнеза и лабораторно-инструментальных исследований. В дополнение, проводится УЗИ для определения локализации и размера опухоли, а также тонкоигольная биопсия для предотвращения цитологического исследования. Необходимо посмотреть клеточный состав андробластомы для исключения онкологии.
На УЗИ новообразование визуализируется как плотная, гладкая и подвижная капсула с неоднородным внутренним строением.
Также в обязательном порядке проводится анализ крови на определение соотношения женских и мужских половых гормонов. При этом заболевании уровень тестостерона сильно превышает нормальные показатели, а лютеинизирующего и фолликулостимулирующего гормонов снижен.
Так как симптоматика опухоли довольно яркая, точное установление заболевания не составляет особого труда.

Лечение
Лечение адробластомы исключительно хирургическое. Проводится полное удаление опухоли вместе с яичником. Во время операции хирург также проверяет второй яичник на наличие патологий. В случае злокачественного течения удаляется еще и матка.
При доброкачественном течении прогноз благоприятный – в 90% случаев диагностирована 10-летняя выживаемость. При злокачественном характере выживаемость ниже – до 5-ти лет в зависимости от того, на какой стадии диагностировано заболевание.
После оперативного вмешательства специфическая симптоматика исчезает на протяжении 1,5 лет.
Читайте также:

