Злокачественные новообразования органов дыхания и грудной клетки
К органам дыхания относят: гортань и трахею, бронхи и, непосредственно, легкие. Кроме того, в грудной клетке находится сердце, крупные сосуды, такие как, аорта, полые вены, легочные артерии, а так же пищевод, жировая клетчатка и лимфатические узлы. Все перечисленные структуры и органы находятся в, так называемом, средостении - пространство, ограниченное с двух сторон легкими, сзади - позвоночником, спереди - грудиной. Здесь часто встречаются опухоли и кисты, большой процент которых носят злокачественный характер. Кроме вышеуказанных органов в средостении располагается тимус - железа кроветворения, хорошо развита у детей, у взрослых особой функции не несет и замещается жировой тканью. Из тимуса часто исходят высокозлокачественные крайне агрессивные опухоли, носящие название тимомы. Так же, в средостении могут располагаться нижние отделы увеличенной щитовидной железы, носящие название загрудинного зоба, которые очень часто становятся источником раковых опухолей и подлежат удалению.
Довольно часто встречаются опухоли плевры - выстилки легких, носящие название мезотелиом, они могут быть как доброкачественными, так и злокачественные, последние очень опасны, они плохо реагируют на лечение, а удалить их не всегда удается.
Кроме того, в грудной клетке находится особая, уникальная и одна из самых крупных мышц человеческого организма, называемая диафрагмой. Она разграничивает грудную и брюшную полости друг от друга, сохраняя герметичность органов грудной клетки, непосредственно участвуя в акте дыхания. Диафрагма сокращается и приподнимается в фазу вдоха, расслабляется и опускается в фазу выдоха. При нарушении работы диафрагмы больного беспокоят проблемы с дыханием: одышка, тяжесть в грудной клетке, нехватка воздуха. Опухоли диафрагмы встречаются крайне редко, чаще в нее прорастают опухоли соседних органов: легкого, плевры, печени, желудка или пищевода.
Очень часто встречаются вторичные изменения органов грудной клетки - метастазы опухолей других органов. В легкие способны метастазировать опухоли практически любых органов, чаще всего это опухоли молочной железы, кишечника, почки и самого легкого. Так же втречаются метастазы в кости грудной клетки: ребра, позвонки, грудину.
Опухоли сердца встречаются крайне редко. Небольшую опухоль можно удалить, если она не затрагивает жизненно важных структур, таких как проводящие пути сердца. В некоторых случаях встречаются метастазы других злокачественных опухолей в сердце. Симптомами являются: одышка, сердцебиение, боли в груди и плече. Такие больные длительно лечатся у кардиолога по поводу сердечной недостаточности или болей в сердце. Диагноз устанавливают на основании ультразвукового исследования сердца и компьютерной томографии грудной клетки.
Злокачественные опухоли легких
Опухоли легких можно разделить на две группы: опухоли бронхов и опухоли ткани легкого, первые называются центральными, последние носят название периферических. Центральные опухоли легких наиболее трудны для диагностики, на начальных стадиях они не всегда заметны, опытный врач-рентгенолог может заподозрить опухоль лишь по некоторым косвенным признакам, с этим связана поздняя выявляемость опухолей бронхиального дерева.
Опухоль бронха, вид через эндоскоп
Опухоли ткани легкого легко заметны на рентгенограмме, даже при небольших размерах, но никаких симптомов, на ранней стадии, не вызывают. Более подробно симптомы и диагностика опухолей легких описана в разделе Рак легких.
Прогноз при раке легких зависит от стадии заболевания. При небольших опухолях и начальной стадии прогноз, практически всегда, благоприятен, выживаемость больных после операции высокая. При наличии опухоли 3 стадии прогноз выздоровления сомнителен, даже при условии полного удаления опухоли, заболевание может вернуться через некоторое время, особенно в течение первого года. При 4 стадии опухоли, наличии метастазов, более 3 лет не проживает ни один пациент.
Злокачественные опухоли пищевода
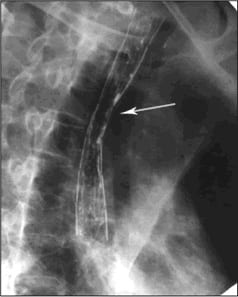
Опухоли пищевода, в первую очередь, приводят к сужению просвета пищевода и нарушению прохождения пищи- дисфагии, вплоть до полной невозможности прохождения жидкости.
Злокачественные опухоли пищевода быстро прорастают его стенку и переходят на окружающие органы: трахею, крупные сосуды, легкие, что делает невозможным их удаление.
Рак пищевода, без лечения, может привести к гибели больного от истощения.
Лечится рак пищевода очень плохо, в связи с анатомическими особенностями органа и быстрым распространением опухоли на соседние структуры грудной клетки.
Более подробно рак пищевода описан в разделе Рак пищевода.
Злокачественные опухоли средостения
Опухоли средостения встречаются довольно часто, это могут быть: опухоли тимуса - тимомы, опухоли лимфатической ткани и лимфоузлов - лимфомы и лимфосаркомы, опухоли без четкой органной принадлежности, опухоли из жировой ткани - лопосаркомы, опухоли из нервной ткани и другие.
Тимомы - опухоли зобной железы - тимуса. Тимус располагается за грудиной, лежит на передней поверхности крупных сосудов средостения и бифуркации трахеи. Пациентов долгое время ничего не беспокоит. Опухоль находят случайно или при наличии таких симптомов как: одышка, затруднение дыхания, в результате давления опухоли на трахею и крупные бронхи. Симптомы опухолей средостения, кроме того, могут быть боли в грудной клетке - за грудиной, отдающие в спину или лопатки, слабость, отеки верхней половины грудной клетки, шеи и лица. Высокозлокачественные и агрессивные опухоли, тимомы, растут довольно быстро, единственным методом лечения является хирургический - полное удаление опухоли. Тимомы не чувствительны к терапевтическим методам воздействия: химиотерапии и лучевому лечению. Опасность данных опухолей заключается в быстром агрессивном росте и прорастании окружающих органов, что делает невозможным их удаление.
Рентгенограмма крупной опухоли средостения.
Опухоли из лимфатической ткани - лимфомы и лимфосаркомы - наиболее часто встречающиеся опухоли средостения, особенно у молодых пациентов. Симптомы аналогичны опухолям тимуса, но кроме того, могут появляться изменения в близлежащих лимфатических узлах - надключичных и шейных, в виде их увеличения, слияния в конгломераты. Наличие увеличенных лимфатических узлов над ключицей и на шее часто является первым симптомом заболевания и заставляет больных обратиться к врачу. Крупные лимфомы и лимфосаркомы обычно не удаляют, их лечат с помощью химиотерапии. Прогноз при лимфомах, при адекватном лечении, обычно, благоприятен, часто наступает полное выздоровление больных. При лимфосаркомах прогноз плохой, опухоли практически не реагирую на лечение, быстро приводят к гибели больных от осложнений.
Осложнения опухолей средостения
Осложнения опухолей средостения связаны с их прорастанием и сдавлением близлежащих органов: нарушение работы сердца, отеки лица и шеи, формирование свищей между внутренними органами, нагноение и распространение инфекции.
Довольно часто встречаются кисты средостения - доброкачественные опухоли, состоящие из тонкой капсулы и жидкого содержимого, они не опасны, но в некоторых случаях могут перерождаться в злокачественные опухоли.
Злокачественные опухоли плевры
Плевра - тонкая серозная оболочка, покрывающая поверхность легких и грудную клетку изнутри. Причиной развития данных опухолей является контакт с ядовитыми веществами, чаще всего с асбестом, на техническом производстве.
Опухоль растет на поверхности легкого или непосредственно на грудной стенке, врастает в мягкие ткани, нервы или легкое. Опухоли плевры в некоторых случаях вызывают скопление жидкости в плевральной полости, ввиду нарушения нормальных процессов всасывания и образования серозной жидкости. Симптомы опухолей плевры: одышка, связанная с наличием жидкости в плевральной полости, боли в грудной клетке или в определенной точке, сухой надсадный кашель, тяжесть в груди, подъемы температуры, слабость.
Лечение: возможно удаление опухоли при условии отсутствия жидкости в плевральной полости и наличия единственной опухоли. При невозможности удаления используют химиотерапию, но эффект от лечения наступает не всегда, так как опухоль практически не чувствительна к лекарственным препаратам. Больные быстро погибают от истощения и прогрессирующего развития опухолевого процесса.
Консультация врача:
Вопрос: Что служит причиной развития опухолей органов грудной клетки?
Ответ: Причиной развития опухолей являются воздействия вредных факторов окружающей среды: химических канцерогенов, выделяемых при сгорании топлива, как отходы промышленности, попадающие во внешнюю среду с выбросами предприятий и, конечно, курение - вдыхание табачного дыма.
Вопрос: Какова выживаемость при опухолях органов грудной клетки?
Ответ: Выживаемость зависит от стадии опухолевого процесса. При 1-2 стадии выживаемость достигает около 70% при условии адекватного лечения (операция).
Доброкачественные и злокачественные опухоли трахеи образуются крайне редко. На агрессивные прогрессирующие новообразования, которые несут опасность для жизни, приходится 1-2% онкологических заболеваний дыхательной системы.
Патологии развиваются медленно и не типичны для трахеального древа, выявить их удается при грамотной диагностике. Какие действенные методы терапии помогут спасти жизнь пациенту, предотвратить развития осложнений, рецидивов?
Разновидности образований
В МКБ новообразованиям трахеи, несущим угрозу для жизни, присвоен код С33. Регулярно ученые проводят исследования, указывающие на развитие заболевания, выявления его разновидностей и предрасположенности к нему по возрасту, половой принадлежности.
Злокачественная опухоль трахеи – новообразование, которое развивается из мутирующих клеток тканей задней стенки органа. При доброкачественной природе образования клетки под воздействием нарушения механизмов организма начинают делиться и дифференцироваться, но прорастать и затрагивать другие ткани не могут. Если новообразования малые и не сужают просвет органа дыхания, лечению не подлежат.
Злокачественные новообразования делятся на первичные, которые появились из тканей трахеи и вторичные, которые метастазируют в орган дыхания из других.
Распространенные первичные формы рака трахеи:
- Плоскоклеточный. Встречается в 75% случаев от количества образований, склонных к преобразованию в злокачественные. Новообразование развивается из клеток эпителия, похоже на полип. Контур его может быть дольчатым, ровным или неровным.
- Аденоидно-кистозная карцинома (цилиндрома). Частота развития до 56%. Образуется из эпителия слюнных и слизистых желез. Медленно развивается, но дает множественные метастазы.
- Мукоэпидермоидная карцинома (смешанный слизеобразующий рак). Выявляется в 47% случаев. Образование состоит из промежуточных и слизистых клеток. Особенность – эпителиальные клетки преобразуются в слизистые.
- Карциноидные. Процент частоты – около 30%. Задействованы клетки нейроэндокринной системы, которые необходимы для контроля и регуляции функций желез.
- Саркома. Диагностируется в 20% случаев. Новообразование появляется из соединительной ткани в области разветвления трахеального древа. Протекает медленно, метастазы образуются на поздних стадиях.
Злокачественная опухоль на трахее встречается у мужчин в возрасте от 20 лет. Женщины подвержены заболеванию реже. В 89% случаев в детском возрасте появляются доброкачественные образования.
В 3-7% случаев встречаются формы рака:
- ретикулосаркомы;
- гемангиоперицитомы;
- гемангиоэндотелиомы;
- нейрофибромы;
- изолированные лимфогранулематозы;
- алейкемические ретикулезы.
Метастазы этих форм редки, летальный исход наступает раньше из-за существенного стеноза и асфиксии.

Вторичные опухоли
Трахея из-за анатомически близкого расположения с другими органами дыхания подвержена метастазированию. Появляются очаги от злокачественных очагов щитовидной железы, гортани и лимфатической системы.
Реже встречаются метастазы новообразований органов: кишечника, яичников, матки, пищевода. Появившиеся очаги мутирующих клеток в органе дыхания в этой ситуации диагностируются на последней стадии.
Факторы риска
Располагающий фактор развития рака трахеи – наследственность. Если прямой родственник страдал от онкологии органа, то риск развития составляет 67%.
К факторам, приводящим к нарушению метаболизма клеток в области органов дыхания, относят:
- заболевания дыхательной системы, ротовой полости;
- травмы и аномалии развития дыхательной системы;
- курение;
- алкоголизм;
- тесный контакт с вредными веществами;
- плохая экологическая обстановка;
- недостаток в организме витаминов группы А;
- радиоактивное излучение (в том числе и в медицинских целях);
- вирус папилломы человека.
Плоскоклеточный рак – следствие длительного курения. Аденоидно-кистозные карциномы с воздействием никотина на дыхательную систему не связывают. Патология поддается лечению лучше, поэтому важно проходить обследования.
Клиническая картина
Образования независимо от ее расположения при неконтролируемом росте мешает нормальной дыхательной функции. Просвет трахеи сужается, но медленно. Пациенты не спешат обращаться за помощью: дыхательная система адаптируется под новые негативные состояния.
Из-за плохой вентиляции легких появляются очаги воспаления тканей органов, они подвержены инициированию вирусами, бактериями и грибками.
Из-за злокачественной опухоли трахеи человек слабеет, начинаются проблемы со здоровьем органов. Без грамотного лечения вероятен летальный исход.
Симптомы
По данным ВОЗ первые 12-18 месяцев развития патология не проявляется. Изменения нарастают медленно, человек чувствует нехватку воздуха при физических нагрузках.
Трахеальный просвет перекрывается больше с ростом образования. Человек замечает одышку при каких-то действиях и в состоянии покоя. В зависимости от расположения новообразования одышка разная:
- При появлении онкологии в верхних отделах развивается инспираторная одышка. Человек чувствует, что при вдохе воздуха не хватает. Дыхание шумное, слышится характерный глухой свист.
- При поражении нижних отделов появляется экспираторная одышка. Чтобы выдохнуть воздух человеку требуется больше времени, он чувствует некоторое стеснение грудной клетки.
Потом начинается удушье, человек вынужден принимать сидячее положение, чтобы нормально дышать.
К одышке быстро добавляется кашель. Он сухой, редкий, но иногда проявляется приступами. При развитии заболевания появляется мокрота, но отходит она затруднительно или сразу большими объемами, в мокроте появляется кровь.
Пищеварительная система страдает на 3-4 стадии патологии. Пациент не может проглотить пищу, испытывая при приеме боль, развивается непроходимость пищевода.
Голос меняется постепенно: появляется охриплость, осиплость. Страдающий патологией способен говорить только шепотом. Иногда случается распад образования – клетки его погибают. Тогда просвет органа дыхания увеличивается, дышать становится легче, в кровоток попадают токсичные вещества.
Симптомы такого явления:
- отхождение мокроты с неприятным запахом;
- кровотечения;
- повышение температуры до 40;
- анемия;
- головокружения.
Дополнительно при нарушении просвета развиваются бронхиты, пневмонии, трахеиты различной этиологии.
Методы диагностики
Обычно патологию обнаруживают при обследовании пациента у терапевта, отоларинголога или пульмонолога. Пациент жалуется на одышку, кашель или сопутствующие проблемы.
Сначала берут анализы крови, мочи, чтобы определить наличие воспалительных процессов, а потом проводят рентгенографию. На снимках заметен затемненный участок.
Чтобы дифференцировать злокачественное заболевание с другими, выяснить параметры образования, проводят диагностические мероприятия:
- Ларингоскопию, трахеоскопию или бронхоскопию в зависимости от расположения новообразования. Берут на микроскопическое исследование кусочек ткани и слизи опухоли.
- КТ или МРТ. Позволяет узнать размер, расположение злокачественного очага, его прорастание в другие органы. Исследование позволит увидеть наличие отдаленных метастазов.
- УЗИ шеи, грудного пространства. Проходит оценка структурных изменений и функций внутренних органов.
- Сканирование скелетной структуры. Врачи исключают или подтверждают появление метастазов в костной и хрящевой ткани.
На основе полученных данных ставят диагноз.

Лечение патологии
Поскольку пациенты поздно обращаются за медицинской помощью, консервативное лечение не проводят. Чтобы сократить риск осложнений, рецидивов и летального исхода проводят операции по удалению новообразования.
В книге “Атлас операций при злокачественных опухолях легкого, трахеи и средостения” описаны современные методики лечения органов дыхания при онкологии.
В зависимости от размера и расположения образования проводят радикальное хирургическое вмешательство или малоинвазивные процедуры. Если новообразование малого размера, удается при грамотном подходе с помощью эндоскопа иссечь его лазерным лучом, не затронув здоровые ткани. Если образование крупное, операцию проводят скальпелем.
Хирург иссекает очаг злокачественной природы. Лимфатические узлы, расположенные тоже удаляют, потом место иссечения сшивают. Если поражение сильное, требуется пластика трахеи: используют специальные трансплантаты мышечно-надкостничной или хрящевой ткани. В некоторых случаях будет применение кожных лоскутов пациента, их укрепляют танталовой сеткой.
Для закрепления результата назначают лучевую терапию, метод позволяет избежать рецидивов и отсрочить смерть до 5-6 лет.
Если образование признано неоперабельным, врачи проводят паллиативную терапию. Чтобы облегчить жизнь неизлечимого пациента, назначают:
- Трахеостомию, так заболевший сможет дышать.
- Трахеофиссуру. Иссекают максимально возможный объем образования при иссечении трахеального дерева сверху.
- Внутриполостную брахитерапию. В полость опухоли или рядом с ней вводят источник излучения. Так воздействие на новообразование будет максимально точным.
- Дистанционную лучевую терапию. Источник помещают за пределами тела заболевшего. Метод эффективен при множественных метастазах.
Неоперабельные образования через 12-16 месяцев рецидивируют в 67% случаев.
При вторичных злокачественных очагах удаляют частично или полностью орган, первично пораженный онкологией, а затем затронутую область трахеального дерева.
Прогноз заболевания
В 78% случаев прогноз заболевания неблагоприятный. Только при обращении к специалистам удается навсегда и надолго избавиться от онкологии.
По данным ВОЗ, выживаемость не более 5 лет 75% пациентов составляет при удалении аденокистозного образования. При развитии плоскоклеточного рака вероятность прожить 5 лет даже при радикальном лечении и поддержке организма составляет меньше 40%. Если пациенту не назначают операции по удалению новообразования, а обходятся лучевой терапией, риск летального исхода возрастает до 93%.
При развитии рака других органов прогноз выживаемости варьируется в пределах от 20 до 67%.
Профилактические меры
Действенной мерой профилактики развития онкологии любого органа дыхания считается регулярное обследование. Необходимо вовремя лечить любые заболевания, ответственно относиться к здоровью. При первых неполадках организма следует обратиться к врачам.
Однако во многих случаях при росте опухоли происходит формирование объемного образования, состоящего из патологической ткани. При этом возникают определенные симптомы, которые и приводят пациента к врачу.
Новообразования делят на злокачественные и доброкачественные. Доброкачественные опухоли могут расти с формированием объемного образования, но при этом обычно отсутствует распространение их в другие органы или лимфатические узлы. Злокачественные опухоли состоят из клеток, способных инвазировать и разрушать прилежащие органы, а также распространяться в отдаленные органы и лимфатические узлы. Фактически, способность к метастазированию представляет собой одну из основных особенностей злокачественного новообразования.
а) Терминология. В зависимости от ткани, из которой сформирована опухоль, различают несколько типов новообразований.
1. Рак представляет собой злокачественное новообразование, которое возникает из эпителиальных клеток, выстилающих просвет различных органов или покрывающих их снаружи. Среди множества подтипов рака выделяют аденокарциному, плоскоклеточный рак, мелкоклеточный рак и крупноклеточный рак.
2. Саркома представляет собой злокачественное новообразование, которое возникает в мезенхимальных тканях, не участвующих в гемопоэзе. Включает в себя новообразования, растущие из костной, хрящевой, жировой, мышечной ткани, из кровеносных сосудов, а также из соединительной ткани.
3. Лимфомы представляют собой гетерогенную группу злокачественных опухолей, которые возникают из клеток иммунной системы в крови и лимфоидной ткани. Обычно их делят на ходжкинские и неходжкинские лимфомы. Однако к данной группе новообразований также относят множественную миелому и лимфопролиферативные заболевания.
4. Лейкозы представляют собой группу злокачественных онкологических заболеваний, при которых происходит поражение костного мозга и формирование большого количества аномальных лейкоцитов.
5. Метастазы представляют собой скопления клеток новообразования в органах, лимфатических узлах и тканях, расположенных в других анатомических областях. Хотя в некоторых случаях распространение опухоли в смежные структуры рассматривается как метастатический процесс, более правильно его называть местной инвазией. Распространение многих метастазов происходит гематогенным путем, однако в органы грудной клетки они могут попадать и вследствие лимфогенной диссеминации, распространения по ходу трахеобронхиального дерева и обсеменения плевральной полости и полости перикарда.
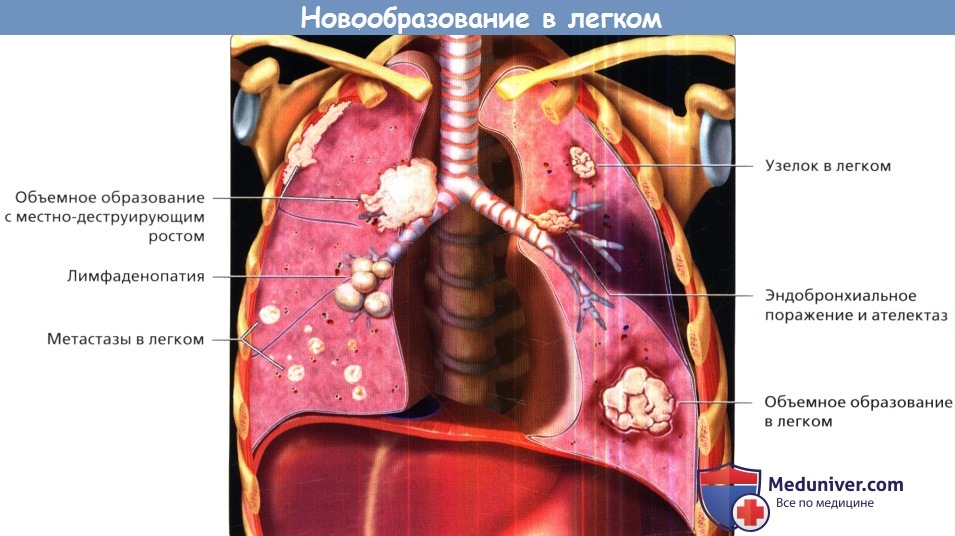
Новообразования легких часто проявляются узелками или объемными образованиями.
Они могут быть окружены тканью легкого или могут прорастать в соседние органы и структуры.
Центральные опухоли легких могут полностью обтурировать дыхательные пути и приводить к развитию ателектаза или пневмонии.
Метастазирующие злокачественные новообразования могут проявляться преимущественно лимфаденопатией.
Множественный характер поражения также указывает на распространение метастазов злокачественной опухоли, которая может располагаться как в грудной клетке, так и за ее пределами.
б) Новообразования органов грудной клетки. Новообразования органов грудной клетки представляют собой гетерогенную группу, состоящую из доброкачественных и злокачественных опухолей. Первичный очаг опухоли может располагаться в различных структурах грудной клетки, в том числе в легких, дыхательных путях, плевре, средостении, сердце и сосудах, а также в костях и мягких тканях грудной стенки. Хотя особенное внимание часто уделяют первичным опухолям, следует отметить, что чаще приходится сталкиваться с метастазами первичных опухолей, расположенных как в грудной клетке, так и за ее пределами.
в) Новообразования легких. Легкие поражает большинство новообразований, встречаемых в клинической практике. Как правило, это злокачественные опухоли с агрессивным ростом, которые характеризуются целым рядом признаков, выявляемых методами лучевой диагностики. Наиболее частыми новообразованиями легких являются метастазы.
Наиболее распространенным первичным новообразованием легких является рак, который в зависимости от клеточного строения делят на четыре типа: аденокарциному, плоскоклеточный рак, мелкоклеточный рак и крупноклеточный рак. Рак легких тесно связан с курением сигарет и воздействием различных канцерогенов. Последнее может быть обусловлено профессиональной деятельностью или влиянием окружающей среды.
Бронхогенный рак представляет собой термин, который ранее использовался как синоним рака легких. Так называют злокачественные новообразования легких, растущие из эпителия бронхов или бронхиол. Поскольку множество типов рака легких локализуются в бронхах, которые методами лучевой диагностики не визуализируются, этот термин не совсем точен. Однако он по-прежнему используется для обозначения первичных злокачественных новообразований легких у лиц, в анамнезе которых есть сведения о курении сигарет и воздействии ингаляционных канцерогенов.
г) Новообразования дыхательных путей. Дыхательные пути поражает множество первичных злокачественных опухолей легких. Фактически они растут из выстилающего дыхательные пути эпителия или вовлекают его в опухолевый процесс. Таким образом, первичный рак легких может возникать в центральных дыхательных путях и при увеличении размеров опухоли прорастать прилегающую легочную паренхиму. С другой стороны, злокачественные опухоли паренхимы легких могут инвазировать центральные дыхательные пути и распространяться вдоль них.
При этом преимущественное поражение дыхательных путей характерно для таких первичных злокачественных опухолей, как карциноидные опухоли и новообразования бронхиальных желез (цистаденоидные и мукоэпидермоидные карциномы). К первичным доброкачественным образованиям дыхательных путей относят гамартомы, липомы и другие мезенхимальные опухоли. В дыхательных путях могут формироваться и метастазы. В том случае если дыхательные пути являются единственным местом, где были обнаружены метастазы, последние часто принимают за первичные опухоли легких.
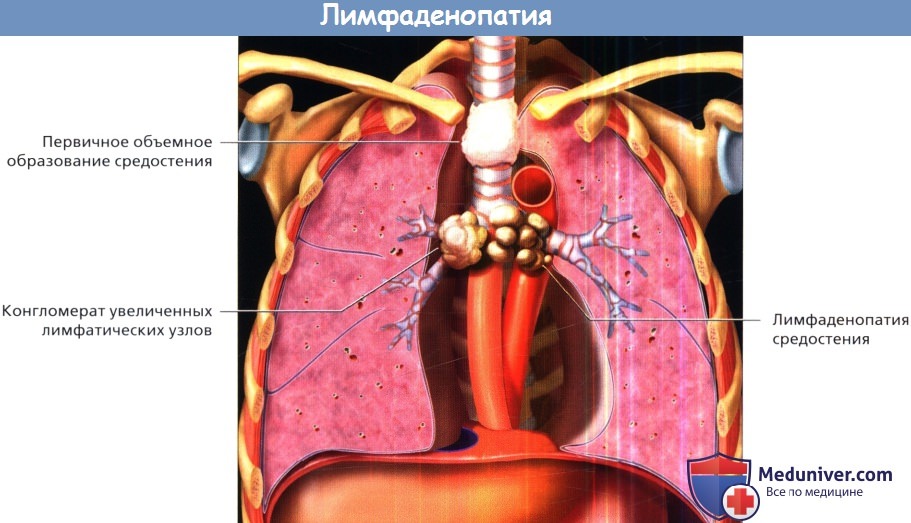
Лимфаденопатией часто проявляются такие новообразования средостения, как распространенный рак легких, лимфомы и метастазы внелегочных злокачественных опухолей.
Конгломерат увеличенных лимфатических узлов может внешне напоминать первичную злокачественную опухоль с агрессивным ростом, но часто характеризуется вовлечением в процесс нескольких групп лимфатических узлов средостения.
Первичные новообразования средостения, как правило, проявляются солитарными объемными образованиями, которые могут быть четко отграничены и заключены в капсулу или же могут характеризоваться местно-деструирующим ростом.
д) Новообразования средостения. Вовлечение средостения в опухолевый процесс обычно проявляется лимфаденопатией. Увеличиваться в размерах могут как внутригрудные лимфатические узлы, в том числе корней легких, так и экстраторакальные лимфатические узлы. Неопластическая лимфаденопатия часто отражает распространение метастазов рака легких поздней стадии, ходжкинских и неходжкинских лимфом или других злокачественных опухолей, расположенных как в грудной клетке, так и за ее пределами.
Эти заболевания приходится дифференцировать от различных доброкачественных инфекционных и неинфекционных воспалительных процессов, которые также характеризуются увеличением лимфатических узлов средостения.
Вовлечение средостения в опухолевый процесс также может быть результатом роста опухоли в таких органах средостения, как пищевод и тимус. Кроме того, в средостение могут распространяться опухоли и опухолевидные образования прилежащих к средостению органов, например щитовидной железы.
е) Опухоли сердца и сосудов. Вторичные (метастазы) и первичные новообразования, хотя и не так часто, как в легких и средостении, могут локализоваться в сердце, перикарде, сосудах большого и малого кругов кровообращения. Наиболее распространенными новообразованиями сердца и перикарда являются метастазы опухолей. Однако также встречаются доброкачественные, и злокачественные первичные новообразования, которые поражают камеры и клапаны сердца и миокард. Первичные новообразования сосудов большого и малого кругов кровообращения, как правило, злокачественные.
Крупные сосуды и их ветви часто поражаются при центральном раке легких поздней стадии вследствие прямого врастания опухоли.
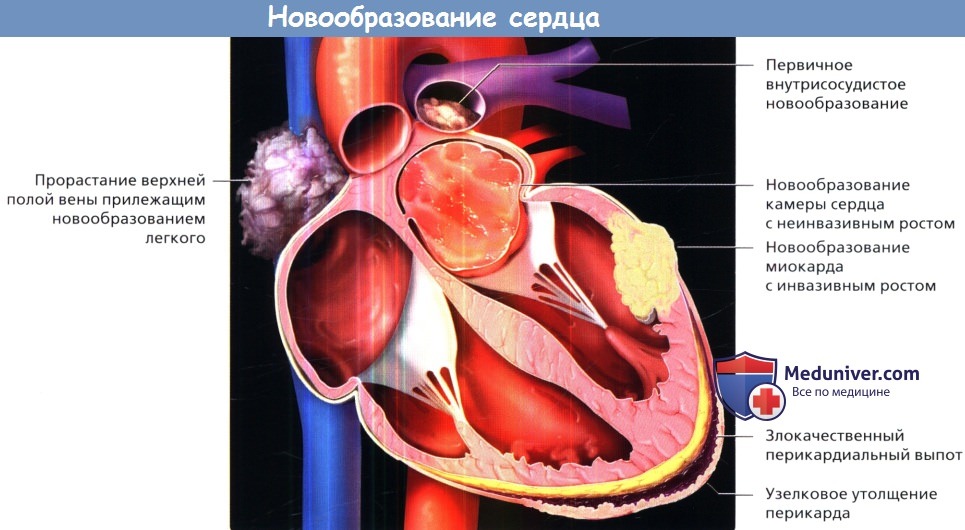
Первичные и вторичные новообразования могут поражать сердце, перикард и магистральные сосуды грудной клетки.
Опухоли могут формироваться как в камерах сердца, так и в миокарде или клапанах.
Злокачественные новообразования перикарда часто проявляются экссудативным перикардитом или утолщением перикарда.
Опухоли магистральных сосудов часто характеризуются обструкцией сосуда.
Рак легкого с агрессивным течением может расти вокруг сердца, перикарда и магистральных сосудов, а также прорастать их.
ж) Новообразования плевры. Наиболее распространенными новообразованиями плевры являются метастазы опухолей, формирование которых обычно сопровождается злокачественным плевральным выпотом. Также метастазы плевры могут проявляться в виде солидных узелков и объемных образований. Во многих случаях причиной злокачественного плеврального выпота были именно солидные метастазы.
Первичные новообразования плевры достаточно редки. Чаще всего можно встретить злокачественную мезотелиому плевры, характеризующуюся весьма агрессивным ростом. Вторым по частоте первичным новообразованием плевры является локализованная фиброзная опухоль плевры. Большинство локализованных фиброзных опухолей являются доброкачественными, однако примерно в 20% случаев выявляются злокачественные формы.
з) Опухоли грудной стенки. Опухоли могут возникать в различных компонентах грудной стенки, в том числе в костях, хрящевых структурах и мезенхимальных тканях. Наиболее распространенными новообразованиями данной области являются метастазы, источником которых обычно служат первичные злокачественные новообразования легких, молочной железы и предстательной железы.
Первичные новообразования грудной стенки могут быть как доброкачественными, например липомы, так и злокачественными с крайне агрессивным ростом, например хондросаркомы и множественная миелома. Кроме того, грудную стенку, особенно ее костные структуры, может поражать множество опухолей и опухолевидных образований, которые могут имитировать злокачественные новообразования.
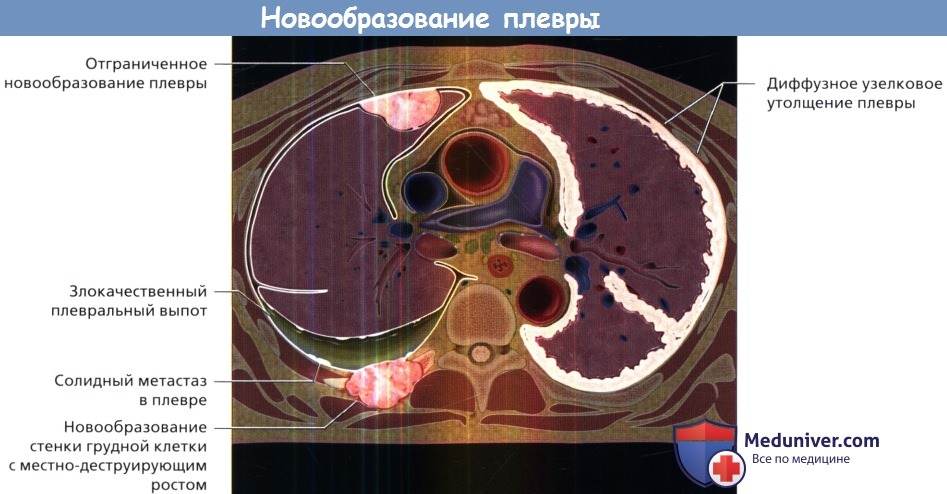
Для новообразований плевры характерны плевральный выпот, а также узелки и объемные образования в плевре.
Объемные образования могут формировать единичные или множественные очаги или диффузно поражать плевру, окружая легкое.
Опухоли грудной стенки могут формироваться в костной, хрящевой или мезенхимальной тканях.
Местнодеструирующий рост, характерный для некоторых новообразований, приводит к деструкции костей скелета.
У пациентов со злокачественной опухолью именно методы лучевой диагностики позволяют отслеживать эффективность терапии и осуществлять контроль над течением заболевания после курса лечения.
Диагностическая визуализация представляет собой неотъемлемый этап обследования пациентов с новообразованиями органов грудной клетки. Пациенты с такими опухолями часто предъявляют лишь неспецифические жалобы, например, на кашель, одышку и боль в груди. Обследование данных пациентов, как правило, начинается с проведения рентгенографии грудной клетки. При выявлении патологических признаков часто назначают дополнительные и более технологичные методы исследования, например компьютерную томографию (КТ) грудной клетки.
Магнитно-резонанснуютомографию (МРТ) целесообразно применять для выявления новообразований с местно-деструирующим ростом и оценки степени вовлечения в опухолевый процесс органов сердечно-сосудистой системы. Кроме того, неоспоримо значение позитронно-эмиссионной томографии (ПЭТ) и ПЭТ/КТ с фтордезоксиглюкозой (ФДГ) для стадирования злокачественных новообразований.
Таким образом, врач лучевой диагностики играет важную роль в определении направления диагностического процесса. В его задачи входит дифференциальная диагностика новообразований и связанных с ними осложнений, в том числе инфекционных и неинфекционных воспалительных изменений, а также выявление нарушения анатомических соотношений и физиологических процессов, вызванных лечением. На основании симптомов, данных анамнеза и лабораторных анализов врач лучевой диагностики определяет тактику дальнейшего обследования пациента.
Рентгенографический анализ патологии грудной клетки часто представляет собой сложную задачу, учитывая суперпозицию многочисленных анатомических структур, характеризующихся различным морфологическим строением и рентгенографической плотностью. Первым шагом при анализе рентгенографического изображения является выявление патологического образования. Затем определяется его локализация и соотношение с другими анатомическими структурами, что позволяет сформулировать дифференциальный диагноз.
Если подозревается наличие в органах грудной клетки опухоли, то с целью уточнения характера образования проводится дальнейшее обследование пациента с использованием более технологичных методов лучевой диагностики и проведением гистологического исследования тканей. Так, проводят биопсию под контролем методов визуализации, бронхоскопическую биопсию, медиастиноскопию, медиастинотомию и взятие хирургическим методом образца ткани из самого образования и из лимфатических узлов и органов, где могут формироваться метастазы.
Тактика дальнейшего обследования пациента зависит от типа клеточного строения новообразования и характера его роста. Доброкачественные опухоли не требуют дообследования, если их локализация и особенности роста не приводят к появлению симптомов. При злокачественных опухолях часто необходимо проводить стадирование образования и осуществлять наблюдение за пациентом после выполненного лечения.
Кроме того, врачу лучевой диагностики приходится сталкиваться с патологическими изменениями, которые могут быть вызваны не только резидуальной или рецидивирующей опухолью, но часто и последствиями лечения, в том числе инфекциями, реакцией на препараты или осложнениями хирургического вмешательства.
к) Роль врача лучевой диагностики. Врач лучевой диагностики на практике должен быть знаком с целым рядом доброкачественных и злокачественных новообразований, которые возникают в различных органах грудной клетки. Знание наиболее распространенных опухолевых процессов и их характерных признаков, выявляемых методами визуализации, имеет большое значение для точной интерпретации диагностических данных.
Данное пособие представляет собой всесторонний обзор особенностей диагностики новообразований органов грудной клетки. В нем подробно обсуждаются различные методы лучевой диагностики, их сильные и слабые стороны и показания к их применению. Также приводится соответствующая терминология, применяемая при описании и интерпретации изображений у пациентов с опухолями. Проиллюстрированы характерные признаки, по которым можно заподозрить наличие новообразований. В пособии кратко описаны различные подходы к лечению, и сделан акцент на особенностях лучевой картины после его проведения. В заключение нами приводятся различные методики оценки эффективности лечения и терминология, которой пользуются онкологи.
Мы считаем, что в каждом конкретном случае не только соответствующие специалисты, но и врачи лучевой диагностики должны участвовать в оценке состояния пациента и оказывать влияние на выбор тактики лечения пациентов с новообразованиями органов грудной клетки. Это позволит оказывать более эффективную помощь пациенту, сделает работу врачей лучевой диагностики более заметной и даст им возможность развиваться и самореализовываться в профессиональном плане.
Редактор: Искандер Милевски. Дата публикации: 20.1.2019
Читайте также:





