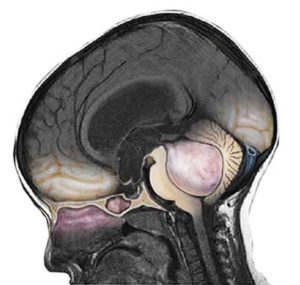
Злокачественную опухоль головного мозга медуллобластома
Медуллобластома (medulloblastoma) — злокачественная опухоль из медуллобластов, незрелых клеток глии, локализующаяся обычно в черве мозжечка, который находится рядом с четвертым желудочком мозга. Характерны симптомы раковой интоксикации, нарастающей интракраниальной гипертензии и мозжечковой атаксии. Диагноз ставится на основании клинической картины, результатов анализа спинномозговой жидкости, ПЭТ, КТ или МРТ, биопсии. Лечение включает хирургическое удаление опухоли, восстановление нормальной циркуляции спинномозговой жидкости, лучевую и химиотерапию.
- Причины медуллобластомы
- Классификация медуллобластом
- Симптомы медуллобластомы
- Диагностика медуллобластом
- Лечение медуллобластомы
- Прогноз и профилактика медуллобластомы
- Цены на лечение
Общие сведения
Медуллобластома (гранулобластома, нейроглиома эмбриональная, глиома саркоматозная) — весьма злокачественная патология задней черепной ямки. Опухоль, как правило, находится в черве мозжечка, а у детей старше шести лет может локализоваться в полушариях органа. Медуллобластома обычно быстро метастазирует по ликворным путям, чем отличается от других опухолей мозга.
На долю медуллобластомы приходится 7-8% от общего числа известных в неврологии объемных образований, среди опухолей мозга в педиатрии — 30%. Медуллобластома стоит на втором месте по частоте среди опухолей мозга у детей. Распространенность данного вида новообразований – 1,5-2 случая на сто тысяч. Чаще развивается у мальчиков, по сравнению с девочками (соотношение 65/35).
Причины медуллобластомы
Обычно случаи медуллобластомы — спорадические. Однако есть наследственные болезни, ассоциированные с высоким риском развития данной опухоли. К ним относятся: синдром Рубинштейна-Тейби, синдром Горлина, синдром Тюрко и синдром голубых невусов.
Почему развивается медуллобластома, на сегодняшний день остается неясным. Известны лишь факторы риска данной патологии, к ним относятся: возраст до 10 лет, действие ионизирующего излучения, влияние канцерогенов пищи, лаков, красок, бытовой химии; вирусные инфекции (цитомегаловирус, ВПЧ, инфекционный мононуклеоз, герпетические инфекции), повреждающие геном клеток; отягощенная наследственность. Медуллобластома — это примитивная нейроэктодермальная опухоль (PNET). Обычно она расположена субтенториально, то есть под наметом мозжечка, быстро прорастает в его червь и заполняет весь четвертый желудочек мозга. Это ведет к блокированию ликворооттока, так как увеличивающаяся в размерах опухоль перекрывает пути циркуляции спинномозговой жидкости. Внутричерепное давление у пациента резко повышается, что проявляется синдромом выраженной интракраниальной гипертензии. Поражение бульбарных отделов возникает на поздних стадиях болезни за счет прорастания опухоли в ствол мозга.
Гистологическая картина медуллобластомы представляет собой сосредоточение небольших, округлых, малодифференцированных, пролиферирующих эмбриональных клеток с очень тонкой цитоплазмой и гиперхромным ядром.
Классификация медуллобластом
Эта злокачественная опухоль в 80% случаев возникает в черве мозжечка, а в 20% — в его двух полушариях. По гистологическому строению различают следующие виды новообразования:
- Медулломиобластома, содержащая в составе мышечные волокна
- Меланотическая медуллобластома, которая состоит из нейроэпителиальных клеток, имеющих в составе меланин
- Липоматозная медуллобластома, в которой есть жировые клетки (самый доброкачественный вариант опухоли).
Помогает определить клинический прогноз для каждого больного медуллобластомой классификация, предложенная Чангом в 1969 году. Она основана на принципах TNM и учитывает размер новообразования, метастазирование и степень инфильтрации.
Симптомы медуллобластомы
Клинические проявления медуллобластомы могут быть разными. Они зависят от локализации новообразования, от выраженности общемозгового синдрома, который напрямую связан с повышением внутричерепного давления, и от расположения метастазов.
Для общемозговых проявлений медуллобластомы характерны изменения сознания в виде психомоторного возбуждения, повышенной раздражительности, нарушения ориентации в месте, времени, собственной личности. Нередко у больного отмечаются судорожные приступы. Пациент предъявляет жалобы на утреннюю головную боль, постоянную тошноту, многократную рвоту, которые являются составляющими синдрома интракраниальной гипертензии. Своевременное диагностирование медуллобластомы у детей раннего возраста затрудняют особенности строения их черепа. Синдром внутричерепной гипертензии может долгое время не проявляться, так как размеры черепной коробки у детей увеличены, мозг пластичен, а сосуды очень эластичные. Нередко диагноз ставится поздно, когда медуллобластома занимает червь, гемисферу мозжечка и четвертый желудочек мозга; прорастает в бульбарные структуры.
Метастазы значительно ухудшают состояние пациента. Клиническая картина зависит от их локализации и размеров. Медуллобластома — опухоль необычная, в отличие от первичных новообразований головного мозга (астроцитомы, глиомы), которые не дают метастазы за пределами центральной нервной системы, эта опухоль способна метастазировать в печень, легкие и кости (примерно в 5% случаев).
Наиболее частое осложнение медуллобластомы — развитие гидроцефалии (водянки мозга). Это происходит за счет перекрытия оттока ликвора растущей опухолью, либо в области водопровода мозга, либо отверстий Люшка и Мажанди. Для гидроцефалии характерны: круглосуточные упорные головные боли, тошнота, частое запрокидывание головы, смещение глазных яблок вниз, нистагм и косоглазие; у детей - увеличенный в объеме череп.
Диагностика медуллобластом
С диагностический целью врачом неврологом производится суммарная оценка данных неврологических, офтальмологических, ликворологических исследований, а также результатов КТ или МРТ головного мозга. Для комплексного обследования и поставки диагноза медуллобластомы могут потребоваться результаты следующих видов исследований: общий анализ крови, общий анализ мочи, биохимия крови; осмотр офтальмолога, который при проведении офтальмоскопии выявляет застойные диски зрительных нервов, свидетельствующие об интракраниальной гипертензии; нейросонография у детей с незакрытыми родничками, обеспечивающий наиболее раннюю диагностику опухоли; компьютерная томография (КТ), которая дает возможность определить точно местоположение и размеры опухоли, степень инфильтрации окружающей мозговой ткани; магнитно-резонансная томография (МРТ), позволяющая выявить самые незначительные изменения в структуре головного мозга; позитронно-эмиссионная томография (ПЭТ), оценивающая процесс метастазирования; определение онкомаркеров в крови; биопсия (гистопатологический анализ тканей) для выставления окончательного клинического диагноза; консультация нейрохирурга.
Лечение медуллобластомы
Радикальным методом лечения медуллобластомы является ее хирургическое удаление. Если позволяет состояние пациента, лучше тотально удалять раковую опухоль. Во время операции используются микрохирургические методики, интраоперационная МРТ-навигация.
Радиотерапия занимает важное место в терапии данной патологии. Если медуллобластома удалена полностью и отсутствуют метастазы, после оперативного вмешательства назначается радиотерапия в низких дозах, что сводит к минимуму побочные эффекты. Если выявлены метастазы или новообразование удалено не совсем, применяется радиотерапия в больших дозах. При внушительных размерах медуллобластомы лучевая терапия показана до удаления опухоли с целью уменьшения ее размеров до операбельных. Детям младше трех лет радиотерапия не проводится.
Химиотерапия в лечении этой опухоли является частью комплексных мер и используется после хирургической и радиологической терапии. Наиболее эффективно применение следующих химиотерапевтических препаратов: винкристина, нитрозомочевины и прокарбазина.
Американские ученые совсем недавно предложили в комплексном лечении медуллобластомы использовать вирус кори, предварительно подвергнув его генетической модификации. Опыты на мышах подтвердили, что модифицированный вирус кори убивает злокачественные клетки медуллобластомы всего за 72 часа.
Режим и диета — другая часть системного лечения опухоли. Есть нужно небольшими порциями, но часто. Не следует заставлять больного принимать пищу. Рекомендуется есть больше цитрусовых. При приготовлении блюд нужно учитывать пожелания больного, ведь его вкусовые пристрастия на фоне лечения могут измениться и даже показаться странными. Реабилитация — неотъемлемая часть лечения медуллобластомы. Она разрабатывается индивидуально для каждого пациента.
На сегодняшний день летальность и инвалидизация при медуллобластоме остаются очень высокими. Важное значение для снижения частоты неблагоприятных исходов опухоли имеют: раннее выявление заболевания, полнота обследования и выбор оптимального метода хирургического лечения новообразования.
Послеоперационная летальность равна 5%, а после пяти лет выживают только 20 - 30% больных медуллобластомой. Выживаемость более пяти лет у мальчиков составляет около 24%, а у девочек всего 10%. Чем младше возраст больного ребенка, тем злокачественнее новообразование, и тем быстрее в патологический процесс вовлекается ствол мозга, отвечающий за витальные функции. Самый худший прогноз имеют больные с рецидивом опухоли после ее удаления.
Специфических методов профилактики медуллобластомы в настоящее время не существует. Есть исследования американских врачей, которые сообщают, что прием витаминных добавок во время беременности уменьшает риск возникновения этой опухоли.
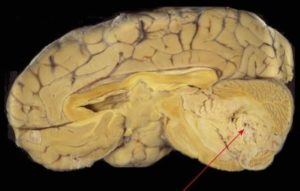
Медуллобластома – это опухоль, которая состоит из медуллобластов, незрелых клеток глии. В большинстве случаев образуется в мозжечке. Также может формироваться и в других областях головного мозга.
Медуллобластома – злокачественная опухоль, которая метастазирует по ликворным путям. Именно этим качеством она отличается от других видов опухолей.
- О болезни
- Причины
- Типы
- Классификация метастаз по системе Чанга
- Симптомы
- Диагностика
- Лечение
- Осложнения
- Прогноз и профилактика
О болезни
Медуллобластома – это примитивная нейроэктодермальная опухоль (PNET, ПНЭО). Она располагается в черве мозжечка, прорастает в четвертый желудочек мозга. Происходит блокировка ликворооттока и опухоль перекрывает путь циркуляции спинномозговой жидкости. Это вызывает развитие осложнений, ухудшающих прогнозы на жизнь.
Медуллобластома при гистологическом обследовании представляет собой скопление клеток, имеющих округлую форму, отличающихся малой дифференцировкой.
От общего числа образований в неврологии, медуллобластома составляет 7-8%, а в педиатрии – 30%.
У детей медуллобластома является самым частым заболеванием среди всех обнаруженных опухолей мозга. Опухоль в 2 раза чаще диагностируется у мальчиков, нежели у девочек. И чаще всего образуется в возрасте от пяти до десяти лет.
Медуллобластома может формироваться и у взрослых людей, в основном до 40 лет.
Ведущие клиники в Израиле



Причины
Основные причины этого заболевания не выявлены.
Но специалисты называют несколько факторов, которые провоцируют развитие данной патологии:
- Существуют генетические болезни, такие как: синдром Рубинштейна-Тейби, синдром Горлина, Тюрко и синдром голубых невусов, которые могут стать причиной развития опухоли;
- Воздействие на организм радиационного излучения;
- Канцерогены, содержащиеся в продуктах питания, средствах бытовой химии, красок и лаков, при длительном их применении могут привести к развитию медуллобластомы;
- Наличие в организме таких вирусных инфекций как: цитомегаловирус, инфекционный мононуклеоз, герпетические инфекции, повреждающие геном клеток, могут стать толчком к образованию медуллобластомы.
Типы
В зависимости от места расположения медуллобластома делится на несколько типов:
![]()
Медуллобластома в черве мозжечка. Данная локализация опухоли составляет 80% из всех случаев диагностированных медуллобластом;- Опухоль, которая образовывается в двух полушариях мозга. В 20% случаев диагностируется именно данный тип медуллобластомы. Чаще всего встречается у детей старше шести лет.
В зависимости от гистологических особенностей развития различают несколько видов опухоли:
- Медуллобластома, которая состоит из волокон мышечной ткани;
- Меланотическая медуллобластома – имеет в составе нейроэпителиальные клетки, которые состоят из меланина;
- Низкодифференцированная медуллобластома, отличающаяся агрессивностью и быстрым распространением;
- Опухоль с глиальной или нейрональной дифференцировкой;
- Анапластическая медуллобластома также обладает свойством быстрого распространения опухолевых клеток;
- Десмопластическая медуллобластома имеет плотную консистенцию, в которой содержатся соединительные ткани и сосуды, которые обильно разрослись между собой;
- Липоматозная медуллобластома – состоит из жировых клеток. Данная разновидность опухоли имеет самый благоприятный прогноз.
Прогноз для больного данной патологией определяется в зависимости от вида образования, степени ее злокачественности, размера и распространенности.
Наличие или отсутствие метастаз и степень их распространения оценивается на базе системы классификации Чанга:
- М0 — метастазы отсутствуют;
- М1 – раковые клетки в малых дозах обнаруживаются в жидкости спинного мозга;
- М2 – раковые клетки выявляются в мозжечке, а также в третьем и четвертом желудочках;
- М3 – процесс метастазирования распространяется на спинной мозг;
- М4 – метастазы находятся в экстраневральной области.
Симптомы
Болезнь проявляет себя по-разному, в зависимости от расположения опухоли.
Общие признаки болезни таковы:
Медуллобластома способна метастазировать во внутренние органы: печень, легкие, костную ткань. Именно данное свойство отличает медуллобластому от других видов опухолей мозга, таких как астроцитома, глиома. Данные виды новообразований в большинстве случаев не метастазируют за пределы ЦНС.
В зависимости от места поражения, болезнь проявляет себя по-разному. Так, например, при поражении печени, появляется желтуха, беспокоят боли под правыми ребрами.
Диагностика
Для обследования и диагностирования болезни проводится ряд клинических мероприятий.
Врачом-неврологом изучаются данные неврологических, офтальмологических, ликворологических и ряд лабораторно-инструментальных исследований:
- Проводится общий анализ крови, мочи, биохимия крови. Увеличение количества раковых клеток обязательно сказывается на показателях крови и мочи;
- Выявляются онкологические маркеры в крови. Онкомаркеры играют большую роль в диагностике раковых заболеваний. Изменение их концентрации в крови является косвенным признаком наличия болезни;
- Забор пункции из спинномозговой жидкости осуществляется с целью обнаружения лептоменингиальных образований. Но данный анализ является не совсем достоверным. В половине случаев при наличии метастаз в спинном мозге, данный анализ может показать отрицательный результат.
Эффективными методами диагностики считаются:
![]()
Нейросонография – применяется для выявления опухоли у детей с незакрытыми родничками;- Во время компьютерной томографии устанавливается месторасположение и размер опухоли;
- Магнитно-резонансная томография позволяет выявить изменения в структуре головного мозга, а также в мягких тканях черепа;
- Позитронно-эмиссионная томография дает возможность установить количество метастаз, степень их распространения.
Диагностировать медуллобластому у детей сложнее, т.к. у ребенка особое строение черепа, пластичность мозга большая по сравнению со взрослым человеком, кровеносные сосуды более эластичные. Все эти особенности мозга у детей в течении долгого времени позволяют протекать болезни бессимптомно.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Лечение
Если нет никаких медицинских противопоказаний, то опухоль такого рода желательно удалить полностью, особенно на ранних стадиях развития. При проведении операции используются микрохирургические методики и интраоперационная МРТ навигация.
Но не всегда опухоль обнаруживается на тех стадиях, когда можно ее можно удалить без последствий.
Лечение медуллобластомы подразумевает использование ряда комплексных мероприятий, которые применяются в зависимости от стадии болезни, степени распространения, наличия осложнений:
- После удаления медуллобластомы и при отсутствии метастаз назначается радиотерапия, и чаще всего она используется в низких дозах. Если опухоль удалена не полностью и выявлены метастазы, лучевая терапия применяется в больших дозах;
- При больших размерах медуллобластомы до ее иссечения применяется лучевая терапия для уменьшения ее размеров до операбельных. Но данный вид терапии противопоказан детям до трех лет;
- После хирургического вмешательства, а также применения лучевой терапии возможно и использование средств химиотерапии. Эффективными считаются применение таких химиотерапевтических препаратов как: Винкристин, Нитрозомочевина и Прокарбазин.
Недавно американские ученые предложили новый метод лечения медуллобластомы. Этот метод заключается в использовании вируса кори. Перед применением данный вирус генетически изменяется в лабораторных условиях. Опыты подтверждают, что эта вакцина уничтожает злокачественные клетки медуллобластомы за 72 часа.
Специалисты уделяют немаловажную роль режиму и питанию во время лечения патологии.
Основные правила при этом таковы:
- Питаться нужно часто, но небольшими порциями;
- Нет необходимости насильно кормить больного. После некоторых лечебных процедур вкусовые пристрастия пациента могут измениться. Их обязательно надо учитывать;
![]()
Каждодневный рацион должен включать в себя полезную пищу. Особенно полезно употребление цитрусовых;
Средства народной медицины вряд ли могут помочь избавиться от болезни, но некоторые ее рецепты могут помочь поддержать иммунитет и обогатить организм полезными микроэлементами. Улучшить состояние больного после хирургической операции могут сок алоэ, отвары из кураги, крапивы и белой омелы, щавеля и укропа, пижмы и чистотела, грецкие орехи, лимон, смесь инжира и меда.
Но перед применением средств народной медицины, обязательно нужно согласовать их прием с лечащим врачом, так как некоторые растения имеют противопоказания.
Реабилитационный период крайне важен при лечении медуллобластомы и подбирается для каждого пациента индивидуально.
Осложнения
Самое частое осложнение медуллобластомы – это гидроцефалия (скопление жидкости в головном мозге). Часто такую патологию называют водянкой. Данное состояние вызвано тем, что растущая опухоль затрудняет, а впоследствии, перекрывает отток ликвора.
Гидроцефалия проявляет себя следующим образом:
- Пациента беспокоят сильные головные боли. У ребенка можно заметить, что он часто запрокидывает голову;
- Развивается косоглазие. Смещаются глазные яблоки;
- Человека мучает тошнота и рвота;
- У детей наблюдается увеличение объема черепа.
Прогноз и профилактика

Профилактические мероприятия данной патологии также отсутствуют. Единственное, что советуют специалисты – это регулярно проходить обследование с целью раннего диагностирования заболевания. Американские ученые после научных исследований пришли к выводу, что во время беременности прием витаминных добавок уменьшает риск развития данной болезни у будущего ребенка.
Прогнозы на жизнь определяются в зависимости от того, на каком этапе по классификации Чанга находится патология:
- Если медуллобластома определена на стадии М0 и была проведена операция по удалению опухоли, после которой размер опухоли не превышает 1,5 см, пятилетняя выживаемость составляет около 78%. Этот прогноз распространяется для пациентов, возраст которых превышает 3 лет;
- В случае, если патология находится на стадиях М1-М4 и остаточная опухоль после хирургического вмешательства более 1,5 см в диаметре, а также возраст пациента старше 3 лет, специалисты данной категории пациентов прогнозируют пятилетнюю выживаемость в пределах 30-55%;
- Самый худший прогноз определяется у пациентов, чей возраст младше 3 лет. Даже при отсутствии метастаз, пятилетняя выживаемость не превышает 30%.
Хотя у большинства детей медуллобластома лечится успешно, большая часть из них после лечения страдают нейрокогнитивными и эндокринологическими отклонениями. Это сказывается на трудоспособности, усвоении учебного материала. В связи с этим для данной категории пациентов разрабатывается индивидуальная образовательная программа. По статистике, в 50% случаях дети, перенесшие данную патологию, отстают в росте.
Медуллобластома головного мозга — злокачественная опухоль, развивающаяся из эмбриональных клеток. Одно из немногих новообразований ЦНС, которое метастазирует. Распространение опухолевых клеток происходит по путям оттока спинномозговой жидкости в эпендиму желудочного мозга, а также мягкую оболочку спинного и головного мозга. Клинически болезнь проявляет себя повышенным внутричерепным давлением и гидроцефалией.
- Причины медуллобластомы
- Классификация медуллобластом
- Симптомы медуллобластомы
- Диагностика медуллобластомы
- Лечение медуллобластомы
- Прогноз и профилактика медуллобластомы
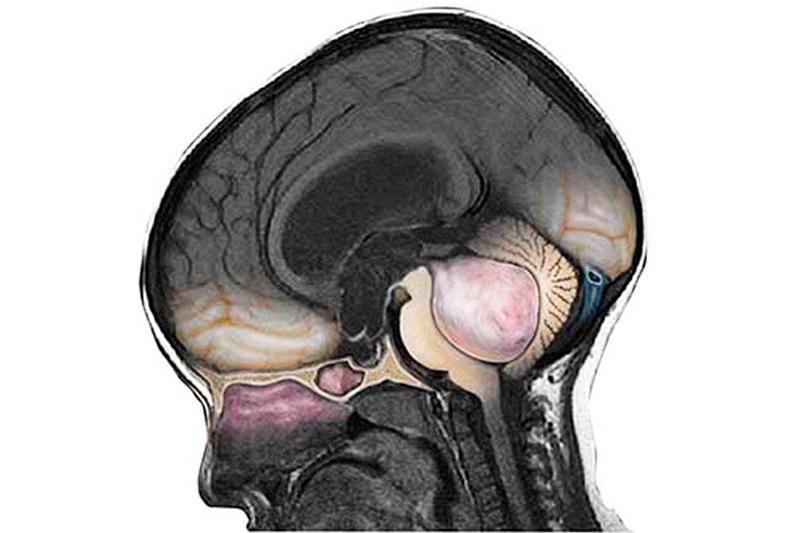
Этот тип опухоли достаточно распространенный — его диагностируют в 20% случаев всех первичных опухолей у детей. У взрослых данное новообразование встречают гораздо реже — в 5-6 случаях на десять миллионов эпизодов заболевания. Для лечения медуллобластомы используют методы лучевой и химиотерапии.
Причины медуллобластомы
Большинство случаев заболевания считаются спорадическими. Тем не менее, ученым удалось выявить несколько наследственных заболеваний, при которых существенно повышается риск возникновения медуллобластомы. К таким болезням относятся синдром Горлина, синдром Тюрко, синдром Рубинштейна-Тейби, синдром голубых невусов. Точные причины появления опухоли в ЦНС до сих пор исследуются учеными. На сегодняшний день врачи могут с уверенностью говорить только о факторах риска возникновения патологии:
- воздействие на организм лаков, канцерогенов, бытовой химии, красок;
- возраст (заболевание зачастую диагностируют у детей до 10 лет);
- поврежденные геном клетки;
- вирусные инфекции (ВПЧ, цитомегаловирус, герпетические инфекции, инфекционный мононуклеоз);
- отягощенная наследственность.
Классификация медуллобластом
По гистологическому строению выделяют следующие разновидности медуллобластомы:
- опухоль, содержащая в своем составе мышечные волокна;
- опухоль, которая образовывается из нейроэпителиальных клеток, содержащих меланин;
- наиболее доброкачественная опухоль с жировыми клетками в составе.
Для определения клинического прогноза для каждого больного в неврологии используется модифицированная классификация Чанга. Она основана на таких критериях, как степень инфильтрации, метастазирование, размер медуллобластомы. Что касается размера опухоли, то он практически всегда составляет около 3 сантиметров.
- Т1 — новообразование, которое локализуется в пределах крыши IV желудочка и червя мозжечка;
- Т2 — опухоль, которая способна прорастать глубоко в соседние структуры, а также заполнять частично IV желудочек головного мозга;
- Т3А — новообразование, которое прорастает в область водопровода мозга или в отверстия Люшка и Мажанди, что провоцирует появление гидроцефалии;
- Т3В — опухоль, прорастающая в ствол мозга;
- Т4 — опухоль, провоцирующая гидроцефалию из-за перекрытия путей оттока ликвора, может прорасти в ствол мозга;
- М0 — новообразование, которое не сопровождается метастазированием;
- М1 — при проведении лабораторных исследований в ликворе обнаруживаются опухолевые клетки;
- М2 — метастазы появляются в зоне субарахноидального пространства;
- М3 — появление метастазов в субарахноидальном пространстве;
- М4 — метастазы, вышедшие за пределы ЦНС.
Симптомы медуллобластомы
Симптоматика заболевания обусловлена несколькими факторами: локализацией новообразования, выраженность общемозгового синдрома, расположением метастазов и их обширностью. В 80% случаев медуллобластома локализуется в мозжечке, что провоцирует развитие мозжечковой атаксии. Для данной патологии характерно формирование мозжечковой походки — больной вынужден ходить, расставив ноги и балансируя при этом руками, чтобы случайно не упасть.
Поскольку координация движений у пациента нарушена, он очень часто падает, особенно совершая повороты. Если опухоль начала углубляться в ствол мозга, самочувствие больного резко ухудшается, поскольку начинают проявляться расстройства геодинамики и дыхания. Результаты оценки неврологического статуса больного показывают парезы взора, угнетение глоточного рефлекса, нарушение конвергенции, спонтанный нистагм. Если к патологическому процессу присоединяется спинной мозг, может случиться паралич конечностей и нарушение чувствительности.
У пациентов с медуллобластомой наблюдаются также общемозговые симптомы: повышенная раздражительность, психомоторные возбуждения, нарушение ориентации во времени, месте и собственной личности. Пациент жалуется на сильную головную боль, рвоту, тошноту. У больных детского возраста симптомы заболевания могут проявиться далеко не сразу, поскольку у детей размеры черепной коробки увеличены, сосуды эластичны, а мозг пластичен. Поэтому диагноз обычно ставится очень поздно — только после того как медуллобластома заняла четвертый желудочек мозга, червь и проросла в бульбарные структуры.
Если медуллобластома разрастается и появляются метастазы, состояние пациента начинает стремительно ухудшаться. В отличие от остальных разновидностей опухолей мозга, медуллобластома способна давать метастазы за пределы ЦНС. А именно, у больных обнаруживают метастазы в легких, костях и печени. Наиболее частым и опасным осложнением заболевания считается гидроцефалия. Она появляется из-за перекрытия оттока ликвора новообразованием, которое стремительно увеличивается в размерах. Клиническими проявлениями этой патологии будут:
- головные боли;
- смещение глазных яблок вниз;
- косоглазие;
- нистагм;
- тошнота.
Диагностика медуллобластомы
Для постановки диагноза врач использует результаты комплексного офтальмологического, неврологического и ликворологического исследований. Дополнительно могут также потребоваться лабораторные анализы: общий анализ и биохимический анализы крови, общий анализ мочи.
Для выявления у пациента интракраниальной гипертензии врач назначает проведение офтальмоскопии. Диагностика заболевания у детей подразумевает применение нейросонографии. Для оценки процесса метастазирования назначается ПЭТ — позитронно-эмиссионная томография. Дополнительно могут быть назначены биопсия, определение онкомаркеров в крови, а также консультация нейрохирурга.
Наиболее достоверными методами диагностики новообразований по праву считаются компьютерная и магнитно-резонансная томографии. Обе эти диагностические методики позволяют выявить даже наиболее незначительные изменения в структуре мозга пациента.
- Компьютерная томография. Результаты этого исследования позволяют выявить опухоль, которая выглядит как объемные новообразования овальной либо круглой формы, которые неоднородно накапливают контрастное вещество. Врач также замечает, что опухоли вентрально сместили IV желудочек. Во время исследования удается выявить микрокальцинаты и кисты.
- Магнино-резонансная томография. При наличии у больного медуллобластомы данную методику проводят для того, чтобы выявить метастазы. Во время исследования пациенту вводят контрастное вещество, которое в разных отделах медуллобластомы накапливается неоднородно. Благодаря введению контрастного вещества удается максимально точно выявить метастазирование опухоли по мягким мозговым оболочкам головного и спинного мозга.
Лечение медуллобластомы
Медуллобластома — опасное для жизни пациента заболевание, лечение которого должно быть предпринято своевременно. Для удаления новообразования и его последствий применяется целый комплекс методик: хирургическое лечение, лучевая терапия, химиотерапия.
- Хирургическое лечение. Чтобы удалить срединно расположенное новообразование, врачу потребуется вскрыть заднюю черепную ямку. Во время такой операции также удаляются полудуги первого и второго шейных позвонков. Однако если опухоль успела внедриться в ствол мозга либо хорошо прикрепиться к IV желудочку, полностью ее удалить почти невозможно. В большинстве случаев после устранения медуллобластомы потребуется вентрикуло-перитонеального шунтирование. При этом риск появления метастазов после проведения процедуры составляет около 10-20%.
- Лучевая терапия. После устранения новообразования врачи назначают лучевую терапию. Наиболее оптимальными дозами являются 10-15 Гр на участок спинного мозга с метастазами и 35-40 Гр на весь краниоспинальный отдел. Продолжительность лучевой терапии составляет 6-7 недель. Данная методика лечения может спровоцировать побочные эффекты: угнетение кроветворения, поражение кожного покрова и слизистых оболочек ЖКТ.
- Химиотерапия. Назначается после проведения операции. Наиболее эффективными препаратами считаются: нитрозомочевина, винкристина, прокарбазин. Применяемые при химиотерапии лекарства оказывают токсическое воздействие не только на новообразование, но и на здоровые органы. В результате возникают такие осложнения, как аллергические реакции и токсические поражения печени, ЖКТ, мочевыводящей системы, сердца.
- Вирус кори. Инновационным методом лечения медуллобластомы, который в данный момент исследуется учеными, является использование вируса крови, подвергнутого генетической модификации. Опыты ученых подтвердили, что этот вирус убивает злокачественные клетки за 72 часа.
- Диеты и режим. Комплексное лечение заболевания обязательно предусматривает нормализацию режима и специальную диету. Больным рекомендовано принимать пищу часто и небольшими порциями, употреблять больше цитрусовых. Необходимо помнить, что во время болезни вкусовые предпочтения больных могут сильно меняться, но их обязательно стоит учитывать во время приготовления еды.
- Реабилитация. После окончания лечения больные обязательно проходят реабилитацию, программа которой во всех случаях подбирается индивидуально. Пациенту также рекомендовано регулярно наблюдаться у врача, чтобы своевременно выявить рецидив опухоли.
Прогноз и профилактика медуллобластомы
Прогноз для больных медуллобластомой неблагоприятный из-за высокого риска летального исхода и инвалидизации. Повысить шансы на благоприятный исход заболевания позволят его своевременное выявление, точная диагностика и подбор подходящего метода хирургического лечения.
В неврологии принято выделять две прогностические группы больных с медуллобластомой — низкого и высокого риска. В группу низкого риска пациентов включают на основании следующих показателей: опухоли типа Т1 и Т2, отсутствие метастазирования, возраст старше трех лет, тотальное удаление опухоли. Группа высокого риска формируется на основании таких показателей, как возраст до трех лет, метастазирование, опухоли типа Т3 и Т4, субтотальное удаление медуллобластомы.
Около 75% пациентов из группы низкого риска могут прожить после операции пять лет. Это же удается сделать всего лишь 35% пациентам из группы высокого риска. Наихудший прогноз врачи дают пациентам, у которых произошел рецидив опухоли после проведения операции. Средняя продолжительность их жизни после появления новой опухоли составляет около 13-18 месяцев. Какой-либо специфической профилактики медуллобластомы не существует.
Читайте также: